Антитела к вирусу эпштейна барра
Содержание:
Вирус Эпштейна – Барр (ВЭБ) это один из возбудителей семейства герпесвирусов. Он передаётся несколькими путями:
- воздушно-капельным;
- контактно-бытовым, через поцелуи и общую посуду;
- при переливании крови или пересадке органов;
- во время беременности и родов от больной матери к ребенку.
Способ заражения
После попадания в организм вирус в первую очередь поражает слизистые рта и носа. Затем он проникает в кровоток и распространяется по всему организму. Его главное отличие от остальных видов герпеса – сохранение клетки и стимулирование роста аналогичных клеток.
В качестве ответной реакции иммунная система уничтожает зараженные клетки при помощи Т-лимфоцитов. Из-за этого процесса увеличиваются в размерах лимфатические узлы.
Если иммунитет человека слаб, то ВЭБ переходит в хроническую или скрытую форму, поражая при этом слюнные железы, печень и селезенку. Если же человек ранее болел ветрянкой, то в его организме присутствуют антитела, реагирующие на присутствие вируса и частично подавляющие его. Но такие случаи происходят редко. Поэтому заражение приводит к инфекционному мононуклеозу, который успешно лечится.
Выработанные антигены к ВЭБ удерживают его внутри зараженных В-лимфоцитов. И большую часть пребывания в организме он находится в латентном состоянии. Ослабление иммунитета приводит к рецидиву заболевания и превращает человека из пассивного носителя вируса в активный источник инфекции.
Заболевания и их симптомы
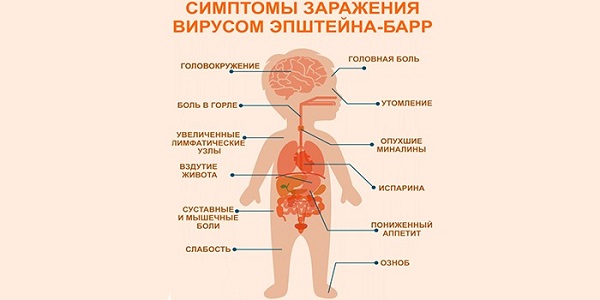
Основная вызываемая ВЭБ, это инфекционный мононуклеоз. По симптомам он очень похож на простуду или ангину. Для него характерно постепенное повышение температуры, боль в мышцах, горле, общее недомогание, отсутствие аппетита.
В результате активирования вируса возникают тяжелые заболевания нервной системы: менингит, энцефалит, менингоэнцефалит. Они могут сопровождаться сыпью в виде папул, покраснений, небольших подкожных кровоизлияний. Если терапия подобрана верно и в нужное время, то эти осложнения проходят бесследно.
ВЭБ поражает лимфатическую ткань. Этот процесс носит название полиаденопатии. Главным симптомом этого заболевания является значительное увеличение лимфатических узлов, находящихся на шее, в области ключицы, в паху. Воспаление сопровождается болью.
Вирус также может инфицировать гланды и вызвать ангину, которая проявляется с характерными симптомами:
- высокая температура;
- гной на миндалинах;
- общая интоксикация организма;
Также может проявиться болезнь Ходжкина, в результате которой возникают злокачественные образования (опухоли) в лимфатических узлах, сопровождающиеся тяжелым отравлением продуктами распада воспаленных тканей организма, сильными головными болями, слабостью и быстрой утомляемостью. Близкие узлы могут объединяться между собой в более крупные новообразования.
Подтверждением отсутствия иммунитета может стать и волосатая лейкоплакия. Сопровождается она образованием в ротовой полости белых наростов, со временем преобразующихся в бляшки.
Кроме этих заболеваний ВЭБ вызывает множество других:
- генерализованная инфекция на фоне ВИЧ/СПИД;
- системный гепатит;
- заражение или рак крови;
- синдром хронической усталости;
- раковые опухоли органов пищеварения верхнего круга и ротовой полости;
- артрит;
- сахарный диабет;
- рассеянный склероз;
- аллергия.
Способы диагностики и расшифровка результатов
Для определения в организме ВЭБ используют несколько видов анализа крови:
- общий;
- биохимический;
- иммуноферментный анализ (ИФА);
- полимеразная цепная реакция (ПЦР).
Первый метод считается базовым анализом при диагностике любого заболевания. Если результаты подтверждают увеличение числа тромбоцитов и лимфоцитов и одновременное уменьшение количества эритроцитов и уровня гемоглобина, то они являются косвенным симптомом активности вируса в организме.
Второй метод позволяет проследить за текущим состоянием внутренних органов. Так как ВЭБ поражает печень, то особенное внимание уделяется изменению количества ферментов и белков, выделяемых ею. К ним относится трансаминазы, билирубин, щелочная фосфатаза. Их контроль позволяет предотвратить развитие желтухи как последствия токсического гепатита.
Третий метод исследует наличие в крови антител к молекулам вируса, называемых антигенами. Всего их существует 3 типа:
- EA – ранний антиген;
- VCA – капсидный антиген;
- EBVA – ядерный антиген.
Для каждого антигена в организме формируются иммуноглобулины 2 классов – IgG и IgM.
Обнаружение IgG к ЕА говорит о первичном инфицировании и остром течении заболевания. Он присутствует в крови вплоть до полного исчезновения симптомов. Его повторное появление свидетельствует о рецидиве или хронической форме заболевания.
Антитела IgM к EA появляются в первую неделю и пропадают на 8-12 неделе после проявления первых симптомов. Если срок их присутствия в крови превышает это значение, то это свидетельствует о переходе болезни в хроническую форму. Повторное обнаружение сигнализирует о вторичном развитии инфекции.
Наличие антител IgM к VCA (антиген капсидного белка) сигнализирует о начале острой фазы болезни. Также они появляются в случае рецидива. Их продолжительное наличие в крови – симптом хронической формы заболевания.
Обнаружение антител класса IgG к капсидному белку свидетельствует о том, что ВЭБ активен в течение 8 недель после первичного инфицирования. Также, это говорит о наличии у человека иммунитета к этому штамму.
Антитела типа IgG к ядерному или нуклеарному антигену (EBNA) появляются ближе к стадии выздоровления больного. Они сохраняются в крови продолжительное время.
Если в крови отсутствуют антитела к ядерному антигену класса IgG, но присутствует IgM против капсиного белка, то это сигнализирует об остром развитии инфекции.
Кроме IgG и IgM в бланке с результатами иногда присутствует обозначение IgA. Оно свидетельствует о скрытой или хронической форме болезни при условии отсутствия антител класса IgM.
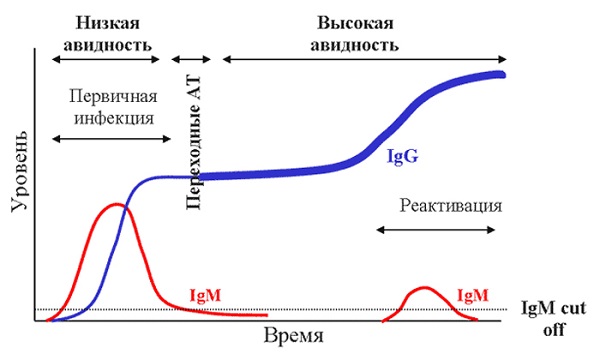
В зависимости от используемого лабораторией метода, в таблице с итогами исследования может присутствовать количественная величина, называемая индексом авидности к антигену. Она измеряется в процентах и позволяет определить время, прошедшее с момента появления инфекции.
Использование иммуноферментного анализа для диагностики у детей малоэффективно. Это связано с тем, что их иммунная система реагирует на возбудителя очень медленно.
Полимеразная цепная реакция – это процедура, в ходе которой из любой биологической жидкости больного выделяют ДНК вируса и сравнивают его с обширной вирусной базой. Этот способ точный, но малоэффективен на начальной стадии заболевания. Если взять материал для анализа в этот промежуток времени, то результат будет ложно-отрицательным.
Положительный результат такого обследования – веский аргумент для постановки конечного диагноза. Также этот способ позволяет обнаружить ВЭБ в организме ребенка.
Подготовка к процедуре
Чтобы повысить точность методов исследования крови нужно выполнить несколько простых требований:
- сдать забор материалов на голодный желудок;
- за 12 часов до процедуры следует отказаться от жирной пищи, алкоголя и курения;
- прекратить приём противовирусных препаратов и антибиотиков;
- детям младше 5 лет за 30 минут до сдачи крови выпить теплую кипяченую воду.

Ложные результаты
Все методы исследований, не являются точными на 100%. Поэтому и при выявлении ВЭБ могут случаться ошибки. Основной причиной может стать раннее обследование, когда инфекция находится в состоянии развития. В этом случае обычно назначается повторное обследование через 14 дней.
Другой помехой для точного результата является присутствие родственного штамма – цитомегаловируса или герпесвируса 6-го типа.
Влияние заболевания на организм беременной женщины и плода
Перед планируемой беременностью женщина должна пройти обследование, выясняющее текущее состояние иммунитета. Если были обнаружены антитела класса IgG, это означает, что во время беременности реактивация ВЭБ маловероятна. А анализы, подтверждающие наличие антител класса IgM, желательно не игнорировать, и перед зачатием лучше дождаться полного выздоровления.
Наличие активной формы ВЭБ в организме будущей матери может вызвать следующие патологии плода:
- мертворождение;
- выкидыш или преждевременные роды;
- патологии развития нервной системы;
- маточное кровотечение, сепсис.
Вирус Эпштейна-Барр является причиной множества заболеваний, затрагивающих работу всех систем и органов. Для его выявления используется иммуноферментный анализ и полимеразная цепная реакция. Если в ходе первого в крови будут найдены антитела к вирусу Эпштейна-Барр класса IgG, то этот положительный результат означает, что у человека заболевание протекает в острой форме, но у него есть иммунитет к этому штамму. Трактовка зависит от того, против какого антигена возникли антитела.
Вирус Эпштейна-Барр из группы герпесов был открыт относительно недавно, в 1964 году. Он до конца не изучен, однако, исследованиями подтверждена прямая или косвенная связь данного возбудителя с развитием ряда серьезных патологий, в том числе онкологических. Поэтому важной частью комплексной диагностики при болезнях неясной этиологии и иммунодефицитных состояниях является анализ крови на антитела к ВЭБ.
Показания к обследованию на ВЭБ
При заражении вирус Эпштейна-Барр (он же гаммагерпесвирус IV типа), в первую очередь атакует защитную систему организма. Он проникает в В-лимфоциты и искажает иммунный ответ, что провоцирует неадекватную реакцию на инфекции и собственные клетки человека.
Необходимо подтвердить или исключить влияние ВЭБ-инфекции, если:
- по совокупности внешних симптомов и показателям крови у больного можно предположить инфекционный мононуклеоз;
- очень часто возникают ОРВИ и ОРЗ, иммунитет заметно снижен;
- у ребенка или взрослого часто диагностируется ангина (3-4 раза в год и чаще);
- простудные заболевания сопровождаются увеличением лимфатических узлов на шее, налетом в горле, высокой температурой (выше 38-39 градусов);
- у ребенка наблюдается одновременное увеличение миндалин, лимфоузлов и аденоидов (на фоне частых простуд);
Женщинам, планирующим беременность, носителям ВИЧ, онкобольным также необходимо контролировать статус инфекции Эпштейна-Барр. При лечении ВЭБ повторные анализы назначают для контроля эффективности терапии.
Вирус Эпштейна-Барр (ВЭБ): пути передачи, заражение, прогноз (последствия и осложнения)
Строение вируса и иммунный ответ
Серологическое исследование, популярное для диагностики вируса Эпштейна-Барр, основывается на анализе иммунного ответа организма на проникновение возбудителя. Защитная реакция человеческого иммунитета – это выработка антител для нейтрализации обнаруженного антигена. Немного терминологии для лучшего понимания:
- Антиген – это белковая молекула (иногда – полисахарид или нуклеиновая кислота), которую иммунная система воспринимает как чужеродную и стремится уничтожить. Это могут быть бактерии, вирусы и их фрагменты, пыльца растений, некоторые продукты и другие протеиновые соединения. При сбоях в работе иммунитета собственные белки организма могут восприниматься как антигены.
- Антитело – особый белок (иммуноглобулин), вырабатываемый лимфоцитами для связывания и блокирования антигена. К каждому виду антигена вырабатываются специфические защитные белки.
Защитный белок-иммуноглобулин соединяется с чужеродной молекулой по принципу «замок-ключ» и останавливает размножение инфекционного агента.
Возбудитель инфекции Эпштейна-Барр структурно представляет собой двухцепочечную молекулу ДНК (ядро, или нуклеар), окруженную оболочкой-капсидом, и покрытую внешней мембраной, включающей гликопротеиды для закрепления на слизистой. Эти элементы являются антигенами для иммунной системы человека:
- нуклеарный (ядерный) антиген (EBNA) вируса Эпштейна-Барр;
- капсидный (VCA) – белковая оболочка ядра;
- мембранный (MA) – наружная мембрана;
- ранний (EA) — гликопротеиды во внешней оболочке вируса.
К каждому из них В-лимфоциты человеческого организма вырабатывают несколько типов иммуноглобулинов, отличающихся по времени появления, структуре и назначению.
Как вирусы герпеса взаимодействуют с организмом человека
Исследование на антитела к вирусу Эпштейна-Барр
Цель серологической диагностики — выявление в крови антител к инфекционным возбудителям. К ней относятся следующие методы исследования:
- РИФ – реакция иммунофлюоресценции.
- ИФА – иммуноферментный анализ.
- ИХЛА – иммунохемилюминесцентный анализ.
Самым распространенным из них является метод ИФА, который применяется в большинстве российских медучреждений. С его помощью выявляют присутствие различных герпесвирусов, токсоплазмоза, гепатитов, кори и краснухи, а также других инфекционных заболеваний. Преимущества такого способа исследования очевидны:
- Очень высокая специфичность и чувствительность. Метод позволяет обнаружить искомое соединение даже в том случае, если его концентрация крайне мала.
- Низкая вероятность ошибки, человеческий фактор малозначим при этом исследовании. Это свойство обусловлено высокой технологичностью используемых реагентов и тест-систем.
- Возможность диагностировать заражение на самой ранней стадии, еще до появления клинических симптомов.
Однако есть и минусы, которые нужно иметь в виду:
- высокая стоимость исследования;
- узкая специфичность – назначая исследование, врач должен с большой долей вероятности предполагать, какая инфекция провоцирует заболевание;
- позволяет обнаружить в крови антитела, но не самого возбудителя.
Обычно исследование направлено на выявление следующих типов антител к вирусу Эпштейна-Барр:
- IgM (VCA) — иммуноглобулин класса М к капсидному антигену. Они вырабатываются с первых дней заражения и примерно 6 месяцев после инфицирования, а так же в период рецидива вирусной активности.
- IgG (VCA) – иммуноглобулин класса G к капсидному антигену. Начинают вырабатываться организмом спустя примерно 20 дней после инфицирования, и затем обнаруживаются в крови на протяжении всей жизни.
- IgG (EA) — антитела класса G к раннему антигену. Как правило, вырабатываются в течение примерно полугода с момента заражения, затем исчезают. При латентной форме инфекции Эпштейна-Барр не определяются.
- IgG (EBNA) – поздние иммуноглобулины к нуклеарному (ядерному) антигену вируса Эпштейна-Барр. Они указывают на наличие устойчивого иммунитета к возбудителю, начинают формироваться после исчезновения внешних симптомов, примерно через полгода после заражения. Если их титр повышен у ребенка или взрослого, это может говорить о рецидиве инфекции.
Результаты качественного и количественного анализа на эти виды иммуноглобулинов, в совокупности с клинической картиной заболевания, дают врачу достаточно информации для постановки диагноза и назначения терапии.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Правила сдачи анализа
Чтобы результат исследований был максимально достоверным, перед сдачей крови нужно выполнить ряд условий:
- Полсуток не принимать никаких лекарств. Если это невозможно, то сотрудников лаборатории нужно предупредить о принятых препаратах.
- Также в течение 12 часов до сдачи крови на инфекцию Эпштейна-Барр нельзя употреблять алкоголь, курить.
- Физические нагрузки необходимо ограничить.
- Кровь сдается строго натощак! (полсуток до анализа нельзя принимать пищу). Поэтому забор крови для исследования проводят обычно рано утром.
- Детей дошкольного возраста нужно поить перед сдачей анализа теплой кипяченой водой (понемногу, на протяжении получаса перед забором материала).
Нарушение этих правил может привести к искажению результатов: тогда потребуется повторная сдача крови, либо может быть назначено неверное лечение.
К изменению значений также приводят лучевая или химиотерапия, получаемые в период сдачи анализа, избыток жировых клеток в крови, токсоплазмоз.
Расшифровка анализа
Интерпретация анализов на антитела к вирусу Эпштейна-Барр, особенно количественных, не универсальна. Показатели нормы могут различаться в зависимости от вида используемых реагентов и метода исследования. Поэтому к расшифровке результата необходим индивидуальный подход, и доверить ее нужно специалисту.
Полное представление о текущем статусе инфекции Эпштейна-Барр в организме можно получить, только сопоставив данные всех видов исследований и имеющиеся симптомы. Предварительно оценить анализ крови на антитела поможет следующая информация: антитела IgM к капсидному антигену вируса Эпштейна-Барр могут обозначаться в бланке анализа так: ат VCA IgM, anti-VCA IgM, ВЭБ VCA IgM, анти-VCA IgM. Если иммуноглобулины класса М к капсидному белку обнаружены, это говорит об активном статусе вирусной инфекции. В первые недели после заражения их количество максимально. Примерно с 3-й недели начинает снижаться, и в течение полугода исчезает полностью.
Отрицательный результат указывает на отсутствие вируса либо на латентную (скрытую) инфекцию. Антитела IgG к капсидному антигену зашифрованы в результатах в виде: EBV VCA IgG, ат VCA IgG. Появляются также в начале острой фазы заболевания, в течение первого месяца после инфицирования. Наибольшие значения фиксируются ко второму месяцу болезни. По мере выздоровления количество уменьшается, однако их присутствие в сыворотке крови может сохраняться несколько лет после заражения.
Положительный результат на иммуноглобулины класса G к капсидному белку говорит либо об острой фазе инфекции, либо о перенесенной ранее болезни и устойчивом иммунитете к вирусу Эпштейна-Барр.
Серология, ИФА, ПЦР при вирусе Эпштейна-Барр. Положительный и отрицательный результат
Отрицательный IgG значит, что либо человек никогда не был заражен ВЭБ-инфекцией, либо она находится в стадии ремиссии:
- Антитела IgG к ядерному (нуклеарному) антигену возбудителя Эпштейна-Барр появляются на поздней стадии заболевания. В острой фазе болезни обычно отсутствуют, начинают формироваться спустя примерно 3-6 месяцев после заражения и обнаруживаются в крови в течение многих лет. Анти-EBNA IgG положительный говорит о перенесенной в прошлом инфекции Эпштейна-Барр и наличии иммунитета к ней. Если значение отрицательно – можно предположить начальную стадию заболевания либо отсутствие возбудителя в организме.
- Антитела класса G к раннему антигену — вырабатываются при первичном инфицировании, в острой фазе заболевания. При выздоровлении быстро исчезают. Такой анализ применяется для ранней диагностики вирусной инфекции Эпштейна-Барр. Высокие титры ЕА IgG обнаруживают при иммунодефицитных состояниях, ВЭБ-ассоциированных онкологических заболеваниях, хроническом инфекционном процессе.
Возможные комбинации иммуноглобулинов к вирусу Эпштейна-Барр трактуются следующим образом:
- EBNA IgG- VCA IgG- VCA IgM+: ранняя стадия болезни, первичное инфицирование.
- EBNA IgG- VCA IgG+ VCA IgM+: первичное инфицирование, острая стадия болезни.
- EBNA IgG+ VCA IgG+ VCA IgM+: активный инфекционный процесс, первичное заражение либо рецидив.
- EBNA IgG- VCA IgG- VCA IgM-: заражения не было (отсутствие вируса), либо есть выраженный иммунодефицит.
- EBNA IgG+ VCA IgG+ VCA IgM-: латентная (скрытая) инфекция, пациент является носителем вируса.
- Если обнаружены только антитела G к ядерному антигену – это тоже говорит о давно перенесенном заболевании и наличии «спящего» ВЭБ в организме.
Общая клиническая картина складывается из соотношения в анализе иммуноглобулинов IgM и IgG. Серологические исследования не всегда дают абсолютно точный результат, к тому же инфекция Эпштейна-Барр может развиваться в атипичной форме (при этом ряд антител отсутствует). Поэтому врач может назначить дополнительные обследования.
Госпитализация при вирусе Эпштейна-Барр. Гормоны, антибиотики и пробиотики при ВЭБ
Авидность антител
В ряде случаев для уточнения диагноза может потребоваться анализ на авидность антител к вирусу Эпштейна-Барр. Индекс авидности определяет прочность связи между антигеном и защитным белком. При первичном заражении он достаточно низкий, но в ходе «борьбы» между иммунной системой и вирусом постепенно растет. Высокоавидные антитела, обнаруженные в пробах крови, указывают на рецидив инфекции. Иммуноглобулины с низким индексом свидетельствуют о первичном заражении.
Вирус Эпштейна-Барр широко распространен среди населения всего мира, поэтому наличие антител к нему не является чем-то исключительным и редким. Однако в случае низкого иммунитета, часто рецидивирующих заболеваний, синдрома хронической усталости — своевременное выявление причины очень важно. Вовремя обнаружив активную инфекцию и начав лечение, можно предотвратить тяжелые последствия для здоровья.
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых. Длительность и схема лечения при ВЭБ