Бактерия вызывающая коклюш
Содержание:
| Коклюш | |
|---|---|
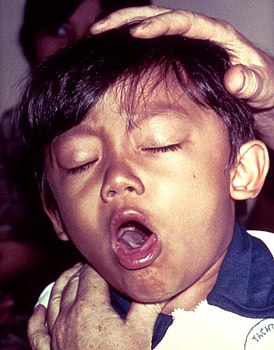 Мальчик, больной коклюшем, на осмотре. |
|
| МКБ-11 | 1C12 1C12 |
| МКБ-10 | A 37 37. |
| МКБ-9 | 033 033 |
| DiseasesDB | 1523 |
| MedlinePlus | 001561 |
| eMedicine | emerg/394 ped/1778 ped/1778 |
| MeSH | D014917 |
Коклю́ш [1] [2] , в профессиональной речи — ко́клюш [3] (от фр. coqueluche ; лат. Pertussis ) — острая антропонозная воздушно-капельная бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель. Опасное инфекционное заболевание дыхательных путей. Очень опасен для детей младше 2 лет.
Содержание
Возбудитель [ править | править код ]
Вызывается бактериями Борде-Жангу (по имени впервые описавших её в 1906 бельгийского учёного Ж. Борде и французского — О. Жангу) (Bordetella pertussis). Врождённый иммунитет, обусловленный материнскими антителами, не развивается. Контагиозность (вероятность заражения при контакте) составляет 90%. В 1937 году выделен микроорганизм, сходный с палочкой коклюша, — паракоклюшная палочка. Заболевание, вызываемое этим микроорганизмом, протекает как лёгкая форма коклюша, но иммунитета к коклюшу не оставляет.
Развитие заболевания [ править | править код ]
Чаще заболевают дети дошкольного возраста. Инкубационный период длится от 7 до 14 дней. Заражение происходит воздушно-капельным путём. Больной заразен с 1-го до 25-го дня заболевания. Длительность заразного периода может сократиться при своевременном проведении антибактериальной терапии. Заражение происходит воздушно-капельным путём при прямом контакте с заражённым человеком. Наблюдается носительство бордетеллы пертуссис у взрослых людей. В том числе среди потенциально опасных контактных лиц могут находиться сотрудники детских дошкольных учреждений, поскольку скрытая форма инфекции внешне никак не проявляется. Пациент опасен для окружающих людей на протяжении 30 дней с момента проявления первых симптомов болезни.
Врождённого иммунитета к этому типу инфекции не существует. После выздоровления защита сохраняется на протяжении всей жизни. Однократная вакцинация даёт краткосрочный эффект, требуется повторная ревакцинация в определённые календарём прививок сроки. Необходимо понимать, что иммунитет после вакцинации не гарантирует полной защиты. Однако у таких детей заболевание отличается более лёгким и быстрым течением, не провоцируя многочисленные осложнения.
Хотя в большинстве случаев клинически выраженный коклюш наблюдается у детей в возрасте от 1 до 5 лет, острое заболевание и смертельный исход регистрируются, главным образом, среди неиммунных детей очень раннего возраста. Среди детей более старшего возраста, подростков и взрослых коклюш часто не диагностируется из-за его часто нетипичного течения. Однако более старшие возрастные группы являются важным источником инфицирования для восприимчивых детей грудного возраста [4] .
Даже на фоне лечения мучительный кашель продолжается от десяти недель и более [5] . Не существует эффективных методов борьбы с кашлем на фоне коклюша [6] . У детей младше одного года кашель может быть небольшим или вообще отсутствовать, а вместо него происходит остановка дыхания [7] . Взрослые, болеющие коклюшем, кашляют настолько интенсивно, что у 4% пациентов ломаются рёбра [8] .
Эпидемиологическая картина [ править | править код ]
В каждой конкретной местности заболевание приобретает эпидемический характер с периодичностью в 2—4 года. Иммунизация заметно снизила частоту заболевания коклюшем во многих странах. В 1950-х годах, до введения иммунизации, в Англии регистрировалось ежегодно более 100 тыс. случаев. Для сравнения: в 1980 г. в Англии был отмечен только 1471 случай.
Циркуляция возбудителя происходит и при очень высоком охвате вакцинацией, при этом у подавляющего большинства инфицированных симптомы не появляются; так, в исследовании проведенном в Голландии в 1995—1996 ежегодное количество инфицированных среди населения старше 3 лет было оценено в 6,6%, с минимальным носительством среди детей (3.3%) и максимальным — среди возрастной когорты 20-24 (10.8%), при этом зарегистрированные заболевания составили только 0,01% [9]
Иммунитет [ править | править код ]
Около половины случаев приходится на детей до 2 лет, для них же болезнь наиболее опасна. Перенесённый коклюш не обеспечивает [10] [11] стойкого пожизненного иммунитета, поэтому у переболевших возможны повторные заболевания коклюшем.
Иммунитет после однократной прививки не стойкий и требует повторной вакцинации. Опубликованное в 2018 году мета-исследование бесклеточной вакцины от коклюша оценивает эффективность начальной серии прививок в 91% со спадом эффективности в 9,6% ежегодно, эффективность повторной вакцинации в подростковом возрасте оценивается в 70% со спадом эффективности в 45,3% ежегодно [12] .
Ранняя вакцинация женщин в третьем триместре беременности приводит [11] к эффективному трансплацентарному переносу антител, полученных из вакцин, от матери к младенцу; антитела сохраняются до тех пор, пока ребёнок не сможет начать иммунизацию в возрасте 3 месяцев. Одной из целей программы вакцинации от коклюша, помимо непосредственного снижения заболеваемости и тяжести протекания болезни, является ограждение от возможного контакта с возбудителем младенцев, непривитых по возрасту.
Лечение [ править | править код ]
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста.
По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Режим — щадящий (уменьшение отрицательных психоэмоциональных нагрузок) с обязательными индивидуальными прогулками.
Диета — обогащённая витаминами, соответствующая возрасту. Пациентов с тяжёлыми формами заболевания рекомендуется кормить чаще и меньшими порциями; после рвоты детей докармливают.
Этиотропная терапия — назначение антибиотиков (макролиды, полусинтетические пенициллины, цефалоспорины 3 поколения). Если кашель сохраняется — то дальнейшее применение антибиотиков нецелесообразно.
Патогенетическая терапия — противосудорожные препараты, успокаивающие средства.
Симптоматическая терапия — отсасывание слизи из верхних дыхательных путей, аэрозольтерапия, физиотерапия, массаж, дыхательная гимнастика.
В периоде реконвалесценции — витаминно-минеральные комплексы.
Профилактика [ править | править код ]
В большинстве развитых стран для вакцинации населения от коклюша используются ацеллюлярная (бесклеточная) вакцина и различные её комбинации с другими педиатрическими вакцинами против полиомиелита, гепатита В, гемофильной инфекции.
В России [ править | править код ]
В России прививки от коклюша предусмотрены только для дошкольников: на первом году жизни трёхкратно и на втором году жизни однократно [13] .
Профилактика коклюша в стране регулируется санитарными правилами СП-3.1.2.3162-14 [14] .
В России организовано производство только цельноклеточной АКДС-вакцины, что затрудняет включение в календарь различных комбинаций педиатрических вакцин (например, АаКДС+ИПВ, АаКДС+ИПВ+ГепВ и др.), ограничивает применение инактивированной полиомиелитной вакцины в составе комбинированных вакцин, не позволяет внедрить в календарь регулярные бустерные дозы АаКДС-вакцин со сниженным количеством антигена среди школьников и взрослого населения России [15] .
В 2014 году включение в российский календарь прививок 13-валентной пневмококковой конъюгированной и 5-валентной вакцины для профилактики коклюша, дифтерии, столбняка и Hib стало возможным в результате частичной локализации производства современных иммунобиологических препаратов на территории страны [15] .
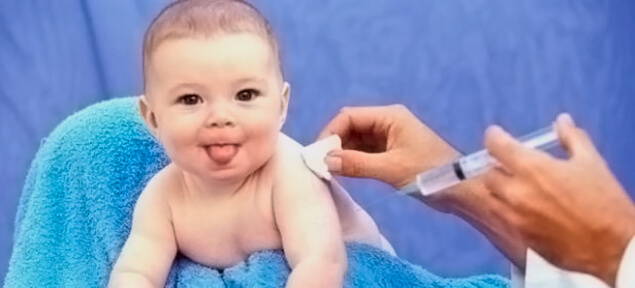
Коклюш — острая инфекция дыхательных путей, вызванная бактериями Борде-Жангу, или Bordetella pertussis. Наиболее опасна для детей до года. Основным признаком является спазматический кашель. При подозрении на заболевание, необходимо срочно обратиться к врачу.
Коклюшная палочка не приспособлена к выживанию в окружающей среде и гибнет от солнечного света, бытовой химии, высокой температуры. По этой причине заразиться можно только от другого человека напрямую, а не через предметы. При контакте с заболевшим бактерия коклюша передаётся по воздуху на расстоянии до 3 метров. Вероятность передачи заболевания окружающим людям очень велика в первые 30 дней после заражения. В период выздоровления коклюш почти не заразен.
Виды коклюша
Врачи выделяют 3 типа коклюша. Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
По тяжести течения заболевания, по количеству и длительности приступов кашля выделяют лёгкую, среднюю и тяжёлую форму коклюша. Средняя и тяжёлая форма инфекции обычно диагностируется у детей до 5 лет и требует госпитализации. В лёгкой форме коклюш обычно протекает у взрослых и лечится дома за 5-6 недель.
Эпидемиологи выделяют несколько особенностей коклюша. Это заболевание усиливается волнами каждые 3-4 года. Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Симптомы
Жертвами возбудителя коклюша обычно становятся маленькие дети. Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Чаще всего коклюшем болеют один раз в жизни. Антитела, выработавшиеся во время болезни, сохраняются на всю жизнь и предотвращают повторные заражения. При иммунодефиците иногда человек может заболеть и повторно, но такие случаи редки.
Взрослые люди болеют коклюшем в лёгкой форме, заболевание проявляется в виде кашля средней тяжести и лёгкого насморка.
Основным симптомом коклюша считается приступообразный кашель.
Инкубационный период — от 3 до 14 дней. Затем начинается лёгкий, постепенно усиливающийся сухой кашель. У детей обычно начинается и насморк. Выделения из носа густые, вязкие. Возможно повышение температуры до 38°, но не обязательно. Температура выше 38° означает, что ослабленный коклюшем организм атаковали другие бактерии или вирусы,Катаральный период обычно длится до 15 дней.
Далее кашель усиливается, приобретает спазматический характер. Особенно сильно приступы кашля проявляются ночью. Кашель во время спазматического периода плохо поддаётся лечению, так как вызывается сразу несколькими причинами. Во-первых, в бронхах и лёгких скапливается густая мокрота, которая тяжело выводится. Во-вторых, палочка бордетелла выделяет токсин, действующий на блуждающий нерв. Нерв отвечает за работу гортани, глотки, мышц скелета, пищеварительных и дыхательных органов. Раздражение нерва вызывает спазмы, вызывающие приступы кашля.
От сухого спазматического кашля со временем начинает болеть брюшной пресс, межрёберные мышцы. Отмечаются боли в груди, особенно во время резких выдохов и долгих приступов кашля. Дыхание становится сипящим, хриплым. Горло саднит не только во время приступа, а постоянно. Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Затем наступает период выздоровления. Кашель приобретает влажный характер, отделяется мокрота. Возможно возобновление насморка, так как организм пытается всеми возможными способами вывести слизь наружу. Слабость может сохраняться ещё долго время даже после исчезновения других симптомов коклюша.
После вакцинации иммунитет не сохраняется в течение всей жизни, но симптомы болезни проявляются не так ярко. У привитых ранее людей возможно бессимптомное течение заболевания или лёгкий кашель. Отмечаются и случаи носительства инфекции, когда носитель не болеет сам, но является угрозой для окружающих. Чаще всего носителями становятся привитые люди, работающие с маленькими детьми.
Диагностика
 должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
Поначалу коклюш часто путают с обычной простудой или ОРВИ, так как симптомы зарождения заболевания сходны. Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Точно установить возбудителя коклюша помогает анализ мокроты. Если мокрота не отделяется даже во время приступа, берут мазок из зева. Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Диагностикой коклюша у детей занимается педиатр, у взрослых — терапевт. Дополнительно может потребоваться консультация инфекциониста, невролога, иммунолога.
Паракоклюш
После диагностики врач может сообщить, что человек страдает не коклюшем, а паракоклюшем. Паракоклюш можно сравнить с лёгкой формой коклюша без тяжёлого спазматического периода. Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Лечение
В зависимости от тяжести симптомов возможно как лечение на дому, так и госпитализация. Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Основное лечение — медикаментозное. Пациенту назначают антибиотики, активные против бактерий Bordetella pertussis. Обычно их принимают 7 дней. На начальном этапе болезни, когда возбудитель ещё точно не определён, могут назначить антибиотики широкого действия с более длительным курсом.
В зависимости от симптомов назначают и другие лекарственные препараты. Нейролептики уменьшают воздействие на нервную систему, убирают неврозы и судороги. При сильной рвоте во время приступов назначают противорвотные препараты. При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
Важно соблюдение щадящего режима. Показан покой, дневной сон, при отсутствии высокой температуры — лёгкие прогулки без контактов с окружающими людьми. Питание должно быть лёгким, богатым витаминами.
Важно создать для больного оптимальные условия. Комнату необходимо проветривать, но не допускать сквозняков. Важно поддерживать оптимальный температурный режим. Жара в помещении усиливает отёчность, повышает температуру тела, мокрота и слизь в носу становится более густой и хуже отделяется. Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Нервная система больного очень расшатана, поэтому необходимо убрать все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоров или телевизора следует приглушить. Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного коклюшем малыша нельзя отлучать от груди в период заболевания и выздоровления. Молоко матери повышает иммунитет ребёнка. Отказ от грудного вскармливания в этот период усилит имеющиеся симптомы и негативно скажется на состоянии нервной системы. Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Залогом успешного лечения станет ограждение больного от всевозможных бактерий и вирусов. Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Осложнения коклюша
При адекватном лечении коклюша и нормальном иммунитете болезнь протекает без осложнений.
В сложных формах болезнь может вызвать:
- заболевания лёгких, в том числе пневмонию;
- плеврит;
- отит;
- глухоту;
- разрыв перепонки в ухе;
- кровоизлияния в мозг и сетчатку;
- кровотечения из носа;
- паховую или пупочную грыжу;
- судороги;
- эпилептические припадки;
- неврозы.
Консультация других специалистов
В случае осложнений показана консультация узких специалистов. При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
Профилактика
Коклюш — серьёзное заболевание, поэтому требуется профилактика. Самым надёжным видом профилактики считается вакцинация. Вакцина не формирует пожизненный иммунитет к коклюшной палочке, но значительно снижает тяжесть протекания болезни. Смертельные исходы среди ранее вакцинированных детей случаются очень редко.
В России прививка от коклюша является обязательной и планово проводится несколько раз в детском возрасте. Первая прививка — в 3 месяца вместе. Вторая — в 4, 5 месяцев, третья — в 6 месяцев. В случае временного отвода важно соблюсти перерыв в 1 месяц между вакцинациями. В 1,5 года делают ещё одну прививку, именно эта вакцинация обеспечивает наиболее стойкий иммунитет. Взрослым людям прививки от коклюша не делаются: они проще переносят само заболевание, чем дети. У взрослых редко возникают осложнения, смертельный исход крайне редок и возможен только на фоне сильного снижения иммунитета.
Возбудителем коклюша является бактерия Bordetella pertussis, которая содержит целый ряд компонентов, способных при взаимодействии с организмом человека привести к развитию патологических процессов. Коклюш является острым инфекционным заболеванием, которое передается воздушно-капельным путем.
Болезнь протекает с явлениями судорожного приступообразного кашля и поражением бронхолегочной и центральной нервной систем. Подвержены заболеванию, в основном, дети раннего возраста.
Коклюш известен с давних времен. Гийом де Байю впервые описал заболевание в 1578 году после того, как наблюдал эпидемию заболевания в Париже. Его полное описание сделал Sydengam еще в XVIII столетии. В 1847 заболевание было описано отечественным ученым С. Ф. Хотовицким. В 1906 году Bordet и Gengou открыли возбудитель коклюша. Позднее была создана вакцина, что позволило значительно снизить заболеваемость и ликвидировать возникновение эпидемий.
Коклюш сегодня остается серьезной проблемой для всего мира. От него ежегодно заболевает около 60 млн. человек во всем мире. Около 1 млн. умирает. В основном это дети до 1-го года жизни.

Рис. 1. На фото приступ кашля у ребенка, больного коклюшем. Судорожный приступообразный кашель и длительное течение заболевания причиняют ребенку большие страдания и приводят в отчаяние его родителей.
Активная иммунизация детского населения, смена вирулентного токсического штамма возбудителя коклюша менее вирулентным, совершенство этиотропной и патогенетической видов лечения привели к значительному снижению заболеваемости. В РФ летальность от коклюша составляет сотые доли процента, отчего этот показатель в структуре общей смертности от инфекционных заболеваний практически потерял какое-либо значение.
На сохранение заболеваемости сегодня оказывает влияние:
- низкий уровень привитых от коклюша детей в возрасте до 1-го года, причиной чему являются медицинские отводы и отказы родителей;
- ослабление иммунитета после вакцинации у школьников;
- дефекты иммунизации;
- по данным зарубежных исследователей коклюш выявляется у 26% взрослых с длительным кашлем, под маской которого у них протекает это заболевание;
- несвоевременные противоэпидемические мероприятия, что связано с поздней диагностикой заболевания, чему способствуют трудности диагностики стертых форм заболевания и сниженная настороженность врачей.
Эпидемическому распространению коклюша, помимо высокого уровня восприимчивости детского населения, способствуют неблагоприятные жилищно-бытовые условия (например, скученность), неудовлетворительное состояние профилактической работы в детских организованных коллективах.
Возбудитель коклюша
Возбудителем коклюша является бактерия Bordetella pertussis (Haemophilus pertussis, палочка Борде-Жангу, коклюшная палочка), которая была открыта в 1906 году Bordet и Gengou в 1906-1908 гг. и названная в честь этих ученых.
Бортеделлы являются представителями рода Bordetella и подразделяются на несколько видов, один из которых является Bordetella pertussis. Бордетелла вызывает заболевание коклюшем, протекающим с поражением дыхательного тракта и сопровождающегося приступообразным спазматическим кашлем.
Bordetella parapertussis вызывает коклюшеподобное заболевание паракоклюш.

Рис. 2. На фото возбудители коклюша — бактерии Bordetella pertussis.
- Человек является единственным носителем возбудителей коклюша.
- Возбудители коклюша аэробы. Они живут и развиваются только в условиях наличия атмосферного кислорода.
- Bordetella pertussis является гемоглобинофильной палочкой. Бактерии хорошо культивируются на средах, которые обогащены кровью.
- Коклюшные палочки являются грамотрицательными. Окрашиваются по Граму в розовый или красный цвет.
- Коклюшная палочка неподвижна, по размеру напоминает короткую палочку коковидной формы, концы закруглены, длина составляет 0,5 — 2 мкм, не образуют спор, в мазках располагаются отдельно, реже — попарно, образуют капсулу, обеспечивающую защиту микроба от фагоцитоза.

Рис. 3. На фото бактерии Bordetella pertussis розового цвета (окраска по Граму).
Устойчивость бактерий во внешней среде
Bordetella pertussis весьма чувствительна к факторам внешней среды и дезинфицирующим средствам, однако сохраняется в течение нескольких часов в сухой мокроте. Воздействие температуры 56 о в течение 15 минут, прямого солнечного света в течение часа и ультрафиолетовое излучение убивают бактерии. Bordetella pertussis проявляют чувствительность к воздействию целого ряда антибиотиков. Эритромицин, левомицетин, стрептомицин и антибиотики тетрациклиновой группы широко применяются для лечения коклюша.
Культивирование возбудителей коклюша
Бордетеллы весьма прихотливы. Они медленно растут только на специальных средах — казеиново-угольной среде или картофельно-глицериновом агаре. Колонии появляются после посева спустя 48 — 72 часа. Они круглые, мелкие, влажные, с перламутровым блеском (напоминают капельки ртути). При росте на средах с добавлением крови вокруг колоний появляется зона гемолиза.
Рост бордетелл подавляется другой микрофлорой, поэтому в питательную среду в настоящее время добавляется антибиотик.
Биохимическая характеристика Bordetella pertussis
Палочки коклюша не разлагают сахара и спирты, не образуют индола, не редуцируют нитраты в нитриты, не продуцируют уреазу — фермент разлагающий мочевую кислоту до аммиака и двуокиси углерода.

Рис. 4. На фото колонии Bordetella pertussis. Они круглые, мелкие, влажные, с перламутровым блеском, напоминают капельки ртути.
Антигены Bordetella pertussis
Возбудители коклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Антигенная структура бактерий сложная и сегодня еще недостаточно изучена. Выделяют антигены родовые и антигены видовые.
К ним относятся:
- Агглютиноген. Агглютиноген (антиген), который вызывает образование в организме инфицированного человека агглютининов (антител). При наличии антител в организме, что происходит у переболевших или вакцинированных от коклюша детей, кожная проба становиться положительной. А по реакции агглютинации (склеивании бактерий антителами) можно дифференцировать виды Bordetella pertussis и определять их антигенные варианты.
Коклюшная палочка имеет специфический О-антиген (соматический антиген), который представлен липополисахаридом клеточной стенки, состоящий из 14 компонентов. Против О-Аг организм инфицированного вырабатывает антитела, что используется в серологической диагностике заболевания.
- Коклюшный токсин. Коклюшный токсин способствует выработке антител (антитоксинов). Возможно, именно благодаря ему, в организме ребенка, переболевшего коклюшем, сохраняется длительный иммунитет.
- Гемагглютинин. Антитела, вырабатываемые на гемагглютинин способны «склеивать» эритроциты крови. С помощью реакции агглютинации определяют вид возбудителя.
- Защитный антиген. Защитный антиген обуславливает невосприимчивость человека к инфекции.

Рис. 5. Возбудитель коклюша.
Факторы вирулентности бактерий Bordetella pertussis
Бактериальная клетка возбудителей коклюша содержит целый ряд компонентов, способных при взаимодействии с организмом человека привести к развитию патологических процессов. К ним относятся:
- Коклюшный токсин.
- Филаментозный гемагглютинин.
- Протективные агглютиногены.
- Аденилатциклазный токсин.
- Трахеальный цитотоксин.
- Дермонекротоксин.
- Белок наружной мембраны.
- Эндотоксин (липосахарид).
- Гистаминсенсибилизирующий фактор.
- Термолабильный экзотоксин (коклюшный токсин, пертусиген, «лимфоцитозстимулирующий фактор», «гистаминсенсибилизирующий фактор»).
Коклюшный токсин определяет клиническую картину заболевания — спазм бронхов, генерализованный спазм сосудов с последующим повышением артериального давления. Под воздействием коклюшного токсина в клетках тканей инфицированного ребенка всегда отмечается повышение уровня цАМФ (циклический аденозинмонофосфат). ЦАМФ участвует в целом ряде регуляторных процессов. По мере нарастания его концентрации в клетках блокируется подвижность и поглотительная способность макрофагов.
Под воздействием коклюшного токсина в организме инфицированного человека увеличивается количество лимфоцитов, стимулируется выработка инсулина.
Коклюшный токсин оказывает нейротоксическое действие, поражая кашлевые центры, нервные окончания бронхов, воздействуя на кашлевой и дыхательный центры, расположенные в продолговатом мозгу, тем самым формируя порочный круг патологического кашля.
Коклюшный токсин приводит к развитию гиперчувствительности к серотонину и гистамину, вследствие чего у экспериментальных животных развивается анафилактический шок.

Рис. 6. Схема структуры коклюшного токсина. Субъединица А или S1 обладает ферментативной активностью. Олигомер В (субъединицы S2 — S5) связываясь с клеткой-мишенью способствует проникновению субъединицы S1 в клетку.
Термостабильный эндотоксин (липополисахарид)
Эндотоксины выделяются в кровь после разрушения бактерий. Термостабильный эндотоксин является компонентом наружной мембраны возбудителя коклюша. Состоит из 3-х ковалентно-связанных компонентов: липида А, центрального олигосахарида и О-антигена.
Липид А и вызывает тяжелые токсические поражения, нередко заканчивающиеся токсическим шоком.
Центральный олигосахарид вызывает более легкие токсические поражения.
О-антиген (соматический антиген) состоит из сахаров. Их протяженность влияет на проникновение гидрофобных антибиотиков внутрь бактериальной клетки. Против О-Аг организм инфицированного вырабатывает антитела, что используется в серологической диагностике заболевания.
Филаментозный гемагглютинин (фактор адгезии)
Филаментозный гемагглютинин является одним из компонентов наружной оболочки бактериальной клетки. Способствует прикреплению микроорганизмов к эпителиальным клеткам дыхательных путей.
Микроворсинки бактерий (пили, фимбрии)
Микроворсинки, покрывающие Bordetella pertussis, способствуют слипанию бактерий с мерцательным эпителием дыхательных путей. Некоторые антигены ворсинок способствуют образованию защитных антител. Такие антитела являются обязательным компонентом противококлюшных вакцин.
Пертактин и волокнистый гемагглютинин
Пертактин и волокнистый гемагглютинин способствуют слипанию бактерий с мерцательным эпителием дыхательных путей.
Аденидадциклаза
Аденидадциклаза подавляет активность фагоцитов и тормозит миграцию моноцитов. Аденидадциклаза способствует образованию защитных антител. Такие антитела являются обязательным компонентом вакцин против коклюша.
Дерматонекротоксин
Дерматонекротоксин и цитотоксин повреждают ткани. В зоне повреждения формируется кровоизлияние. Усиливающийся кровоток способствует притоку необходимых возбудителям питательных веществ и облегчению всасывания коклюшного токсина.
Цитотоксин (трахеальный токсин)
Трахеальный токсин разрушает реснички клеток дыхательного эпителия, в результате чего бронхиальная жидкость застаивается, раздражая кашлевые центры.
Гистамин-сенсибилизирующий фактор
Гистамин-сенсибилизирующий фактор повышает восприимчивость тканей к повреждающему действию гистамина.

Рис. 7. На фото возбудители коклюша (микроскопия, окраска по Граму).
Эпидемиология коклюша
Коклюш является типичной воздушно-капельной инфекцией. На эпидемиологию заболевания оказывают влияние высокая восприимчивость человека к заболеванию, относительно высокая частота стертых форм, трудности диагностики в начальном периоде, пожизненный постинфекционный иммунитет и высокая чувствительность бактерий к факторам внешней среды.
Источник инфекции
Человек является единственным носителем возбудителей коклюша. Опасность представляют больные люди и бактерионосители.
- 90 — 100% больных представляют опасность для окружающих с конца инкубационного периода и весь период клинических проявлений заболевания. К концу 4-й недели спазматического периода опасность для окружающих представляют лишь 10% больных.
- Среди всех заболевших больные стертыми формами составляют 10 — 50%. Они представляют большую опасность для организованных детей.
- Последние годы все чаще регистрируются случаи заражения от взрослых.
- Носители Bordetella pertussis особой опасности не представляют. Бактерионосительство у них, как правило, кратковременное. К тому же отсутствие кашля значительно снижается выделение возбудителей во внешнюю среду.
- Существенно сокращает сроки выделения возбудителей коклюша антибиотикотерапия.
Как передается коклюш?
Возбудители коклюша передаются воздушно-капельным путем. Массивность выделения Bordetella pertussis отмечается с конца инкубационного периода до окончания периода острого проявления заболевания. Радиус распространения инфекции ограничен 2-я метрами. Нестойкость возбудителя во внешней среде является препятствием для распространения инфекции через предметы быта.
Восприимчивость к инфекции
Восприимчивость к инфекции при коклюше высокая. Индекс контагиозности при коклюше составляет 0,7 — 1,0. Это значит, что коклюшем заболевают 70 — 100 лиц из ста, которые ранее не болели и не прививались от заболевания и находились в тесном контакте с больными.
Наиболее подвержены заболеванию дети первых дней и первого года жизни. Восприимчивость к коклюшу утрачивается после перенесенного заболевания.
Восприимчивость к коклюшу резко ослабевает после проведенной иммунизации, но с годами нарастает, что требует проведения ревакцинации. Иммунизированные дети заболеть коклюшем могут, но заболевание у них протекает в легкой форме.
В редких случаях повторно заболевают коклюшем лица пожилого возраста. Летальность от коклюша крайне низка и составляет 0,04%.

Рис. 8. Наиболее подвержены заболеванию коклюшем дети первых дней жизни.
Сезонность распространения инфекции
Коклюшная инфекция распространяется в осеннее-зимний период. Заболевания начинают регистрироваться с сентября месяца. Период регистрации коклюша длится 8 месяцев. Пик заболеваемости приходится на декабрь-январь месяцы.
Вспышки коклюша в детских учреждениях
Вспышки коклюша в детских учреждениях возникают при заносах инфекции детьми, коклюш у которых протекает в стертой форме, либо детьми, находящимися в катаральном периоде заболевания.
Предупреждает дальнейшее распространение инфекции ранняя изоляция первого заболевшего ребенка.
Вспышка коклюша в детских коллективах развивается медленно. После первого заболевшего новые случаи заболевания регистрируются у 1 — 3 детей каждые 2 — 10 дней.
Иногда длительность периода, когда не регистрируются заболевшие дети, превышает две недели — длительность инкубационного периода. После чего новая вспышка бывает более жестокой, чем предыдущая.
Высокий уровень восприимчивости к коклюшу детей младшего возраста, неблагоприятные жилищно-бытовые условия и недостаточная профилактическая работа в детских коллективах способствуют распространению заболевания.
