Дисплазия матки что это такое
Содержание:

- Исправить статью согласно стилистическим правилам Википедии.
- Проставив сноски, внести более точные указания на источники.
Пожалуйста, после исправления проблемы исключите её из списка параметров. После устранения всех недостатков этот шаблон может быть удалён любым участником.
| Дисплазия шейки матки | |
|---|---|
 |
|
| МКБ-10 | D 06 06. , N 87 87. |
| МКБ-9 | 233.1 233.1 , 622.10 622.10 |
| MedlinePlus | 001491 |
| MeSH | D018290 |
Дисплазия шейки матки (цервикальная интраэпителиальная неоплазия)— атипическая трансформация плоскоклеточного эпителия шейки матки без инвазии в строму.
Содержание
Этиология [ править | править код ]
Ведущую роль в развитии цервикальной интраэпителиальной неоплазии отводят вирусу папиломмы человека(HPV).
Хотя дисплазия шейки матки не вызывает зачастую никаких симптомов, это потенциально опасное заболевание, так как может прогрессировать в рак шейки матки, второй по значимости тип рака, от которого умирают женщины, особенно молодые девушки (Nicol AF et al 2005; Marshall K 2003; Rock CL et al 2000).
С тех пор как появился ПАП-мазок в 1941, уровень смертности от рака шейки матки значительно снизился, так как этот мазок позволяет выявить дисплазию шейки матки. В развивающихся странах, где ПАП-мазок не распространен так широко, как в индустриально-развитых, рак шейки матки является лидирующей причиной смертности среди женщин (Potischman N et al 1996). В мире от рака шейки матки умирает 11,6 % женщин (Giuliano AR et al 1998; Rock CL et al 2000).
Основная цель женщин, у которых обнаружен HPV, не позволить развиться дисплазии шейки матки или раку (Marshall K 2003; Giuliano AR et al 1998). Существует очень много разновидностей HPV (типы 6, 11, 16, 18, 31, 35, 39, 59, 33, 45, 52, 58, 67), некоторые его формы могут спровоцировать риск развития рака намного выше, чем остальные, особенно HPV16, HPV18 (Liu T et al 1993). HPV обычно очень тяжело выявить, так как он зачастую протекает бессимптомно. Только 1 % женщин с HPV имеют видимые изменения — генитальные бородавки (Wright TC et al 2004), этот факт подтверждает важность регулярного обследования с помощью ПАП-мазка.
Цель лечения дисплазии шейки матки — максимальное уменьшение риска развития этого заболевания в стадию рака. Риск редуцирования может быть понижен с помощью соблюдения диеты и употреблением специальных добавок, профилактикой медицинских и химических вмешательств (Rock CL et al 2000; Pereira DB et al 2004; Maissi E et al 2004). К счастью, есть надежда на горизонте: изменение стиля жизни, применение ПАП-мазка и разработки вакцины против HPV позволят снизить риск развития рака шейки матки в экономически-развитых странах.
Классификация [ править | править код ]
Дисплазию шейки матки часто называют цервикальной интраэпителиальной неоплазией шейки матки (CIN — Cervical Intraepithelial neoplasia). Она часто классифицируется следующими степенями, в зависимости от наличия аномальных клеток на поверхности эпителия:
- CIN 1 (дисплазия слабой степени) — характеризуется невыраженными изменениями строения эпителия с умеренной пролиферацией клеток базального слоя. Характерными признаками является наличие морфологических признаков папилломавирусной инфекции — койлоцитоз и дискератоз. Эти изменения не должны охватывать более одной трети толщины эпителиального пласта, начиная от базальной мембраны. Это создает условия для затрудненной диагностики, поскольку забор материала для цитологического исследования во время скрининговых исследований не во всех случаях может быть большим по объёму и глубине.
- CIN 2 (дисплазия средней степени) — имеет более выраженные морфологические изменения. При этом поражается половина толщины эпителиального слоя, начиная от базальной мембраны.
- CIN 3 (дисплазия тяжелой степени) характеризуется поражением более двух третей эпителиального пласта. Морфологические изменения весьма выражены. Для данной стадии характерно появление патологических митозов, а также наличие огромных гиперхромных ядер клеток.
Диагноз дисплазии шейки матки не означает развития рака шейки матки. На самом деле, более 74 % женщин с умеренной дисплазией выздоравливают в течение 5 лет (Holowaty P et al 1999). Поэтому риск развития рака существенно низкий.
- Только у 1 % женщин с дисплазией CIN 1, дисплазия переходит в стадию 2 или 3
- Среди пациентов с CIN 2 16 % переходит в CIN 3 в течение 2х лет и у 25 % в течение 5 лет
- Переход от CIN 3 к раку шейки матки наблюдается в 12-32 % пациентов (Arends MJ et al 1998; McIndoe WA et al 1984).
Диагностика [ править | править код ]
ПАП-мазок — стандартное средство для выявления у женщины заболевания дисплазии шейки матки или рака. С помощью ПАП-мазка клетки соскабливаются с поверхности шейки матки и затем обследуются под микроскопом. Примерно в 5-7 % ПАП-мазков находят анормальные клетки (Jones BA et al 2000).
Основная проблема — это редкое применение обследования с помощью ПАП-мазка. В большинстве случаев при получении результатов, подтверждающих дисплазию, необходимо в течение нескольких месяцев пересдавать мазок. Однако, 10-61 % женщин не подвергаются повторному исследованию. Причина этому: недостаток элементарных знаний.
Приведена статистика American Cancer Society’s 2002 screening guidelines:
- Женщины должны проходить обследование на рак шейки матки с 21 года либо не позднее 3х лет с начала первого полового контакта
- Проверку на рак шейки матки необходимо проходить раз в год либо раз в 2 года, если до этого тесты были отрицательными
- Женщинам 30 лет и старше с 3мя отрицательными нормальными мазками-ПАП следует обследоваться раз в 2-3 года
- Женщинам, у которых удалена матка, можно прекратить обследования по показаниям врача.
- Женщины старше 70 могут приостановить обследования после 3х нормальных отрицательных результатов ПАП-мазка и отсутствии положительных результатов в течение 10 лет
Причины появления [ править | править код ]
- длительное использование противозачаточных средств, влияющих на гормональный фон, в частности – таблеток;
- случаи онкологических заболеваний в семье, у близких родственников;
- вредные привычки, злоупотребление никотином и алкоголем;
- половая жизнь, которую девушка начала до достижения 1823 лет, до завершения формирования всех необходимых функций слизистых оболочек;
- многократные роды или частые прерывания беременности, когда шейка матки подвергалась травмированию, могут привести к дисплазии шейки матки, эрозия в этом случае присутствует в 90%;
- частая смена половых партнеров;
- элементарное пренебрежение гигиеной [1] .
Факторы риска развития заболевания [ править | править код ]
Дисплазия шейки матки [ править | править код ]
Уровень успешного лечения дисплазии шейки матки на ранней стадии очень высок. В течение лечения лечащий врач может прибегнуть к методам криотерапии для удаления анормальных клеток.
Также предусмотрена петлевая электроконизация шейки матки, цервикальная конизация.
В случае диагноза CIN 3 при наличии дополнительный показаний может быть произведена гистерэктомия — гинекологическая операция, при которой удаляется матка женщины(Das N et al 2005). С помощью овариэктомии удаляются так же другие органы малого таза (маточные трубы и яичники).
Рак шейки матки [ править | править код ]
Иногда химиотерапия необходима в дополнение к хирургическому вмешательству. Хирургические меры зависят от степени рака.
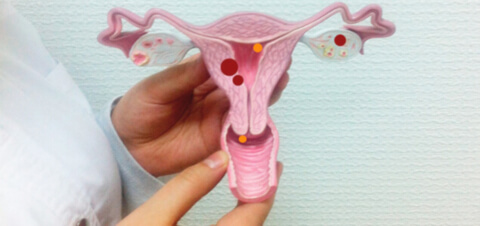
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
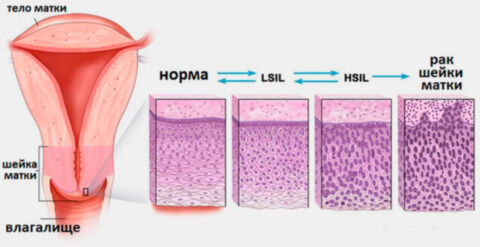
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями — поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат "Сургитрон".
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.

Общие сведения
Дисплазия шейки матки – это форма предрака матки, которая встречается в настоящее время особенно часто. Под дисплазией подразумевается наличие изменений слизистой оболочки шейки матки, а также влагалища, имеющие разнообразное происхождение.
При развитии дисплазии проявляются нарушения в строении клеток поверхностного слоя шейки матки. В зависимости от стадии дисплазии происходят изменения не только в поверхностных слоях, но и в более глубоких. Иногда дисплазию обозначают как эрозию шейки матки, однако большинство специалистов склоняются к мысли, что данный термин не может полностью раскрывать суть происходящего процесса. Ведь при эрозии происходит повреждение тканей, которое носит механический характер, а дисплазия шейки матки подразумевает наличие повреждений строения клеток тканей. То есть при дисплазии не только развиваются клетки, имеющие признаки атипии, но и происходит патологическое изменение тканевого комплекса в целом.
Виды дисплазии шейки матки
Устанавливая диагноз, специалисты используют классификацию дисплазии, которая определяет степень поражения многослойного плоского эпителия шейки матки.
Если у больного определяется дисплазия шейки матки 1 степени, то в данном случае поражена треть толщи эпителия. Следовательно, эта степень считается легкой. Эта стадия дисплазии иногда сочетается с отеком и вакуолизацией клеток промежуточного слоя.
Если у больной поражено от 1/3 до 2/3 толщи эпителия, то в данном случае диагностируется дисплазия шейки матки 2 степени. Речь идет о средней степени поражения. При этом нарушается полярность расположения эпителия.
Если у пациентки выявлено поражение всей толщи эпителия, то определяется дисплазия шейки матки 3 степени, которая является тяжелой степенью заболевания. При этом отсутствует деление плоского многослойного эпителия на слои, имеет место выраженный клеточный и ядерный атипизм.
Причины проявления дисплазии шейки матки
Примерно в 95% случаев дисплазия развивается в месте трансформации шейки матки. Именно в этой зоне отмечается переход цилиндрического эпителия в плоский. Под воздействием механического либо физического характера в этом месте развивается дисплазия.
Существует несколько факторов, которые определяют развитие этого заболевания у женщины. В частности, дисплазия шейки матки развивается на фоне вагинита, вагиноза, кольпита. Кроме того, причиной развития дисплазии часто становится эктопия и эрозия шейки матки, лейкоплакия вульвы. Болезнь также часто диагностируется как следствие иммунодефицита у больных СПИДом, заболеваниями, передающимися половым путем.
Очень часто дисплазия эпителия возникает на фоне поражения эпителия слизистой вирусом папилломы человека. Под воздействием вируса происходит пролиферация клеток базального и парабазального слоя. Пораженные вирусом клетки постепенно растут и перемещаются в верхние слои эпителия, в которых размножается вирус. В итоге вирусная атака провоцирует возникновение дисплазии.
Специалисты выделяют также другие факторы, влияющие на развитие дисплазии: раннее начало сексуальной жизни, а также ранние роды (в возрасте до 16 лет); частые половые контакты с непостоянными партнерами; пренебрежение методами контрацепции, в частности, использованием презерватива; многочисленные аборты или роды. Более высокий риск заболеть дисплазией существует у женщин, которые курят, так как под воздействием табачного дыма проявляется гипоксия. Как следствие, местный иммунитет значительно ухудшается, и риск возникновения микротравм эпителия значительно возрастает. Продолжительный период применения комбинированных оральных контрацептивов также может спровоцировать дисплазию шейки матки.
Также в качестве факторов, влияющих на возникновение и развитие заболевания, следует отметить дефицит некоторых витаминов (А, С, β-каротина), низкое качество жизни, наличие определенной генетической предрасположенности к заболеванию.
Проявление гормональных дисфункций любой этиологии может стать еще одной причиной развития этого недуга.
Симптомы дисплазии шейки матки
 Как правило, выраженных клинических признаков при развитии дисплазии шейки матки не проявляется. Однако при тяжелой, запущенной степени дисплазии женщина может ощущать периодическую боль внизу живота. Кроме того, иногда могут появляться выделения кровянистого характера в небольших количествах.
Как правило, выраженных клинических признаков при развитии дисплазии шейки матки не проявляется. Однако при тяжелой, запущенной степени дисплазии женщина может ощущать периодическую боль внизу живота. Кроме того, иногда могут появляться выделения кровянистого характера в небольших количествах.
Примерно у 10% женщин отмечается скрытое течение болезни. Но чаще всего к дисплазии присоединяются микробные инфекции. В таком случае пациентка уже отмечает признаки, характерные для других болезней: заметные изменения в консистенции и характере выделений, болевые ощущения, жжение, зуд.
Диагностика дисплазии шейки матки
Ввиду отсутствия выраженной симптоматики в процессе диагностики дисплазии шейки матки особое значение приобретает применение клинических, инструментальных и лабораторных методов исследования, позволяющих оценить клеточною структуру эпителия шейки матки. Целесообразность использования конкретного метода в каждом индивидуальном случае определяется лечащим врачом.
В процессе обследования применяются следующие методы: биопсия шейки матки, простая и расширенная кольпоскопия, эндоцервикальный кюретаж (процедура состоит в проведении выскабливания слизистой канала шейки матки).
К тому же применяются пробы с уксусной кислотой, исследования на наличие половых инфекций, определение иммунного статуса.
Если в процессе кольпоскопии обнаруживаются участки эпителия, на которых, вероятно, развивается дисплазия, то производится биопсия и последующее гистологическое исследование. Именно этот метод позволяет точно определить степень тяжести заболевания.
Лечение дисплазии шейки матки
 Иногда лечение дисплазии шейки матки вообще не практикуется. Необходимость применения конкретных методов терапии определяет лечащий специалист, при этом руководствуясь целым рядом факторов. У нерожавших женщин юного возраста иногда болезнь проходит самостоятельно, при условии, что речь идет о дисплазии легкой или средней формы тяжести. При этом должны соблюдаться следующие условия: возраст пациентки не превышает 20 лет, имеют место только точечные поражения, патологический процесс не затронул цервикальный канал, отсутствуют вирусные инфекции в организме. Но даже при отсутствии лечения в таком случае показано постоянное наблюдение у врача и проведение исследований каждые несколько месяцев.
Иногда лечение дисплазии шейки матки вообще не практикуется. Необходимость применения конкретных методов терапии определяет лечащий специалист, при этом руководствуясь целым рядом факторов. У нерожавших женщин юного возраста иногда болезнь проходит самостоятельно, при условии, что речь идет о дисплазии легкой или средней формы тяжести. При этом должны соблюдаться следующие условия: возраст пациентки не превышает 20 лет, имеют место только точечные поражения, патологический процесс не затронул цервикальный канал, отсутствуют вирусные инфекции в организме. Но даже при отсутствии лечения в таком случае показано постоянное наблюдение у врача и проведение исследований каждые несколько месяцев.
При назначении лечения дисплазии обязательно задействовать два направления: удаление участка, пораженного заболеванием, и последующее восстановительное лечение. Важно учесть степень заболевания, возраст женщины, наличие родов в анамнезе, других факторов риска.
Чтобы выбрать правильный метод удаления атипичного участка, врач должен обязательно учесть все индивидуальные особенности состояния здоровья пациентки. Дело в том, что определенные виды оперативного вмешательства могут спровоцировать развитие серьезных осложнений в будущем. Это может быть появление рубцов на шейке матки, бесплодие, нарушения месячного цикла, нарушения течения беременности.
Методику химической коагуляции чаще всего используют, если у женщины диагностирована истинная эрозия, и при этом поражения относительно неглубокие и необширные. Также для процедуры прижигания применяются методы с использованием электричества. Такая процедура производится быстро, однако после нее на матке могут оставаться рубцы.
Часто используются при лечении дисплазии также методы криодеструкции и криоконизации, состоящие в замораживании пораженных участков путем применения жидкого азота. Однако в случае тяжелой степени дисплазии и проявления злокачественного процесса замораживание не применяется. Недостатками такой методики считается невозможность точно регулировать глубину заморозки, а также слишком длительное проявление выделений после проведения процедуры.
Прижигание тканей также производится с использованием лазера. Операции с применением лазера позволяют максимально точно влиять на участки, которые подверглись поражению. Но при этом такое вмешательство достаточно болезненное, к тому же спустя несколько дней возможно возникновение кровотечения.
Иссечение путем холодно-ножевой конизации в настоящее время применяется нечасто, так как этот метод чреват появлением ряда осложнений: высокой травматичности, сильного кровотечения. При условии диагностирования первой стадии рака женщине назначается проведение ампутации шейки матки.
Важно учесть некоторые особенности лечения дисплазии. Операцию желательно производить в начале менструального цикла, так как именно в это время восстановление тканей происходит наиболее активно. В основном при проведении операции используется местная анестезия. Общий наркоз применяется только в отдельных случаях.
В послеоперационный период женщины отмечают появление выделений примерно на протяжении месяца. В первые недели возникает также боль внизу живота. В период восстановления после хирургической операции женщине запрещается поднимать тяжелые грузы, использовать тампоны, проводить спринцевание, жить половой жизнью. Седативные медикаментозные препараты в это время также могут применяться, но их назначают в индивидуальном порядке.
Примерно через три месяца после оперативного вмешательства важно сдать цитологический мазок с целью проверки результативности процедуры. Как правило, восстановление эпителия происходит через 6-10 недель. В течение первого года после операции проверку состояния эпителия нужно проводить не менее одного раза в три-четыре месяца.
В качестве восстановительного лечения важно пройти курс приема препаратов, содержащих витамины А, E, C, В6, В12, биофлавоноиды, β-каротин, фолиевую кислоту и другие микроэлементы. В процессе исследований была отмечена прямая связь между недостатком некоторых витаминов в организме женщины и проявлением дисплазии шейки матки. Комплексные поливитаминные средства также применяются для профилактики проявления дисплазии. В восстановительный период питание пациентки должно также включать те продукты, в которых содержится максимум указанных витаминов и элементов. Рекомендуется также каждый день употреблять зеленый чай, который позитивно влияет на восстановление эпителия.
При назначении методов лечения врач обязательно учитывает характер болезней, сопутствующих дисплазии. Перед лечением хирургическим путем происходит обязательная санация с целью ликвидации воспаления, если таковое имеет место.
Рекомендуются также некоторые народные методы, применяемые для лечения дисплазии шейки матки. Эффективен курс лечения с использованием тампонов с прополисом и сливочным маслом. Для их приготовления следует растопить 200 г сливочного масла и добавить 10 г предварительно измельченного прополиса. Кипятить эту смесь нужно на протяжении15 минут на небольшом огне. После этого жидкость процеживают через несколько слоев марли. Тампон пропитывается этой смесью и вводится во влагалище примерно на полчаса. Мазь нужно хранить в холодном месте, а процедуры с тампонами проводятся на протяжении месяца.
Также для лечения дисплазии можно приготовить тампоны с алоэ и медом. Для этого смешиваются равные части свежего сока алоэ и меда, смесью пропитывается тампон, который на ночь вводится во влагалище. Курс лечения – две недели.
Для ежедневного спринцевания, которое должно проводиться утром и вечером, используют настой зеленого чая и календулы. Чтобы его приготовить, нужно взять по одной столовой ложке цветков календулы и сухого зеленого чая, залить смесь кипятком и настаивать несколько часов. Спринцевание проводится на протяжении одного месяца.
Очень важно всегда помнить о том, что болезни шейки матки, лечение которых не проводится вовремя, могут со временем перейти в злокачественную форму. Поэтому следует вовремя проходить профилактические осмотры и предпринимать все меры для излечения недуга.
На сегодняшний день применение правильного подхода к лечению заболевания обеспечивает излечение дисплазии и предупреждение ее перерождения в злокачественную форму.
«>
