Дисплазия причины возникновения
Содержание:
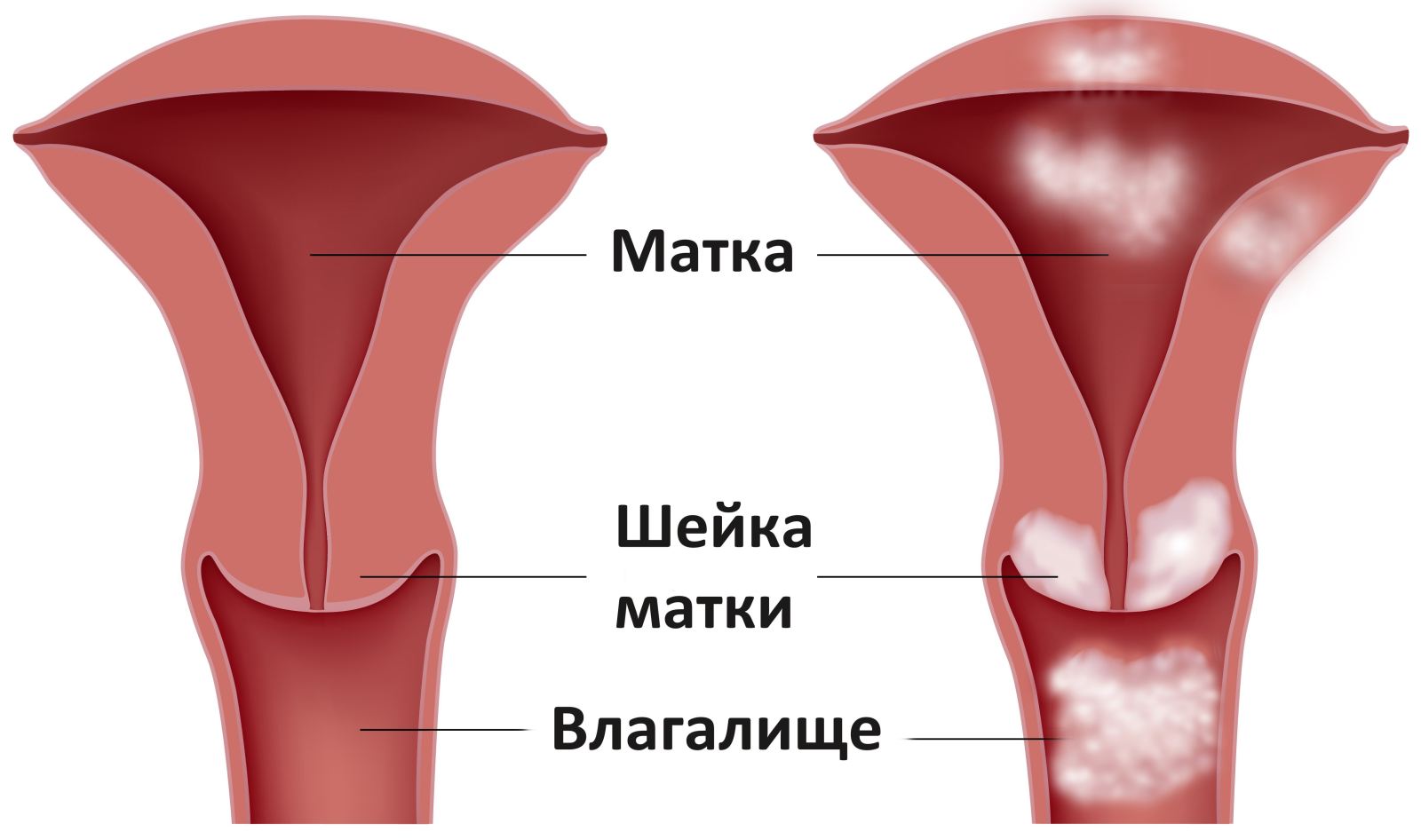
Что такое дисплазия слизистой шейки матки
Причины возникновения дисплазии шейки матки
Диагностика дисплазии шейки матки
Это инструментальное обследование, при котором производится осмотр слизистой влагалища и влагалищной части шейки матки. Как правило, дисплазия шейки матки затрагивает визуально видимую часть влагалищной части шейки матки.
Расширенная кольпоскопия – производится с несколько этапов:
Обработка эпителия слизистой 3% раствором уксусной кислоты.
Дополнительная обработка раствором Люголя 3%
Осмотр слизистой шейки матки
Уксусная кислота вызывает отек эпителия, снижение активности кровообращения в слизистой. Это необходимо для повышения проникающей способности раствора Люголя, который окрашивает гранулы гликогена. Нормальный эпителий содержит множество гранул гликогена, участки, которые не окрасились, подозрительны на наличие дисплазии.
При такой последовательности проведения кольпоскопии выявляются даже скрытые участки дисплазии шейки матки, что повышает вероятность определения достоверного диагноза.
Выскабливание канала шейки матки, зачем производится
Микроскопия мазка со слизистой шейки матки
Ядра неправильной формы, с неравномерным распределением хроматина
Четкие границы глыбок хроматина и ядра мембраны ядра клетки.
Увеличение объема ядра по отношению к объему самой клетки.
Биопсия шейки матки, микроскопическое исследование биоптата
Наиболее достоверные данные в диагностике дисплазии шейки матки дает именно микроскопическое исследование биоптата (участка слизистой). Для этого исследования производится забор участка слизистой – эта манипуляция производится при кольпоскопии с помощью специального инструмента. Далее полученный материал окрашивается и помещается под микроскопии для исследования. При микроскопии биоптата имеется возможность оценить не только структуру клеток, но и саму гистоархитектонику (количество слоев, оценка элементов каждого слоя слизистой, взаимное расположение клеточных структур). Благодаря этой диагностике имеется возможность определения не только факта наличия дисплазии, но и оценка стадии заболевания
Критерии позволяющие выставить диагноз дисплазии при микроскопии биоптата:
- Нарушение слоистости и созревания клеток во всех слоях эпителия
- В наружных слоях нарушение созревания клеток более явное
- Синтез гликогена специфичных для данной ткани снижается
- Количество клеточных контактов (десмосом) снижается
- В клетках увеличивается количество рибосом и митохондрий, что говорит о повышении активности роста клетки
- Появляются аномальные митохондрии, патологические фрагменты ДНК
- В слоях эпителия плоские эпителиальные клетки видоизменяют свою форму – становятся цилиндрическими и округлыми
Стадия дисплазии, как ее определяют
Определить стадию дисплазии возможно лишь проведя микроскопическое обследования фрагмента ткани слизистой шейки матки.
- При первой степени дисплазии (слабо выраженной) видоизмененные клетки занимаю не более трети наружно расположенных слоев клеток
- При второй степени (умеренной) – атипичные клетки занимаю около половины толщи эпителия.
- При третьей стадии (выраженной) поражение занимает более 2/3 всех слове эпителия. Эта стадия является пограничной между доброкачественным и злокачественным поражением.
Лечение дисплазии шейки матки
После выявления дисплазии необходимо проведение лечения направленного на устранение причинного фактора: лечение инфекционных заболеваний, прием препаратов фолиевой кислоты.
Основным же в лечении дисплазии является механическое или физическое удаление патологической ткани. Для этого используются физические методы:
Прижигание током (электрокоагуляция)
Криодеструкция
Прижигание дисплазии лазером
или хирургическое удаление очага дисплазии – конизация.
Для каждого из перечисленных выше методов есть свои показания и противопоказания. Каждый метод обладает своими достоинствами и недостатками. Подробнее о них:
Прижигание эрозии электрическим током (электрокоагуляция)
Прохождение тока через определенный участок биологической живой ткани вызывает частично омертвение клеток. Этот эффект и используется в разрушении участка дисплазии шейки матки.
- Доступность – это самый дешевый из всех имеющихся методов удаления участка дисплазии
- Аппараты для электрокоагуляции имеются в большинстве медицинских клиник и гинекологических кабинетов, что повышает доступность данной процедуры
Недостатки метода:
- Нет возможности определения глубины разрушения ткани слизистой, что снижает эффективность процедуры
- После процедуры остается достаточно массивный участок мертвой ткани, что удлиняет процесс восстановления.
- Повышение температуры влечет за собой формирование более грубого рубца, что может привести к деформации шейки матки. А это уже является одним из факторов риска женского бесплодия.
- Длительный период восстановления – 8-10 недель связан с тем, что после процедуры в слизистой остается большое количество некротизированной ткани, которая постепенно выводится.
- Высока вероятность неспецифических инфекционных процессов в области прижигания.
- Болезненность – вызвана она не столько самим прижигание, сколько тем, что электрический ток вызывает сокращение мышечной ткани матки, что вызывает спастические боли.
Как вести себя после электрокоагуляции
Криодеструкция шейки матки
При воздействии холода на поверхность слизистой шейки матки происходит промерзание участков близлежащих к области контакта. Клетки замороженного участка слизистой погибают. Так достигается эффект разрушения пораженной ткани.
Преимущества метода:
- При криодеструкции не высока болезненность. Замораживающее действие оказывает и локальное обезболивающий эффект.
- Не вызывает формирования грубого рубца, что является причиной редкой деформации шейки матки после проведенной процедуры.
Недостатки метода:
- Как и электродиструкция, этот метод не позволяет четко регулировать глубину разрушения тканей.
- После процедуры очищение слизистой от некротических тканей происходит достаточно длительно, потому период восстановления достаточно длителен – 7-10 недель.
- Большой объем омертвевшей ткани повышает риск развития загноительных процессов.
- Длительное время будут иметь место водянистые и гнойные выделения
Как себя вести после криодеструкции
В течение длительного времени необходим половой покой – необходимо исключить генитальный или анальный половой контакт на период длительностью в 7-10 недель.
Необходим регулярный контроль за очищением раны и восстановлением эпителия со стороны лечащего врача гинеколога. Потому повторное посещение врача гинеколога в указанные им сроки обязательно.
Лазерное прижигание дисплазии шейки матки
В наше время получает все большее распространение в связи с многими очевидными преимуществами в сравнении с вышеперечисленными методами.
Лазерное воздействие на ткани вызывает локальное нагревание ткани, ее разрушение и выпаривание некротизированной ткани. Легко контролируется глубина разрушения ткани, что повышает эффективность процедуры.
- Не вызывает болезненных ощущений
- Более короткий период восстановления (около 4-х недель)
- Выше эффективность – есть контроль глубины поражения ткани
- Обеспечивает формирование нежного рубца, что редко приводит к деформации канала шейки матки
Недостатки метода:
- Стоимость в сравнении с другими методами выше
- Не все медицинские заведения обладают аппаратами для лазерной коагуляции
Как себя вести после лазерного лечения дисплазии
Конизация шейки матки
Как вести себя после конизации
Дисплазия при беременности
Как правило, наблюдается при снижении уровня фолиевой кислоты. В ряде случаев дисплазия на фоне недостатка фолиевой кислоты может наблюдаться и у небеременных женщин. Однако наличие беременности повышает потребность в этом витамине организма, потому признаки дисплазии становятся явными. Как правило, на фоне применения препаратов фолиевой кислоты структура слизистой шейки матки и клеток слизистой нормализуется.
Дело в том, что фолиевая кислота участвует в процессах реализации генетической информации и созревания клетки, потому ее дефицит вызывает закономерные нарушения.
В случае если причиной дисплазии положила иной фактор, то методика диагностики дисплазии и ее лечения определяется врачом гинекологом индивидуально.
Профилактика дисплазии шейки матки
Профилактика дисплазии шейки матки подразумевает профилактику инфицирования венерическими заболеваниями и профилактику гиповитаминоза по фолиевой кислоте.
В том случае, если исключить данные факторы нет никакой возможности: нерациональное питание, беспорядочные половые связи, раннее начало половой жизни, необходимо регулярное посещение врача гинеколога и проведение всех необходимых обследований.
Рекомендации, которые позволят своевременно выявить дисплазию шейки матки.
- С момента начала половой жизни в срок не более 2-х лет необходимо произвести Пап-тест (мазок Папаниколау). При этом первый Пап-тест нужно провести в возрасте не более 21 года.
- С момента начала половой жизни и до 30 лет рекомендуется ежегодно производить Пап-тесты.
- В возрасте более 30 лет при условии 3-х и более отрицательных тестов подряд, можно сократить частоту Пап мазков – по одному раз в 2 — 3 года.
- Женщины в возрасте более 60 лет с отрицательными 10 тестами подряд в прошлом не нуждаются в мазках Папаниколау.
В том случае если Вы относитесь к группе риска: раннее начало половой жизни (ранее 16 лет), нерегулярные половые партнеры или половой партнер, чья верность вызывает у Вас сомнения, наличие в прошлом инфекций передающихся половым путем (трихомониаз, хламидиоз, ВПЧ (вирус папилломы человека), половой герпес).
- С момента начала половой жизни в срок не более 1 года произвести Пап-тест (мазок Папаниколау). В течение первого года половой жизни желательно дважды произвести этот тест.
- Регулярно производить серологические и бактериологические исследования на заболевания передающиеся половым путем.
Вакцина от рака шейки матки
На самом деле данная вакцина не обеспечивает защиту от дисплазии шейки матки, равно как и не обезопасит Вас от рака шейки. Однако вакцина стимулирует иммунитет в отношении вируса папилломы человека серотипов 16 и 18, которые являются наиболее онкогенными среди всех инфекций вызывающих дисплазию.
Потому вакцина лишь снизит вероятность развития дисплазии и ее перерождение в рак шейки матки.
Цитология биоптата шейки матки
Обычно цитологический материал получают с помощью специальных инструментов (шпателя или щеток). Ими проводят по наружной части шейки матки, а также вводят щеточку на 1-2 см в канал шейки. Далее, полученный материал размещают на обезжиренных предметных стеклах, дают ему слегка подсохнуть и отправляют для изучения в лабораторию.
В лаборатории мазок окрашивают специальными красителями, которые дают возможность увидеть в микроскоп измененные клетки и поставить правильный диагноз.
Показаниями для цитологического исследования являются:
- Профилактика и раннее выявление предраковых заболеваний у всех женщин старше 18 лет;
- Жалобы на нерегулярный менструальный цикл;
- Наличие дисбактериоза влагалища;
- Множественные половые контакты с разными партнерами;
- Желание забеременеть или лечение от бесплодия;
- Длительный прием оральных контрацептивов;
- Эндокринная патология, в частности, ожирение;
- Подозрение на присутствие вируса папилломы человека или вируса герпеса;
- Планируемая контрацепция с помощью спирали.
За несколько дней до биопсии (взятия цитологического материала) женщина должна избегать половой близости, спринцеваний, использования лекарств (вагинальных свеч). Желательно проводить цитологическое исследование после окончания месячных – через 3-5 дней.
Что такое мазок с шейки на онкопатологию
Мазок с шейки матки на онкопатологию – это анализ, проводимый при подозрении на онкологические заболевания, или для раннего выявления болезней, которые в будущем могут привести к развитию злокачественных опухолей. При этом исследуется материал, взятый из внутренних половых органов (как правило, из шейки матки).
Мазок из шейки матки получают при обычном гинекологическом исследовании с помощью специальных щеточек и шпателей. Врач может сделать несколько образцов для исследования – на одном стекле будет мазок с неизмененной части шейки, а на втором – материал с места наибольшего поражения.
В дальнейшем мазки высушивают на предметных стеклах; в лаборатории их окрашивают с помощью различных красителей и изучают под микроскопом.
Исследование мазков позволяет выявить предраковые заболевания на самых ранних, поддающихся лечению, стадиях.
Что может увидеть врач-лаборант при исследовании мазка:
- Неизмененные клетки – норма;
- Признаки воспаления с наличием измененных клеток – вариант нормы, но требуется противовоспалительное лечение;
- Клетки с измененными по структуре и форме ядрами – требуется уточняющее исследование;
- Единичные клетки с признаками перерождения (увеличение ядер; изменение окраски или неравномерное распределение красителя внутри клеток) – признак дисплазии, т.е. предракового заболевания;
- Большое количество клеток с атипичной структурой – признак онкозаболевания.
Кроме того, мазок исследуют на наличие признаков вируса папилломы человека – именно он в 95% случаев является причиной предраковых заболеваний шейки матки.
Основным признаком присутствия вируса папилломы является обнаружение клеток с большим светлым промежутком вокруг ядра, а также клеток с сильно увеличенным ядром и измененной структурой самого ядра.
Почему происходит рецидив дисплазии шейки матки после операции
Для профилактики рецидивов врачи рекомендуют использовать комбинированные методы лечения, например, лазерная деструкция и применение иммуномодулирующих препаратов внутрь и в виде вагинальных мазей или аппликаций.
Большую роль играет и сопутствующая патология мочеполовых органов (такие инфекции как цитомегаловирусная, хламидиоз, уреаплазмоз, микоплазмоз), а также гормональные нарушения. Поэтому для предотвращения рецидивов дисплазии необходимо обязательно вылечить все инфекции половой сферы.
Для того чтобы не происходило перекрестного инфицирования, пройти диагностику и лечение должен и половой партнер женщины.
Как проходит беременность после лечения дисплазии шейки матки прижиганием?
Если дисплазию шейки матки не лечить, то во время беременности могут возникнуть осложнения. Наиболее типичные проблемы – невынашивание беременности, нарушение функций плаценты, аномалии развития плода.
- Трудности с зачатием – рубцовые изменения сужают просвет канала шейки матки;
- Вероятность разрыва канала шейки матки во время родов – после прижигания шейка становится менее эластичной, на ней могут оставаться рубцы.
Именно поэтому, если женщина планирует в ближайшее время забеременеть, лечение деструктивными методами не проводят. А планировать беременность после этой процедуры врачи рекомендуют не ранее, чем через полгода-год.
После прижигания в течение месяца всем женщинам запрещено рекомендуется:
- Заниматься сексом
- Использовать гигиенические тампоны
- Проводить спринцевания и принимать ванну
- Посещать бассейны, бани, сауны
- Заниматься тяжелым физическим трудом, поднимать тяжести, интенсивно заниматься спортом
- Принимать препараты, разжижающие кровь (например, ацетилсалициловую кислоту)
Кроме выполнения этих рекомендаций, необходимо регулярно проходить осмотры гинеколога для раннего выявления признаков рецидивирования дисплазии.
Можно ли вылечить дисплазию шейки матки народными средствами
В лечении дисплазии шейки матки используются:
- Вагинальные тампоны с алоэ. Один лист алоэ (не младше трехлетнего возраста) необходимо измельчить и оставить в эмалированной посуде на 10 – 20 минут. После этого тампон смачивают в образовавшемся соке и вводят во влагалище на 20 – 30 минут. Процедуру необходимо выполнять 2 раза в день (утром и вечером) в течение 1 месяца. Алоэ улучшает обменные процессы на клеточном уровне, активирует защитные свойства тканей, повышает устойчивость к воздействию повреждающих факторов и ускоряет заживление ран.
- Целебный сбор на основе календулы. Для приготовления сбора необходимо взять 50 грамм цветков календулы, по 40 грамм плодов шиповника, листьев крапивы и тысячелистника. Все указанные ингредиенты нужно измельчить и перемешать, после чего приготовить настой из расчета 1 чайная ложка сбора трав на 1 стакан (200 мл) кипятка. Использовать для спринцевания (промывания) влагалища 3 раза в день. Оказывает противовоспалительное, иммуностимулирующее и ранозаживляющее действие, а также улучшает процессы обмена веществ в тканях.
- Тампоны с облепиховым маслом. Облепиховое масло защищает клетки от повреждения различными агрессивными факторами, оказывает общеукрепляющее действие, а также ускоряет процессы заживления и восстановления слизистых оболочек. Тампон пропитывается облепиховым маслом, слегка выжимается и вводится во влагалище на ночь. Длительность лечения не более 1 месяца.
- Отвар из листьев эвкалипта. Обладает противовоспалительным, противомикробным и противовирусным действием. Данные эффекты обеспечиваются благодаря содержащимся в листьях эвкалипта дубильным веществам, эфирным маслам и ряду других компонентов. Для приготовления отвара 2 столовые ложки измельченных листьев эвкалипта нужно залить 300 мл горячей воды, довести до кипения и кипятить в течение 15 минут. Охладить до комнатной температуры, тщательно процедить и добавить еще 200 мл кипяченой воды. Применять для спринцевания влагалища 2 раза в день (утром и вечером).
- Мазь прополиса. Прополис активирует обменные процессы в тканях, оказывает противовоспалительное и обезболивающее действие. Для приготовления мази 20 грамм прополиса перемешивают с 400 г растопленного сливочного масла и греют на медленном огне в течение 20 минут. Полученной смесью пропитывают тампоны, которые вводят во влагалище на 15 – 20 минут дважды в день. Длительность лечение 1 месяц.
- Зеленый чай. Научно доказано, что зеленый чай обладает выраженным антиоксидантным действием, то есть повышает устойчивость клеток организма к воздействию вредоносных факторов (свободных радикалов и других), тем самым снижая риск развития злокачественных новообразований. При дисплазии шейки матки настой зеленого чая используется для спринцевания влагалища. Для приготовления настоя 2 – 3 чайные ложки листьев чая нужно залить 1 стаканом (200 мл) крутого кипятка и настаивать в течение 1 часа. Применять в подогретом до температуры тела виде 2 раза в сутки.
- Отвар из корней бадана. Корневище бадана обладает вяжущим и противомикробным действием. Для приготовления отвара 100 грамм измельченного корня бадана заливают 500 миллилитрами горячей кипяченой воды. На медленном огне доводят до кипения и кипятят в течение 20 минут, после чего охлаждают и хранят в прохладном, темном месте. Для спринцевания 1 столовую ложку отвара (15 мл) необходимо разбавить в 1 стакане (200 мл) теплой кипяченой воды.
Важно помнить, что все описанные рецепты и методы лечения необходимо согласовать с лечащим врачом.

Дисплазия представляет собой патологическое состояние, при котором происходит процесс неправильного формирования клеточных элементов и тканей. В результате этого возникает нарушение строения и функционирования отдельных органов или всего человеческого организма. Такое заболевания чаще всего является результатом аномалий внутриутробного развития плода. Однако существуют случаи, когда данная патология возникала у взрослых людей под воздействием вредных факторов внешней среды. Она образуется как у представителей мужского пола, так и у женщин в одинаковом соотношении.
Дисплазия может возникать в абсолютно любой системе организма. Наиболее часто встречаются нарушения со стороны шейки матки, суставов, соединительной ткани и зубной ткани. Механизм развития этого заболевания может быть результатом нескольких нарушений:
- Атипичного размера клеточных элементов;
- Атипичной формы клеток;
- Появления нехарактерной клеточной пигментации;
- Ускорения или замедления процесса деления клеток.
Среди возможных причин возникновения дисплазии выделяют:
- Генетическую предрасположенность;
- Нарушения в гормональном фоне организма;
- Неблагоприятные воздействия факторов внешней среды, в том числе экологической обстановки;
- Заболевания матери инфекционного или воспалительного характера во время беременности;
- Травмирующие воздействия, полученные во время родов или после них.
Дисплазия тазобедренных суставов

Это заболевание наиболее часто представлено дисплазией тазобедренных суставов. Такой патологический процесс относится к врожденным аномалиям развития и встречается очень часто. Наибольший процент случаев приходится на детей женского пола. Закладка костной системы плода начинает происходить на четвертой неделе внутриутробного развития и заканчивается уже после появления ребенка на свет. Данное заболевание развивается как результат патогенного воздействия на организм плода во внутриутробном периоде. К таким воздействиям могут относиться вредные привычки матери, перенесенные ею инфекционные патологии, неполноценное питание или стрессовые состояния.
Кроме этого, предрасполагающим моментом к возникновению заболевания является то, что тазобедренный сустав на момент рождения ребенка еще является незрелым. В его состав входят вертлужная впадина и головка бедренной кости. Снаружи их покрывает плотная капсула, к которой подходит система мышц и связок.
Дисплазия тазобедренных суставов имеет несколько форм:
- Форма предвывиха — характеризуется соскальзыванием головки бедренной кости из вертлужной впадины, но возвращение ее на место в процессе двигательной активности;
- Форма подвывиха — происходит неполный выход головки бедренной кости из области вертлужной впадины;
- Форма вывиха — головка бедренной кости полностью выходит за пределы вертлужной впадины и не может самостоятельно туда вернуться.
Существует ряд специфических симптомов для такого патологического процесса. Однако некоторые родители не сразу обращают на них внимание.
Дисплазия тазобедренных суставов проявляется:
- Ассиметричностью ягодичных или паховых складок, которая хорошо заметка при лежачем положении ребенка;
- Щелкающим звуком, который явно слышен при разведении нижних конечностей в разные стороны;
- Затруднением в разведении нижних конечностей до угла в девяносто градусов;
- Более короткой длиной ноги, со стороны которой развился патологический процесс.
- Без своевременного лечения все это приводит к тому, что малыш начинает ходить гораздо позже положенных сроков. У него отмечается изменение походки, которое может проявляться выраженной хромотой.
Дисплазия шейки матки
Дисплазия шейки матки подразумевает под собой появление атипичных клеток во влагалищной части данного органа. Такой патологический процесс относится к группе предраковых состояний и может представлять серьезную опасность. Наибольший процент случаев встречается у женщин репродуктивного возраста. Шейка матки представляет собой анатомическое образование, которое частично располагается во влагалище. В ее строении выделяют базальные клетки, которые имеют уплощенную круглую форму и небольшое по размеру ядро. При возникновении такого заболевания данные клетки изменяют свою форму и увеличиваются в размерах. В их структуре может появляться несколько ядерных образований.
К предрасполагающим факторам для развития дисплазии шейки матки относятся:
- Снижение иммунитета в результате патологических процессов в организме, неправильного питания или воздействия некоторых видов лекарственных препаратов;
- Наличие пристрастия к алкоголю и никотину;
- Нарушения гормонального фона организма;
- Заболевания гинекологических органов воспалительного характера;
- Травмирующее воздействие на область влагалища и матки.
Дисплазия шейки матки чаще всего не дает никаких самостоятельных клинических проявлений. В большинстве случаев симптоматика появляется при присоединении бактериальной или грибковой флоры. В этом случае женщины начинают испытывать ощущение зуда и жжения в половых органах, появляются обильные выделения с неприятным запахом и цветом. Болевой синдром не характерен для данного состояния.
Диагностика такого заболевания
Дисплазия диагностируется в зависимости от своей локализации. При поражении суставных элементов рекомендуется проведение рентгенологического обследования, ультрасонографии и ультразвуковой диагностики.
При патологии со стороны шейки матки проводятся общий гинекологический осмотр, кольпоскопия, цитологическое и гистологическое исследование.
Лечение дисплазии и методы профилактики
Для лечения дисплазии, поражающей шейку матки, используются следующие методы:
- Деструктивное удаление атипичного участка с помощью жидкого азота, электрокоагуляции или лазерокоагуляции;
- Хирургическое вмешательство.
На ранних стадиях поражения тазобедренного сустава используются разнообразные фиксаторы для нижних конечностей, например, шины. При их неэффективности рекомендуется проводить вправление вывиха с наложением гипса.
Для профилактики дисплазии рекомендуется ограничить воздействие неблагоприятных факторов на организм, в том числе при беременности. Это подразумевает под собой отказ от вредных привычек, полноценное питание и своевременное лечение имеющихся патологий.
 Дисплазия шейки матки – это тяжёлое и опасное гинекологическое заболевание, которое способно к малигнизации. Предотвратить такое развитие событий можно только благодаря своевременным диагностике и лечению.
Дисплазия шейки матки – это тяжёлое и опасное гинекологическое заболевание, которое способно к малигнизации. Предотвратить такое развитие событий можно только благодаря своевременным диагностике и лечению.
Дисплазия представляет собой структурное изменение строения клеток слизистой оболочки в области влагалища или даже эндометрия матки. Такое аномальное изменение часто перерастает в злокачественную опухоль.
В отличие от эрозии, которая возникает из-за травмирования тканей, дисплазия подвергает изменению клеточные структуры слизистой органа.
В этой статье мы подробнее рассмотрим, от чего же появляется данное заболевание и чем оно опасно.
Как устроена шейка матки?
Шейка матки – это анатомно-функциональное образование совмещенное с маткой. Она выполняет некоторые функции в организме независимо от матки, то есть может быть абсолютно автономной.
При беременности плод и его оболочка сохраняются от попадания внешних раздражителей благодаря плотно закрытому каналу шейки матки. Во время родов полость шейки постепенно раскрывается, тем самым обеспечивая естественный выход плода из матки.
Шейка матки – это часть органа длиной 3-4 см и диаметром 2-3 см, толщина стенок которого составляет около 10 мм.
Верхняя область канала шейки имеет форму гриба и именуется внутренним зевом. Наружный зев состоит из соединительной ткани. Влагалище и наружный зев выстланы эпителием, функции которого заключаются в защите от попадания вредоносных микроорганизмов и вирусов.

Причины заболевания
Основной причиной возникновения дисплазии шейки матки является попадание в организм вируса папилломы человека — в основном штаммов ВПЧ-16 и ВПЧ-18. Проникая в область плоского эпителия, он провоцирует аномальное развитие клеток.
Предположение о том, что основной причиной возникновения предракового состояния шейки матки является именно ВПЧ, выдвинул доктор Харальд цур Хаузен (Harald zur Hausen) ещё в 1970 году. Известно, что основным путём заражения является незащищенный половой контакт.
Кроме основной существуют и другие причины, способствующие попаданию данного вируса в организм:
- ослабленный иммунитет, вызванный злоупотреблением курением и алкоголем, авитаминозом, частыми стрессами, хронической усталостью;
- длительная антибиотикотерапия, приём гормональных контрацептивов – на протяжении 5 и более лет;
- инфекции, передающиеся половым путём, а также воспаления репродуктивных органов;
- предрасположенность на генетическом уровне.

Классификация дисплазии
В зависимости от объема поражения эпителия патология бывает нескольких степеней:
- Лёгкая. При этой степени дисплазии нарушения происходят только в нижних слоях эпителия – приблизительно 1/3 часть общей толщины;
- Умеренная. Дисплазия затрагивает уже 2/3 от общей толщины эпителия, но поверхностные слои не затрагиваются;
- Тяжёлая. При тяжёлой степени поражается вся слизистая оболочка шейки матки во влагалищном отделе. При этом базальная мембрана и находящийся под ней ткани не затрагиваются — поражается только эпителий. Крайняя степень — доброкачественная опухоль. Патология в такой степени поражает полностью эпителий и глубокие его слои.
Женщины, которые начали вести половую жизнь в раннем возрасте – младше 16-17 лет, часто меняющие половых партнёров, занимающиеся сексом без барьерной контрацепции, многодетные, а также те пациентки, которые неоднократно делали аборты, находятся в группе повышенного риска.
Дисплазия шейки матки обнаруживается в основном у женщин 25-40 лет, так как именно в этом возрастном промежутке наблюдается большая нагрузка на репродуктивную систему.

Какими могут быть симптомы
У такого заболевания, как дисплазия шейки матки, не существует каких-либо характерных признаков. Более того, заболевание в лёгкой степени может протекать вообще бессимптомно, в связи с чем женщина о каких-либо патологиях половых органов может узнать совершенно случайно, к примеру, на плановом осмотре у гинеколога.
В большинстве случаев к дисплазии шейки матки присоединяется микробная инфекция (кольпит, цервицит, воспаление яичников, шейки матки и влагалища) с сопутствующими симптомами:
- обильные белые выделения с неприятным запахом;
- прожилки крови в выделениях после полового акта или использования тампонов во время месячных;
- боли во время занятий сексом;
- тянущие болевые ощущения в нижней части живота;
- во время осмотра можно чётко увидеть розовые пятна на красном фоне.
Диагностические мероприятия
В связи с тем, что дисплазия может перейти в рак, важно определить заболевание на начальной стадии.
- осмотр у гинеколога. Гинекологический осмотр производится при помощи специальных зеркал. Подозрение на дисплазию может возникнуть в случае обнаружения изменений цвета кожного покрова половых органов, появление светлых пятен, а также блеск на эпителии;
- кольпоскопию. Такой осмотр предполагает диагностику посредством специального аппарата – кольпоскопа, который способен увеличивать изображение в 10 и более раз. Кроме этого, во время такой диагностики используются уксусная кислота и раствор Люголя;
- цитологическое исследование. Такой метод обследования широко используется при подозрении на дисплазию шейки матки, так как позволяет выявить атипичные клетки. Во время исследования у пациентки берётся соскоб с нескольких мест, а затем всё это изучается под микроскопом. Кроме дисплазии при помощи цитологического исследования можно обнаружить наличие папилломовирусной инфекции;
- гистологию. Это один из наиболее информативных методов исследования, проводимый при подозрении на дисплазию шейки матки. Во время анализа берётся кусочек подозрительной ткани и отправляется на биопсию;
- иммунологический ПРЦ-метод. Данный метод диагностики применяется для выявления вируса папилломы человека, установки конкретного штамма этого вируса в организме, его концентрацию, а также для того, чтобы определить правильную тактику лечения дисплазии шейки матки.

Методы лечения
Основными задачами терапии дисплазии шейки матки являются сохранение жизни пациентки, а также сохранение её репродуктивной функции. Для каждой пациентки подбирается оптимальное для неё лечение, при выборе которого врач руководствуется, исходя из возраста больной и из того, на какой стадии протекает заболевание.
На начальной стадии болезнь, как правило, ещё не успевает набрать оборотов, поэтому рекомендуется в основном наблюдательная терапия, при которой пациентка должна выполнять все рекомендации врача и своевременно проходить все необходимые обследования.
Для того, чтобы полностью избавиться от дисплазии, протекающей на начальной стадии необходимо:
- отказаться от вредных привычек, в частности от курения и злоупотребления спиртными напитками;
- своевременное посещение гинеколога – не реже одного раза в шесть месяцев;
- приём эффективных оральных контрацептивов с целью избежать беременности;
- если поражена эндокринная система, принять все необходимые меры терапии.
Читайте также про лечение дисплазии народными методами.
Дисплазия в умеренной степени подразумевает медикаментозное и хирургическое вмешательство, так как при отсутствии терапии заболевание может перерасти в рак.
При умеренной степени дисплазии положительного результата от лечения можно добиться при помощи таких операций:
- прижигание. Оперативное вмешательство предполагается точно такое же, как при прижигании эрозии. После вмешательства повреждённые участки ткани постепенно восстанавливаются;
- криодеструкция. Этот метод лечения дисплазии на сегодняшний день является наиболее востребованным. Во время процедуры на очаг поражения наносится жидкий азот, благодаря чему естественные процессы начинают постепенно восстанавливаться;
- радиоволновое лечение. Такой метод терапии не менее эффективен, чем предыдущие – во время процедуры при помощи радионожа иссекаются все поражённые участки ткани. Метод абсолютно безболезненный и без каких-либо осложнений и последствий;
- электроконизация. Вмешательство производится электрическим скальпелем, которым иссекаются все поражённые клетки в цервикальном канале.

Заключение
Такое тяжёлое и опасное заболевание, как дисплазия шейки матки, лучше предупредить, чем лечить.
Для этого следует лишь придерживаться некоторых рекомендаций врачей:
- ведение активного здорового образа жизни без вредных привычек;
- использование барьерной контрацепции в случае случайной половой связи;
- своевременное посещение гинеколога и проведение всех необходимых обследований.
Полезное видео
В видео рассказывается о причинах появления, диагностике и лечении дисплазии шейки матки:
