Хр цервицита шейки
Содержание:
Что это такое «Хронический Цервицит»? С подобным вопросом сталкиваются практически все женщины, кому был поставлен столь «мудреный» диагноз.

Цервицитом (cervicitis; от лат. cervix, cervicis — шейка) называют воспаление шейки матки. Этот недуг имеет 2 формы: острую и хроническую. Так как острая форма протекает практически с отсутствием симптоматической картины (проявлений), то женщины обращаются на прием,когда уже болезнь приобрела хроническое (вялотекущее) течение.
Хронический Цервицит – патология достаточно распространенная гинекологическая патология. Ею страдают женщины, активно ведущие полову жизнь, а это представительницы слабого пола достаточно молодого и детородного возраста.
Хронический Цервицит шейки матки: коротко о видах недуга
В медицинских кругах хр цервицит имеет сложную классификацию, но мы приведем краткую информацию о наиболее часто встречающихся ее видах. К ним относят:
- хронический папиллярный Цервицит. Проявляется он множественными разрастаниями папиллом – маленьких образований, носящих доброкачественную природу;
- цервикальная эктопия шейки матки с хроническим Цервицитом – грозное заболевание, требующее серьезного лечения;
- хронический неактивный Цервицит выглядит как рубцовые изменения, утолщение шейки матки с псевдоэрозиями и образованием кист внутри шейки матки
- хронический активный Цервицит проявляется покраснением слизистой шейки матки вокруг цервикального канала (эрозии), выделениями отеком шейки матки
- хронический неспецифический Цервицит вызывают неспецифические инфекции – гонококки, кишечная палочка и т. д. А специфический цервицит вызывают специфическими инфекциями – гонорея, сифилис.
Как и чем визуально отличаются формы воспаления шейки матки, покажут фото, размещенные на нашем сайте.



Причины хронического Цервицита
Одна из наиболее часто встречаемой причиной возникновения болезни – неадекватное лечение острой формы Цервицита. Так бывает в результате некорректно подобранного лечения, при несоблюдении женщиной врачебных предписаний. Но и беспорядочная половая жизнь с часто меняющимися половыми партнерами, присутствие в организме венерических или других инфекций (человеческий герпес, грибковые колонии, гонококки, хламидии и т. д) могут стать пусковым механизмом зарождения воспалительного процесса в шейке матки.
Хронический Цервицит провоцирует долгое ношение внутриматочной спирали, бессистемный прием гормональных контрацептивов (противозачаточных средств), некоторые сексуальные привычки и особенности половой близости. Воспаление маточной шейки появляется после сильных травм внутренних половых органов, что часто наблюдается после атипичных, тяжело протекающих родов, наличие некоторых врожденных патологий.
Ранние и поздние признаки хронического Цервицита
При гинекологическом осмотре гинеколог обнаружит местный отек шайки матки, ее гиперемию, возможно наличие изъязвлений слизистой разных размеров. При хр. Цервиците меняются самоощущения женщины после полового акта – появляется дискомфорт, слабые болевые импульсы во влагалище, возможно выделение небольшого количества крови.
Влагалищные выделения меняют свой цвет. Они становятся мутными, непрозрачными. Иногда можно заметить примеси гноя, прожилки крови. Естественная слизь из половых путей изменяет свою консистенцию – женщины жалуются на мажущие, серозные выделения.
В тяжелых случаях, когда инфекция распространяется восходящим путем, появляются жалобы на тупые боли в области поясницы и таза. Это говорит о том, что в половой системе организма начала страдать не только матка, но и яичники, а то и яйцеводы (маточные трубы).
Хронический Цервицит при беременности
Беременность – важнейшим период не только для будущей мамочки, но и для ее еще не родившегося малыша. Цервицит хронической формы способен осложнить весь процесс беременности. Резко возрастает риск развития недостаточности плацентарного кровообращения, вследствие недоразвития плаценты. Эта патология зачастую оборачивается для плода дефицитом его массы, задержкой роста и внутриутробного развития, что приводит к возникновению врожденных пороков.
Но и не меньше от недуга страдает и будущая мамочка. Выносить беременность становится гораздо сложнее – часто возникают угрозы выкидыша, которые при несвоевременном обращении за медпомощью, заканчиваются выкидышами или преждевременными родами. Так как последствия хр. Цервицита удручающие, то при первых подозрениях на воспалительный процесс шейки матки необходимо обращаться к своему лечащему гинекологу.
Самолечение при беременности необходимо исключить! При лечении Цервицита у плодоносящей женщины, можно подобрать безопасный курс лечения, который эффективно избавит ее от недуга.
Важно! Можно ли забеременеть при хроническом цервиците? Ответ на этот вопрос зависит от многих факторов – возраста, наследственности, сопутствующих соматических болезней. Если у вас до наступления зачатия наблюдаются признаки Цервицита, то предохранение от беременности должно стать обыденной процедурой до момента полного излечения от данной патологии.
Медикаментозные средства для местного применения при лечении хронического Цервицита
Важно помнить, что при хр Цервиците лечение современными медикаментозными препаратами – это наиболее надежный и достаточно быстрый способ избавления от столь неприятного воспаления шейки матки.
В лечебном учреждении недуг лечат путем введения в цервикальный канал лекарственных средств. Для данной процедуры максимально точно подходит металлический зонд Плейфера. Для начала тщательно очищают наружный зев от остатков слизи. Затем:
- вводят зонд, предварительно обмотанный ватой, смоченной в раствор соды. Это помогает эвакуировать пробку и другого содержимого из полости канала.
- Вводя второй зонд Плейфера, но уже смоченный в обычную перекись водорода.
- Через третий зонд обрабатывают шейку матки посредством 1 % раствором бриллиантовой зелени, 2—5 —10% раствором азотнокислого серебра или 1—2% раствором генцианвиолета.
Подобную медицинскую манипуляцию нельзя проводить чаще чем 1 раз в 5-6 дней.
Параллельно с этой процедурой может понадобиться применение влагалищных или ректальных свечей, обладающих противовоспалительным, противовирусным, противогрибковым эффектом. Следует помнить, что медикаменты этой группы имеют жировую основу, потому их следует хранить на нижней полочке холодильника. Перед применением, чтобы облегчить процесс введения свечи, ее можно на несколько минут поместить в морозильную камеру. Но допускать замерзания препарата запрещено!
При отсутствии положительных результатов от консервативного лечения показаны диатермокоагуляция, диатермическая или хирургическая конизация шейки матки или ее ампутация.
Как лечить хронический Цервицит медикаментами общего действия
При лечении хронического Цервицита медикаментами общего действия руководствуются первопричиной заболевания. Если параллельно с Цервицитом протекает грибковое заболевание (молочница), то назначают противогрибковые препараты.
При инфекционном поражении необходим массивный курс антибиотиков. Их выбирают из группы широкого спектра действия или после проведения бактериологического посева влагалищной флоры на чувствительность к антибиотикам. Второй способ наиболее верный, ведь он позволяет безошибочно выбрать максимально подходящие средства.
Хронический Цервицит вирусной этиологии поддается лечению наиболее тяжело, ведь вирусы практически не вступают в контакт с большинством медикаментов. После назначения дополнительных анализов, игнорировать которые нельзя, выбирают противовирусные препараты. Назначение медикаментов при любой причине болезни проводит гинеколог. Делает это он с учетом подробного анамнеза (истории) болезни и жизни женщины.
Как проводить спринцевания в домашних условиях
Для местного лечения и в народной медицине часто назначают спринцевания. Спринцеванием называют орошение шейки матки и стенок влагалища лечебными жидкостями. Для проведения данной процедуры используют специальное приспособление – медицинскую спринцовку. Спринцовка имеет вид груши с длинным наконечником.
Резиновый баллон наполняют свежеприготовленным раствором для спринцевания комнатной температуры, наконечник вводят глубоко во влагалище, затем медленно сжимают стенки груши. После применения, спринцовку тщательно моют и хранят в сухом месте.
Для лечебного спринцевания максимально подходит раствор Протаргола, Хлорофиллипта, Димексида.
Лечение народными средствами: проверенные временем рецепты
На тематических форумах можно встретить десятки рецептов, помогающих избавиться от недуга. Чаще всего народная медицина предлагает приготовить отвары для спринцевания. Вода, из которой вы намерены готовить настои или отвары, должна быть чистой и дважды прокипяченной.
Важно! Нельзя приступать к лечению народными способами до выявления первопричины болезни!
Если обнаружено грибковое поражение влагалища и шейки матки, тогда лучше брать травы «убийцы грибов» — малину, можжевельник, полынь горькую, шалфей, тысячелистник, пижму. Травяное сырье лучше приобретать в официальной аптечной сети, а отвары готовить с учетом дозировок, прописанных в аннотации на упаковке.
По подобной схеме спринцуются отварами из противовоспалительных трав – ромашки аптечной, зверобоя, сосновой хвои. Они оказывают местное противовоспалительное действие, что значительно снизит количество гнойных выделений, поможет организму подавить рост числа патогенной микрофлоры – гонококков, кишечной палочки, стрептококков и т. д.
Нет основательных доказательств действия трав на вирусы. Но при противовирусном медикаментозном лечении лучше принимать общеукрепляющие, тонизирующие, иммуностимулирующие отвары из шиповника, эхинацеи, лимонника и т. д. Если показана массивная антибактериальная или противовирусная терапия, тогда лучше несколько месяцев принимать травы, защищающие и восстанавливающие печень.
 Цервицит является одним из распространённых женских заболеваний.
Цервицит является одним из распространённых женских заболеваний.
Очень важно быстрое лечение при его обнаружении.
Так как оно приводит к изменениям в структуре матки, которые могут спровоцировать негативные последствия.
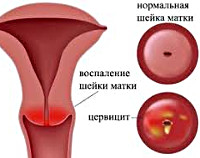
Понятие цервицита
Проявляется воспалением шейки матки, если говорить простым и понятным языком. Шейка, из-за особенностей строения, создаёт защитный барьер от влагалища к матке.
 При воздействии некоторых факторов в шейке запускается воспалительный процесс, который называется цервицитом. Женщина обнаруживает нетипичные выделения и кратковременные или продолжительные боли внизу живота. Эти боли становятся сильнее при походе в туалет или половой близости.
При воздействии некоторых факторов в шейке запускается воспалительный процесс, который называется цервицитом. Женщина обнаруживает нетипичные выделения и кратковременные или продолжительные боли внизу живота. Эти боли становятся сильнее при походе в туалет или половой близости.
Эта болезнь возникает у женщин среднего и молодого возраста, реже при климаксе.
Виды заболевания
У цервицита существуют такие виды: гнойный, вирусный, бактериальный, кистозный и атрофический. Каждому виду присуща своя симптоматика и свои определённые методы лечения.

Гнойный
Возбудителями являются уреаплазма, гонококк и палочки трахомы. Заражение происходит через незащищенный половой акт. Начинается поражение слизистой цервикального протока. Процесс воспаления может дойти до стромы, которая отделяет мышцы от слизистой. Дальше инфекция затрагивает остальные женские половые органы.
Вирусный
Воспаление начинается из-за вируса папилломы человека или герпеса гениталий. Эти образования могут находиться внутри маточной шейки, либо на её поверхности. Женщину беспокоит зуд в районе шейки и боли в животе. Чаще его обнаруживают у женщин, которые ведут активную сексуальную жизнь.
Бактериальный
Воспаление захватывает всю шейку. Причиной становится – бактериальный вагиноз. Но при попадании во влагалище какой – либо инфекции, есть вероятность перерастания болезни в гнойную форму цервицита.
Атрофический
При данном типе начинает происходить сужение слизистых оболочек шейки (атрофия). Причиной становятся специфические инфекции (гонококк, ВПЧ, вирус герпеса и трихомонады) и неспецифические (стрептококки и стафилококки). Травмы, полученные во время аборта и выскабливания, также становятся причиной данного вида этого заболевания.
Кистозный
При этом цервиците начинается воспаление желез, которые находятся в цилиндрическом эпителии, образовываются множественные кисты в слизистой. Это уже сильно запущенный этап заболевания, на котором могут происходить совмещение разных видов этой инфекции.
Причины заболевания
Воспаление во внутреннем или наружном участке маточной шейки начинается после того, как инфекция проникнет на слизистую оболочку. При этом густая защитная слизь начинает разжижаться, и образуется воспаление.
 Болезнетворная микрофлора (хламидий, гонококков, трихомонад, трепонем и других возбудителей) может проникнуть в шейку при половом акте. Через кровь и лимфу из других органов может произойти проникновение условно – патогенных микроорганизмов (кишечной палочки, стафилококков, стрептококков и грибов).
Болезнетворная микрофлора (хламидий, гонококков, трихомонад, трепонем и других возбудителей) может проникнуть в шейку при половом акте. Через кровь и лимфу из других органов может произойти проникновение условно – патогенных микроорганизмов (кишечной палочки, стафилококков, стрептококков и грибов).
К причинам появления цервицита относят различные болезни, при которых снижается общий и местный иммунитет:
- Урогенитальные инфекции, которые передаются при половом контакте.
- Заболевания аутоиммунного и ревматического характера.
- Гормональные нарушения.
- Аллергическая реакция на противозачаточные средства (спермициды и латекс).
- Аборты и маточные выскабливания.
- Разрывы маточной шейки при родах (очень важно, чтобы все разрывы были качественно зашиты).
- Беспорядочные половые связи и ранняя сексуальная жизнь.
- Несоблюдение личной гигиены (неправильное применение тампонов и вовремя не снятая спираль).
- После тяжёлых, перенесённых инфекций, иммунодефицит на фоне ВИЧ.
- Спринцевание растворами, которые вызывают пересушивание слизистой влагалища и приводят к нарушению микрофлоры.
- Систематическое и неконтролируемое применение антибиотиков.
- Наличие у женщины новообразований.
Симптоматика
Существует два варианта течения болезни. Первый – совершенно без каких-либо симптомов. Второй — с определёнными признаками.
Симптомы, которые проявляются, напрямую зависят от возбудителя.
Лёгкая форма характеризуется отсутствием выраженных жалоб. Могут наблюдаться небольшие выделения из влагалища.
 Основные признаки проявления цервицита:
Основные признаки проявления цервицита:
- боли в области живота (в самом низу);
- выделения с кровяными прожилками или гноем, не относящиеся к менструации;
- выделения слизи мутные;
- чувство дискомфорта при половом акте;
- усиливающиеся боли при менструации (которые раньше не наблюдались).
У некоторых пациенток наблюдаются более серьёзные симптомы:
- кровотечения;
- зуд во влагалище;
- боли и кровяные выделения во время полового акта;
- при мочеиспускании, ощущается сильное жжение.
Помимо этого, женщины, больные цервицитом, отмечают временные или постоянные дискомфортные ощущения в области малого таза.
При острой форме и тяжелом течении заболевания наблюдается повышенная температура, головокружение, тошнота и рвота.
При развитии гонорейного цервицита влагалищные выделения становятся жёлтого цвета. При трихомониазе появляются пенистые. Вызвать рост кондилом и язв шейки разных размеров может вирус папилломы человека.
Методы диагностики
При отсутствии явных симптомов цервицита его очень сложно диагностировать вовремя. Для его своевременного определения и диагностирования очень важно посещать гинеколога с целью профилактики.
 Для диагностики применяют такие методы:
Для диагностики применяют такие методы:
- Осмотр у гинеколога с применением зеркал. Врач обращает внимание на цвет влагалищного сегмента шейки, его изменение, присутствие гнойного образования, кровянистых выделений, язвочек и отёка.
- Взятие мазка на микроскопическое исследование для определения инфекции и её возбудителей.
- Кольпоскопия происходит при помощи колькоскопа, с оптическим усилением и освещением на слизистые шейки и влагалища. При этом методе можно хорошо рассмотреть все очаги заболевания и диагностировать их. При этой процедуре нередко берут кусочки ткани из подозрительных образований для гистологии.
- Бактериологический посев взятого мазка из влагалища. Этим методом определяют флору влагалища и её чувствительность к антибиотикам.
- ПЦР. Этот метод обнаруживает ДНК вируса и его количество в материале исследования. Этим способом выявляют микоплазмоз и хламидиоз.
- Анализ взятого мазка в лаборатории на количество эритроцитов, лейкоцитов и лимфоцитов. Показывает степень воспалительного процесса неинфекционного происхождения.
Цервицит при беременности
Заболевание разрушает слизистую пробки, которая защищает матку от инфекций, проникающих из влагалища. Возможность воспаления и обращения его в хроническую стадию возрастает из-за сниженного иммунитета в это время.
У беременных увеличивается риск выкидыша и родов на ранних сроках. Может произойти заражение плода, при котором возникают отклонения в развитии, появление патологий, внутриутробное замирание и даже гибель новорожденного после рождения и в первые месяцы.
В первом триместре, когда у ребёнка происходит формирование органов и систем, цервицит несёт наибольшую угрозу выкидыша.
Во втором или третьем триместре из-за острой формы заболевания у ребёнка может развиться гидроцефалия, болезни почек и другие тяжёлые заболевания. Очень важно, планируя беременность, заранее пролечить цервицит и укрепить иммунную систему из-за высокого риска осложнений при беременности.
Лечение цервицита шейки матки
Лечение начинается с ликвидации очагов воспаления, а также причин, которые его вызвали. Затем начинается укрепление иммунитета. После определения типа заболевание врач назначает ряд комплексных мероприятий. В него входит:
- приём лекарственных средств;
- прохождение физиотерапевтических процедур;
- спринцеваний;
- применение свечей;
- укрепление иммунитета;
- восстановление микрофлоры влагалища.
Основа лечения – это консервативная терапия, которая включает приём медикаментов для устранения симптомов и излечения основного заболевания.
Применяют антибиотики, противогрибковые и противовирусные средства для избавления от болезнетворных микроорганизмов, при инфекционном типе цервицита. Например, Метронидазол и сульфаниламидные препараты.

При обнаружении хламидий: Тетрациклин, Азитромицин, Мономицин. При герпесе во влагалище: Ацикловир.
При трихомониазе: Метронидазол, Орнидазол.
При кандидозе: Пимафуцин или Флуконазол.
При атрофическом виде применяют гормональные таблетки, например, Овестин, содержащий эстроген.
Для восстановления влагалищной микрофлоры используют Ацилакт, Вагила», Бификол, Нарине.
Для повышения иммунитета и поддержания организма принимают поливитамины.
 Тяжело поддаётся лечению хроническая форма болезни. Поэтому врачи рекомендуют хирургическое вмешательство. Применяют такие хирургические методы лечения:
Тяжело поддаётся лечению хроническая форма болезни. Поэтому врачи рекомендуют хирургическое вмешательство. Применяют такие хирургические методы лечения:
- криодеструкция с жидким азотом: при этом методе патологическую ткань вымораживают;
- вапоризация лазерная, с применением дозированного лазерного луча;
- диатермокоагуляция – это прижигание электрическим током;
- лечение аппаратом Сургитрон с помощью радиоволн.
После хирургических методов назначают местное лечение, с помощью противовоспалительных и антибактериальных свечей.
Народные методы
 Лечение народными методами осуществляется для ликвидации последствий болезни и укрепления всего организма. Для этого принимают настои и отвары из трав, которые имеют противовоспалительные свойства: кора дуба, ромашка, шалфей. Этими отварами производят спринцевание, а также обмакивают тампон перед введением во влагалище.
Лечение народными методами осуществляется для ликвидации последствий болезни и укрепления всего организма. Для этого принимают настои и отвары из трав, которые имеют противовоспалительные свойства: кора дуба, ромашка, шалфей. Этими отварами производят спринцевание, а также обмакивают тампон перед введением во влагалище.
Применение народных средств можно начинать только после терапии, назначенной врачом.
Методы профилактики
Самыми важными методами профилактики, которые позволяют понизить вероятность заболевания, считаются гигиена половых органов, надлежащий уход за ними и защищенные половые контакты. Очень важно своевременно посещать гинеколога и лечить болезни мочеполовой системы и кишечника.
Чтобы заболевание не перешло в хроническую стадию, его необходимо незамедлительно лечить. Цервицит опасен тем, что может привести к воспалению других женских детородных органов и даже к бесплодию.
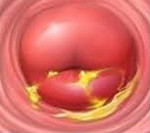
Хронический цервицит — длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше. Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.

Причины хронического цервицита
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
- Инфекционные агенты. Заболевание вызывают возбудители ИППП — гонококки, хламидии, трихомонады, вирусы генитального герпеса и папилломатоза. Также цервицит возникает при активизации условно-патогенной микрофлоры (дрожжевых грибков, стафилококков, стрептококков, кишечной палочки и т.п.).
- Неинфекционные факторы. Воспаление осложняет травмы шейки матки, неопластические процессы, аллергические реакции на контрацептивы, лекарственные и гигиенические средства. Причиной развития атрофического цервицита служит снижение уровня эстрогена во время менопаузы.
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
- Механические повреждения. Шейка матки чаще воспаляется у пациенток, перенесших аборты, сложные роды, инвазивные лечебно-диагностические процедуры.
- Гинекологические болезни. Хроническое воспаление может развиться на фоне опущения влагалища или распространиться из других отделов женской половой системы.
- Беспорядочная половая жизнь. Частая смена партнёров повышает риск заражения ИППП. При этом цервицит является или единственным проявлением инфекции, или сочетается с вульвитом, вагинитом, эндометритом, аднекситом.
- Снижение иммунитета. Иммунодефицит у женщин с тяжёлой сопутствующей патологией или принимающих иммуносупрессивные препараты способствует активизации условно-патогенных микроорганизмов.
- Гормональный дисбаланс. Воспаление часто возникает при приёме неправильно подобранных оральных контрацептивов и заболеваниях со сниженной секрецией эстрогенов.
- Сопутствующие заболевания. Хроническое течение цервицита отмечается у пациенток с синдромом Бехчета, урологической и другой экстрагенитальной патологией.
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи. В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Клеточная и гуморальная иммунная система функционируют неполноценно: уменьшается количество В- и Т-лимфоцитов, угнетаются Т-зависимые иммунные реакции, нарушается фагоцитарная активность. В результате возбудители инфекции получают возможность персистировать как в шеечном эпителии, так и в клетках иммунной системы. В цервикальной слизи снижается уровень иммуноглобулинов G и M на фоне повышенного содержания IgA. Развиваются аутоиммунные процессы с явлением «молекулярной мимикрии» между чужеродными белками и белками собственных тканей.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
- Хронический специфический цервицит, вызванный возбудителями ИППП.
- Хронический неспецифический цервицит, возникший вследствие активации условно-патогенной флоры или действия неинфекционных факторов.
- Хронический атрофический цервицит, который проявляется воспалением эндо- и экзоцервикса на фоне их истончения.
По распространённости воспаления:
- Диффузный — с вовлечением в процесс всей слизистой оболочки.
- Экзоцервицит — с поражением влагалищной части шейки.
- Эндоцервицит — с поражением слизистой цервикального канала.
- Макулёзный — с формированием отдельных очагов воспаления.
По стадии воспаления:
- Период обострения с выраженной симптоматикой.
- Ремиссия с минимальными клиническими проявлениями.
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя. Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. Определяется небольшая отёчность слизистой, шейка матки выглядит уплотнённой и несколько увеличенной. В области экзоцервикса выявляются эрозированные участки и папилломатозные разрастания.
- Расширенная кольпоскопия. Осмотр под микроскопом позволяет уточнить состояние слизистой, вовремя выявить предраковые изменения и злокачественное перерождение эпителия.
- Лабораторные этиологические исследования. Мазок на флору и посев с антибиотикограммой направлены на обнаружение возбудителя и оценку его чувствительности к этиотропным препаратам. С помощью ПЦР, РИФ, ИФА можно достоверно определить вид специфического инфекционного агента.
- Цитоморфологическая диагностика. При исследовании соскоба шейки матки оценивается характер изменений и состояние клеток экзо- и эндоцервикса. Гистология биоптата проводится по показаниям для своевременного обнаружения признаков малигнизации.
- Гинекологическое УЗИ. В ходе эхографии выявляются деформированная, утолщенная и увеличенная в размерах шейка матки, наботовы кисты, исключается онкопроцесс.
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
- Этиотропное медикаментозное лечение. При инфекционном генезе цервицита используются антибактериальные и противовирусные препараты. При подборе антимикробного средства учитывают чувствительность возбудителя. Гормональные препараты (эстрогены) применяют в терапии атрофического цервицита у женщин в период менопаузы.
- Восстановление влагалищной микрофлоры. После курса антибиотикотерапии рекомендованы эубиотики местно (в виде свечей, тампонов, влагалищных орошений) и внутрь.
- Вспомогательная терапия. Для ускорения процессов регенерации слизистой, укрепления иммунитета и предупреждения возможных рецидивов показаны иммуно- и фитотерапия, физиотерапевтические процедуры.
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур. Рекомендуется соблюдать правила интимной гигиены, упорядочить половую жизнь, пользоваться презервативами (особенно при сексуальных контактах с малознакомыми партнёрами), исключить секс во время месячных. Для профилактики рецидивов эффективны курсы общеукрепляющей и иммунотерапии, соблюдение режима сна и отдыха, защита от переохлаждения ног и области таза.
