Интраэпителиальной неоплазии это
Содержание:
Интраэпителиальная неоплазия (атипическая гиперплазия, дисплазия)
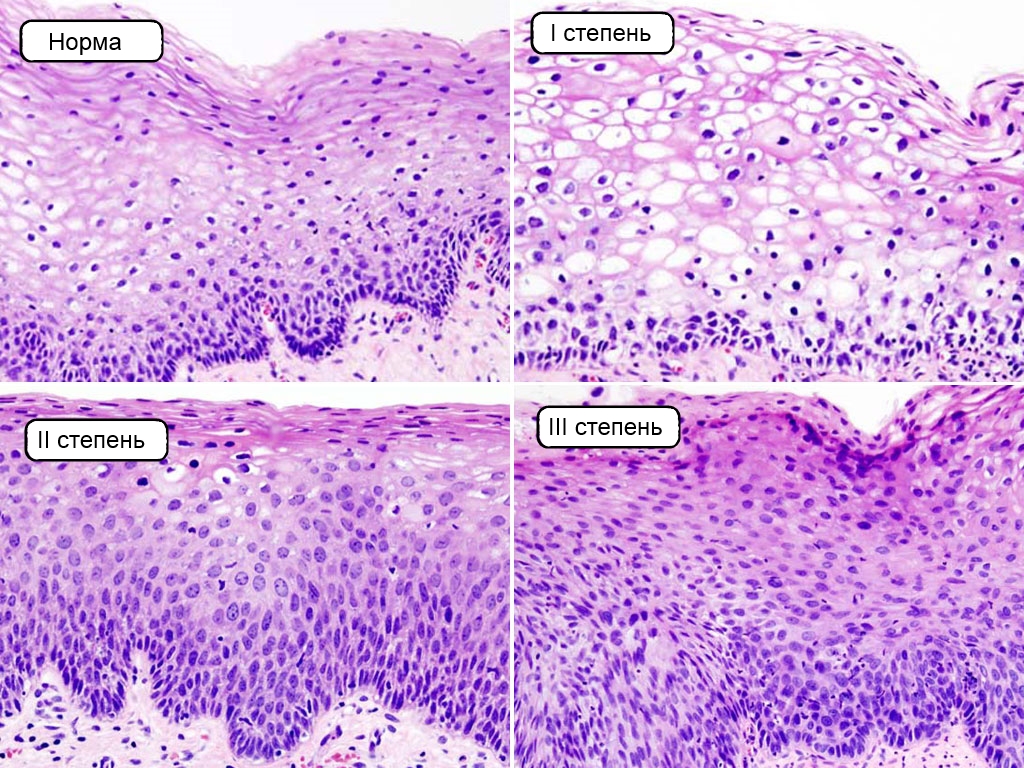
Легкая дисплазия характеризуется небольшой пролиферацией эпителия долек и протоков с двухрядным расположением, при этом просветы ацинусов сохранены, нет глубоких структурных изменений ядра и цитоплазмы.
Умеренная дисплазия: отмечается увеличение размеров ацинусов за счет пролиферирующих клеток эпителия с заполнением просвета, однако большая часть просветов ацинусов сохранена.
Тяжелая дисплазия относится к предраковым процессам и характеризуется укрупнением долек и практически полным заполнением просвета ацинусов и концевых отделов протоков пролиферирующими клетками с укрупненными полиморфными ядрами. В отличие от внутриэпителиального рака (cr in situ) митозы единичные, очаги некроза отсутствуют.










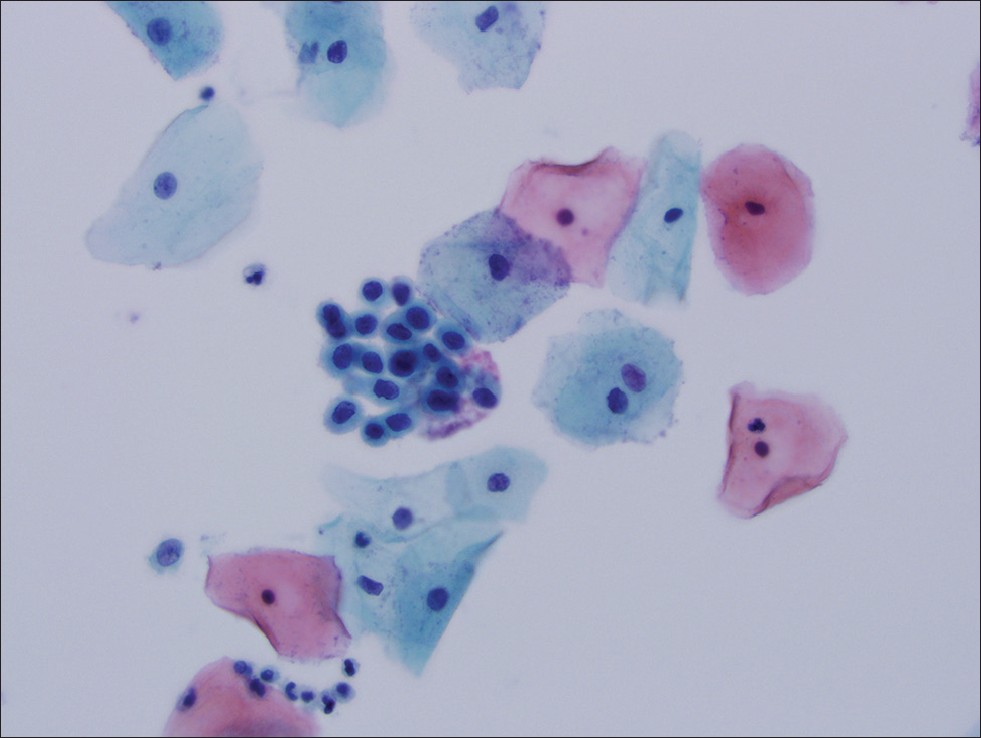
Легкая дисплазия (рис. 48, 49)
- Клетки однотипны.
- Размеры сравнительно небольшие.
- Форма округлая или кубическая.
- Ядра:
- небольшие;
- округлые, овальные;
- четко очерчены;
- хроматин распределен равномерно;
- ядрышки, как правило, не определяются
Умеренная дисплазия (рис. 50-54)
- Клетки несколько отличаются по размерам и форме.
- Форма клеток кубическая, вытянутая.
- Могут встречаться крупные клетки с нерезко выраженными признаками атипии.
- Ядра:
- округлые, овальные, слегка набухшие;
- укрупнены;
- гиперхромные;
- мембрана несколько неровная;
- хроматин зернистый, структура четкая;
- хроматин распределен равномерно;
- ядрышки единичные, укрупненные
Тяжелая дисплазия (рис. 55-58)
- Клетки отличаются по размерам и форме.
- Значительное нарушение ядерно-цитоплазменного соотношения.
- Ядра:
- округлые, овальные, несколько неправильной формы;
- значительно укрупнены;
- контуры ядер четкие, иногда волнистые;
- хроматин мелкоточечный, насыщенный;
- ядрышки единичные укрупненные
| Страница 1 2 3 4 5 6 7 8 9 10 | всего страниц: 10 |
Источник: И.П. Шабалова, Т.В.Джангирова, Н.Н.Волченко, К.К.Пугачев. Цитологический атлас: Диагностика заболеваний молочной железы.- М.-Тверь: ООО "Издательство "Триада", 2005
Цервикальная интраэпителиальная неоплазия чаще всего среди специалистов в области гинекологии зовется дисплазией шейки детородного органа. Такая патология многослойного плоского эпителия расценивается как предраковое состояние, где высок риск изменения клеток. В то же время заболевание поддается лечению.
В большинстве случаев женский организм самостоятельно справляется с недугом в отсутствии терапии. Но не исключается вероятность прогрессирования заболевания, что, собственно, и приводит к развитию онкологического процесса.
Общая информация
Что же представляет собой данный вид патологии женского организма и какая существует опасность? До 1975 года заболевание носило отличное наименование – дисплазия. При развитии патологического процесса характеристики митоза клеточного ядра и цитоплазмы эпителия подвергаются существенным изменениям. В то же время мембрана и верхние его слои остаются нетронутыми.
При определенных обстоятельствах цервикальная интраэпителиальная неоплазия преобразуется в злокачественное новообразование. И если своевременно не начать лечебную терапию, дальнейшее развитие заболевание представляет серьезную угрозу жизни. Предраковое состояние обусловлено активацией вируса папилломы человека (ВПЧ), который присутствует в организме практически каждого человека. При этом специалисты выделяют несколько разновидностей вируса, что еще больше усугубляет положение.
Многие люди зачастую путают два понятия, называя дисплазию эрозией. Но это не совсем так, поскольку последний термин не до конца передает всю суть происходящего. Дело в том, что эрозия возникает по причине повреждения тканей механического характера, а дисплазия – это уже нарушение клеточной их структуры.
Каждый год по всему миру примерно 40 млн женщинам ставится диагноз "цервикальная интраэпителиальная неоплазия шейки матки", что составляет от 15 до 18 процентов из всех случаев патологий детородного органа. При этом в большинстве случаев риску подвергаются молодые девушки возрастом 25-35 лет. Соотношение заболеваемости составляет в среднем два человека на одну тысячу населения.
Как устроена шейка матки
Чтобы четко понимать и осознавать всю опасность патологии, стоит хорошо разбираться в анатомии женского организма, в частности шейки матки. Этим термином зовется нижняя часть детородного органа узкой и цилиндрической формы. Частично она расположена в брюшной области и немного заходит в зону влагалища, иными словами, она расположена на обоих участках.
Для осмотра влагалищной части гинекологи пользуются специальными зеркалами. Во внутренней части шейки располагается узкий цервикальный канал длиной 10-15 мм. Наружный зев переходит непосредственно во влагалище, тогда как внутренний обращен в полость матки. Иными словами, это своего рода небольшой туннель, который соединяет влагалище с детородным органом. Для осмотра влагалищной части с целью обнаружения цервикальной интраэпителиальной неоплазии шейки матки гинекологи пользуются специальными зеркалами.
Цервикальный канал устлан цилиндрическими эпителиальными клетками ярко-красного цвета. Внутри них расположены специальные железы, выделяющие слизь, которая служит защитой от разного рода болезнетворных микроорганизмов.
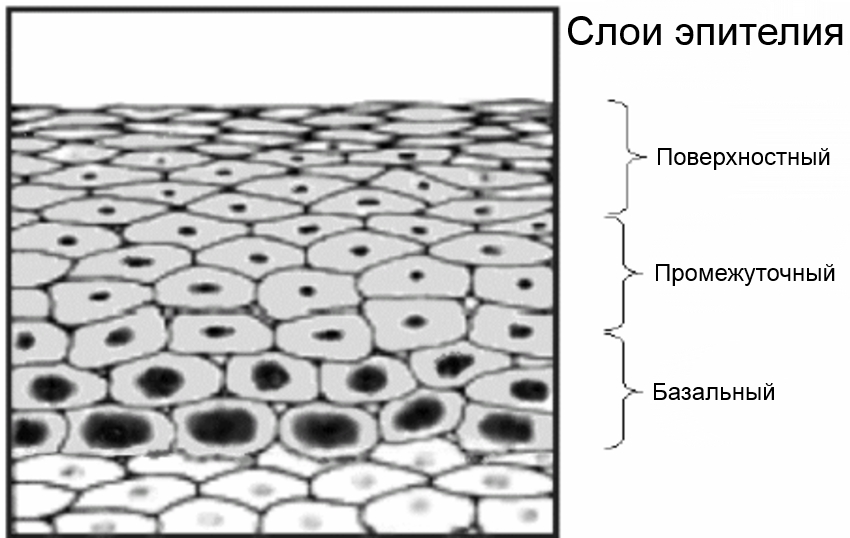
В области наружного маточного зева цилиндрические клетки сменяются плоскими. Желез здесь нет, а оттенок уже розоватый. При этом данный эпителий образован несколькими слоями:
- Базально-парабазальным – самая нижняя граница, образованная, в свою очередь, базальными и парабазальными клетками. Под базальной тканью расположена мышечная структура, сосуды, нервные окончания. Также здесь есть молодые клетки, которые могут делиться.
- Промежуточным.
- Поверхностным (функциональным).
Здоровые базальные клетки имеют округлую форму, внутри них располагается большое ядро. Постепенно созревая, они поднимаются к верхнему слою. При этом их форма уплощается, в то время как ядра уменьшаются в размерах. Когда клетки добираются до верхнего слоя, они становятся более плоскими с небольшими ядрами.
При цервикальной интраэпителиальной неоплазии 1, 2, 3 степени строение клеток уже немного отличается — появляются атипичные элементы, которые не обладают какой-либо определенной формой, а размер их очень большой. К тому же каждая такая клетка обладает несколькими ядрами, а их деление происходит еще быстрее.
В случае патологического процесса затрагиваются разные слои эпителия, кроме поверхностного. Измененные клетки активно разрастаются, и на фоне этого формируются признаки ядерной атипии.
Классификация патологии
Неоплазия классифицируется на несколько степеней, в зависимости от тяжести патологии и количества вовлеченных клеток покровного эпителия:
- I степень – легкая (CIN1).
- II степень – умеренная (CIN2).
- III степень – тяжелая (CIN3).
На территории Российской федерации врачи в основном пользуются этой классификацией И. А. Яковлевой и Б. Г. Кукутэ 1977 года.
Легкая неоплазия
Это слабая цервикальная интраэпителиальная неоплазия, при которой структура тканей изменена незначительно, присутствуют койлоциты. Также наблюдается слабо выраженная степень разрастания базальных клеток. Патологический процесс затрагивает не более трети толщины эпителия.
Дисплазия умеренной степени
Здесь речь идет о более выраженном патологическом процессе, который уже охватывает до 2/3 толщины слизистой оболочки шейки матки. На нижних и средних слоях эпителия присутствуют атипичные клетки.
Тяжелый случай
При этом поражается чуть ли не вся толщина эпителия. В данном случае четкого разделения на слои уже не прослеживается. Помимо этого, можно обнаружить патологические изменения митоза и акантоза.
Причины возникновения
Чтобы ВПЧ привел к развитию онкологического процесса, требуется ряд факторов. Стоит заметить, что этот вирус не у каждой женщины может спровоцировать появление цервикальной интраэпителиальной неоплазии 1 степени. Как правило, начиная с момента заражения ВПЧ или его активации и заканчивая появлением предракового состояния, проходит примерно от 1,5 до 5 лет. Непосредственно сам онкологический процесс формируется годами либо десятилетиями.
Что касается развития неоплазии шейки детородного органа, то появление патологии обусловлено не одним, а несколькими факторами, как в случае любого другого предракового состояния. Здесь речь идет о целом сочетании провоцирующих причин:
- Заражение определенной разновидностью ВПЧ.
- Применение гормональных противозачаточных препаратов в течение длительного периода времени (5 лет и более).
- Начало ранней половой жизни (14-15 лет).
- Близость со многими партнерами.
- Наличие вредных привычек (курение, не только активное, но и пассивное).
- Слабый иммунитет.
- Хирургические вмешательства и аборты, причем неоднократно.
- Нарушение гормонального баланса.
- Половые заболевания инфекционного характера.
- Наследственная предрасположенность.
Но как уже выше было отмечено, зачастую появление цервикальной интраэпителиальной неоплазии провоцирует именно папиллома-вирус. Причем заболевание может начать развиваться с отсутствием симптомов и, как правило, с момента возникновения дисплазивных процессов и до начала онкологического новообразования проходит до 10 лет.
Заражению этого вируса подвержен каждый человек, но в особенности это касается тех женщин, которые ведут активную половую жизнь с несколькими партнерами. Пренебрежительное отношение к контрацептивам, а также игнорирование лечения воспалительных процессов органов репродуктивной системы – все это только повышает риски развития патологии. К тому частые роды или аборты приводят к получению травм шейки матки.
Симптоматика
Опасность цервикальной интраэпителиальной неоплазии 2 степени или более тяжелой заключается в том, что в большинстве случаев женщина просто не ощущает характерных признаков начавшихся патологических изменений эпителия. Женщина при этом не чувствует боли, повышения температуры тела тоже нет, равно как и ухудшения состояния.
Симптомы если и появляются, то это уже будет свидетельствовать о наличии присоединительной инфекции, которая приводит к развитию ряда заболеваний:
- Воспаление шейки матки (цервицит).
- Воспалительный процесс мочеполовой системы вследствие воздействия трихомонад (трихомониаз).
- Воспаление влагалища (кольпит).
В этом случае женщина будет чувствовать зуд и жжение во влагалище, кровянистые выделения после полового акта, спринцевания или использования тампонов. Бели могут также изменять консистенцию, запах и цвет (густые, обильные и неприятно пахнут). При цервикальной интраэпителиальной неоплазии тяжелой степени возможно появление болевых ощущений в области матки тянущего характера.

Регулярный гинекологический осмотр женщин с использованием инструментального, лабораторного и клинического исследования позволит своевременно обнаружить патологию и начать лечение.
Диагностирование
Как мы теперь знаем, неоплазия при определенных обстоятельствах грозит перейти к развитию раковой опухоли. По этой причине ранняя диагностика позволит избежать серьезных осложнений. Любой женщине старше 21 года необходимо ежегодно посещать гинеколога с целью планового осмотра, а через каждые три года проходить цитологическое обследование.
Эффективные методики диагностирования:
- Гинекологический осмотр.
- Кольпоскопия.
- Прицельная биопсия.
- Гистология биоптата.
- Цитология мазка по Папаниколау.
Цель гинекологического осмотра заключается в выявлении видимых визуально изменений слизистой оболочки. При этом в редких случаях (3-4 %) такой осмотр не дает должного результата. Но в основном у женщин (20-24 %) могут быть обнаружены признаки цервикальной интраэпителиальной неоплазии 1 степени в лице ретенционной кисты, очаговой либо диффузной гиперемии слизистой шейки. При тяжелой форме патологии зачастую (64–73 %) выявляются характерные признаки: эрозия, псевдоэрозия, лейкоплакия разной степени ороговения, экзофитные разрастания эпителия.
Кольпоскопия осуществляется специальным оптическим аппаратом (кольпоскопом), который способен увеличивать объекты в 10 и более раз. С его помощью можно не только проводить диагностику, но и выполнить пробы. То есть провести обработку шейки детородного органа раствором Люголя либо уксусной кислоты.
Прицельная биопсия ведется в ходе процедуры кольпоскопии. При этом берется проба путем отсекания кусочка ткани в проблемной зоне.
Гистология биоптата представляет собой гистологическое исследование взятой при биопсии пробы. Данная методика считается самой эффективно в обнаружении патологии.
Мазок Папаниколау изучается под микроскопом, где можно обнаружить атипичные клетки, а также маркеры ВПЧ, что свидетельствует о цервикальной интраэпителиальной неоплазии 2 степени.
Помимо этого, в обязательном порядке проводится УЗИ половых органов женщины. А в качестве дополнительных мер предлагается ПЦР-исследование и анализ крови на иммунный статус.
Способы лечения
Выбор способа лечения во многом зависит от нескольких факторов:
- возраст пациентки;
- тяжесть патологии;
- какова зона поражения;
- имеются ли сопутствующие заболевания;
- наличие аллергических проявлений на медицинские препараты.
Если патология слабо выражена, то проводятся динамические наблюдения, а при обнаружении какой-либо инфекции назначается специальная терапия. Стоит заметить, лечение начальной стадии неоплазии ведется с использованием медицинских препаратов, однако при диагностировании цервикальной интраэпителиальной неоплазии 2 и 3 степени тяжести показано лишь хирургическое вмешательство.
Использование медикаментов
Поскольку лечение неоплазии осуществляется в основном путем хирургического вмешательства, то использование медикаментов ведется в качестве вспомогательной терапии.
Связано это главным образом с тем, что на начальном этапе развития патологии какие-либо характерные признаки отсутствуют. Задача медицинских препаратов в данном случае сводится к следующему:
- Повысить силы иммунитета.
- Нормализовать вагинальную микрофлору.
- Устранение гормонального дисбаланса.
- Подавление активности ВПЧ в организме.
- Терапия инфекций, передающихся половым путем (ИППП).
Что касается самих медикаментов, то обычно врач назначает "Интерферон", "Продигиозан", "Циклоферон", "Гроприносин", "Кагоцел", "Генферон" и ряд прочих препаратов. Если учесть одну особенность ВПЧ, которая заключается в подавлении выработки собственного интерферона лейкоцитами, причем значительно, то выбор данных медикаментов для лечения цервикальной интраэпителиальной неоплазии (CIN 1) вполне обоснован.
В качестве противовирусного средства хорошей эффективностью отличается "Панавир". Нормализовать влагалищную флору можно при помощи пробиотиков с бифидо- и лактобактериями. Терапия ИППП ведется с применением антибиотиков, исходя из разновидности патогенного микроорганизма. Помимо этого, назначается прием витаминов группы В, антиоксидантов, омега-кислот.
В то же время не всегда удается полностью победить патологию, и по этой причине в большинстве случаев врачи все-таки направляют пациенток на проведение операции. Только перед такой процедурой и после нее необходим поддерживающий курс терапии с использованием медикаментов.
Хирургия
В зависимости от индивидуальных особенностей женского организма, списка противопоказаний, размеров зоны поражения, назначаемое хирургическое вмешательство может быть разного вида.
- Лазерное иссечение. Данная методика лечения цервикальной интраэпителиальной неоплазии 3 степени осуществляется посредством лазерного скальпеля, которым собственно иссекается пораженные ткани.
- Радиоволновая терапия. Считается новой методикой, при которой пораженный участок удаляется путем воздействия радиоволн высокой частоты. Для операции привлекается аппарат "Сургитрон".
- Электроконизация. Здесь процедура выполняется при помощи металлической петли, куда подается электрический ток. При этом удаляется пораженный конусообразный участок пораженной с включением здоровой ткани. Операция широко используется при лечении неоплазии шейки матки. Она может проводиться и лазерным методом, что удается свести к минимуму риски кровотечений. Проводится операция после месячных.
- Фотодинамическая терапия. Тоже является современным способом лечения неоплазии. Работает методика следующим образом: после введения в организм фотосенсибилизатора, он начинает скапливаться в новообразовании. При этом в тканях с измененной структурой выделяется синглетный кислород, который и приводит к гибели атипичных клеток.
- Диатермокоагуляция и криодеструкция. Эти методики температурного воздействия в отношении цервикальной интраэпителиальной неоплазии 3 степени используются в крайне редких случаях, что обусловлено отсутствием контроля глубины и объема воздействия со стороны врача. И поэтому появление рецидива в этом случае не избежать. Обычно прижигание или замораживание применяется только к фоновым патологиям, но никак не предраковым.
На основе данных, полученных от гистологического исследования, специалист уже принимает дальнейшие решения. При обнаружении раковых клеток, вероятно, потребуется дополнительная операция или проведение лучевой терапии, химиотерапии.
Возможные последствия
Грамотное лечение неоплазии начальной степени способствует подавлению репликации ВПЧ, в результате чего наступает выздоровление. Однако отсутствие должного лечения грозит развитием серьезных осложнений. Бесконтрольное прогрессирование патологии лишь усугубляет ее протекание, а время перехода I или II стадии патологии в цервикальную интраэпителиальную неоплазию 3 степени шейки матки зависит от индивидуальных характеристик человека, его местного и общего иммунитета.
Умеренная стадия патологии тоже еще подается лечению, только в этом случае курс будет более длительным, и операция зачастую может проводиться не один раз. Самая тяжелая степень неоплазии может формироваться в онкологическое новообразование с вероятностью 50 %.
Однако самым угрожающим осложнением является формирование инвазивной формы рака. На начальной стадии процесс выглядит безобидно. На слизистой оболочке это проявляется в виде покраснения. И зачастую в ходе более детальной диагностики определяется хаотичное деление клеток эпителия. И если дать этому процессу спокойно развиваться, впоследствии формируется опухоль небольшого размера, которой потом ничего не мешает увеличиваться, что приводит к распространению метастазов.

Такое может произойти после тяжелой цервикальной интраэпителиальной неоплазии при поздней диагностике либо при игнорировании лечения по каким-либо причинам.
Патология и беременность
При неоплазии шейки органа деторождения это не является противопоказанием, чтобы продлить беременность, но в то же время протекание атипического процесса заметно усугубляется. В период вынашивания ребенка лечение важно как никогда, ведь при активации ВПЧ из-за снижения иммунитета женского организма микроорганизм может достигнуть плода, что приводит к внутриутробному инфицированию.
К тому же практически все типы вируса впоследствии способствуют поражению гортани ребенка. Во время родов не исключен риск попадания ВПЧ в дыхательные пути ребенка, из-за чего развивается такое респираторное заболевание, как папилломатоз.
Альтернативная методика
Все мы знаем, какой эффективностью обладают народные рецепты для лечения различных заболеваний. Неоплазия шейки матки не является исключением, но лучше перед проведением такой терапии получить консультацию у своего лечащего врача. Только стоит учитывать, что, как в случае с применением медикаментов, лечение цервикальной интраэпителиальной неоплазии высокой степени тяжести неэффективно, а порой даже бессмысленно.
Бороться с патологией можно при помощи настоя из сбора определенных видов трав. Для его приготовления следует взять 1 ч. л. донника, 2 ч. л. тысячелистника, 3 ч. л. крапивы, такое же количество плодов шиповника, по 4 ч. л. цветков календулы и таволги. Все ингредиенты хорошо перемешать, после чего 1 ст. л. смеси залить стаканом кипятка и дать настояться 30 минут. При помощи этого настоя делать спринцевание по утрам и вечерам, а в качестве дополнения следует вставлять во влагалище тампоны от 30 до 40 минут, смоченные в этом же растворе. Проводят манипуляции в течение месяца.

Не меньшей эффективностью обладает облепиховое масло. Им тоже следует пропитать тампон и вставлять на ночь в течение 60-90 дней. Также для этих целей можно использовать сок алоэ, только в этом случае использовать тампоны необходимо два раза в день, а курс – 1 месяц.
Официальная статистика регистрирует в мире ежегодно 10 млн случаев рака, причем 30% злокачественных опухолей являются вирусозависимыми, т. е. новообразования имеют повышенный или высокий риск развития в присутствии в организме вирусных инфекций. В структуре онкологической заболеваемости населения Санкт-Петербурга вирусозависимые опухоли составляют у мужчин около 40%, у женщин более 30%. В последние годы показана связь ВПЧ с дисплазией и плоскоклеточным раком шейки матки (Гайдуков С. Н. и др., 2004), а также раком кожи головы и шеи (Сафронникова Н. Р., Мерабишвили В. М., 2005).
Помимо клинически очерченных проявлений ПВИ выделяют еще субклиническую и латентную формы инфекции, а также ВПЧ-ассоциированные заболевания (Handlley Y. et al., 1994). Они по своей сути рассматриваются как интраэпителиальные неоплазии различных степеней тяжести. Так, Bosch F. et al. (2002) показали, что более чем у половины женщин с аногенитальными папилломами имеются цервикальные внутриэпителиальные неоплазии (ЦВН I—III). В зарубежной литературе широко используется наименование цервикальная интраэпителиалъная неоплазия (cervical intraepithelial neoplasia — CIN) различной степени тяжести. Все эти варианты патологии объединены под названием внутриэпителиальные неоплазии (ВН) или плоскоклеточные интраэпителиальные поражения (squamous intraepithelial lesions — SIL). Следует отметить, что ЦВН I (CINI) является синонимом более привычного российскому читателю термина «слабая дисплазия». ЦВН II (CIN II) соответствует «умеренной дисплазии». ЦВН III (CIN III) используется для обозначения как «тяжелой дисплазии», так и прединвазивной карциномы (табл. 5, 6). Помимо понятий о цервикальной интраэпителиальной неоплазии (CIN) в зарубежной литературе встречаются и термины «vulvar intraepithelial neoplasia (VIN)», «penile intraepithelial neoplasia (PIN)» (Ludicke F. et al, 2001).
Инвертированные (или эндофитные) кондиломы во многих отношениях идентичны плоским кондиломам, однако они обладают способностью псевдоинвазивного проникновения в подлежащую строму или в отверстия желез. Эндофитные кондиломы обладают многими морфологическими признаками, напоминающими карциному in situ, с которой они могут быть связаны.
Цитологическим маркером ВПЧ-инфекции является обнаружение койлоцитов. Койлоциты — клетки плоского эпителия поверхностного или промежуточного слоев, имеющие выраженную зону просветления вокруг ядра, так называемое «перинуклеарное гало». Его происхождение связано с частичным некрозом цитоплазмы околоядерной зоны в результате цитопатического действия. По периферии некротических участков концентрируются цитоплазматические фибриллы, что приводит к резкому ограничению перинуклеарной зоны. Начальные проявления поражения ВПЧ характеризуются наличием единичных вакуолей в перинуклеарной зоне. Термин «койлоцитарная дисплазия» введен StegnerH.S. (1981). Некоторые авторы отмечают наличие так называемых «штампованных вакуолей» в койлоцитах, «баллонизацию цитоплазмы». Для ВПЧ-инфекции характерно обнаружение эпителиальных клеток с различной степенью ороговения и двухъядерных и многоядерных клеток. Кроме койлоцитарной атипии проявлением ВПЧ-инфекции является акантоз, пролиферация базальных клеток, метаплазия, гипер-, пара-, дискератоз поверхностных слоев эпителия, наличие митозов.
Все это разнообразие затрудняет клиническую классификацию данной патологии. В 1994 г. J. Handley и W. Dismure на основании собственного опыта и анализа литературных данных предложили классификацию клинических форм ВПЧ-инфекций и связанных с ней заболеваний (Handlley Y. et al., 1994). Она в определенной степени условна и схематична, но в общем позволяет представить целостную картину клинических проявлений этой патологии. В табл. 5 представлена классификация форм аногенитальной ПВИ. В ней указаны различные клинические формы, видимые невооруженным глазом или невидимые. Субклинические формы протекают бессимптомно, выявляются только при кольпоскопии или цитологическом, гистологическом исследованиях. Латентные формы характеризуются отсуствием изменений, регистрируемых на цитологическом и гистологическом уровнях.
Таблица 5. Формы проявления аногенитальной ВПЧ-инфекции (Handlley J., Dinsmore W., 1994)
| Особенности течения | Формы проявления |
| Клинические формы | Бородавки (остроконечные кондиломы, плоские кондиломы, вульгарные бородавки) |
| Симптоматические ВН (CIN, VIN, PIN) на ранних стадиях — койлоцитоз, дискератоз, при отсутствии дисплазии (плоские кондиломы) | |
| Субклинические формы | Бессимптомные ВН (CIN, VIN, PIN) на ранних стадиях койлоцитоз, дискератоз при отсутствии дисплазии |
| Латентные формы | Отсутствие морфологических или гистологических изменений. Обнаружение ДНК папилломавирусов человека |
Существуют определенные трудности идентификации классической ВПЧ-инфекции, протекающей в виде доброкачественных поражений (плоские кондиломы, субклинические формы заболевания). Как правило, при поражениях, связанных только с ВПЧ, отмечается выраженный акантоз с менее характерным дискариозом, чем при дисплазии с сопутствующей инфекцией, когда выраженность койлоцитарной атипии при нарастании диспластических процессов уменьшается. В случае озлокачествления появляются следующие признаки: плеоморфизм, анаплазия клеточных элементов, появление незрелых эпителиоцитов с классическими признаками малигнизации (базофилией, увеличением ядра, содержанием атипичного хроматина). Обнаружены специфические морфологические изменил при бовеноидном папуллезе: в этом случае отмечается гиперпаракератоз, гранулез, вакуолизация кератиноцитов в сочетании с акантозом, воспалительными инфильтратами в дерме. В эпидермисе наблюдаются признаки атипии, патологические митозы и кератиноциты с гиперхромными ядрами. В эпителиальных клетках и меланофагах сосочков дермы находится пигмент меланин.
Существуют определенные трудности идентификации классической ВПЧ-инфекции, протекающей в виде доброкачественных поражений (плоские кондиломы, субклинические формы заболевания). Как правило, при поражениях, связанных только с ВПЧ, отмечается выраженный акантоз с менее характерным дискариозом, чем при дисплазии с сопутствующей инфекцией, когда выраженность койлоцитарной атипии при нарастании диспластических процессов уменьшается. В случае озлокачествления появляются следующие признаки: плеоморфизм, анаплазия клеточных элементов, появление незрелых эпителиоцитов с классическими признаками малигнизации (базофилией, увеличением ядра, содержанием атипичного хроматина). Обнаружены специфические морфологические изменил при бовеноидном папуллезе: в этом случае отмечается гиперпаракератоз, гранулез, вакуолизация кератиноцитов в сочетании с акантозом, воспалительными инфильтратами в дерме. В эпидермисе наблюдаются признаки атипии, патологические митозы и кератиноциты с гиперхромными ядрами. В эпителиальных клетках и меланофагах сосочков дермы находится пигмент меланин.
Роль сочетанной папилломавирусной и герпетической инфекций в малигнизации эпителия шейки матки. Показано, что около 15% клинически здоровых женщин инфицированы ВПЧ, в связи с чем они относятся к группе риска. При серологическом обследовании женщин с раком шейки матки (РШМ) 2-3-й стадии выявлена выраженная корреляция между клиническим диагнозом и наличием антител к ВПЧ и ВПГ-1, однако не обнаружено связи между развитием опухоли и носительством ВПГ-1. Это подтверждает мнение о том, что носительство ВПЧ не является достаточным условием для малигнизации. Важную роль в развитии опухолевых процессов, как сопутствующего фактора, отводят вирусам герпеса. При изучении влияния генома ВПГ-1 на репликацию ВПЧ-18 клеточные линии НеГа и А431, несущие геном вируса ВПЧ-18, инфицировали вирусом ВПГ-1. В дальнейшем определялась активная стимуляция размножения вируса ВПЧ-18. Причем ВПГ-1 не только стимулировал репликацию ВПЧ, но и способствовал интеграции его генома в геном клетки-хозяина, что является важным условием опухолевой трансформации (Нага Y. et al., 1997). Следует отметить возможную роль ВПГ-2 (в ассоциации с папилломавирусами, ЦМВ, хламидиями и микоплазмами) в развитии неопластических процессов у человека, в частности РШМ и рака предстательной железы. Считают, что в этом случае ВПГ-2 может выступать в качестве кофактора канцерогенеза, инициируя развитие дисплазии и поддерживая ее в состоянии стабилизации. Сделан вывод, что ключевую роль в индукции опухолевого процесса играют ВПЧ-16, ВПЧ-18 и ВПГ-2 в сочетании с дополнительными факторами, природа которых остается неясной и требует уточнения (Дмитриев Г. А., Биткина О. А., 2006; Киселев В. И. и др., 2000).
Таблица 6. Ассоциированные с ВПЧ заболевания (Handlley J., Dinsmore W., 1994)
