Истончение рубца на матке
Содержание:
Проблема рубцовых изменений на матке сегодня очень актуальна. Основная их причина – кесарево сечение, к которому женщины прибегают все чаще. Растет и количество повторно рожающих женщин с рубцом. К сожалению, далеко не все осведомлены о его опасности, а также о том, как себя вести в таких случаях, чтобы сохранить женское здоровье и предупредить развитие осложнений.
Как формируется рубец на матке
При кесаревом сечении выполняется сквозной хирургический разрез стенки матки – поперечный или продольный, рассекаются все ее слои – серозный (наружный), мышечный (средний) и эндометрий (внутренний). После извлечения плода и плаценты делают послойное ушивание матки.
Однако организм стремится восстановить целостность поврежденного органа по своим законам, запрограммированным природой. Он направляет к ране множество иммунных факторов, биологически активных соединений.
Коллагеновые волокна достаточно прочны, но не эластичны, не способны к растяжению. Одновременно фиброциты вырабатывают белок эластин, который обеспечивает растяжимость рубца. Позже восстанавливаются мышечные волокна, которые обеспечивают и прочность, и эластичность рубца.
Этот сложный процесс протекает по-разному, на него влияет множество факторов: характер разреза, кровообращения, воспаление, особенности организма женщины. В итоге формируется шрам, который с клинической точки зрения может быть 2-х видов:
- Состоятельный рубец на матке после КС – прочный и эластичный;
- Несостоятельный рубец на матке после кесарева –тонкий, недостаточно прочный и эластичный, склонный к разрывам.
Каким должен быть в норме рубец после кесарева сечения
Состоятельный рубец на матке после кесарева сечения формируется по истечении 2 лет, при условии полного восстановления гладкомышечных волокон. В норме рубец на матке после кесарева сечения должен быть достаточной толщины — 5 мм, эластичный и прочный, способный выдерживать давление и растягиваться во время беременности, сокращаться при схватках во время родов, как и вся стенка матки.
Несостоятельным рубец считается, если с момента операции не прошло 2 лет, он содержит больше соединительной ткани и мало мышечных волокон, тонкий, не способен к растяжению и сокращению. Это создает высокий риск разрыва как во время вынашивания беременности, так и в родах. Как выглядит несостоятельный рубец после кесарева сечения на узи смотрите в этом видео:
Особенности несостоятельности рубца
О несостоятельности рубца на матке после кесарева судят не только по его «возрасту», потому что и по истечении 2-х лет у женщин может не наступить формирование полноценного шрама по различным причинам. Если женщина с кесаревым сечением в прошлом планирует новую беременность, ее обязательно обследуют для получения точных параметров рубца и оценки его надежности.
Причины развития
Образованию несостоятельного рубца на матке после кесарева сечения (КС) способствуют следующие причины:
- Слишком большой разрез на стенке матки;
- Послеродовый эндометрит;
- Продольный разрез, после которого плохо восстанавливаются мышечные волокна;
- Присоединение инфекции после операции – нагноение раны;
- Некачественный шовный материал, отхождение лигатур (свищи);
- Нарушения со стороны здоровья (сахарный диабет, гиповитаминоз, анемия, белковая недостаточность, иммунные нарушения);
- Несоблюдение женщин определенных правил ухода после кесарева сечения.
Нередко причиной может быть новая беременность, наступившая раньше рекомендованного врачом срока, когда полностью не завершилось формирование рубца, аборты в этот период.
Симптомы патологии
До наступления беременности несостоятельный рубец ничем себя не проявляет. С момента прикрепления к стенке матки плодного яйца и по мере его развития появляются следующие симптомы:
- Схваткообразные боли в нижних отделах живота;
- Болезненность полового акта;
- Затруднения мочеиспускания;
- Боли в животе при перемене положения тела, физической нагрузке;
- Периодическая тошнота, рвота.
С наступлением расхождения рубца развивается клиническая картина «острого живота»: внезапно появляется резкая боль, напряжение брюшной стенки, нарушается общее состояние, из-за кровопотери падает артериальное давление, учащается пульс.
Лечение патологического процесса
При несостоятельном маточном рубце после кесарева, лечение показано в том случае, если женщина планирует беременность, или же он дает клинические симптомы, такие, как: болевой синдром, нарушение месячных и болезненность полового контакта.
Назначают препараты, улучшающие кровообращение, обменные процессы, иммунную защиту. Однако они являются лишь дополнением к основному хирургическому лечению.
Возможные осложнения
Самым опасным осложнением является разрыв матки, который представляет собой прямую угрозу жизни как плоду, так и его матери. Он может произойти во время родов, когда есть возможность оказания неотложной хирургической помощи.
Но хуже, если это случится раньше – во внебольничной обстановке, когда дорога каждая минута. К другим последствиям маточного рубца относятся:
- Прикрепление плодного яйца к рубцу и, как результат, нарушение его кровоснабжения, развития, самопроизвольный аборт;
- Неправильное прикрепление плаценты, врастание ее в рубцовую ткань, это может привести к разрыву, образованию гематомы, отслойке с кровотечением, а при глубоком врастании во время родов приходится удалять матку;
- Задержка развития плода, он может родиться недоношенным, с заболеваниями органов.
Последствия не исключены и в послеродовый период. Они проявляются кровотечениями из-за нарушения сокращения матки, присоединением воспалительного процесса.
Воспаление рубца на матке после кесарева
Частым осложнением после кесарева сечения является инфицирование маточной раны и развитие воспалительного процесса. Причины тому различные: травматизация стенки, кровоизлияния, нарушение целостности сосудов, наличие шовного материала как инородного тела, снижение иммунной защиты.
Если это осложнение возникло в период нахождения в стационаре, врач назначит адекватное лечение. Однако воспалительный процесс может проявиться и спустя время, уже после выписки женщины, и даже в более поздний период.
Что влияет на качество процесса заживления
На качество процесса заживления влияет множество различных факторов. В первую очередь, это правильное ведение роженицы в стационаре, которое включает нормализацию кровообращения, витаминотерапию, диетотерапию, устранение пареза кишечника, раннюю дозированную двигательную активность женщины после операции.
При необходимости назначается антибиотикотерапия для устранения инфекции, препараты для сокращения матки. После выписки большую роль играет:
- Организация полноценного питания;
- Полноценный сон;
- Занятия лечебной физкультурой;
- Временное ограничение физических нагрузок, в том числе активности половых контактов.
Все эти факторы способствуют формированию полноценного состоятельного рубца, который даст возможность женщине рожать естественным путем.
Диагностические мероприятия
Главным критерием состояния маточного рубца являются результаты ультразвукового исследования. Первую процедуру УЗИ органов таза женщине делают на 5-6 сутки после операции.
Затем такие женщины берутся на диспансерный учет у гинеколога, проводится так называемый мониторинг рубцовых изменений. Он заключается в периодических, не менее 1 раза в 6 месяцев, осмотрах женщины с назначением дополнительного исследования – УЗИ рубца на матке после кесарева и гистерографии.
Они определяют состояние рубца, наличие в нем мышечных волокон, его толщину, наличие ниш (впадин), соединительнотканных включений, состояние сосудов. Если женщина планирует беременность, показано МРТ матки.
В период беременности женщина подвергается ультразвуковому исследованию не менее 3 раз, изучают состояние рубца в динамике. Если во 2-й половине беременности его толщина менее 2 мм, естественные роды не рекомендуются.
Как предотвратить истончение рубца на матке после кесарева?
Чтобы после кесарева сечения сформировался полноценный шрам, необходимо выполнять все рекомендации гинеколога, они включают:
- Регулярное посещение врача, прохождение УЗИ-контроля;
- Ограничение физических нагрузок и занятий спортом до 6 месяцев;
- Ограничения в половой жизни в первые 2 месяца после операции;
- Полноценное питание с достаточным количеством белка, витаминов, клетчатки;
- Дозированная физическая активность – регулярное выполнение специальных упражнений ЛФК для поддержания нормального уровня кровообращения.
В группу профилактических мер входит также планирование беременности на время, когда даст добро врач-гинеколог после обследования. В период формирования рубца важен оптимальный подбор контрацептивов. Недопустимы внутриматочные средства, предпочтительна барьерная контрацепция, которая защитит и от зачатия, и от половых инфекций.
Пластика рубцовых изменений
Операция пластики рубца на матке после кесарева выполняется в плановом порядке после полного обследования женщины и отсутствия противопоказаний (обострения хронических заболеваний, инфекции, нарушения кровообращения и свертывающей системы, тяжелых форм диабета).
Современные технологии позволяют выполнять операцию малоинвазивным методом через лапароскоп, который практически не оставляет заметных рубцов на коже. Применяют также чрезвлагалищный доступ к матке, без рассечения кожи живота.
Профессионально выполненная пластика дает быстрое формирование состоятельного, толстого рубца уже к 8 месяцам, после чего женщине разрешают беременеть после контрольного УЗИ или МРТ.
Осложнения операции встречаются редко, в основном, это кровотечения или повреждение мочевого пузыря, которые устраняются во время операции.
Интимные отношения во время беременности с рубцом на матке
Наличие на матке состоятельного рубца не входит в перечень противопоказаний для занятий сексом в период беременности. Рекомендовано только за 6 недель до родов максимально сократить или прекратить половые контакты. Эти вопросы должен решать врач после обследования состояния рубца.
Если беременность наступила при несостоятельном рубце, не рекомендуется традиционный интенсивный секс, лучше воспользоваться альтернативными способами, чтобы сохранить интимные отношения пары.
Другой вопрос, если на УЗИ выявлено врастание плаценты в рубцовую ткань матки, в таких случаях половая жизнь не рекомендована, а женщину госпитализируют задолго до родов. Все вопросы, касающиеся рубца после кесарева сечения, нужно решать с квалифицированным специалистом, проходить назначенное обследование, выполнять все рекомендации.
Виктор Системов — эксперт сайта 1Travmpunkt

В результате кесарева сечения на теле матке остается шов, который со временем трансформируется в рубец. Он может вызвать осложнения при повторной беременности и родах, поэтому должен своевременно обследоваться врачом. После оценки структуры и вида рубца гинеколог принимает решение о возможности природных родов после операции.
Что такое рубец и причины его появления
Маточный рубец представляет собой структурное образование, в состав которого входят волокна миометрия (мышечной ткани матки) и соединительная ткань. Получается он в результате нарушения целостности маточной стенки и последующей её пластики медицинским швом.
Как правило, разрез в матке зашивают специальным непрерывным швом (двухрядным или однорядным). В процессе применяются саморассасывающиеся шовные нити: Капроаг, Викрил, Монокрил, Дексон и другие. Швы заживают и полностью рассасываются за несколько недель или месяцев, что зависит от индивидуальной способности организма к регенерации тканей. После родов гинеколог обязательно контролирует процесс заживления шва с помощью УЗИ, чтобы предотвратить внутреннее воспаление.
Приблизительно через 6–12 месяцев на месте шва формируется рубец. Процесс его образования длительный, так как во время кесарева сечения повреждается не только слизистая поверхность, но и нервные окончания. Именно поэтому несколько дней после операции рекомендуется принимать системные обезболивающие препараты, которые не влияют на процесс лактации.
Кроме операции кесарева, существуют и другие факторы появления шрама на матке.
- Аборт. После выскабливания в полости полого органа может появиться перфорация стенок и фиброз, в результате чего в ткани остаются мелкие шрамы.
- Удаление образований: доброкачественных (кисты, полипы, миомы) или злокачественных (рак матки). Такие операции всегда сопровождаются нарушением целостности маточных стенок.
- Разрыв матки. Повреждение полого органа может случиться при гиперстимуляции родов, стремительных патологических родах, многоплодной беременности и т. д.
- Разрывы промежности, родовых путей, маточной шейки. При разрыве шейки 3 степени, полученном в процессе естественных родов, повреждаются маточные стенки, что требует наложения швов.
- Лечение эрозии. Любая терапия патологии (включая хирургическое или лазерное удаление, приём препаратов) приводит к образованию шрама на месте эрозии.
- Внематочная беременность. Для удаления плода из маточной трубы или шейки применяется хирургическое иссечение, в результате чего на стенке полого органа остаются рубцы.
- Пластические восстановительные процедуры. Шов появляется и после пластики матки, например, в результате ампутации рога.
В течение года после кесарева сечения крайне нежелательно прерывать новую беременность методом выскабливания, так как в процессе врач может повредить свежий рубец.
Виды рубцов на матке
Маточные рубцы после кесарева сечения отличаются по структуре и способу формирования. От их формы и вида зависит возможность последующих естественных родов, риск патологий беременности, разрывов и т. д.
По структуре рубец может быть состоятельным и несостоятельным. А в зависимости от способа проведения разреза формируется поперечный или продольный шов.
Состоятельный и несостоятельный рубец
Состоятельный послеоперационный шрам является естественным и нормальным с достаточным уровнем эластичности. В его составе преобладают мышечные, а не соединительные клетки, что делает шрам наиболее приближенным к естественной ткани маточной стенки. Такой рубец может выдержать давление плода при повторной беременности и его прохождение по родовым путям. Толщина образования должна составлять в норме от 5 миллиметров. Во время последующей беременности он будет постепенно истончаться, и 3 мм будет считаться хорошим показателем толщины. Многие врачи утверждают, что даже при 1 мм в конце 3 триместра риск расхождения шва незначителен.

Как выглядит полноценный рубец на матке после кесарева сечения
Если сформированный рубец после кесарева сечения имеет толщину до 1 мм, то говорят о его несостоятельности. Такое образование неоднородно по структуре, имеет различные углубления или утолщения по периметру, нити. В нем преобладает соединительная неэластичная ткань там, где должна быть мышечная вместе с активным сплетением сосудов. Неполноценный истончённый рубец является противопоказанием для повторной беременности, так как по мере увеличения матки его ткань не растянется, а порвётся. В результате может развиться внутриутробное кровотечение и опасные последствия для здоровья. К сожалению, истончение рубца на матке не контролируется и не поддается терапии.
Существуют факторы риска, которые провоцируют формирование несостоятельного шрама:
- корпоральное КС (разрез проводится вдоль матки, а также КМЭ с рассечением ее тканей);
- воспаление шва в процессе послеоперационной реабилитации;
- новая беременность в первые два года после КС;
- аборт с выскабливанием в течение реабилитационного периода (около года).
Чтобы шрам полноценно сформировался следует выждать рекомендованный срок до повторной беременности или аборта — не менее 2 лет. В течение этого времени желательно предохраняться с помощью гормональной или барьерной контрацепции (кроме внутриматочной спирали).

Толщина несостоятельного рубца после кесарева сечения — опасность планирования последующей беременности
Поперечный и продольный
В процессе планового КС выполняется поперечный разрез в нижнем отделе матки. При этом получаются аккуратные и ровные края разреза, которые потом легко сопоставить и срастить с помощью шовного материала.
Продольный разрез применяется в случае срочного родоразрешения методом КС (внутреннее кровотечение, острая гипоксия плода, обвитие пуповины и т. д.). При этом края разреза трудно сопоставляются, и рана может зажить неравномерно.
Ведение беременности и родов если присутствует рубец
Гинекологи назвали оптимальный период между кесаревым сечением и планированием новой беременности — 2 года. За это время формируется хороший состоятельный рубец, которые сохраняет эластичность. Делать перерыв более 4 лет также не рекомендуется, так как со временем снижается способность шва к растяжению (мышечные волокна постепенно ослабляются и атрофируются). Необходимо учитывать, что продольный рубец легче поддаётся дегенеративным изменениям.
Какие риски следует ожидать беременным с послеоперационным шрамом на матке.
- Неправильное предлежание плаценты (краевое, низкое, полное).
- Патологическое сращивание плаценты с миометрием, базальным или наружным слоем матки.
- Прикрепление плодного яйца в зоне шрама, что сильно повышает риск выкидыша или преждевременных родов.
Если женщина забеременела, но рубец истончился и стал неполноценным, то её кладут в стационар на сохранение уже с 34 недели. При полноценном рубце наблюдение необходимо за пару недель до ПДР. Лечащий врач оценивает состояние стенок матки и принимает решение о возможности и целесообразности природных родов, тактике их ведения и т. д.
Повторное кесарево сечение
Известно, что при несостоятельном шраме на матке в большинстве случаев проводят плановое КС. Как правило, после предыдущей операции остаются все те же относительные показания к хирургическому родоразрешению, например:
- анатомически или клинически (крупный ребенок) узкий таз;
- повреждения родовых путей;
- истмико-цервикальная недостаточность шейки;
- многоводие;
- многоплодная беременность;
- предлежание плаценты;
- ягодичное предлежание ребенка.
В этих случаях назначается плановое кесарево, а состоятельность рубца не имеет значения.
Также абсолютными показаниями для каждого последующего КС являются:
- рубец после продольного КС;
- послеоперационные шрамы на матке в количестве более одного;
- подтвержденная на УЗИ несостоятельность рубца;
- размещение плаценты или малыша в зоне послеоперационного шрама, что повышает вероятность разрыва маточных тканей во время естественных схваток;
- слабая или отсутствующая родовая деятельность у пациенток с состоятельным рубцом.
Многие пациентки переживают, что после каждой операции кесарева увеличивается риск невынашивания беременности и самопроизвольного аборта. На практике уже после второго КС на рубце встает вопрос о возможной стерилизации женщины методом перевязки маточных труб для гарантированного предотвращения беременности. С каждой новой операцией риск неполноценности рубца возрастает, что грозит опасными последствиями для жизни и здоровья женщины. А как известно большинство женщин игнорирует регулярные посещения узиста в послеродовом периоде и беременеет при неполноценном шраме.
Естественные роды
После КС природную родовую деятельность допускают при соблюдении требований:
- не более одной полостной операции на матке за всю историю болезни;
- поперечный состоятельный шрам, что подтверждено УЗИ и гинекологическим обследованием;
- расположение плаценты и прикрепление плода вне зоны рубца;
- правильное предлежание плода;
- одноплодная беременность;
- отсутствие показаний для планового КС, осложнений и патологий беременности.
Согласно медицинской статистике, только 30% пациенток имеют состоятельный шрам после операции и возможность последующих естественных родов. Последние проводятся в специализированном роддоме, где располагается не только родильный зал, но также акушерский стационар с хирургической, неонатальной и анестезиологической службой. В случае разрыва матки роженице в течение 10 минут должны оказать экстренную хирургическую помощь — это важное условие природных родов. Процесс обязательно сопровождается кардиомониторингом, который позволяет фиксировать сердечную деятельность плода для оперативного выявления гипоксии.
После природных родов врач обязательно пальпирует маточные стенки для исключения трещин и неполных разрывов в зоне шрама. Во время осмотра применяется временный внутривенный наркоз. Если в процессе обследования было обнаружено полное или частичное расхождение стенок шва, то назначают срочную операцию по ушиванию разрыва, что позволит предотвратить внутрибрюшное кровотечение.
Разрыв матки по старому рубцу
Является наиболее распространенной причиной повреждения целостности матки при родах. К сожалению, зачастую он происходит без определенной симптоматики, поэтому повышается риск послеродовых осложнений.
Какие факторы могут указать на расхождение старого рубца:
- истончение (толщина менее 1 мм) и перерастяжение шрама;
- гипертонус матки;
- сильные боли внизу живота;
- аритмичные схватки;
- вагинальные кровотечения;
- колебания сердечного ритма плода.
Уже после произошедшего разрыва шрама присоединяются следующие симптомы:
- острые невыносимые боли в животе;
- лихорадка;
- резкое падение давления;
- рвота;
- ослабление или полное прекращение родовой деятельности.
В медицине выделили 3 стадии разрыва маточных стенок по шраму.
- Угрожающий. Целостность стенок полого органа еще не нарушена, но трещина в шраме наблюдается. Беременная может ощущать боли внизу живота справа, особенно при пальпации зоны шва. Перечисленные симптомы являются показаниями к плановому КС. Если патология обнаружена в процессе родов, то отмечаются болезненные и слабые схватки, которые практически не способствуют раскрытию шейки. Врачи останавливают родовую деятельность и проводят экстренное КС.
- Начавшийся. У беременной в области разрыва маточного шрама формируется гематома (полость с кровью), которая может выходить из влагалища в виде кровянистых сгустков. Беременная отмечает маточный тонус, боли в зоне рубца. Узист может диагностировать слабую сердечную деятельность, гипоксию плода. В родовом периоде матка постоянно находится в напряжении и не расслабляется, могут возникнуть сильные боли в животе и пояснично-крестцовом отделе, вагинальные кровотечения. Потуги также слабые и болезненные.
- Свершившийся. Развивается внутреннее кровотечение и классические симптомы: бледность кожных покровов, расширение зрачков и западание глаз, тахикардия или аритмия, поверхностное дыхание, рвота, спутанность или потеря сознания. Полный разрыв матки нередко приводит к тому, что ребенок вместе с последом оказывается в брюшной полости.
Вторая и третья стадия разрыва предполагают проведение кесарева сечения, в результате чего происходит извлечение ребенка и последа, а на место разрыва накладывают надежный шовный материал. Иногда повреждения маточных стенок занимают большую площадь и угрожают здоровью женщины, что является показанием для экстренной ампутации полого органа. После КС пациентку переводят в реанимационное отделение.
Если рубец разорвался при беременности и природных родах, какие можно ожидать последствия:
- преждевременные роды;
- острая гипоксия ребенка, нарушение его дыхательной функции;
- геморрагический шок у матери (состояние вызвано внутренним кровотечением);
- внутриутробная гибель плода;
- выкидыши на ранних сроках;
- удаление матки.
Мониторинг состояния маточного рубца
Первый год после КС пациентка должна посещать специалистов для контроля за рассасыванием швов и формированием рубца. Это необходимо, чтобы выявить возможные риски и патологии при новой беременности и родах.
Для оценки структуры рубца применяются следующие методики.
- УЗИ. Основное исследование, которое позволяет достоверно определить габариты рубца (толщину и длину), форму, местоположение, структуру (наличие нишей или выпуклостей). Именно благодаря УЗИ определяется состоятельность рубца, а также может быть выявлена трещина или угрожающий разрыв.
- Гистерография. Рентгенологическое обследование полого органа является точным, но не вполне безопасным. Оно применяется в случае, когда нужно рассмотреть внутреннюю структуру шрама и оценить риски разрывов.
- Гистероскопия. Малоинвазивное исследование полости органа, для чего применяют прибор гистероскоп. Позволяет точнее определить форму шрама, его цвет, качество кровеносной сети в тканях.
- МРТ матки. Данный метод применяется для дополнительной оценки пропрорций мышечной и соединительной ткани в структуре шрама.
Рубцы после КС: количество, можно ли убрать
Медицинская статистика показывает, что если первые роды были проведены с помощью операции, то последующие с большой вероятностью будут иметь показания к ней. При этом многие пациентки переживают, сколько шрамов на матке останется после каждого проведённого кесарева сечения.
В норме при последующей операции врач проводит иссечение старого рубца, удаляет спайки и формирует новый. Таким образом он уменьшает площадь возможных повреждений во время каждого оперативного вмешательства. Но бывают ситуации, когда приходится делать новый второй, третий и т. д. шов на матке. Например, если у женщины многоплодная беременность или крупный плод, что привело к перерастяжению матки и изменению её положения. Или же следующее кесарево сечение может быть не плановым, а экстренным, что потребует от врача наложения не поперечного, а второго продольного шва. Также такая ситуация возможна при тазовом предлежании плода.
Трудно предугадать, сколько шрамов на матке и животе останется после ряда КС. Каждый случай индивидуальный, и зачастую врач принимает решение уже в процессе операции.
Также пациентки интересуются, можно ли убрать все эти рубцы для того, чтобы нормально забеременеть и выносить ребёнка. В первую очередь, возможность удаления будет зависеть от состоятельности рубца.
Шрам после кесарева сечения образуется в 3 стадии. На первой появляется первичный рубец — красновато-розовый, неровный. На второй он уплотняется и приобретает фиолетовый оттенок. На третьей рубец обрастает соединительной тканью и белеет (процесс занимает около года). По прошествии указанного периода врач с помощью УЗИ или МРТ оценивает состоятельность шрама.
Если рубец окажется несостоятельным, а новая беременность представляет опасность для жизни женщины, то врач может предложить гистероскопическую метропластику — операцию по иссечению старого шрама на матке. Под наркозом с помощью специальных приборов врач иссекает рубец и формирует новый с помощью надёжного шовного материала. При отсутствии спешки, характерной для операции кесарева сечения, хирург может сделать ровные края шва, которые легко сопоставляются, оставляя высокую вероятность формирования состоятельного толстого рубца. То есть убрать шрам на матке можно, но только строго по медицинским показаниям.
Рубец на матке является обязательным последствием проведения операции кесарева сечения. Он не считается противопоказанием для новой беременности, но формирование должно проходить под контролем врача. При несостоятельном или истончившемся рубце требуется специальная тактика ведения беременности и родов, что позволит предотвратить разрыв матки.


Рубец на матке – это особое образование, состоящее из волокон миометрия и соединительной ткани и расположенное там, где было произведено нарушение и дальнейшее восстановление целостности стенки матки в ходе хирургического вмешательства. Планирование и протекание беременности с рубцом на матке несколько отличается от обычной беременности.
Причины возникновения рубца на матке не ограничиваются кесаревым сечением. Целостность стенок матки может быть нарушена в ходе других операций: удаление миомы, перфорация стенки матки при выскабливании, разрыв матки при гиперстимуляции родов, различные пластические восстановительные операции (удаление рога матки, удаление трубной или шеечной беременности вместе с участком полости матки).
Разновидности рубца
 Рубец может быть состоятельным и несостоятельным.
Рубец может быть состоятельным и несостоятельным.- Для состоятельного рубца характерно преобладание мышечной ткани, схожей с естественной тканью стенки матки. Состоятельный рубец эластичный, может растянуться, сократиться и выдержать существенное давление во время беременности и родов.
- Несостоятельный рубец описывается как неэластичный, неспособный сократиться и склонный к разрыву из-за того, что по каким-либо причинам большая его площадь состоит из соединительной ткани при одновременном недоразвитии мышечной ткани и сети кровеносных сосудов. Постепенный рост матки во время беременности приводит к истончению такого рубца. Истончение рубца на матке, в свою очередь, процесс неконтролируемый, неподвластный никакому лечению.
- Выраженная несостоятельность рубца на матке (толщина менее 1 мм, ниши, утолщения или вдавления в рубце, подавляющее преобладание соединительной ткани) может быть даже противопоказанием к планированию беременности.
Немалое значение имеет то, как был произведен разрез при кесаревом сечении. Продольный разрез, который обычно делают при экстренном кесаревом сечении, более склонен к несостоятельности, чем поперечный в нижнем отделе матки.
Планирование беременности с рубцом на матке
Между операцией, по причине которой сформировался рубец на матке, и беременностью врачи рекомендуют выдержать промежуток в пределах двух лет – столько времени необходимо для образования хорошего рубца. В то же время нежелателен слишком длительный перерыв – дольше четырех лет, так как даже очень хороший рубец может потерять эластичность с годами в связи с атрофией мышечных волокон. Поперечный рубец менее склонен к подобным негативным изменениям.
Оценка состояния рубца
Оценить состояние рубца перед планированием можно при помощи УЗИ, рентгена, гистероскопии или МРТ. Каждый из методов ценен по-своему.
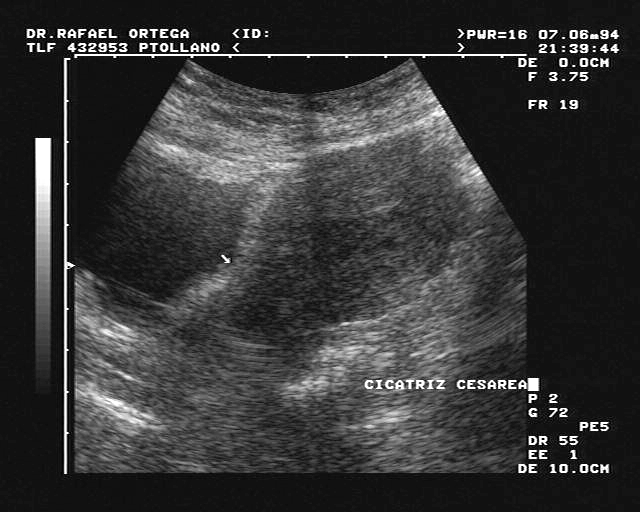
 УЗИ помогает узнать размеры рубца (толщину стенки матки в этой области), увидеть имеющиеся ниши (наличие несросшихся участков в толще рубца), форму.
УЗИ помогает узнать размеры рубца (толщину стенки матки в этой области), увидеть имеющиеся ниши (наличие несросшихся участков в толще рубца), форму.- Рентген матки (гистерография) позволяет оценить внутренний рельеф рубца.
- В результате гистероскопии можно определить цвет и форму рубца, кровеносную сеть ткани рубца.
- МРТ считается единственным методом, при помощи которого можно определить соотношение соединительной и мышечной тканей в составе рубца.
- Несмотря на такое количество методов, используемых для оценки состояния рубца, ни один из них не позволит сделать абсолютно точный вывод о состоятельности или несостоятельности рубца. Проверяется это только на практике, то есть самой беременностью и родами.
Беременность с рубцом на матке
- Необходимо знать, что рубец на матке при беременности может стать причиной неправильного расположения плаценты: низкое, краевое или полное предлежание.
- Возможно патологическое приращение плаценты разной степени: к базальному слою, мышечному, врастание в мышечный слой или полное прорастание вплоть до наружного слоя.
- В том случае, если эмбрион прикрепляется на область рубца, врачи ставят неблагоприятные прогнозы – сильно повышена вероятность прерывания беременности.
- В период беременности чаще всего отслеживают изменения в рубце при помощи УЗИ. При малейших сомнениях врачи рекомендуют госпитализацию и наблюдение в стационаре вплоть до родоразрешения.
Наиболее опасным осложнением может стать разрыв матки на месте рубца в результате его истончения и перерастяжения. Предшествовать этому опаснейшему состоянию могут характерные симптомы, свидетельствующие о начале расхождения рубца:
- Напряжение матки.
- Резкая боль от прикосновений к животу.
- Сильные аритмичные маточные сокращения.
- Кровянистые влагалищные выделения.
- Нарушение сердцебиения плода.
После свершения разрыва добавляются:
- Очень сильные боли в животе.
- Резкое понижение артериального давления.
- Тошнота и рвота.
- Прекращение схваток.
Последствием разрыва рубца может стать острое кислородное голодание плода, геморрагический шок у матери в связи с внутренним кровотечением, гибель плода, удаление матки.
При диагностированном разрыве матки по рубцу для спасения жизни матери и ребенка требуется проведение экстренного кесарева сечения.
Многих волнует, реальны ли естественные роды с рубцом на матке. При соответствии определенным требованиям такие роды могут быть разрешены: единственное кесарево сечение в прошлом с поперечным разрезом, предположительно состоятельный рубец, нормальное расположение плаценты за областью рубца, отсутствие каких-либо сопутствующих заболеваний или акушерской патологии, головное положение плода, отсутствие фактора, ставшего причиной предыдущего кесарева сечения. Важен также контроль за состоянием плода и наличие всех условий для проведения экстренного кесарева сечения при возникновении критической ситуации в непосредственной близости от родовой палаты.
Противопоказаниями к естественным родам с рубцом на матке являются: кесарево сечение с продольным разрезом на матке в анамнезе, узкий таз, плацента в месте рубца, предлежание плаценты, несколько рубцов на матке
