Эндоскопическая операция на кишечнике
Содержание:
Доброкачественные новообразования на стенках кишечника, или полипы, по официальной статистике с вероятностью в 30% перерождаются в раковую опухоль. По этой причине даже единичные небольшие явления, по мнению врачей, подлежат немедленному удалению. Как это осуществляется и кому операция запрещена?
Кому показано удаление полипов
Эпителиальное образование небольшого размера, возникающее на стенке кишечника при нарушениях регенерации ткани, считается самым безопасным: только 1% таких полипов (они названы гиперпластическими) склонны превращаться в злокачественную опухоль. Если оно меньше 1 см, не растет, не перекрывает просвет кишечника, лечение будет консервативным. Все остальные случаи преимущественно предполагают удаление полипов, но особенно часто назначение на операцию получают пациенты со следующими состояниями:
Показания к удалению полипов
Противопоказания к удалению полипов выбранным методом
Постоянный дискомфорт, боли в нижней части живота, нестабильность стула
Колоноскопия (с диагностической целью и лечебной по необходимости)
- широкое основание полипов;
- множественный полипоз
Сильные кровотечения из заднего прохода, выделение слизистого секрета
- склонность к кровотечениям;
- нарушения свертываемости крови;
- острый воспалительный процесс в пораженном участке;
- эпилепсия;
- сахарный диабет;
- наличие кардиостимулятора;
- острые инфекционные заболевания
Малигнизация (склонность к перерождению) опухоли, множественный полипоз, крупные размеры новообразования
Как выполняется операция по удалению полипа прямой кишки
Выбор типа хирургического вмешательства зависит от клинической картины патологии, индивидуальных особенностей пациента. Самыми применяемыми операциями для устранения полипов являются:
- электроэксцизия полипа (эндоскопическая);
- трансанальное иссечение (альтернатива эндоскопии);
- лапароскопия;
- сегментарная резекция (частичное удаление кишечника).
Эндоскопическая полипэктомия
Малоинвазивный метод устранения небольших новообразований предполагает проведение операции под местной анестезией. Реабилитация быстрая, ограничений по питанию меньше, чем при остальных способах хирургического вмешательства. Полипэктомия кишечника осуществляется эндоскопическими инструментами, вводимыми через анальное отверстие. Методов эндоскопической полипэктомии три:
- Электрокоагуляция – срезание полипа проводится с помощью тока, поэтому рана сразу прижигается и закрывается. По необходимости ее дополнительно обрабатывают электродом. После врач убирает удаленный полип.
- Иссечение – осуществляется щипцами, которые используются только для крупных новообразований (если петлю накинуть нельзя).
- Лазерное удаление – полип выжигается за 30 минут или меньшее время, рана заживает быстрее, но лазер не оставляет материала для изучения характера новообразования. На ободочной стенке и в слепой кишке ввиду опасности повреждения самого органа метод не применяется.
Лапароскопия
При новообразованиях величиной более 2,5 см вмешательство через анальный проход не производится: врачи в этом случае выбирают лапароскопию. Она предполагает разрезы в брюшине величиной до 1,5 см, через которые вводятся эндоскоп и остальные хирургические инструменты. Общий принцип проведения тот же, что при полипэктомии через задний проход, но пациенту делают общий наркоз. Реабилитационный период долгий.
Лапаротомия
При недопустимости (неэффективности) лапароскопии и эндоскопии назначается лапаротомия: удаление новообразования через продольный разрез скальпелем или электрическим ножом стенки пораженного органа. Операция осуществляется под общим наркозом. Локализация полипа выявляется на ощупь, после его удаления и части прилегающих тканей слизистой накладываются швы на кишечную и брюшную стенки. Реабилитация пациента происходит в стационаре, под контролем врачей.
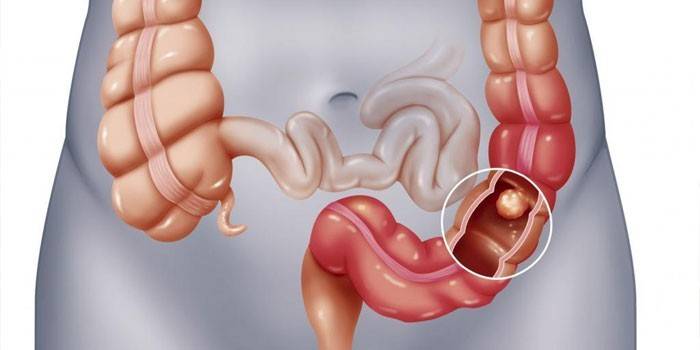
Резекция
Удаление части кишечника вместе с множественными образованиями назначается в редких случаях: при высоком риске малигнизации, наличии нескольких участков полипоза. Осуществляется операция под общим наркозом и требует длительной реабилитации.
Хирургическое вмешательство проводят через разрез брюшины, схема зависит от локализации полипов:
- Верхняя передняя резекция – полипы выше ануса на 12 см, необходимо удаление участков прямой и сигмовидной кишки, края оставшихся зон сшиваются. Функционирование репродуктивной, мочевыделительной систем и кишечника сохраняется полностью.
- Брюшно-анальная – полипы выше ануса на 4-6 см, производится удаление прямой кишки и участка сигмовидной, анального прохода, ставится на 2-3 месяца временная стома: искусственное отверстие, способствующее выходу содержимого кишечника. Для полипов на расстоянии 6-12 см схема похожая, но задний проход не вырезается.
- Брюшно-промежностная – показано удаление участка сигмовидной кишки и мышц тазового дна, полностью прямой кишки, анального прохода. Для компенсации ликвидированных зон формируется постоянная стома.
Подготовка
За несколько дней до удаления полипозных образований пациент предоставляет врачу список препаратов, которые он принимает, чтобы исключить лекарства, разжижающие кровь, т.к. они могут спровоцировать тяжелое кровотечение. Основной подготовительный период начинается за сутки до операции и требует:
- За день выпить большое количество воды (3,5 л) для запуска очищения кишечника.
- Употреблять только жидкую пищу, пюре.
- После 18 часов вечера ничего не есть и принять слабительное.
- Перед сном сделать клизму для очищения кишечника.
Послеоперационное восстановление
Реабилитация после удаления полипозных новообразований первоочередно предполагает диету, нацеленную на снижение нагрузки на кишечник. Состоит она из 3-х этапов:
- Первые 24 часа голодание, после чего пациенту дают 50 мл чистой воды. Следом разрешен компот, овощной бульон в аналогичном объеме. Еще спустя 12 часов дают рисовый отвар, кисель или куриный бульон, отвар шиповника.
- На 4-е сутки при хорошем самочувствии и отсутствии болей в кишечнике пациенту разрешают жидкие каши, паровое суфле из курицы или индейки, слизистые крупяные супы (овсянка, рис, пшено), сваренные всмятку яйца. После каждого нового продукта отслеживают состояние пищеварительного тракта.
- После выписки из стационара 4 месяца пациент придерживается лечебной диеты, нацеленной на нормализацию стула и минимизацию нагрузки на кишечник. Питание на протяжении длительного времени дробное, маленькими порциями, по часам, с большим количеством жидкости и без жирных продуктов, кислых, острых, бобовых, сырых овощей (их можно отварить/запечь).

Помимо следования диете для успешной реабилитации соблюдается строгий запрет на алкоголь, курение, тяжелый физический труд. Запрещено долго находиться под солнцем, допускать перегрев или переохлаждение.
По истечении этого срока – ежегодно. В реабилитационном периоде могут возникнуть осложнения – кровотечения, повреждение кишечной стенки, энтероколит, инфицирование, каловые камни, которые имеют такие симптомы:
- изменение цвета стула (потемнение), появление в каловых массах крови;
- частые запоры;
- тянущие боли в животе, ощущение тяжести;
- тошнота, рвота, ухудшение самочувствия (общая клиническая картина интоксикации);
- отек, гиперемия (покраснение кожи) возле анального прохода;
- лихорадка (высокая температура), озноб.
Сколько будет стоить операция по избавлению от полипов в прямой кишке, зависит от сложности работы, методики, квалификации хирурга-проктолога, уровня клиники. Примерный разброс цен для медицинских учреждений Москвы:
Видео
Отзывы
Арина, 34 года С начавшейся непроходимостью кишечника на фоне появления полипов дали направление на колоноскопию, где провели их удаление эндоскопом. Делали с местной анестезией, сильной боли не ощутила, но неприятно. Операция быстрая, реабилитация короткая, только стул жидким неделю был.
Елена, 40 лет С диагнозом «множественный полипоз» меня направили на сегментарную резекцию. Делали верхнюю брюшную, поэтому стому, которую я боялась, ставить не пришлось. Операция долгая, под общим наркозом, после еще почти 2 недели пролежала в стационаре, но обошлось без осложнений. Прошел год, пока полипы снова не появились.
Статья обновлена: 22.05.2019













© 2010-2018. Все права защищены.
Копирование материалов разрешено только с указанием активной гиперссылки на источник.
Роль эндоскопии в лечении рака толстой кишки сводится к следующим трем функциям:
• эндоскопическому удалению раковой опухоли на ранней стадии;
• наблюдению за больным после резекции опухоли;
• паллиативной помощи при раке на далеко зашедших стадиях.
Все эндоскопические операции при раке толстой кишки на ранней стадии можно свести к двум типам: плановому удалению опухоли при уже установленном диагнозе и удалению полипа, в котором при гистологическом исследовании неожиданно выявлены раковые клетки. Недостаток эндоскопического удаления злокачественных опухолей состоит в том, что после него риск метастазов в регионарных лимфатических узлах выше.
Иначе говоря, при удалении рака на ранней стадии должна быть уверенность в том, что метастазов в регионарные лимфатические узлы нет.
Риск метастазов возрастает при больших размерах опухоли, а также при инфильтрации ею подслизистой основы. Эндоскопическое удаление опухоли допустимо при глубине инфильтрации не более 1000 мкм. При уплощенных или плоских аденомах риск глубокой инфильтрации подслизистой основы, вплоть до мышечной оболочки толстой кишки, выше.
Эндоскопическое удаление раковой опухоли на ранней стадии должен выполнять лишь врач, обладающий достаточным опытом. Больных с такой опухолью следует оперировать в специализированных центрах.
При выявлении в полипе раковых клеток следует решить, надо ли выполнять после эндоскопической операции онкологическую резекцию толстой кишки. Для этого исходят из следующих особенностей удаленной при эндоскопии опухоли:
• глубина инфильтрации (при полипах на широкой ножке [«сидячих» полипах] ее измеряют в микрометрах);
• степень дифференцировки при гистологическом исследовании удаленной ткани опухоли;
• инфильтрация лимфатических сосудов;
• «чистота» границы отсечения опухоли.
Низкодифференцированный рак толстой кишки, инфильтрация лимфатических сосудов опухолевыми клетками, отсутствие уверенности в полном удалении опухоли (т.е. в соответствии полноты удаления опухоли категории R0), а также в том, что первичная опухоль соответствует степени Т1, требуют наличия еще одного фактора для выполнения дополнительной хирургической резекции с соблюдением онкологических принципов: знания путей оттока лимфы и особенностей кровоснабжения.
При раке сигмовидной кишки это означает резекцию всего сегмента кишечника, который кровоснабжается нижней брыжеечной артерией.
Критерии ведения больных после эндоскопического или хирургического удаления раковой опухоли соответствуют риску развития рецидива. Наиболее важной является стадия опухолевого процесса. Для эндоскопического удаления опухоли критерии иные. Вообще, ежегодного выполнения колоноскопии не требуется. А возможность отступления от рекомендуемых сроков выполнения контрольной колоноскопии в каждом ее случае рассматривают индивидуально.
Контрольные исследования не исключают развития рецидивов опухоли. У больных старческого возраста эндоскопия может сыграть существенную роль в паллиативном лечении. Наряду с устранением кишечной непроходимости, при эндоскопическом исследовании можно также остановить кровотечение из опухоли.
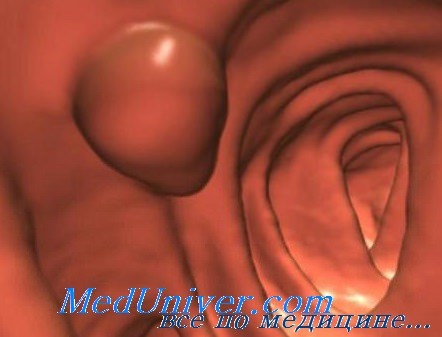
Показания к локальному паллиативному вмешательству могут быть разные; иногда оснований для выполнения такого вмешательства бывает несколько, и они могут отличаться по своей значимости. Обычно в каждом случае вмешательство бывает направлено на то, чтобы обеспечить больному приемлемое качество жизни.
Схема послеоперационного ведения больного:
1. Эндоскопическое удаление опухоли (полнота удаления R0, низкий риск [G1, G2, L0]):
• Контрольная эндоскопия через 6 мес.
• Контрольная эндоскопия через 2 года.
2. Резекция кишки при опухоли, соответствующей I стадии по классификации Международного противоракового союза (Т1Я2, N0):
• Диспансерное наблюдение не требуется, особенно при опухоли, соответствующей стадии Т1 и степени дифференцировки G1 и G2.
• Отклонение от этой тактики при степени дифференцировки опухоли G3 или прорастании ее в лимфатические или кровеносные сосуды, а также при стадии опухоли Т2.
3. Резекция кишки при опухоли, соответствующей II-II стадии по классификации Международного противоракового союза:
• Колоноскопия через 6 мес. (если не планируется операция).
• Сигмоидоскопия (только в тех случаях рака прямой кишки, когда после операции неоадъювантная или адъювантная химиолучевая терапия не проводится):
— через 6 мес;
— через 12 мес;
— через 18 мес;
— через 2 года.
• Колоноскопия через 3 года (при отсутствии опухоли следующую колоноскопию выполняют через 5 лет).
Рекомендательные положения не являются жестким предписанием. Тем не менее, если врач не следует им, он должен обосновать почему. Особенно часто приходится отклоняться от разработанных рекомендаций при наблюдении за пациентами пожилого и старческого возраста. В этих случаях решение, принимаемое врачом, должно основываться не столько на общепринятых принципах, сколько на индивидуальных особенностях больного.
«Предельного возраста» практически не существует. Так, в одном случае 90-летняя больная может быть вполне довольной локальным удалением первичной операбельной опухоли, так как оно дает возможность уберечь ее от хирургической операции, например от наложения стомы. В другом случае пациентка такого же возраста может настаивать на том, чтобы были приложены все усилия, которые могут позволить ей дожить до поступления правнука в школу через 2 года.
Для паллиативной аблации опухоли существует два метода: лазерная аблация и аргоноплазменная коагуляция. Внедрение в клиническую практику аргоноплазменной коагуляции привело к тому, что метод лазерной деструкции несколько утратил свое значение. В принципе с помощью лазера можно эффективно разрушить опухоль, при этом он не вызывает существенного обугливания здоровой ткани.
Лазерным световодом управляют под контролем зрения, с помощью пилотного луча определяют границы опухолевой ткани, которая будет подвергнута аблации. Сам лазерный луч, вызывающий деструкцию опухолевой ткани, не виден. При выполнении лазерной аблации в принципе возможна перфорация стенки кишки, особенно когда снижение качества стекловолокна настолько ослабляет конвергенцию пилотного луча, что управление лазерным лучом становится невозможным.
С помощью аргоноплазменной коагуляции риск перфорации стенки кишки меньше. Управляют процессом коагуляции под контролем зрения. При использовании аппаратов коагуляции последнего поколения мощность, достаточная для аблации, составляет 30-40 Вт. Для коагуляции значительного объема опухолевой ткани можно использовать и большую мощность.
Для повторной коагуляции каких-либо установленных временных интервалов нет. В зависимости от тенденции к росту контрольное исследование, а заодно и повторную коагуляцию можно выполнить через 4 нед. В среднем интервал между коагуляциями равен 6-8 нед.
Для остановки кровотечения достаточно использования меньшей мощности. В таких случаях необходима не столько аблация опухоли, сколько поверхностная коагуляция сосуда.
Применение аргоноплазменной коагуляции при протяженном и резко выраженном стенозе неэффективно или дает плохой результат. Кроме того, с учетом угрозы развития полной кишечной непроходимости, в этих случаях необходимы еще и дополнительные меры. В качестве эффективной паллиативной меры таким больным можно выполнить стентирование стенозированного участка. Однако несмотря на преимущество этого метода, состоящее в восстановлении кишечной проходимости, хотя и на относительно непродолжительный период, стентирование имеет целый ряд недостатков: стент может мигрировать, вызвать кровотечение или перестать функционировать.
Причиной дисфункции стента является его обтурация каловыми массами или быстро растущей опухолью. Кроме того, возможен перегиб кишки в области ректосигмоидного перехода при глубоком введении стента, а также боли в животе. В связи с этими особенностями стентирование остается последним средством при выборе паллиативного лечения.
Кишечник – это один из самых больших органов. Его длина составляет около 4 метров. Данный орган входит в состав пищеварительного тракта. Кишечник занимает большую часть брюшной полости. Он берет свое начало от привратника желудка и заканчивается анальным отверстием. Выделяют тонкий и толстый кишечник. Первый участвует в процессе переваривания нутриентов. Второй – в образовании каловых масс и их выведении из организма. В большинстве случаев медикаментозным манипуляциям подвергается толстая кишка. Это связано с тем, что она более подвержена травматизации и воспалительным процессам.
Поэтому операции на толстой кишке выполняются чаще. Кроме воспалительных заболеваний высок риск образования в данном органе онкологических процессов и доброкачественных опухолей. Известно множество недугов толстого кишечника, требующих хирургического лечения. Если поражение имеет маленькую протяженность, выполняют резекцию органа или удаление самого образования (например, полипа). Операция при раке толстой кишки предполагает гемиколэктомию. В подобных случаях резекции подвергается половина органа. Естественно, что подобные вмешательства требуют проведения реабилитационных мероприятий и изменения образа жизни.
Симптомы патологий толстого кишечника
Болезни толстого кишечника распространены как среди взрослых, так и у детей. Многие из этих недугов относятся к хирургическим патологиям. Самым распространенным и безобидным заболеванием, встречающимся чаще всего, считается аппендицит. Он относится к острым воспалительным процессам части толстой кишки. Выявить заболевание на ранней стадии сложно. Аппендицит может маскироваться под отравление, обострение гастрита или пиелонефрита (при атипичном расположении).
Помимо болевого синдрома бесспорным показанием к операции является непроходимость кишечника. Она развивается при различных патологических состояниях. Независимо от причины, все заболевания, сопровождающиеся непроходимостью, требуют выполнения операций на толстой кишке. Помимо выраженной боли данный синдром сопровождается запорами и рвотой.
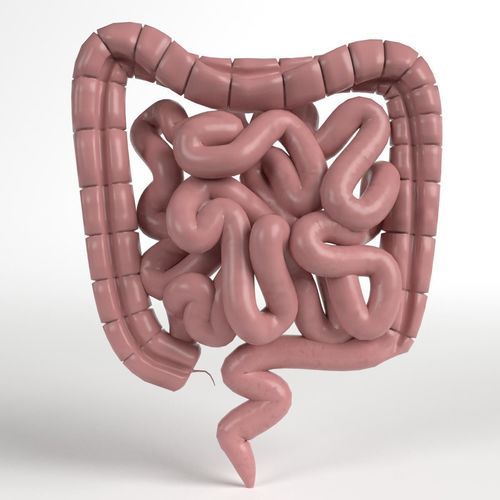
Главной функцией толстого кишечника является выведение продуктов распада из организма. Выделяют 5 анатомических частей. Первая – это слепая кишка. Она расположена в правой подвздошной области. Именно от этой анатомической структуры отходит червееобразный отросток – аппендикс. Вторая часть – это восходящая ободочная кишка, за которой следуют поперечная и нисходящая. Их можно пропальпировать в боковых отделах живота и на уровне пупка. Конечным отделом является сигмовидная кишка, переходящая в следующий отдел пищеварительного тракта.
Поражение может произойти в любой части органа. Независимо от этого, при повреждении выполняется операция на толстой кишке. Онкология чаще встречается в нисходящем и сигмовидном отделе. Характерным симптомом опухоли является непроходимость кала и интоксикация организма. Рак правой половины толстого кишечника отличается по клинике. Основным признаком болезни служит анемический синдром.
Показания к хирургическому лечению
В различных возрастных группах показания к операциям на толстой кишке схожи. Тем не менее у детей преобладают определенные патологии. Среди них — мегаколон, болезнь Гиршпрунга и муковисцидоз, инвагинация. Также к причинам непроходимости кишечника относят врожденную атрезию на каком-либо участке органа и дивертикулез. Болезнь Гиршпрунга характеризуется нарушением иннервации. Муковисцидоз – это редкая генетическая патология, сопровождающаяся усиленной секрецией слизи. Все перечисленные недуги приводят к нарушению работы кишечника. Вследствие того что каловые массы не могут продвигаться к выходному отверстию, происходит их застой и непроходимость.
Показания к оперативному вмешательству у взрослых выделяют следующие:
- Аппендицит.
- Дивертикулит.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Острое нарушение мезентериального кровообращения.
- Доброкачественные образования.
- Рак кишечника.
Все перечисленные заболевания опасны, так как они приводят к воспалению брюшины (перитониту) и непроходимости. Без хирургической помощи подобные нарушения необратимы и летальны. Поэтому каждая из патологий является абсолютным показанием к операциям на толстой кишке.
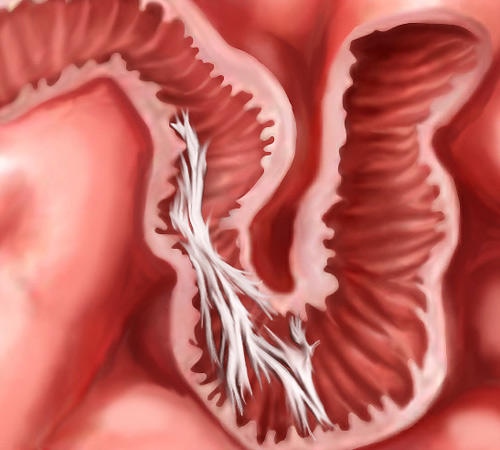
Аппендицит – это острое воспаление червеобразного отростка, связанное с гиперплазией лимфоидной ткани. В первые часы болезнь напоминает обыкновенное отравление, после чего состояние пациента ухудшается. Боль переходит на правую половину живота, нарастает температура и тошнота. Диагностировать патологию может только хирург по специальным симптомам и анализу крови.
Дивертикулы кишечника – это ответвления слизистой оболочки, в которых скапливается не до конца переваренная пища или каловые массы (в зависимости от расположения). Из-за постоянного застоя продуктов распада развивается воспаление, а иногда – онкологический процесс. Чтобы этого не происходило, дивертикулы подвергаются удалению.
Неспецифический язвенный колит и болезнь Крона относятся к системным патологиям, поражающим весь пищеварительный тракт. Они требуют длительного терапевтического лечения и наблюдения. Операция требуется при развитии осложнений или неэффективности медикаментов. Объем хирургического вмешательства зависит от распространенности пораженного участка кишки. Иногда оно ограничивается ушиванием язвенного дефекта. В тяжелых случаях необходима резекция кишки.
Нарушение мезентериального кровообращения развивается из-за попадания тромба в крупные сосуды. Это сопровождается некрозом участка кишки. Подобное состояние по опасности приравнивается к инфаркту и инсульту. Оно требует немедленной операции по удалению толстой кишки. Если вовремя не выполнить резекцию пораженного участка и не восстановить кровообращение, наступает бактериальный шок и сепсис.
Рак толстой кишки: операция, прогноз для жизни
Онкология изучает не только раковые заболевания, но и доброкачественные опухоли. К сожалению, подобные патологии часто поражают толстую кишку. По статистике, рак этого органа занимает одно из первых мест. Уступают ему лишь злокачественные процессы молочной железы, кожи, легких и желудка. По гистологической структуре чаще всего встречается карцинома толстого кишечника. Чем ниже уровень дифференцировки раковых клеток, тем новообразование злокачественнее и тяжелее поддается лечению. Все онкологические процессы являются показанием для операции. Прогноз при подобных патологиях зависит от распространенности опухоли и степени дифференцировки.
К доброкачественным образованиям относится полип толстой кишки. Операции при этой патологии обязательны. Ведь большинство полипов могут трансформироваться в карциному. Если вовремя удалить доброкачественную опухоль, прогноз для жизни благоприятный. При выявлении рака выполняется операция по удалению толстой кишки. В большинстве случаев приходится прибегать к резекции половины органа. Такое вмешательство относится к радикальным операциям. Оно называется гемиколэктомией. Если поражение небольшое, удаляют меньшую часть кишечника, включающую саму опухоль и 40 см здоровых тканей. Это необходимо для предотвращения рецидива карциномы.
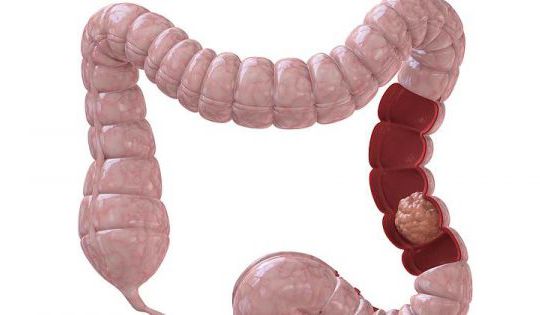
Если нет метастатических опухолей в других органах, радикальная операция при раке толстой кишки помогает не только спасти жизнь пациента, но и значительно продлить ее. Запущенная карцинома в большинстве случаев считается противопоказанием для хирургического лечения. При большом размере онкологического процесса и прорастании в соседние органы выполняют паллиативное удаление опухоли толстой кишки. Операция помогает восстановить процесс пищеварения и избавить больного от мучений. Прогноз при подобных вмешательствах неблагоприятный. Из-за наличия остатка злокачественных клеток в организме опухоль продолжает расти.
Разновидности оперативного лечения
Существует несколько видов операций на толстом кишечнике. Выбор хирургического метода лечения зависит от характера патологии и протяженности поражения. Кроме того, врачи обращают внимание на общее состояние больного и наличие сопутствующих недугов. Тяжелые патологии сосудистой системы, сердца, почек и других органов являются противопоказанием для массивных хирургических вмешательств.
Если заболевание не онкологическое, врач делает все возможное, чтобы сохранить кишку. Это удается сделать при наличии небольших язвенных дефектов и доброкачественных опухолей. В подобных случаях выполняют ушивание дефекта или полипэктомию. Такие операции часто не требуют разреза передней брюшной стенки. Они осуществляются эндоскопическим методом, часто во время обследования кишечника. Наличие гнойного воспалительного процесса служит показанием к хирургическому лечению. Самой распространенной из подобных операций считается аппендэктомия.
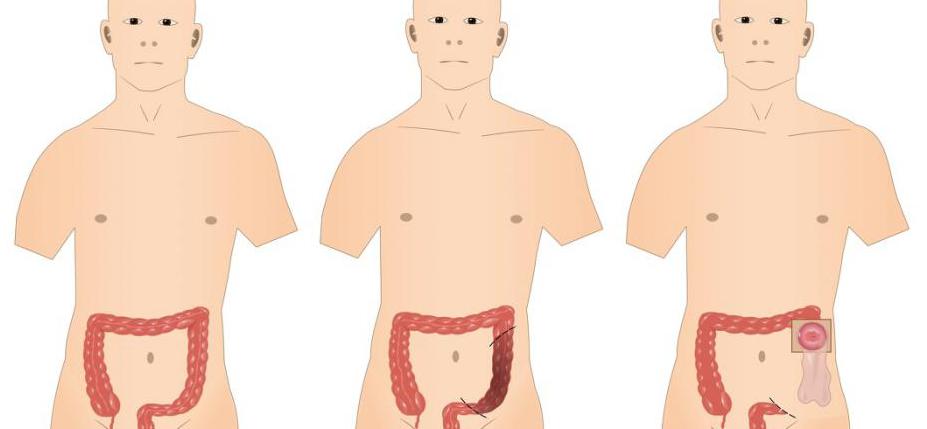
Показания к радикальному хирургическому лечению – это облигатные полипы, острое нарушение мезентериального кровообращения, распространенные язвы и неметастатическая аденокарцинома толстой кишки. Операция заключается в удалении пораженного участка и прилегающих к нему здоровых тканей. К радикальным хирургическим вмешательствам относят резекцию кишки и гемиколэктомию.
При наличии метастазов и тяжелом состоянии больного выполняется паллиативное лечение. Основное показание – это опухоль толстой кишки. Операция носит нерадикальный характер, так как не позволяет удалить всю карциному. Она заключается в резекции большей части злокачественного процесса и ушивании кишечника. Таким образом, удается устранить блок, вызвавший непроходимость. Дистальный конец кишки наглухо ушивают, а из проксимальной части формируют стому. Противоестественное отверстие выводят на переднюю брюшную стенку. Если через несколько месяцев состояние пациента позволяет выполнить массивную полостную операцию и опухоль не прогрессирует, колостому удаляют путем низведения культи и сшиванием с прямой кишкой. Этот этап хирургического вмешательства проводят только при отсутствии метастаз.
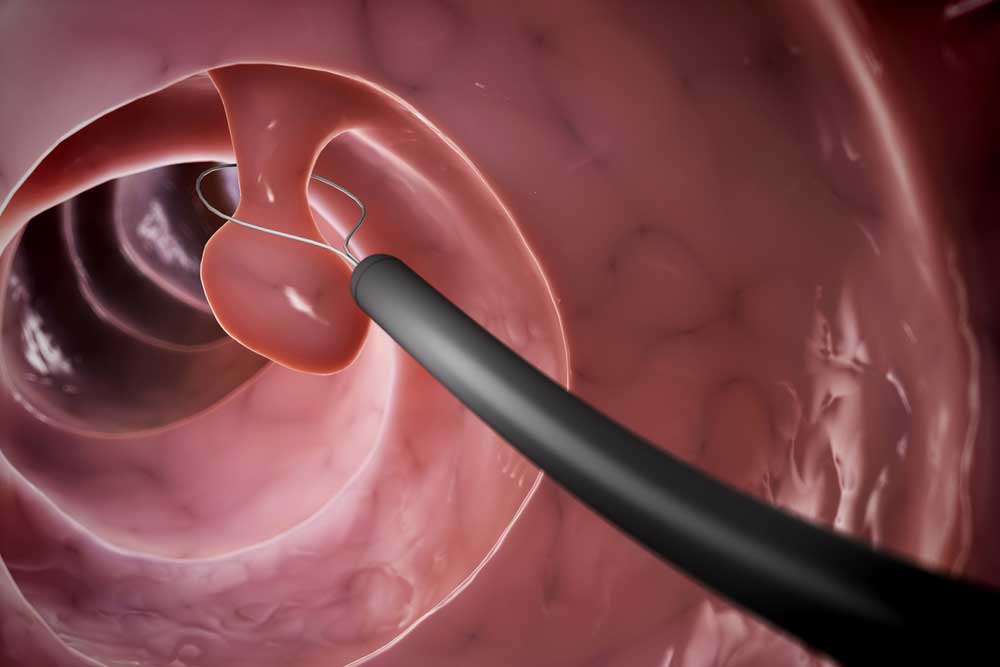
Удаление полипа толстой кишки
Полип – это небольшой вырост на поверхности слизистой оболочки кишечника. В онкологии выделяют 2 разновидности этих доброкачественных образований. Первая – это факультативные предраки. Подобные полипы редко трансформируются в аденокарциному. Вероятность злокачественного перерождения увеличивается, если человек подвергается неблагоприятным факторам (курение, неправильное питание, облучение). Если риск развития рака невелик, выполняют эндоскопическую операцию по удалению полипа толстой кишки, которая проводится при помощи специальной камеры и коагуляционной петли. Она представляет собой луч электрического тока. Коагулятор не только быстро удаляет небольшие грибовидные полипы, но и останавливает кровотечение на месте повреждения.
В некоторых случаях доброкачественные образования имеют внушительные размеры и широкое основание. Таким может быть аденоматозный или ворсинчатый полип толстой кишки. Операции при этом выполняют как эндоскопическим методом, так и открытым хирургическим путем. Большие полипы удаляют фрагментарным способом. При помощи специального коагулятора создается диаметральная петля. Она захватывает новообразование и отщепляет его фрагменты. При наличии множественного полипоза рекомендуется выполнять резекцию кишки. Аденоматозные и ворсинчатые образования относят к облигатным предракам, так как вероятность их малигнизации высока. Все полипы должны подвергаться морфологическому исследованию.
Подготовка к удалению толстой кишки
Резекция кишечника и гемиколэктомия – это крупные оперативные вмешательства, которые требуют специальной подготовки. Подобное хирургическое лечение может проводиться только при отсутствии сердечно-сосудистых заболеваний, а также патологий кроветворной системы и почечной недостаточности. Кроме того, пациент должен понимать суть предстоящего вмешательства и возможные осложнения. Сам больной и его близкие должны знать, что после операции на толстой кишке требуется реабилитация и изменение образа жизни, в частности питания.
Перед проведением хирургического лечения выполняется ряд анализов. Помимо стандартных лабораторных исследований требуется проведение ЭКГ и колоноскопии, консультация кардиолога и терапевта. Пациент должен сдать кровь на ВИЧ и вирусные гепатиты, передающиеся парентеральным путем. Накануне оперативного вмешательства проводится полная очистка кишечника. С этой целью выполняются очистительные клизмы или прием препарата «Фортранс». Его разводят в 3-4 литрах воды и начинают пить за сутки до операции.
Наркоз подбирают индивидуально для каждого пациента. При проведении полостных операций требуется общая анестезия. Зачастую применяют комбинированный наркоз. Он состоит из внутривенной и эндотрахеальной анестезии. Чтобы следить за состоянием сердечно-сосудистой и дыхательной систем, пациента подключают к аппаратам. Для предотвращения осложнений требуется доступ к центральной вене. За состоянием больного во время операции наблюдает анестезиолог и средний медицинский персонал. При необходимости вводят гипотензивные и другие препараты.
Техника операции при раке кишечника
Некоторые зарубежные врачи практикуют лапараскопические резекции кишечника и гемиколэктомию. Это позволяет избежать большого шрама на животе. Однако подобная техника при проведении больших операций не приветствуется, так как имеется высокий риск кровотечения в брюшной полости. Кроме того, небольшие лапароскопические отверстия ограничивают доступ к опухоли. Таким образом, можно пропустить метастатические лимфатические узлы.
Резекция кишечника начинается с выполнения разреза на передней брюшной стенке и рассечения всех слоев подлежащих тканей. Затем хирург мобилизует пораженный участок и оценивает протяженность поражения. Если опухоль имеет небольшой размер, ее резецируют с захватом здоровой ткани (20-40 см). При раке ободочной кишки 2-3-й стадии чаще всего выполняется гемиколэктомия. Эта операция отличается от резекции объемом. Под гемиколэктомией подразумевается удаление левой или правой половины толстого кишечника. После того как пораженный участок резецирован, формируется анастомоз. Это самая ответственная часть оперативного лечения. Анастомоз должен быть прочным и по возможности сохранять анатомию органа. После его формирования ткани послойно ушивают.
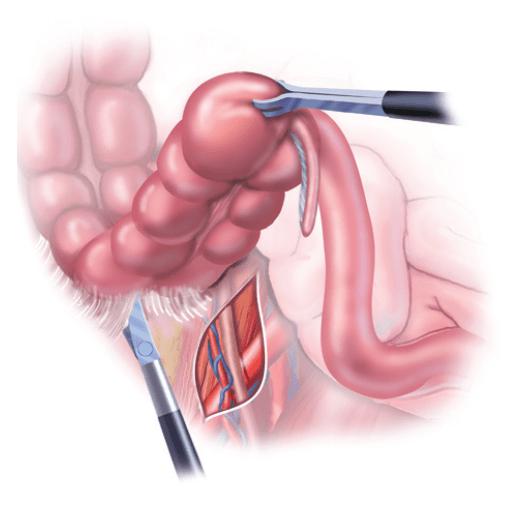
Возможные осложнения хирургического лечения
Одним из тяжелых онкологических заболеваний, требующих хирургического лечения, является рак толстой кишки. После операции имеется риск развития осложнений. Даже несмотря на профессионализм врачей, выполнить задуманное лечение при онкологии удается не всегда. В некоторых случаях обнаруживаются метастазы, которые не были видны при проведении обследования. При этом приходится расширять объем лечения или вовсе отменять операцию. К возможным последствиям хирургического вмешательства относятся:
- Кровотечение.
- Микробная инфекция.
- Образование грыжи.
Наиболее опасным осложнением считается кровотечение и несостоятельность анастомоза, развивающаяся вследствие инфицирования раны. Каждое из этих последствий требует повторного хирургического вмешательства с целью поиска источника кровотечения. При инфицировании раны приходится заново формировать анастомоз. К отсроченным осложнениям относят спаечный процесс и появление грыжи.
Состояние после операции по удалению толстой кишки
Первые сутки после удаления части кишечника пациент должен проводить в реанимационном отделении. После того как больной отойдет от наркоза и начнет самостоятельно дышать, его переводят в палату. В течение 2-3 дней проводится парентеральное питание. После чего, если нет признаков осложнения и состояние больного позволяет, ему разрешается пить нежирный бульон и воду. В течение 10-12 дней за состоянием пациента должны наблюдать врачи. Медицинский персонал проводит перевязки и оценивает состояние дренажа, оставленного в ране для выведения воспалительного экссудата. При отсутствии осложнений пациента выписывают через 2 недели после хирургического вмешательства, если ранее был поставлен диагноз «рак толстой кишки». Выживаемость после операции высокая, она составляет более 95 %. В большинстве случаев пациенты умирают не от хирургического лечения, а от осложнений рака. Поэтому принято оценивать 5-летнюю выживаемость после операции. При выполнении радикального лечения и отсутствии метастазов она достигает 90 %. Если же опухоль имеется в лимфатических узлах, выживаемость снижается в 1,5-2 раза. При наличии гематогенных метастазов прогноз неблагоприятный.
Восстановление работы пищеварительного тракта
При соблюдении режима и всех предписаний врача процесс пищеварения практически полностью восстанавливается даже после гемиколэктомии. Стоит отметить, что функции толстого кишечника нарушаются. Поэтому диета должна восстанавливать потери. Питание должно быть дробным — 6-7 раз в день. Из-за нарушения работы ЖКТ нельзя перегружать кишечник. Еда должна быть легкоусвояемой, содержать растительный белок, постное мясо, сливочное масло. Для восполнения потерь требуется употреблять витамины, минералы, ферменты и воду.
«>

