Компенсированная недостаточность это
Содержание:
Встречается компенсированная и декомпенсированная сердечная недостаточность. Компенсированной считается недостаточность в легкой форме (1-я стадия).
Декомпенсированная сердечная недостаточность является терминальной стадией болезни, которая является результатом того, что поврежденная сердечная мышца не способна доставлять кровь в различные функциональные системы организма человека. Характерной особенностью является проявление не только в периоды физической нагрузки, но и в состоянии покоя. Зачастую при декомпенсированной сердечной недостаточности возникают изрядные кардиальные патологически-функциональные преобразования. Данные изменения, как правило, носят необратимый характер и могут закончиться летально. Данный тип патологии относится к тяжелой форме (3-я стадия).
В этой статье будет подробно рассмотрена декомпенсированная сердечная недостаточность: что это такое, какие существуют виды, симптоматика заболевания и возможные способы лечения.

Причины возникновения ДСН
К сожалению, происхождение этого недуга учеными до конца не изучено. Однако исследования в этой области свидетельствуют о том, что декомпенсированная сердечная недостаточность может возникнуть в случае, если имеются провоцирующие факторы. Именно эти факторы могут стать первопричиной возникновения заболевания. Среди них:
- Гипертрофия миокарда.
- Вызванное инфарктом, травмой, ишемией или миокардитом изменение структурной целостности миокарда.
- Гипертонический криз.
- Аритмические явления.
- Случаи резкого повышения давления в малом круге кровообращения.

Так проявляет себя декомпенсированная сердечная недостаточность. Что это такое, интересует многих.
Наравне с перечисленными выше, также первопричинами недуга могут являться разного рода застойные процессы органов дыхания. Во всех этих случаях есть общее правило: ДСН, как и другие виды сердечной недостаточности, возникает в результате критических перегрузок, а также чрезмерного утомления мышцы сердца.
Клиническая картина и разновидности декомпенсированной сердечной недостаточности описаны ниже.
Перед тем, как начать изучение симптомов ДСН, следует учесть, что клиническая картина заболевания целиком и полностью зависит от вида сердечной недостаточности. Специалисты выделяют две формы – хроническую и острую. Остановимся подробнее на каждой из них.
Острая декомпенсированная сердечная недостаточность
Возникает и развивается после стремительной декомпенсации, появление компенсации при которой невозможно. Механизмы при сердечной недостаточности, такие как повышение тонуса вен, повышение тонической функции или повышение объема диастолического наполнения кровью желудочков, не могут появиться вследствие физиологической особенности острой формы ДСН. К таковым особенностям относятся:

- Левожелудочковая ДСН в острой форме. Развивается в результате перенесенного инфаркта или стеноза митрального клапана. Характерными симптомами являются чрезмерная отечность легких и перенаполнение сосудов дыхательной системы кровью. Какая еще бывает декомпенсированная сердечная недостаточность? Симптомы рассмотрим позже.
- Правожелудочковая ДСН в острой форме. Возникает вследствие перенесенных пациентом инфаркта или тромбоэмболии, в результате которых нарушается функциональность и целостность междужелудочковой перегородки. Характерные симптомы для острой левожелудочковой ДСН следующие: происходит резкое увеличение печени, фиксируется застой крови на большом круге кровообращения, легкие могут наполняться кровью.
Чем опасна острая форма?
К сожалению, для острой формы характерен высокий уровень летальных исходов в связи с тем, что сердечная мышца становится неспособна прогонять нужное количество крови и отсутствует функция компенсации (либо является недостаточной), а также по причине отека легкого или инфаркта миокарда. В случае проявления острой формы ДСН необходимо срочное вмешательство специалистов, которые поместят пациента в стационар и проведут ряд необходимых действий по реанимации.
Встречается также хроническая декомпенсированная сердечная недостаточность. Что это такое? Об этом далее.
Хроническая форма ДСН

ХСН может проявиться в декомпенсированной форме. В этом случае возможно проявление различной симптоматики, полное уточнение которой проводится путем диагностических исследований. Для ХСН характерной является такая клиническая картина:
- Признаки сильных отеков ног, низа живота, мошонки, а также в области перикарда.
- Аритмия и гипоксия.
- Синдром холодных конечностей.
- Резкое увеличение массы тела.
- Проявления митральной и трикуспидальной недостаточности.
- Появление одышки, в том числе и при отсутствии физической нагрузки.
Декомпенсированная хроническая сердечная недостаточность – это патология, при которой зачастую проявляются нарушения в работе дыхательной системы. При осмотре специалистом могут быть обнаружены легочные хрипы (когда пациент находится в положении лежа). Причиной подобных проявлений является чрезмерный приток крови к органам дыхания. Другим симптомом может являться гипоксия и, как следствие, помутнение сознания. Гипоксия происходит в результате недостаточного кровоснабжения мозга головы и дефицита кислорода.

Важно вовремя выявить такой недуг, как хроническая декомпенсированная сердечная недостаточность (что это такое, теперь понятно).
Диагностика
Комплекс диагностических мероприятий включает в себя исследование уровня изменения уретического пептида бета-типа, Н-нейтрального пептида, а также проведение эхокардиографии и рентгена внутренних органов, транскорональной эхокардиографии.
Более точную информацию о силе давления крови в сердечных камерах специалисты могут получить путем проведения специальной процедуры, в ходе которой в центральную вену или в легочную артерию вводят катетер и производят необходимые измерения.
Также диагностика любой формы СН заключается в проведении ряда лабораторных исследований, в числе которых исследование крови на уровень креатинина и мочевины, на содержание электролитов, трансаминаз и глюкозы, также проводятся другие анализы крови и мочи; исследование наличия и соотношения газов в крови артерий.
Декомпенсированная сердечная недостаточность: лечение
В соответствии со статистическими данными на 2010 год, от СН в России каждый год умирает около 1 миллиона человек. Именно возникновение декомпенсации и нарушения ритма сердца называется специалистами основной причиной высокого уровня смертности. Зачастую декомпенсация требует немедленного врачебного вмешательства. В связи с этим, кроме редких исключений, медикаментозное лечение осуществляют путем введения лекарств внутривенно (для получения контролируемого и оперативного результата).
Еще о терапии декомпенсации
Основной целью терапии является поддержание нормального уровня насыщения гемоглобина кислородом, что позволяет обеспечить нормальное снабжение тканей и органов кислородом и избежать полиорганной недостаточности.
Одна из применимых методик – проведение ингаляций кислородом (как правило, используется неинвазивная вентиляция (НПВД) при положительном давлении), что позволяет отказаться от использования эндотрахеальной интубации. Последняя используется для проведения ИВЛ в случае невозможности устранения легочной недостаточности путем НПВД.
Лечение при помощи медикаментов
При лечении декомпенсации используют в том числе и медикаментозную терапию. Используемые препараты и их группы:
- «Морфин» и его аналоги. Применяется для уменьшения частоты сердечных сокращений и уменьшения болевого синдрома.
- Диуретики. Применяются при симптомах задержки жидкостей в организме;
- Инотропные средства устраняют периферическую гипоперфузию.
- Вазопрессорные средства для развития нормальной перфузии органов.
Однако точный список необходимых медикаментов для купирования и лечения ДСН может определить и составить только лечащий врач.
Мы рассмотрели, что значит декомпенсированная сердечная недостаточность.
Плацентарная недостаточность (или как её еще называют фетоплацентарная недостаточность (ФПН) — это одно из наиболее распространённых осложнений беременности.
Под плацентарной недостаточностью подразумевают нарушения функции плаценты, возникающие под воздействием различных факторов. При таком нарушении плоду недостаточно поступает кислород и возможно развитие ЗРП (задержка развития плода).
Виды плацентарной недостаточности
Плацентарная недостаточность по времени и механизму возникновения бывает:
- Первичная — возникает до 16 недель беременности и связана с нарушениями процессов имплантации и плацентации.
- Вторичная — развивается на фоне уже сформированной плаценты (после 16-й недель беременности) под влиянием внешних по отношению к плоду и плаценте факторов.
Плацентарная недостаточность может быть:
- Компенсированная плацентарная недостаточность – это когда нарушены процессы в плаценте, но отсутствуют нарушения в системы мать-плацента-плод.
- Декомпенсированная плацентарная недостаточность — это когда в фетоплацентарной системе происходят необратимые нарушения, которые не обеспечивают необходимые условия для дальнейшего нормального развития беременности.
Виды плацентарной недостаточности по наличию ЗРП (задержки развития плода): плацентарная недостаточность без ЗРП и плацентарная недостаточность с ЗРП.
Хроническая и острая плацентарная недостаточность
Острая плацентарная недостаточность чаще всего связана с отслойкой нормально или низко расположенной плаценты, возникает преимущественно в родах. Острая плацентарная недостаточность наблюдается значительно реже, чем хроническая.
Хроническая плацентарная недостаточность может возникать в различные сроки беременности, особенно у женщин, относящихся к группе высокого риска.
К факторам, провоцирующим появление фетоплацентарной недостаточности при беременности, относят:
- первородящих женщин в возрасте старше 35 лет и младше 18;
- недостаточное питание, психоэмоциональные перегрузки;
- железодефицитная анемия;
- эндокринные заболевания (сахарный диабет, болезни щитовидной железы), заболевания сердечно-сосудистой системы (пороки сердца, гипертоническая болезнь), почек, лёгких;
- инфекции, передающиеся половым путем, а также нарушение менструации, невынашивание беременности, аборты в прошлом;
- хронические гинекологические заболевания – эндометриоз, миома матки, аномалии половой системы (пороки развития матки).
- заболевания во время настоящей беременности (гестоз, угроза прерывания беременности, многоплодие, аномалии расположения и прикрепления плаценты, инфекции, в том числе урогенитальные.
К наиболее значимым факторам риска развития плацентарной недостаточности относят гестоз и сочетание беременности с экстрагенитальной патологией, сопровождающейся поражением сосудов, например при гипертонической болезни (повышении артериального давления).
Диагностика плацентарной недостаточности
Беременные группы риска по развитию плацентарной недостаточности нуждаются в регулярном наблюдении. При осмотре врач обратит внимание на следующие признаки:
- рост и вес беременной;
- окружность живота, высоту дна матки (ВДМ) (если разность численного значения срока беременности и ВДМ, выраженной в сантиметрах, более трёх, можно говорить о наличии ЗРП; этот критерий позволяет выявить около 50% беременностей, осложнённых ЗРП);
- тонус матки (тонус матки повышен при угрозе прерывания беременности);
- наличие кровянистых выделений из половых путей;
- число шевелений плода и характер сердцебиения (изменение частоты сердцебиения).
Для диагностики используют три основных метода – ультразвуковое исследование (УЗИ), допплерометрию и кардиотокографию (КТГ).
Во II и III триметре беременности в сроки ультразвукового скрининга (20–24 недели и 30–34 недели), а также по дополнительным показаниям выполняют ультразвуковую фетометрию и допплерометрическое исследование кровотока в артериях и венах функциональной системы мать–плацента–плод.
При проведении УЗИ, помимо фетометрии, которая позволяет установить диагноз ЗРП, врач-диагност обращает внимание на состояние плаценты, размеры плода, количество околоплодных вод:
- определение расположения плаценты, толщины плаценты и структуры (степень зрелости, наличие отёка, расширения межворсинковых пространств и др.). При наличии фетоплацентарной недостаточности по данным УЗИ отмечается уменьшение или увеличение толщины плаценты более, чем на 5 мм в отличие от нормальных показателей соответствующего срока. В самой плаценте при этом наблюдаются признаки “преждевременного старения”, о чем свидетельствует отложение солей кальция;
- определение размеров плода (головы, туловища и конечностей) и сопоставление их с нормативными показателями, характерными для предполагаемого срока беременности. Достоверными признаками задержки роста плода является несоответствие размеров плода фактическому сроку беременности.
- выявление маловодия или многоводия (вычисление индекса АЖ).
Допплерометрию проводят для оценки состояния кровотока в сосудах пуповины, матки и головного мозга плода. КТГ проводят с целью оценки сердечной деятельности плода.
Лечение плацентарной недостаточности
Основными целями лечения плацентарной недостаточности являются мероприятия, направленные на:
- улучшение маточно-плацентарного и фетоплацентарного кровотока;
- профилактику задержки внутриутробного развития плода (несоответствию размеров плода положенным размерам при данном сроке беременности);
- выбор срока и метода родоразрешения (через естественные родовые пути или путем кесарева сечения).
Медикаментозная терапия сводится к назначению препаратов, расширяющие сосуды (такие как Курантил, для улучшения микроциркуляции, устранения гипоксии в тканях плода и для предупреждения дальнейших негативных изменений в плаценте), токолитиков (расслабляющие мускулатуру матки такие как Гинипрал, Сульфат Магния, Но-шпа.), улучшающие свойства крови в системе «мать–плацента–плод», седативные препараты, уменьшающие нервно-психическое возбуждение беременной (настойки пустырника или валерианы, глицин). При повышенной свертываемости крови применяют антиагреганты (Гепарин).
Показания к госпитализации при ФПН
Показания к госпитализации при плацентарной недостаточности в акушерский стационар определяют индивидуально с учётом сопутствующей патологии и в отсутствии эффекта лечения в течение 10—14 дней. Выделяют показания во время беременности и перед родоразрешением.
Показания во время беременности: декомпенсация (по данным допплерометрии) плацентарного кровообращения независимо от её степени; нарушение функционального состояния плода; наличие ЗРП.
Роды с плацентарной недостаточностью
При компенсированной форме фетоплацентарной недостаточности, если плод не страдает гипоксией, то беременная может рожать через естественные родовые пути. Во всех остальных случаях, при наличии жизнеспособного плода, показано кесарево сечение.
Плацентарная недостаточность это грозное осложнение беременности, приводящее к высокой заболеваемости и смертности плода и новорождённого. Существенно возрастает риск развития плацентарной недостаточности у беременных с неполноценным питание, у курильщиц и пациенток, употребляющих алкоголь.
Плацентарная недостаточность (ПН) – это синдром, развивающийся во время беременности на фоне нарушенной плацентарной трансфузии от матери к плоду, как следствие ее органической (морфологической) и функциональной неполноценности. Это одно из состояний, при котором причины и последствия клинически тесно связаны.
Причинами могут быть различные гинекологические заболевания, экстрагенитальная патология, осложненная беременность. Последствиями – гибель плода, гипоксия, синдром задержки развития плода (СЗРП).
Диагноз ставят с помощью УЗИ, допплерометрии, КТГ (кардиотокографии). Лечение проводится в стационаре с учетом причин ПН. Назначаются препараты, улучшающие плацентарный кровоток, уменьшающие гипоксию плода, при необходимости назначают досрочное родоразрешение.
Оглавление
- Плацентарная недостаточность – что это такое
- Почему возникает ПН
- Что такое маточно-плацентарная недостаточность
- Классификация и характеристика плацентарной недостаточности
Плацентарная недостаточность – что это такое
Плацентарная недостаточность при беременности – это симптомокомплекс органических и функциональных изменений плаценты, протекающих на фоне срыва компенсаторных механизмов, обеспечивающих ее нормальную функцию.
Плацента – это временный орган, развивающийся только во время беременности, осуществляющий связь между плодом и организмом матери. Благодаря сложной системе кровообращения плод через плаценту получает из материнского организма кислород, питательные вещества, обеспечивается иммунной защитой.
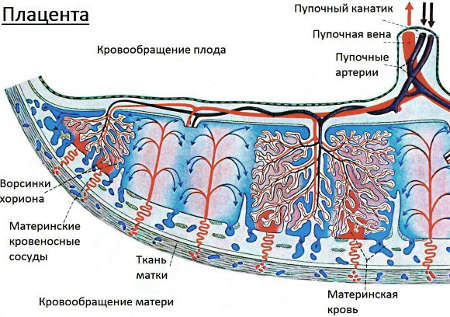
Через плаценту удаляются продукты метаболизма плода и углекислый газ. Это значит, что только неразрывная связь с материнским организмом обеспечивает рост, внутриутробное развитие и жизнеспособность малыша.
Прерывание или нарушение этой связи способно привести к задержке развития плода, нарушению функций его центральной нервной системы, иммунной и эндокринной систем, грозит его внутриутробной гибелью.
В клинике выделяют 2 вида ПН:
- первичная – возникает в 1 триместре (до 12 недели) беременности в результате нарушений в эмбриогенезе;
- вторичная ПН – возникает при уже развитой плаценте , как результат нарушений, возникших в ходе беременности.
Лечение синдрома в основном зависит от вызвавших его причин и направлено на коррекцию изменений, вызванных гипоксией, улучшение плацентарной трансфузии.
Почему возникает ПН
Многочисленные причины плацентарной недостаточности могут быть условно поделены на четыре основных группы:
- Причины, обусловленные акушерским анамнезом беременной женщины (самопроизвольные выкидыши, невынашивание беременности, перинатальная смертность, осложнения во время предыдущих беременностей).
- Причины, связанные с особенностями текущей беременности (хламидийная инфекция, гестозы, несовместимость плода и матери по резус-фактору, многоплодие, аномальное расположение или прикрепление плаценты).
- Причины, связанные с соматической патологией у беременной (заболевания сердечно-сосудистой системы — ССС, эндокринологическая патология, нефрологическая и урологическая патология, заболевания органов кроветворения).
- Причины, связанные с социально-бытовыми факторами (возраст беременной, употребление ею наркотиков, алкоголя, курение, пониженное питание, физические перегрузки).

Что такое маточно-плацентарная недостаточность
Во время беременности взаимосвязь матери и плода осуществляется через плаценту. Роль плаценты связана с тем, что через нее осуществляется метаболизм плода. Кроме того, плацента является биологическим фильтром, не пропускающим в кровь нерожденного ребенка многие патогенные химические вещества. Но все эти важные функции плацента может выполнить при условии нормального кровотока в ней.
Поэтому можно сказать, что маточно-плацентарная недостаточность – нарушение кровоснабжения системы плод-мать из-за плохо сформированной или нарушенной сосудистой системы временного органа.
В зависимости от причины и тяжести состояния А.Н. Стрижаков выделяет 4 степени плацентарной недостаточности, которые определяют врачебную тактику и лечение.
Классификация и характеристика плацентарной недостаточности
| Степени недостаточности плацентарного кровообращения | Характеристика степеней недостаточности плацентарного кровообращения |
| 1 A степень | Нарушения в системе маточных и спиральных артерий при сохраненном кровоснабжении плода |
| 1 B степень | Нарушение в системе кровоснабжения плода при нормальном кровоснабжении плаценты со стороны матери |
| 2 степень | Тотальное нарушение кровоснабжения в системе мать-плод, однако, не достигающее опасных значений. |
| 3 степень | Опасное нарушение плацентарного кровообращения, грозящее гибелью плода. |
Важно! Лечение каждой представленной в таблице степеней зависит от тяжести и причины, вызвавшей плацентарную недостаточность.
Хроническая плацентарная недостаточность – что это такое
Хроническая плацентарная недостаточность – это длительно существующее нарушение кровообращения плаценты, сопровождающееся дистрофическими изменениями, протекающее на фоне недостаточности компенсаторных механизмов. Основой патогенеза этой патологии является хроническое нарушение кровообращения в системе мать-плод.
Причины хронической плацентарной недостаточности:
- поздние гестозы;
- перенашивание беременности (свыше 36-37 недель);
- изосерологическая несовместимость;
- анемия беременных;
- экстрагенитальные заболевания.
Хроническая декомпенсированная плацентарная недостаточность
Декомпенсированная плацентарная недостаточность – это наиболее тяжелая форма хронической плацентарной недостаточности. Причиной этого состояния является нарушения в системе компенсации, дальнейшее развитие беременности становится либо невозможным, либо весьма затруднительным. Нарушения со стороны плода проявляются тяжелой гипоксией, синдромом задержки развития, весьма вероятна гибель плода. Беременность протекает тяжело. Консервативное лечение в стадии декомпенсации не эффективно, показано срочное хирургическое родоразрешение.
Хроническая субкомпенсированная плацентарная недостаточность
Субкомпенсированная маточно-плацентарная недостаточность возникает в случаях, когда защитно-приспособительные механизмы истощились не до конца, они даже могут обеспечивать нормальную жизнедеятельность плода, при отсутствии нагрузок на плацентарный комплекс.
Однако в случаях физических и психических нагрузок, особенно в родах при схватках и потугах, проявляется значительное увеличение сосудистого сопротивления в плаценте. Резко повышается уровень лактата, появляется гиперкапния (состояние, вызванное избыточным содержанием углекислого газа в крови), гипоксия, ацидемия плода.
Для ребенка последствия могут быть представлены:
- недостаточностью ССС;
- дыхательной недостаточностью;
- нарушением деятельности ЦНС.
Острая плацентарная недостаточность
Острая плацентарная недостаточность возникает вследствие обширных плацентарных инфарктов и отслойки нормально расположенной плаценты. Причинами ОПН могут быть:
- поздние гестозы;
- экстрагенитальная патология (сахарный диабет, болезни ССС, заболевания почек);
- интоксикации;
- травмы;
- многоплодие;
- многоводие;
- короткая пуповина;
- стремительные роды.
ОПН развивается в течение нескольких часов и требует срочной врачебной помощи, в противном случае ситуация может иметь самые негативные последствия и закончиться гибелью не только плода, но и женщины.
Лечение зависит от степени выраженности ОПН.
При легкой степени во время беременности назначают:
- постельный режим;
- постоянное наблюдение за состоянием плода и женщины;
- медикаментозную терапию;
- при необходимости переливание крови.
При среднетяжелой форме острой плацентарной недостаточности, врачебная тактика определяется акушерской ситуацией. При удовлетворительном состоянии матери и плода проводят амниотомию и быстро заканчивают роды без применения родостимулирующих средств.
При тяжелой форме острой недостаточности плаценты в интересах женщины, несмотря на состояние плода, проводится кесарево сечение.
Что означает риск плацентарной недостаточности
Выявить ПН в стадии компенсации, которая еще не отразилась на состоянии плода, крайне трудно. Верифицировать эту патологию часто можно только после родов по изменениям в плаценте. Поэтому так важно определить среди беременных группу риска развития этой патологии.
Риск плацентарной недостаточности при беременности определяется рядом причин, неблагоприятно влияющих на плацентарную систему.
- Высокая степень риска отмечается у женщин с гестозом, развивающимся на фоне экстрагенитальной патологии (сочетанный гестоз).
- Средняя степень риска – это группа женщин, имеющие аборты в анамнезе, вынашивающие многоплодную беременность, имеющие гинекологическую патологию.
- Низкая степень риска, определяется возрастом женщин (до 18 лет и старше 35 лет).
Плацентарная недостаточность при беременности: симптомы
Со стороны женщины начальные формы патологии могут себя никак не проявлять.
Симптомы плацентарной недостаточности зависят от выраженности патологии.
При более тяжелых формах может возникнуть симптомы гестоза и признаки угрозы выкидыша или преждевременных родов:
- боли в животе;
- кровяные выделения из половых органов.
На фоне нарушенного плацентарного кровотока может активизироваться условно патогенная флора – возникает клиника кольпита. Это опасное осложнение может привести к внутриутробному инфицированию плода.
Со стороны плода, симптомы проявляется снижением количества двигательных актов, тахикардией, сменяющейся брадикардией.
Эти симптомы, хотя и являются неспецифическими, — повод для обследования женщины на патологию со стороны плаценты.
Как ставится диагноз ПН
Для диагностики плацентарной недостаточности используют три основных метода:
- Ультразвуковая диагностика
- УЗИ плода позволяет определить его основные размеры и сопоставить их с нормальными показателями для срока гестации;
- при УЗИ оценивается двигательная активность плода;
- высчитывается количество околоплодных вод;
- измеряется толщина плаценты, степень зрелости;
- определяют состояние пуповины.
- Кардиотокография (КТГ) – этот метод позволяет оценить:
- показатели деятельности ССС плода;
- двигательную активность плода;
- активность маточных сокращений.
- Допплерометрическое исследование дает информацию о состоянии кровообращения в системе мать-плод:
- выявляет степень тяжести ПН (маточно-плацентарная недостаточность 1 а, 1 б, 2 и 3 степени тяжести);
- дает возможность заподозрить генные патологии плода.
При любом подозрении на плацентарную недостаточность все эти обследования проводятся в обязательном порядке.
Лечение ПН при беременности
Лечение плацентарной недостаточности при беременности проводится в основном в стационарах, исключение может быть только для компенсированных форм, требующих только лечения таблетированными препаратами и динамического амбулаторного наблюдения.

Лечение в основном патогенетическое, направленное на предотвращение развития различных, иногда тяжелых осложнений.
При фетоплацентарной недостаточности разрешены к применению следующие группы препаратов:
- вазодилататоры с миотропным действием (Курантил), улучшающие плацентарное кровообращение, уменьшающие гипоксию плода, предотвращающие развитие дистрофических и дегенеративных изменений плаценты;
- препараты, усиливающие метаболизм (Актовегин);
- медикаменты, снижающие сократительную активность миометрия (Гинипрал, Но-шпа) и уменьшающие возможность выкидыша;
- препараты, нормализующие реологические характеристики крови (Трентал, Аспирин);
- препараты, уменьшающие психоэмоциональную нагрузку (назначают пустырник, валериану, глицин).
Необходимо помнить, что плацентарная недостаточность – это тяжелая патология, лечение которой требует больших знаний, поэтому самолечение или лечение народными средствами без одобрения и наблюдения врача, могут привести к самым тяжелым результатам.
Современные методы лечения плацентарной недостаточности в Европе
Лечение ПН во всем мире примерно одинаковое, основано на патогенетических принципах. Принципиально новых методик, к сожалению, просто не существует. Все методы лечения, рекламируемые зарубежными фирмами, доступны и российским гражданам. И не только в клиниках Москвы, но и стационарах на уровне областных центров.
В последнее время в акушерстве при лечении плацентарной недостаточности стал широко применяться плазмаферез, он обладает детоксикационным эффектом, улучшает показатели тканевого дыхания, стимулирует эндокринологическую активность. Интерес представляет методика сочетания плазмафереза и медицинского озона.
Важным является включение в комплекс лечения ПН карбогенотерапии по разработанной методике, так как у беременных, получавших этот вид лечения, отмечалось достоверное улучшение кровотока в системе мать-плод, что способствует рождению детей с улучшенными морфофункциональными характеристиками по сравнению с контрольной группой.
Последствия ПН для ребенка
Плацентарная недостаточность может иметь следующие последствия для ребенка:
- антенатальная гибель плода;
- самопроизвольное прерывание беременности;
- родоразрешение на сроке 22- 37 полных недель;
- кислородное голодание плода;
- СЗРП.
Однако при своевременном и правильном лечении есть возможность избежать всех этих страшных осложнений.
Профилактика ПН при беременности
Профилактика плацентарной недостаточности – это очень простые рекомендации:
- своевременно выявлять и лечить заболевания, передающиеся половым путем (еще на этапе планирования беременности);
- не употреблять алкоголь, наркотики, отказаться от курения;
- регулярно и рационально питаться;
- не допускать физических перегрузок и стрессовых ситуаций;
- ночной сон должен быть полноценным, не менее 8 часов;
- принимать витамины.
Профилактика любых осложнений, которые могут возникать на фоне гестации, всегда начинаются на этапе прегравидарной подготовки. Предупредить заболевание проще, чем лечить. Но даже если состоятельность плацентарного кровообращения нарушена, при условии соблюдения врачебных рекомендаций, есть шанс выносить и родить малыша, без тяжелых последствий.
