Лечение бесплодия врт
Содержание:

Экстракорпоральное оплодотворение (ВРТ ЭКО)
Этот метод ВРТ проводится в специализированных клиниках по лечению бесплодия у женщин и мужчин. ЭКО подразумевает искусственное оплодотворение яйцеклетки вне организма матери. В зависимости от формы бесплодия и состояния половой сферы матери проводится подготовка к ЭКО. Женщина проходит курс стимуляции яичников гормонами для получения большего количества яйцеклеток, что увеличивает шанс на беременность. В срок, когда происходит созревание фолликулов, врач-репродуктолог делает забор вызревших ооцитов. Затем ооциты помещаются в специальную среду. В этот день проводят забор спермы мужа для проведения процедуры оплодотворения. В зависимости от состояния спермы оплодотворение совершают методом ВРТ — ЭКО ИКСИ или ЭКО. В специальной среде происходит оплодотворение ооцита, после чего оплодотворенная клетка помещается в инкубатор, где происходит развитие эмбриона в течение 3-5 дней. После достижения эмбрионом определенных параметров его переносят в полость матки.
ВРТ ИКСИ

ВРТ ИКСИ – применяется при лечении бесплодия. ВРТ ИКСИ – метод, который используется при плохом качестве спермы, путем введения сперматозоида в цитоплазму ооцита. Этот метод увеличивает шанс на оплодотворение — если сперма содержит слабые сперматозоиды, небольшое количестве зрелых сперматозоидов, если в сперме много патологических сперматозоидов, содержатся антиспермальные антитела или патология сперматозоидов не диагностируется. ВРТ ИКСИ проводится под микроскопом, используются стеклянные микроинструменты, которые с помощью специальных устройств приводятся в движение. При проведении процедуры выбирается самый быстрый и с правильным морфологическим строением сперматозоид, ему удаляют хвост, обездвиживая его. Затем с помощью микроиглы сперматозоид вводят в цитоплазму ооцита.
Инсеминация спермой
ВРТ ВМИ – внутриматочная искусственная инсеминация спермой донора, проводится в случаях: при эякуляторно-сексуальном расстройстве мужа, бесплодии, наследственных заболеваниях мужа, при отсутствии полового партнера у женщины. Инсеминация спермой мужа проводится в случаях: эякуляторно-сексуального расстройства, субфертильной спермы у мужа, при факторе цервикального бесплодия, вагинизма у женщины. Противопоказанием для проведения процедуры являются: онкологические заболевания, доброкачественные опухоли, воспалительные процессы, психические заболевания, пороки развития органов половой сферы женщины. ВРТ ВМИ при однократном применении имеет эффективность около 12%. Для проведения процедуры применяют обработанную или необработанную сперму, замороженную или полученную перед процедурой. Донорская сперма в течение полугода находится на карантине для исключения скрытых заболеваний донора. Сперма в полость матки вводится с помощью катетера и шприца. Процедура проходит быстро и безболезненно.
Донорство спермы и ооцитов
Генетические материалы доноров проходят исследования на различные виды заболеваний и инфекций. Доноры должны соответствовать определенным требованиям: возраст от 18 до 35 лет, не иметь внешних дефектов внешности, вредных привычек, обладать хорошим телосложением, психическим и физическим здоровьем. Сперма и ооциты должны также соответствовать определенным требованиям. Перед использованием донорская сперма и ооциты проходят полугодовой карантин. Перед сдачей донорского материала женщины и мужчины проходят полное обследование на инфекционные, венерические заболевания, осмотр у психиатра, уролога, женщины у гинеколога. Проводится однократное генетическое исследование биологического материала донора. Донор предоставляет свой генетический материал лицам, страдающим бесплодием, не обязуясь взять на себя родительские обязанности по отношению к будущему ребенку. Клиники бесплодия не предоставляют данных о реципиентах донору.
Суррогатное материнство
Суррогатное материнство помогает бесплодным женщинам, которые не имеют возможности в силу каких-либо факторов выносить и родить ребенка. ВРТ суррогатное материнство подразумевает участие трех человек в зачатии и рождении ребенка: генетический отец или донор спермы, генетическая мать или донор ооцитов, суррогатная мать. После рождения ребенка генетические родители оформляют его как своего, получив согласие суррогатной матери.
Преимплантационная генетическая диагностика (ПГД)
ПГД рассматривается как альтернатива пренатальной диагностике, рекомендуется проводить женщинам старше 35 лет, женщинам с часто повторяющимися самопроизвольными абортами, парам, имеющим хромосомные нарушения в кариотипе, безуспешно прошедшим несколько этапов ЭКО. Проводится диагностика генетических нарушений у эмбриона перед имплантацией в матку. Врач делает биопсию бластомера эмбриона на стадии от 6 до 8 бластомеров, или проводятся исследования трофэктодермы на стадии бластоцисты. ПГД клеток эмбриона на третьи сутки позволяет определить нарушения числа хромосом. Процедура не наносит вреда развитию эмбриона, клетки на этом этапе развития равнозначные. Анализ проводится с помощью метода FISH. Этим методом определяется количество хромосом у эмбриона – 13, 16, 18, 22, Y, X, с помощью цветных меток у определенных хромосом. Анализ проводится в ускоренном режиме, так как развитие эмбриона не может продолжаться вне матки более 5 суток. При проведении заморозки эмбрионов возможно более длительное исследование материала с последующей размораживанием и переносом здоровых эмбрионов.
Проводится ПГД и для предотвращения резус-конфликта. Существует определенный риск проведения анализа: эмбрионы могут быть забракованы из-за хромосомных нарушений во всех эмбрионах, перенос в матку будет отменен. Существует риск повреждения эмбриона. Но даже при определенных рисках метод ПГД имеет ряд преимуществ: снижается риск переноса в полость матки эмбриона с генетическими нарушениями, увеличивается шанс на имплантацию здорового эмбриона, снижается риск прерывания беременности, увеличивается шанс на благополучное вынашивание и рождение здорового ребенка. Достоверность метода ПГД составляет 96% в среднем, поэтому рекомендуется проводить дополнительные исследования ворсин хориона или амниоцентоз, чтобы окончательно исключить возможность рождения ребенка с генетическими отклонениями. ПГД возможно проводить только в рамках ЭКО ИКСИ, когда происходит выборочное введение сперматозоида. При обычном ЭКО в анализ возможно попадание генетического материала любого из сперматозоидов, которые были добавлены в среду с ооцитом, но не участвовали в оплодотворении.
Вспомогательные репродуктивные технологии – общее название для ряда медицинских технологий, каждая из которых направлена на зачатие пациенткой ребенка. Важно знать, что отдельные, а нередко и все этапы зачатия осуществляются вне организма женщины. В соответствии с текущим законодательством данные виды лечения регулируются приказом Министерства здравоохранения РФ «О порядке использования вспомогательных репродуктивных технологий».
Приказ был утвержден 30 августа 2012 года и гласит о том, что на лечение бесплодия при помощи репродуктивных технологий имеют правоженщина и мужчина, как связанные узами брака, так и не находящиеся в браке. В обязательном порядке пациенты должны быть проинформированы и согласны на проведение процедур. Также на данные методы лечения бесплодияв клинике и медицинское вмешательство имеет право женщина и в отсутствие постоянного партнера или супруга.
Методы ВРТ — способы и программы лечения бесплодия
Существует большое количество технологий, направленных на достижение пациенткой беременности. Пациентам, которым пришлось услышать диагноз «бесплодие», в клиниках репродукции предлагают ВРТ. Какими же могут быть методы лечения бесплодия и чем они отличаются?
В первую очередь стоит иметь в виду, что диагноз «бесплодие» не приговор особенно при наличии современными методов ВРТ.
Каждая пара, которой понадобилось лечение от бесплодия методом ВРТ, может рассчитывать на составление индивидуальных программ. Такие программы будут учитывать ваше состояние здоровья, возраст и иные особенности. Центр репродукции «Генезис» сделает всё возможное, чтобы вы стали счастливыми родителями.

Виды бесплодия
Вспомогательные репродуктивные технологии – это шанс супружеской пары стать родителями вне зависимости от того, с какой разновидностью бесплодия пришлось столкнуться.
Всего можно выделить несколько разновидностей бесплодия:
Применение вспомогательных репродуктивных технологий может понадобиться в том случае, если бесплодна женщина. Проблема может заключаться в том, что у женщины была выявлена непроходимость маточных труб, а также их отсутствие. Также узнать о том, как лечить бесплодие методами ВРТ в СПб может понадобиться в результате спаек в малом тазу, нарушений в гормональном фоне, при патологиях строения, эндометриозе, хромосомных патологиях или при иммунологическом бесплодии (наличие в организме женщины антител к сперматозоидам). Нередко проблема заключается в психологическом бесплодии (осознанном или неосознанном нежелании иметь детей).
Обратиться в клинику для планирования и лечения бесплодия необходимо и в том случае, если проблема кроется в мужчине. Причина может заключаться в отсутствии эякулята, в нарушениях эрекции, аномалиях строения половых органов, патологиях семенной жидкости, эндокринных расстройствах и других факторах. Также проблема может заключаться в наличии аутоиммунного бесплодия, при котором вырабатываются антитела против сперматозоидов. Специалисты из медицинского центра в СПб скажут, как лечить бесплодие методами ВРТ после ряда диагностических процедур. В центре репродукции «Генезис» вы можете рассчитывать на индивидуальный подход и грамотное выявление причин проблемы.
Одним из самых сложных случаев является бесплодие неясного генеза. Причины бесплодия в таком случае не выявлены, по заключению докторов оба партнера являются здоровыми, однако беременность отсутствует даже при регулярных попытках зачать ребенка. Ситуация является распространенной, она затрагивает порядка 6% бесплодных пар.
Сочетанный вид бесплодия заключается в том, что женщина не может иметь детей сразу по нескольким причинам в связи с наличием различных отклонений в репродуктивной системе. В этом случае клиника гинекологии подбирает метод ВРТ индивидуально.
Комбинированное бесплодие заключается в том, что у обоих партнеров имеются сбои в репродуктивной системе, вследствие которых они не могут иметь детей. Центр репродукции «Генезис» сможет диагностировать причины бесплодия и поможет найти выход из сложившейся ситуации.
Существует большое количество факторов, которые могут оказывать влияние на репродуктивное здоровье человека.
К ним стоит отнести:
- отсутствие регулярного менструального цикла у женщины, который свидетельствует о сбоях в организме;
- венерические заболевания, которые могут приводить к серьезным нарушениям;
- простудные заболевания с осложнениями;
- малоподвижность сперматозоидов у мужчины – в отделение вспомогательных репродуктивных технологий с таким диагнозом обращается все больше пациентов;
- нарушение работы сперматозоидов вследствие повышенной температуры и расширения сосудов яичка при заболевании варикоцеле;
- гормональные сбои в организме мужчины и женщины и т.д.
Наша клиника подберет эффективный метод лечения на основании того, что послужило причиной. Грамотное выявление причин сбоев в репродуктивной системе – залог успеха в вопросе преодоления бесплодия.
Этапы лечения бесплодия
Методы лечения бесплодия целиком и полностью зависят от того, несколько тяжелой является ситуация, как долго пара не может зачать ребенка, в каком состоянии находится здоровье мужчины и женщины. Выбор метода должна делать пара вместе на основании рекомендаций лечащего врача репродуктолога. Лечение бесплодия выполняется исключительно по итогу произведения необходимых диагностических мероприятий и разделяется на три этапа:
- медикаментозный;
- хирургический;
- использование ВРТ.
Медикаментозные методы лечения бесплодия направлены на то, чтобы устранить факторы, которые мешают возникновению беременности, при помощи лечебных препаратов. На этом этапе необходимо восстановить иммунитет, устранить воспаление, инфекции половых органов, гормональные нарушения, а также скорректировать течение хронических заболеваний.
Медикаментозный этап является первым, который предлагает центр гинекологии илечения бесплодия в СПб, поскольку он позволяет добиться естественной беременности у 65% пар.
Современное лечение от бесплодия в Санкт-Петербурге может предполагать хирургические вмешательства. Без хирургического вмешательства не обойтись, если женщине необходимо удалить миому, полипы, эндометриоз и пр. У мужчин, в частности, требует оперативного вмешательства заболевание варикоцеле.
После операции врачи определяют, насколько программа помощи, диагностики и лечения бесплодияпомогла, оценивают шансы пары на зачатие ребенка, и, как правило, назначают режим ожидания, который может составлять несколько месяцев. В это время пара пытается забеременеть самостоятельно. Если такой период нецелесообразен и могут вернуться проблемы, устраненные медикаментозно и хирургически, а шансы на беременность все еще низки, назначается использование вспомогательных репродуктивных технологий.
Диагностика бесплодия
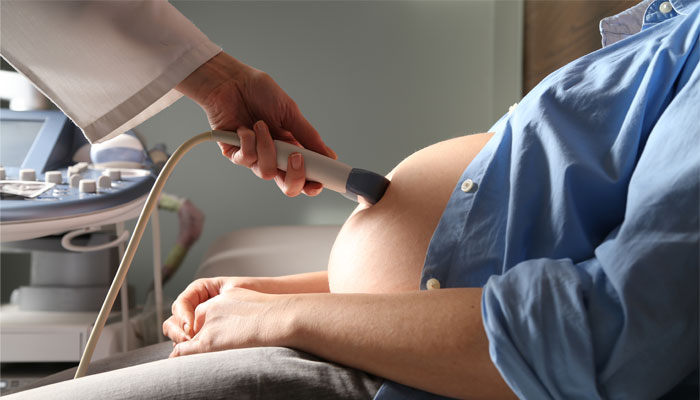
Современные методы диагностики позволяют выявить источник проблемы в короткие сроки. Чтобы определить, почему женщина и мужчина не могут зачать ребенка на протяжении долгого времени и столкнулись с необходимостью лечения бесплодия методами ВРТ в Санкт-Петербурге, необходимо выполнить ряд диагностических процедур.
А именно:
- консультацию с врачом репродуктологом;
- осмотр у гинеколога для женщин и у уролога для мужчин;
- УЗИ;
- гормональные игенетические исследования;
- определение наличия возбудителей инфекций половых органов;
- прохождение спермограммы для мужчин;
- мониторинг овуляции у женщин.
По итогам таких исследований будет понятно, нужно ли использование различных вспомогательных репродуктивных технологий, или же необходимо просто устранить текущие проблемы со здоровьем, препятствующие наступлениюбеременности.
Лаборатории клиники оснащены передовым европейским оборудованием, которое полностью соответствует мировым стандартам. В комплексе с опытнейшими медицинскими кадрами это дает нам резервы для постоянного повышения результативности работы и шанс каждой пациентке забеременеть и родить малыша.
Современные технологии позволяют найти решение даже в самых критичных ситуациях. Наша клиника оснащена новейшим оборудованием европейского образца, а в штате трудятся специалисты с многолетним опытом работы. Мы не просто знакомы с принципами репродуктивных технологий в лечении бесплодия, но и на деле помогли не одной сотне пар стать счастливыми родителями. Эффективность программ ВРТ в нашей клинике составляет порядка 45-50%, что даже выше среднеевропейских.
Специалисты центра репродукции «Генезис» сделают все возможное, чтобы помочь вам вне зависимости от сложившейся ситуации. Мы с уверенностью можем сказать, что применение различных методов вспомогательных репродуктивных технологий являются надежными и провереннымии помогли обрести счастье многим семьям.
Высококлассные врачи обладают всеми необходимыми знаниями и опытом, что позволяет добиться желаемых результатов, сделать это доступным и абсолютно безопасным для пациентов образом.
Мы применяем комплексные программы ВРТ, которые основываются на лучшем мировом опыте и достижениях в медицине.
Обращаем ваше внимание! Рекомендуемый возраст женщины для использования программ ВРТ (ЭКО, ИКСИ, ИМСИ, ВМИ, донорские программы) — 49 лет. В более старшем возрасте многократно увеличивается риск невынашивания и развития генетических аномалий плода.
Подавляющее большинство форм мужского и женского бесплодия поддаются консервативному лечению. Если проблему не удается решить препаратами, в некоторых случаях естественная фертильность восстанавливается после проведенных хирургических операций. Но если ничто не помогает, на помощь приходят ВРТ. Благодаря репродуктивным технологиям, беременности удается добиться даже в самых тяжелых случаях. Поговорим о том, что такое ВРТ в ЭКО.
Метод ВРТ
Метод ВРТ – это совокупность вспомогательных репродуктивных технологий, его применяют, если у женщины поставлен диагноз бесплодие. Их называют вспомогательными, потому что такое лечение включает ряд процедур, приводящих к зачатию вне организма женщины. Применение ВТР в ЭКО в некоторых странах запрещено, по этическим соображениям, но в России метод ВТР регламентирован Федеральным законом и в некоторых случаях оплачивается из федерального бюджета.

К вспомогательным репродуктивным технологиям относятся:
- ЭКО (экстракорпоральное оплодотворение);
- ИИ (искусственная инсеминация);
- ПДГ преимплантационная генетическая диагностика
- ИКСИ (внутрицитоплазматическая инъекция сперматозоида);
- криоконсервация эмбрионов, половых клеток и тканей репродуктивных органов;
- донорство спермы, ооцитов, эмбрионов;
- суррогатное материнство.
Есть и другие вспомогательные методики, которые используются для выбора сперматозоидов, оплодотворяющего яйцеклетку, например, ИМСИ, ПИКСИ, для взятия биологического материала (TESA, MESA, TESE), хетчинг, методы стимуляции яичников для созревания ооцитов. Они называются вспомогательными, потому что такое лечение используется в дополнение к основным процедурам – выполняются дополнительные ВРТ в ЭКО.
Показания противопоказания к проведению ЭКО ВТР
Какой из методов нужно использовать решает врач репродуктолог в каждом конкретном случае индивидуально. Показанием к проведению ЭКО ВТР являются:
- разные виды женского бесплодия: трубное, эндокринное, связанное с истощением яичников или эндометриозом;
- мужской фактор в бесплодии;
- смешанное бесплодие;
- бесплодие неясного характера.
Противопоказанием для применения методов вспомогательных репродуктивных технологий бывают:
- аномалии развития женских органов, при которых вынашивание беременности невозможно;
- психические заболевания;
- тяжелые соматические болезни, представляющие риск для женщины при беременности;
- злокачественные опухоли;
- воспалительные, инфекционные заболевания;
- болезни репродуктивных органов, требующие оперативного вмешательства (миома).
ВРТ — этапы
Практически все виды вспомогательных репродуктивных технологий, кроме искусственной внутриматочной инсеминации, проводятся на фоне экстракорпорального оплодотворения, которое состоит из следующих этапов:
- Контролируемая овуляция. В случае использования донорских ооцитов, контролируемая овуляция проводится донору, а если применяются замороженные ооциты то перед оплодотворением их размораживают и проверяют.
- Пункция фолликула. Ее проводят под контролем УЗИ через влагалище или путем лапароскопии.
- Получение и обработка спермы. Может потребоваться биопсия яичка, донорская сперма.
- Оплодотворение. Здесь могут применяться методы ИМСИ, ИКСИ, ПИКСИ. Избыток эмбрионов криоконсервируется.
- Перенос эмбрионов.
- Поддержка беременности.
Каждый этап контролируется врачом репродуктологом, затем беременная наблюдается у врача акушера-гинеколога до родов.
Вспомогательные репродуктивные технологии могут помочь женщине с бесплодием зачать и выносить ребенка. Государство помогает тем, кто хочет иметь детей, ЭКО ВРТ с донорской спермой сейчас доступно и одиноким женщинам.
Особенности разных видов ВРТ

Все вспомогательные репродуктивные технологии делятся на основные и дополнительные. Основные – это те, при помощи которых достигается беременность. Это медикаментозная индукция овуляции, искусственная инсеминация, ЭКО и некоторые другие методики, которые имеют историческое значение или находят ограниченное применение в отдельных клиниках.
К дополнительным ВРТ относятся методы, которые повышают эффективность основных ВРТ или делают их проведение возможным. Например:
- ИКСИ;
- ПИКСИ;
- ПГД;
- вспомогательный хэтчинг;
- донорские программы;
- суррогатное материнство.
Дополнительные ВРТ отличаются тем, что их проведение возможно только на фоне основных ВРТ. Проще говоря, они являются дополнением к ним.
Индукция овуляции
Это самая часто используемая репродуктивная технология, позволяющая добиться наступления беременности у женщин с эндокринным бесплодием. Если яйцеклетки не созревают в яичниках самостоятельно, заставить их созревать могут специальные препараты. Их назначение называют индукцией овуляции. То есть, мы заставляем организм выращивать в яичниках фолликулы и выпускать из них зрелые яйцеклетки. При этом предполагается, что других препятствий на пути к наступлению беременности нет:
- в матке всё нормально;
- фаллопиевы трубы проходимы;
- сперма у супруга хорошего качества.
Для индукции овуляции применяются в основном два вида препаратов: блокаторы эстрогенов и гонадотропные гормоны.
Начинают лечение обычно с блокаторов эстрогенов. Применяется кломифен цитрат. Этот препарат относительно недорогой и удобный в применении. Он выпускается в таблетках, поэтому лечение лучше переносится по сравнению с использованием гонадотропинов.
Назначают кломифен цитрат по 50 мг, 1 раз в день, курсом 5 дней (обычно с 5 по 10 день цикла). Если эффекта нет (не происходит роста фолликулов), то врач может пойти двумя путями:
- увеличить дозу – максимальная суточная составляет 150 мг;
- увеличить курс – до 10 дней.
Если результата всё равно нет, курс останавливают. Затем попытку повторяют в следующем цикле. При отсутствии созревания яйцеклеток в течение 3 циклов подряд схему стимуляции останавливают. Следующим этапом лечения является использование гонадотропинов.
Если же препарат работает, в яичниках женщины начинает созревать доминантный фолликул. Его рост отслеживается при помощи УЗИ. Когда он достигает больших размеров, женщина ежедневно применяет тест на овуляцию. Он оценивает уровень ЛГ в моче. Как только он повысится, это означает, что овуляция произойдет завтра. Поэтому нужно срочно тащить мужа в постель и прикладывать все усилия, чтобы зачатие состоялось.
Лечение кломифеном продолжают не больше 6 месяцев подряд. Если беременность не наступила, переходят на гонадотропины.
Стимуляция гонадотропными гормонами ставит своей целью созревание 1 фолликула с яйцеклеткой. Дозы лекарств (гормоны ФСГ и ЛГ) подбираются соответствующим образом. Эти препараты дорогие, и вводятся они инъекционно.  Тем не менее, лечение всё же обходится дешевле, чем ЭКО, и есть есть возможность забеременеть при помощи этой вспомогательной репродуктивной технологии, то её нужно использовать.
Тем не менее, лечение всё же обходится дешевле, чем ЭКО, и есть есть возможность забеременеть при помощи этой вспомогательной репродуктивной технологии, то её нужно использовать.
Курс и дозы подбираются врачом индивидуально. Перед этим доктор смотрит:
- какие гормоны в каких количествах содержатся в крови;
- сколько есть антральных фолликулов в яичниках на начало цикла;
- какими были результаты предыдущих стимуляций.
Затем он начинает курс терапии, и постоянно отслеживает изменения состояния яичников на УЗИ. При необходимости доза корректируется. Если фолликулов растет слишком много, она уменьшается. Если же роста добиться не удается, дозировка увеличивается.
При помощи гонадотропинов удается добиться овуляции у подавляющего большинства женщин. Как только доминантный фолликул достигнет 18 мм, женщине вводят ХГЧ. С этого времени нужно вести активную интимную жизнь, чтобы увеличить шансы зачатия.
Искусственная инсеминация
Представляет собой вспомогательную репродуктивную технологию, при которой сперма вводится внутрь матки через специальный катетер. Иногда эта методика сочетается с другими вспомогательными технологиями, в том числе с медикаментозной индукцией овуляции.
Казалось бы, зачем нужна искусственная инсеминация? В чём разница, как сперма попадает в организм женщины: посредством полового акта, в постели, или через катетер, на кушетке у врача? На самом деле разница эта весьма существенна, и заключается она в следующем:
- сперма попадает сразу в матку, ей не нужно преодолевать слой цервикальной слизи;
- сперма может быть предварительно обработана, что повышает её качество;
- если у женщины нет постоянного партнера, либо у него имеются тяжелые генетические заболевания, может быть использована донорская сперма;
- возможно оплодотворение на фоне эректильной дисфункции.
Искусственная инсеминация используется как при некоторых формах женского бесплодия, так и при мужском факторе.
Шеечный фактор – разновидность снижения фертильности у женщины, которые обусловлены патологическими изменениями цервикса. Если шейка матки мешает сперматозоидам проникнуть в матку, то оплодотворение яйцеклетки не состоится. Препятствия могут быть:
- механическими (рубцы на шейке матки или врожденные дефекты развития);
- иммунологическими (появление в цервикальной слизи большого количества антиспермальных антител, которые атакуют сперматозоиды, уничтожают их или обездвиживают, лишают способности к оплодотворению яйцеклетки).
Искусственная инсеминация позволяет преодолеть шеечный фактор. При помощи тонкого катетера возможно введение спермы в матку даже при рубцовых процессах цервикса. Сперматозоидам не приходится иметь дело с агрессивными антителами, которые содержатся в шеечной слизи. Потому что «десант» мужских половых клеток «высаживается» сразу в матке, и оттуда сперматозоидам предстоит проникнуть в фаллопиеву трубу.
Искусственная инсеминация эффективна при пограничных показателях спермограммы, когда у мужчины субфертильная сперма. Это означает, что оплодотворение теоретически возможно, но на практике вероятность его низкая. Что и подтверждается тем фактом, что супружеская пара обратилась к врачу, так и не сумев забеременеть самостоятельно.
Причины успеха искусственной инсеминации при патологических изменениях в спермограмме:

- сперматозоидам не нужно самостоятельно преодолевать слой шеечной слизи, поэтому при сниженной их подвижности оплодотворение становится возможным;
- при нехватке спермы возможно её накопление перед введением (мужчина несколько раз ездит в клинику и сдаёт эякулят);
- сперма очищается и специальным образом обрабатывается, что увеличивает её фертильность.
Бывает так, что мужчина страдает от плохой эрекции. Он не может заниматься сексом слишком часто, и не всегда может привести свой половой орган в «боевую готовность» в строго назначенный день. В таких ситуациях сперму можно сдать заранее, а затем ввести в матку посредством искусственной инсеминации. Чтобы собрать её, мужчина принимает сосудорасширяющие препараты (ингибиторы ФДЭ-5), использует ЛОД-терапию. Если эти методы не помогают, возможно интракавернозное введение папаверина. Таки или иначе, эрекция, пусть даже слабая, в большинстве случаев достигается. Сперму собирают, и в определённый день вводят женщине в матку.
Иногда одинокие женщины хотят завести детей. Тогда они покупают донорскую сперму. Она вводится в матку, в результате чего наступает беременность.
Экстракорпоральное оплодотворение является наиболее эффективной на сегодняшний день вспомогательной репродуктивной технологией, позволяющей преодолеть немало форм бесплодия. Чаще всего ЭКО применяют при непроходимости маточных труб или мужском факторы. А также процедуру делают тем, кто безуспешно лечился от бесплодия другими методами в течение 12 месяцев.
Суть этой процедуры следующая:
| 1 | Женщине назначают гормональные препараты | В результате их применения в яичниках созревает несколько фолликулов (тогда как в естественном цикле он всего один). При хорошем ответе на стимуляцию можно получить 10-20 яйцеклеток. |
| 2 | Проводят пункцию фолликулов | После окончания стимуляции вводится гормон ХГЧ. Он стимулирует окончательное созревание ооцитов. Через 30 или чуть больше часов выполняется забор яйцеклеток из яичников. Процедура проводится под наркозом. |
| 3 | Оплодотворяют яйцеклетки | Это делают с использованием дополнительных ВРТ или без них. В стандартном варианте полученные яйцеклетки просто смешивают со спермой. В течение нескольких часов происходит оплодотворение большинства из них. Из ооцита образуется зигота, которая начинает делиться. Таким образом, происходит трансформация яйцеклетки в эмбрион. |
| 4 | Культивация эмбрионов | Их выращивают на питательной среде. Там эмбрион многократно делится и на момент переноса уже состоит из множества клеток. Культивируют эмбрионы от 3 до 6 дней, что зависит от возможностей клиники и степени созревания эндометрия. |
| 5 | Перенос эмбрионов | Обычно переносят только один, реже – 2 эмбриона. Больше двух – только в исключительных случаях, потому что такое лечение повышает риск многоплодной беременности. ВРТ в ЭКО всегда завершается переносом, так как это самый главный этап. |
| 6 | Эмбрион помещают в матку | В случае успеха наступает беременность. Её шансы максимальны, если процедура проводится молодой женщины в хорошей клинике. Тогда вероятность беременности с первой попытки может превышать 50%. |
Дополнительные ВРТ
Несколько слов о том, что такое ВРТ в ЭКО. В большинстве случаев дополнительные ВРТ применяются именно в рамках этой процедуры. Вот вспомогательные технологии, которые используются наиболее часто:
Теперь вы знаете, что такое ВРТ в ЭКО. Эти процедуры позволили тысячам супружеских пар забеременеть, несмотря на имеющиеся проблемы с репродуктивным здоровьем.

- ИКСИ – «ручное» введение сперматозоида, оптимального по строению и подвижности, внутрь яйцеклетки (обеспечивает вероятность оплодотворения выше 90%);
- ПИКСИ – особая методика отбора сперматозоида для ИКСИ, при которой оценивается способность спермия взаимодействовать с гиалуроновой кислотой (чем лучше это взаимодействие, тем выше шансы, что половая клетка несёт качественный генетический материал);
- НАСУМ – отбор сперматозоида для ИКСИ путем тщательного изучения структуры мужской гаметы под большим увеличением микроскопа (выявляются многие дефекты, незаметные при стандартной микроскопии);
- ПГД – диагностика эмбриона перед переносом для выявления генетических и хромосомных мутаций;
- вспомогательный хэтчинг – применяется у возрастных женщин, благодаря небольшим лазерным насечкам эмбриону легче «вылупиться» – сбросить оболочку яйцеклетки, что повышает вероятность имплантации после переноса;
- криоконсервация – заморозка биоматериала для его последующего использования в криоциклах (замораживаться могут как собственные, так и донорские эмбрионы, ооциты, сперма);
- донорские программы – для оплодотворения используется биоматериал доноров;
- суррогатное материнство – чужая женщина вынашивает и рожает вашего, генетически родного ребенка.
