Локализованные формы менингококковой инфекции
Содержание:
| Менингококк | |
|---|---|
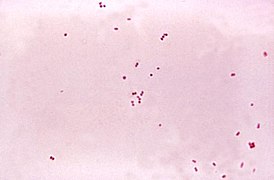 Чистая культура менингококка. Окраска по Граму |
|
| МКБ-11 | 1C1C 1C1C |
| МКБ-10 | G0-G3 |
| МКБ-10-КМ | A39 |
| МКБ-9 | 320-322 |
| МКБ-9-КМ | 036.89 [1] , 036 [1] и 036.9 [1] |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
| eMedicine | med/2613 |
| MeSH | D008581 |
Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком, протекающее с разнообразными клиническими проявлениями — от бессимптомного носительства и назофарингита до генерализованных форм (гнойного менингита, менингоэнцефалита и менингококцемии с поражением различных органов и систем).
Содержание
Этиология [ править | править код ]

Возбудитель — менингококк — грамотрицательный диплококк Neisseria meningitidis. Неподвижный, жгутиков не имеет, спор не образует, аэроб. Присутствует капсула, защищающая менингококки от различных воздействий, в первую очередь от фагоцитоза. Имеется несколько серотипов менингококка (A, B, C, D, X, Y, Z и др). Однако, в настоящее время, большинство случаев менингококковой инфекции вызваны серотипами A, B, C. Основным фактором патогенности является эндотоксин. В окружающей среде менингококк неустойчив и быстро погибает вне организма человека.
Эпидемиология [ править | править код ]
Менингококковая инфекция относится к антропонозам. Источником инфекции являются больные люди и бактерионосители. Путь передачи — воздушно-капельный, для заражения нужен тесный контакт с больным или бактерионосителем. Восприимчивость к инфекции — всеобщая. Среди больных генерализованными формами — большинство составляют дети.
Патогенез [ править | править код ]
Входными воротами являются слизистые оболочки верхних дыхательных путей (носо- и ротоглотки), где происходит размножение возбудителя. При высоком уровне местной защиты, локальных изменений в слизистых оболочках не происходит, человек на протяжении нескольких недель будет являться носителем менингококка. При недостаточном уровне местной защиты, развивается воспаление слизистой оболочки носоглотки — назофарингит. У некоторых больных менингококк преодолевает местный барьер и выходит в кровь, что может привести либо к транзиторной бактериемии без клинических проявлений, а может привести к развитию менингококкемии (менингококковому сепсису). В этом случае, бактерии с током крови заносятся в различные органы и ткани: кожу, надпочечники,почки, лёгкие и др. Менингококк способен преодолевать гематоэнцефалический барьер и вызывать поражение мозговых оболочек и вещества головного мозга.
Важную роль в патогенезе генерализованных форм менингококковой инфекции играет эндотоксин — он является сильнейшим сосудистым ядом и высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). В головном мозге развивается отёк.
Клиническая классификация менингококковой инфекции [2] [ править | править код ]
I. Локализованные формы:
- носительство менингококка;
- менингококковый назофарингит.
II. Генерализованные формы:
- менингококцемия;
- гнойный менингит;
- гнойный менингоэнцефалит;
- сочетанная форма (менингит с менингококцемией и др.).
III. Редкие формы:
- Лёгкая форма.
- Среднетяжёлая форма.
- Тяжёлая форма.
- Гипертоксическая (молниеносная) форма.
Инкубационный период (вне зависимости от формы заболевания) составляет от 2 до 10 дней.
Клинические проявления острого назофарингита [ править | править код ]
Наиболее частая форма менингококковой инфекции. Заболевание начинается остро, с повышения температуры тела до 37,5-38,0 °C, сопровождается головной болью, першением в горле, болью при глотании, заложенностью носа. Появляется вялость, адинамия, снижение аппетита. В зеве: гиперемия и отёчность задней стенки глотки, гладкая со слизисто-гнойным экссудатом.
Часто заболевание протекает при нормальной температуре тела, удовлетворительном общем состоянии и со слабыми катаральными явлениями в зеве. В общем анализе крови может быть небольшой нейтрофильный лейкоцитоз, а может и не быть никаких изменений. Течение менингококкового назофарингита благоприятное, выздоровление наступает на 5-7-й день болезни. Однако, в некоторых случаях менингококковый назофарингит предшествует генерализованным формам менингококковой инфекции.
Клинические проявления менингококкового сепсиса (менингококцемии) [ править | править код ]
Острое, во многих случаях, внезапное начало заболевания (родители могут с точностью до часа назвать время появления первых симптомов) с повышения температуры тела до высоких значений. Кроме того, отмечается головная боль, отказ от еды, выраженное недомогание, возможна повторная рвота, а у детей раннего возраста — судороги. Симптомы нарастают в течение первых двух суток заболевания. В конце 1-го, или начале 2-го дня заболевания появляется сыпь — сначала розеолёзная или розеолёзно-папулёзная, различного диаметра, исчезающая при надавливании, располагающиеся по всему телу. Уже через несколько часов появляются первые геморрагические элементы: багрово-красного цвета с синюшным оттенком, не исчезающие при надавливании, различной формы и размера, возвышающиеся над кожей. Локализуются на нижней части тела: пятки, голени, бёдра, ягодицы. Розеолёзно-папулёзные элементы угасают бесследно через 1-2 дня, а геморрагические пигментируются. В центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком.
Гипертоксическая (молниеносная) форма менингококковой инфекции протекает с инфекционно-токсическим шоком. Начало бурное с внезапного подъёма температуры тела до 39,5-40 °C и выше, озноба, появления обильной геморрагической сыпи. Элементы сыпи быстро (на глазах) сливаются, образуя обширные геморрагии багрово-цианотичного цвета (напоминают трупные пятна). Кожа бледная, холодная на ощупь, может быть покрыта липким потом. Вначале заболевания отмечается выраженное беспокойство ребёнка, но, с прогрессированием шока, сознание у ребёнка угнетается вплоть до развития комы. Артериальное давление в начале заболевания нормальное, или даже повышенное, но с течением времени (при дальнейшем развитии шока) прогрессивно падает, возникает тахикардия, пульс нитевидный, выражена одышка. Всё это говорит о развитии жизнеугрожающего синдрома Уотерхауса-Фридериксена. Также при молниеносной форме часто развиваются судороги. Температура тела в терминальной стадии шока снижается до нормальных значений, или даже низких. Кроме всего прочего, при данной форме менингококковой инфекции развивается острое набухание и отёк головного мозга. Клинически это проявляется сильной головной болью, судорогами, повторной рвотой, потерей сознания.
При отсутствии должной и быстрой медицинской помощи, менингококцемия неминуемо приводит к развитию инфекционно-токсического шока и смерти пациента.
Клинические проявления менингококкового менингита [ править | править код ]
Острое начало, с подъёма температуры тела до 39-40 °C, сильного озноба. Появляется сильная головная боль (у детей грудного возраста выражается «мозговым криком»), без чёткой локализации, дети становятся беспокойными, могут хвататься за голову. Головная боль усиливается при любом движении, повороте головы, при прикосновении к голове, световых и звуковых раздражителях (выраженная гиперестезия). Также, при менингите, отмечается многократная рвота, не связанная с приёмом пищи и не приносящая облегчения. У детей раннего возраста часто развиваются судороги. Ребёнок с менингококковым менингитом может принимать характерную позу «легавой собаки» — лёжа на боку, с согнутыми в коленных суставах ногами и согнутыми и приведёнными к телу руками. Выявляют менингеальные симптомы — ригидность затылочных мышц, симптомы Кернига, Брудзинского, Лессажа. Однако, они могут и отсутствовать или может отмечаться их диссоциация — наличие одних, при отсутствии других. Общее состояние крайне тяжёлое — пульс учащён, тоны сердца приглушены, артериальное давление с прогрессированием заболевания падает, возникает одышка.
Лабораторная диагностика менингококковой инфекции [ править | править код ]
Основными методами лабораторной диагностики являются: бактериологическое и серологическое исследования. Материалом для бактериологического исследования являются носоглоточная слизь, кровь, цереброспинальная жидкость. В общем анализе крови: выраженный лейкоцитоз (при генерализованных формах), нейтрофильный сдвиг в сторону юных форм, повышенная СОЭ.
Цереброспинальная жидкость: мутная, вытекает струйно, быстро, из-за повышеного давления, плеоцитоз нейтрофильный (обычно несколько тысяч клеток в 1 мкл), небольшое повышение содержания белка, при бактериологическом исследовании ликвора можно выявить менингококки.
Несмотря на спорадический характер заболеваемости менингококковой инфекцией (МИ) в России в последние годы, проблема остается актуальной, поскольку в 1/3 случаев развиваются гипертоксические формы МИ (ГТФМИ), часто приводящие к летальным исходам (до 10,3 — 14,2%).
Анализ развития и течения МИ у детей показал зависимость между ранней диагностикой заболевания, распознаванием жизнеугрожающих состояний, адекватной стартовой терапией на догоспитальном и госпитальном этапах и исходом заболевания. Следует отметить, что спад заболеваемости МИ привел к снижению настороженности врачей в отношении МИ, что приводит к поздней диагностике заболевания, развитию декомпенсированного шока и неэффективности реанимационных мероприятий.
Возбудитель МИ — Neisseria meningitidis, грамотрицательный диплококк диаметром 0,6-1 мкм, имеет форму кофейного зерна и располагается внутри и внеклеточно. Вырабатывает эндо- и экзотоксин, очень неустойчив во внешней среде. Погибает при низкой температуре через 1-2 часа, при обработке дезинфектантами, УФО — через несколько минут. Оптимальная температура его роста +37°С.
Источником заболевания являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Пути передачи — воздушно-капельный, контактно-бытовой; входные ворота — слизистая верхних дыхательных путей. МИ присуща периодичность с интервалом между отдельными подъемами в 8-10 лет, определенная сезонность с пиком в зимне-весенний период (как правило, совпадает с эпидемическим подъемом ОРВИ, гриппа). Заболевают преимущественно дети (70-80%), а также лица молодого возраста, чаще в закрытых коллективах. Наиболее угрожаемый возраст по развитию сверхострых форм инфекции — дети первых 3-х лет, особенно первого года жизни. Причем несколько чаще заболевают мальчики.
Менингококк попадает на слизистую носоглотки капельным путем (назофарингеальная стадия), где может вегетировать, не причиняя вреда хозяину — менингококконосительство. При снижении резистентности организма возможно развитие воспалительного процесса в носоглотке — менингококковый назофарингит. В части случаев менингококк проникает в лимфатическую систему и кровь (лимфогематогенная диссеминация), в результате чего развивается генерализованная форма инфекции. При прорыве гематоэнцефалического барьера возникает гнойный менингит, менингоэнцефалит с менингококцемией и без нее. В редких случаях микробная диссеминация наблюдается в других органах (печени, сердце, почках, легких), вызывая их бактериальное поражение. Однако более типично развитие метаболических и токсических нарушений в этих органах.
Проникновение менингококка в полость черепа вызывает отек головного мозга, воспалительное и токсическое поражение различных отделов ЦНС, приводящее к тяжелым некротическим васкулитам, которые в совокупности с тромбозом сосудов вызывают инфаркты мозга, приводят к дистрофическим изменениям в ЦНС, повреждению нейронов, необратимым очаговым и диффузным поражениям.
Менингококковый катаральный назофарингит (3-5% больных МИ) начинается обычно с подъема температуры, умеренно выраженной интоксикации. Больные жалуются на боль и першение в горле, иногда — вестибулярные нарушения (головокружение, рвота, шум и боль в ушах). При осмотре определяется бледность лица, инъекция склер, гиперемия и зернистость задней стенки глотки, мягкого неба, передних дужек. У старших детей отмечается заложенность носа или скудные вязкие выделения, у младших — обильное слизистое или слизисто-гнойное отделяемое. При риноскопии определяется гиперемия и отек задних отделов слизистой носа. Носовое дыхание затруднено, речь приобретает носовой оттенок. В крови — умеренный лейкоцитоз при нормальной или слегка повышенной СОЭ. Лихорадка обычно держится 2-4 дня, иногда отсутствует. Заболевание может закончиться полным выздоровлением через 5-7 дней, но может быть предвестником генерализованной формы. При диагностике ОРВИ следует фиксировать внимание на отсутствии обычных для ОРВИ симптомов — кашля, чихания. При постановке диагноза следует учитывать, эпидемиологический анамнез. Наблюдения в очагах МИ показали, что менингококковый назофарингит чаще возникает у детей, находившихся в тесном контакте с больными генерализованными формами.
Генерализованные формы менингококковой инфекции
Менингококцемия составляет до 36-43% среди всех случаев генерализованных форм и характеризуется острым началом, подъемом температуры до высоких цифр, появлением общей интоксикации, кожных высыпаний. Температурная кривая неправильного типа; длительность лихорадки колеблется от 2-3 до 8-10 дней. Отмечается вялость, гиперестезия кожи, головная боль, рвота, снижение аппетита, иногда — тахикардия, одышка. Возможны диспептические явления ( нарушение пищеварения), особенно у детей младшего возраста, снижение диуреза. При тяжелых формах наблюдается беспокойство, возбуждение или заторможенность, спутанность сознания. Уже через несколько часов от начала болезни на коже появляются высыпания.
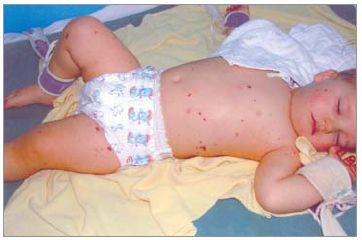
Наиболее типичная геморрагическая звездчатая сыпь. Элементы сыпи различного размера (от петехий до экхимозов), плотные с инфильтрированным основанием, возвышаются над поверхностью кожи, не исчезают при надавливании, при соскобе из них можно выделить менингококк. Окраска сыпи неодинакова, т.к. появление её происходит не одномоментно. Возможна также розеолезная (пятнышко бледно-розового, красного цвета размером от 1 до 5 мм), папулезная (элемент сыпи, возвышающийся над уровнем кожи, что нередко определяется на ощупь), пятнистая сыпь, на фоне которой можно обнаружить отдельные геморрагические элементы (кровоизлияния в кожу), которые после себя оставляют пигментацию. Излюбленная локализация сыпи — боковая поверхность и низ живота, плечи, наружные поверхности бедер и голеней, ягодицы, стопы.
При легких формах менингококкемии на фоне розеолезной или папулезной сыпи наблюдается мелкая необильная геморрагическая сыпь, отдельные элементы которой имеют звездчатую форму. Высыпания обычно бесследно исчезают через 1-2 дня. 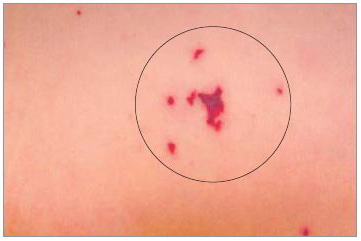
При среднетяжелых формах характер сыпи преимущественно геморрагический, элементы более крупные по величине, а некоторые с поверхностным некрозом в центре. Сыпь сохраняется более длительно, иногда до недели.
При тяжелых и сверхострых формах происходит быстрое нарастание крупной геморрагической сыпи со сливными элементами, достигающими 5-15 см в диаметре. Некрозы глубокие, захватывающие не только кожу, но и подлежащие ткани, сохраняющиеся более 7-14 дней. При распаде некротизированных элементов сыпи образуются дефекты тканей с последующим рубцеванием. Поражение отдельных участков тела (кончиков пальцев, носа) иногда ведет к их отторжению. Тяжелые формы менингококкемии могут сопровождаться носовым, кишечным, маточным кровотечением, кровоизлияниями на глазном дне. Нередко поражается сердце (миокардиты).
Хроническая или рецидивирующая форма менингококкемии наблюдается редко. Продолжается от нескольких недель до нескольких лет и характеризуется интермиттирующей или постоянной лихорадкой, с экзантемой в виде эксудативной эритемы на коже, развитием артритов, эндокардитов, гепатитов, менингитов через несколько недель или месяцев от начала заболевания. В периоды ремиссий температура тела нормальная, сыпь бледнеет и исчезает. В периферической крови — лейкоцитоз, увеличенная СОЭ, в моче — умеренная протеинурия.
В 70% случаев на 3-4 день заболевания на коже и слизистых появляются герпетические высыпания, из пузырьков иногда удается выделить менингококк, вирус герпеса. Поражения суставов встречаются в 3-6% случаев. Артриты, как правило, развиваются в конце первой недели болезни (на 5-7 сутки). Чаще страдают мелкие суставы пальцев рук — они отечны, гиперемированы, дети держат пальчики растопыренными; могут поражаться и крупные суставы (чаще голеностопные и локтевые). Исход артритов обычно благоприятный. Иридоциклит, эндофтальмит наблюдаются крайне редко (на нашем материале не были отмечены ни в одном случае). Исход менингококкемии, исключая молниеносную форму, при правильном лечении благоприятный.
Менингококковый менингит (10-12% из числа генерализованных форм) начинается обычно остро, бурно, родители могут указать не только день, но и час, когда заболел ребенок. В других случаях менингит развивается вслед за назофарингитом или менингококкемией. Температура поднимается до высоких цифр; появляется сильная распирающего характера головная боль, боль в глазных яблоках, повторная рвота, не связанная с приемом пищи и не облегчающая состояние больного; резкая гиперестезия ко всем видам раздражителей — к прикосновениям, яркому свету, громким звукам. У части детей отмечается адинамия, сонливость, безучастность к окружающему; у большинства же, особенно у старших, — беспокойство, психоэмоциональное возбуждение. Возможна спутанность сознания, галлюцинации бред.
Уже с первых часов болезни резко выражены все признаки поражения мозговых оболочек (ригидность затылочных мышц, симптомы Кернига, Брудзинского и другие), что характерно именно для менингококковых менингитов. Иногда, как проявление корешкового синдрома, возникает сильная боль в животе, которая в отдельных случаях дает повод заподозрить аппендицит.
Симптом Кернига.
У больного менингитом, лежащего на спине, невозможно разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в коленном и тазобедренном суставах (в норме это можно сделать). У новорожденных симптом Кернига является физиологичным и сохраняется до 3 мес.
Верхний симптом Брудзинского состоит в сгибании ног и подтягивании их к животу при попытке сгибания головы к груди. В норме ноги сгибаться не должны.
У детей раннего возраста заболевание может начинаться с резкого крика, беспокойства, общих судорог. Менингеальные симптомы у них выражены менее отчетливо, но часто положительным бывает симптом Лессажа или "подвешивания" (ребенок поднятый за подмышечные области поджимает к животу ноги и держит их в согнутом положении). Важным симптомом является выбухание или напряжение большого родничка. В отдельных случаях, при явлениях токсикоза с обезвоживанием, возможно западение родничка (гипотензивный синдром). Ввиду резкой гиперестезии дети сильно беспокоятся при пеленании, отказываются идти на руки.
Глубокие рефлексы чаще оживлены, но при выраженной интоксикации могут быть снижены. Иногда отмечаются пирамидные симптомы — анизорефлексия (разница в объеме и силе рефлексов на левои и правои сторонах), симптом Бабинского, клонус стоп, тремор конечностей. При среднетяжелых и тяжелых формах менингококковых менингитов возможно вовлечение в патологический процесс отдельных черепных нервов. Поражение глазодвигательных нервов проявляется преходящим косоглазием, легким птозом, иногда анизокорией (разница в велечине зрачков); при вовлечении лицевого нерва возникает асимметрия лица. Особого внимания требует расстройство слуха, которое возникает иногда уже с первых дней заболевания. Нарушения слухового анализатора возможны на различных уровнях и при отсутствии своевременно начатого активного лечения могут привести к частичной или полной глухоте. В то же время, диагностика их, особенно у детей раннего возраста, затруднительна, в связи с чем следует фиксировать на этом внимание родителей.
При своевременно начатом лечении менингококковый менингит обычно протекает благоприятно. Интоксикация держится от 3-х до 7-8 дней, санация ликвора наступает уже на 7-10 дни болезни. Затяжное течение болезни наблюдается редко: при поздно начатой или нерациональной терапии.
Менингоэнцефалит относится к числу редких форм МИ (3-6%). Начинается остро с высокой лихорадки, выраженной интоксикации. Появляются сильная головная боль, рвота, нарастают общемозговые расстройства — нарушения сознания различного характера: спутанность, оглушенность, бред, галлюцинации, резкое возбуждение или угнетение, сопорозное состояние. На этом фоне уже с 1-2 дня болезни возникают очаговые симптомы: поражение отдельных черепных нервов, корковые и подкорковые параличи или парезы. Часто наблюдаются общие или локальные судороги. Длительность заболевания 4-6 недель. Течение очень тяжелое; прогноз неблагоприятный — высокая летальность, частые остаточные явления в виде эпилепсии, гидроцефалии, задержки умственного развития.
Смешанная форма (менингококкемия и менингит) является наиболее частой (47-55%). Клиническая картина складывается из сочетания симптомов обеих форм инфекции, выраженных в различной степени. В одних случаях преобладают симптомы поражения мозговых оболочек и общемозговые нарушения, в других — поражение кожных покровов и явления менингококкового сепсиса.
Гипертоксические (сверхострые, молниеносные) представляют серьезную угрозу жизни детей и наблюдаются во время эпидемических вспышек на различных административных территориях с частотой от 8 до 45% из числа генерализованных форм МИ. Определенную роль в развитии гипертоксических МИ играет также измененная реактивность организма вследствие перенесенных незадолго до заболевания различных инфекций, травм, профилактических прививок, аллергических реакций, которые могут сенсибилизировать организм и способствовать развитию гиперергических состояний. В прошлом почти все больные гипертоксическими формами погибали. В настоящее время летальность составляет 30-46%.
Характерно развитие шока при МИ в течении 1-3 часов и даже за 30-40 мин от появления сыпи и через 8-12 часов после пика подъема температуры. При отсутствии адекватной терапии смерть наступает через 20-48 часов от начала заболевания или 5-20 часов от момента появления сыпи. Наиболее опасно развитие гипертоксических форм МИ для детей 1 года жизни, у которых происходит катастрофически быстрое нарастание симптомов болезни, часто заканчивающиеся летальным исходом. Предрасполагающими факторами являются особенности иммуногенеза детей этого возраста (недостаточность антителообразования), склонность к гиперергическим реакциям за счет физиологической симпатикотонии, несовершенство строения сосудистой стенки, морфофункциональные особенности головного мозга (гидрофильность мозговой ткани), склонность к отеку, судорожным проявлениям. При гипертоксических или молниеносных формах заболевание развивается бурно, появляется озноб, боль в мышцах, суставах, в животе, рвота, жидкий стул, температура до 40-41 ° С и уже в первые 6-8 часов появляется геморрагическая сливная сыпь с некрозами на лице, груди. Могут быть кровоизлияния в склеру, конъюнктиву, носовые, желудочные, почечные, маточные кровотечения. Температура тела снижается до нормы, появляется резкая бледность с цианотичным оттенком, АД падает, пульс нитевидный, тахикардия более 140 ударов в мин, одышка, нарушается сознание. При прогрессировании заболевания на коже появляются крупные синие пятна („трупные пятна"), перемещающиеся при перемене положения тела больного, судороги, развивается острая почечная недостаточность, анурия. При отсутствии заместительной терапии больные погибают.
Лечение локализованных форм менингококковой инфекции.
Носители менингококка госпитализации не подлежат.
Госпитализация больных назофарингитами осуществляется по эпидпоказаниям (при наличии в квартире детей дошкольного возраста и лиц, работающих в детских дошкольных учреждениях и невозможности изоляции больных на дому). При носительстве и назофарингите назначается антибактериальная терапия (левомицетин, ампициллин, рифампицин и др.), сульфопрепараты (сульфизоксазол, сульфадиазин). Препарат и дозу вам назначит врач. Через 3 дня после окончания курса проводится однократное бактериологическое обследование и при его отрицательных результатах ребенок может быть выписан в детский коллектив. При длительном носительстве (более 5 недель) проводится второй курс санации антибиотиками широкого спектра действия. Показаны общеукрепляющие, иммуномодулирующие, десенсибилизирующие препараты, а также средства, воздействующие местно на слизистую носоглотки: полоскания отварами ромашки, эвкалипта, раствором фурациллина и др., ультразвук, лазеротерапия, УФО.
Обязательно профилактическое лечение членов семьи, детей и персонала дошкольных учреждений, которое рекомендуется проводить немедленно после постановки диагноза у больного и его изоляции с применением принципов терапии локализованных форм.
Лечение больных генерализованными формами менингококковой инфекции.
При подозрении на менингококкемию (подъем температуры до высоких цифр, появление общей интоксикации, геморрагической сыпи) и менингит (острое начало заболевания, гипертермия, вялость или возбуждение, судороги, повторная рвота, головная боль, менингеальные симптомы) терапию следует начинают немедленно на дому с последующей госпитализацией больного в инфекционный стационар.
При быстрой (до 1 часа) госпитализации больного в стационар от введения антибиотиков рекомендуется воздержаться. При длительной транспортировке пациента при отсутствии клиники шока или при налаженной противошоковой терапии допустимо на дому в/м введение левомицетина сукцинат натрия в разовой дозе 25 мг/кг веса (суточная доза- 80-100 мг/кг веса, но не более 2 г/сут).
Следует фиксировать внимание на признаках, которые могут указывать на возможность развития гипертоксических форм МИ — острейшее начало, лихорадка до 40°С, озноб, быстрое нарастание сыпи, нарушение сознания, нитевидный пульс, так как при этой форме нарастание симптомов инфекционно-токсического шока может быть настолько быстрым, что в течение нескольких часов ведет к смертельному исходу. Поэтому необходимо проверить и отметить уровень артериального давления, частоту и качество пульса, дыхания, состояние кожных покровов, время последнего мочеиспускания . Нарастание бледности и цианоза, похолодание и синюшность кистей и стоп, увеличение геморрагической сыпи, особенно на лице и туловище, появление сливных элементов сыпи, падение АД ниже 80 мм рт. ст. мягкий, частый пульс, появление одышки и дыхательных расстройств; отсутствие мочеиспускания в течение 6 часов и более, возбуждение или затемнение и утрата сознания — являются признаками гипертоксической формы менингококковой инфекции. В основе ее лежит инфекционно-токсический шок с недостаточностью надпочечников или отек-набухание головного мозга с явлениями менингита или менингоэнцефалита. При этих признаках больному рекомендуется вызов на дом бригады интенсивной терапии, которая начинает реанимационные мероприятия на дому, продолжая их при транспортировке в стационар.
 Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
 КOММЕНТАРИИ
КOММЕНТАРИИ
Полезная информация, организации инвалидов, знакомства
Исторические данные менингококовой инфекции
Этиология менингококовой инфекции
Эпидемиология менингококовой инфекции
Патогенез и патоморфология менингококовой инфекции
Носоглотка — место первичной локализации. (Ворота инфекции) и размножение менингококков. В типичных случаях развитие инфекции имеет три стадии: назофарингит — менингококцемии — менингит. На любой стадии развития патологического процесса может остановиться. В большинстве случаев (85-90%) пребывание возбудителя на слизистой оболочке носоглотки не сопровождается заметными местными и общими изменениями и заканчивается транзиторным или более длительным здоровым носительством. Основной путь распространения менингококка в организме — гематогенный. Бактериемия сопровождается массивным распадом менингококков — токсемией. Бактериемия с токсемией приводят к поражению эндотелия сосудов. При бактериемии (менингококцемии) менингококка с кровью могут попадать в сосудистое сплетение и епендиму желудочков мозга, а через СМЖ — в подпаутинное полость. При менингококцемии поражается сосудистая оболочка глаз, что приводит к .. удеиту, иридоциклита, панофтальмит. Возможно развитие эндокардита, пневмонии, повреждение почек, надпочечников.
В патогенезе менингита важную роль играет гематоэнцефалический барьер (ГЭБ), который состоит из эндотелиальных клеток капилляров и микроглии. На «пропускных пунктах» ГЭБ осуществляется контроль не столько по размерам молекул, сколько за их безопасностью и необходимостью в данный момент в соответствующей структуре мозга. Биологически активные вещества — гистамин, серотонин, гепарин, кинины и система комплемента — существенно повышают проницаемость ГЭБ. Учитывая некоторые функциональные особенности головного мозга и окружающую его структурную систему, можно схематически так представить патогенез менингококкового менингита. И. Проникновение возбудителя через ГЭБ, раздражение рецепторов мягкой мозговой оболочки, ликвороутворюючих систем токсичными факторами и воспалительным процессом. II. Секреция цереброспинальной жидкости с увеличением ее клеточных и белковых составных частей. III. Нарушение циркуляции крови в мозговых и оболочечных сосудов, задержка резорбции ЦСР. IV. Отек и набухание мозга, гиереподразнення оболочек мозга и корешков черепных и спинномозговых нервов.
В мозговых оболочках происходят расширение сосудов, стаз,, экссудация, клеточная пролиферация по ходу сосудов, выход лейкоцитов в СМЖ, образования околососудистых инфильтратов, гнойное расплавление. Воспалительный процесс распространяется околососудистых (периваскулярными) пространствами в вещество головного мозга (менингоэнцефалит). Мягкая мозговая оболочка не растягивается, поэтому увеличение объема мозга вследствие его отека, а также увеличение количества спинномозговой жидкости приводят к мозговой гипертензии. В конечном итоге декомпенсация мозговой гипертензии может привести к смещению головного мозга вдоль церебральной оси, вклинение миндалин мозжечка в большое (затылочное) отверстие и ущемления продолговатого мозга с быстрым развитием паралича центра дыхания, а затем — сосудистого центра.
В патогенезе особо тяжелых форм менингококковой инфекции, особенно менингококцемии, ведущую роль играет инфекционно-токсический шок. Он проявляется как острый сосудистый коллапс на фоне тяжелой интоксикации. Токсемия приводит к гемодинамических расстройств и нарушения микроциркуляции в органах и тканях, в диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома), резкого нарушения метаболических процессов, водно-электролитного равновесия функции эндокринных желез. Прогрессирующий инфекционно-токсический шок может стать причиной тяжелого поражения надпочечников, почек (шоковая почка) с последующим развитием острой их недостаточности.
Мягкая мозговая оболочка и мозг при менингите набухшие, гиперемированы, напряженные, мозговые закрутки сглажены. На мягкой мозговой оболочке обнаруживают скопления гнойной или серозно-гнойной массы желтого, желто-серого или зеленовато-серого цвета. Скопление гноя на поверхности полушарий большого мозга иногда образует своеобразный гнойный чепец или шапочку. С оболочек головного мозга воспалительный процесс может распространяться на оболочки спинного мозга, черепные нервы. Если течение болезни длительное, вследствие чрезмерного скопления экссудата в мозговых желудочках и гиперсекреции цереброспинальной жидкости развивается острая воспалительная водянка головного мозга, особенно значительное у младенцев.
При менингококцемии обнаруживают типичные изменения в сосудах, тромбозы, кровоизлияния в различных органах, нередко — в надпочечниках. Септические формы менингококковой инфекции характеризуются сосудистыми и дегенеративными изменениями паренхиматозных органов — септическая селезенка ", гломерулонефрит, эндокардит; признаков поражения головного и спинного мозга и их оболочек может не быть.
