Мононуклеоз что такое и как лечится
Содержание:
| Инфекционный мононуклеоз | |
|---|---|
 |
|
| МКБ-10 | B 27.0 27.0 |
| МКБ-10-КМ | B27.0 , B27.9 и B27 |
| МКБ-9 | 075 075 |
| МКБ-9-КМ | 075 [1] [2] |
| DiseasesDB | 4387 |
| MedlinePlus | 000591 |
| eMedicine | emerg/319 med/1499 med/1499 ped/705 ped/705 |
| MeSH | D007244 |
Инфекцио́нный мононуклео́з (mononucleosis infectiosa, боле́знь Фила́това, анги́на моноцита́рная, лимфобласто́з доброка́чественный) — острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени, селезёнки и своеобразными изменениями состава крови.
Содержание
История [ править | править код ]
На инфекционную природу этого заболевания указал ещё Н. Ф. Филатов в 1887 году, который первым обратил внимание на лихорадочное заболевание с увеличением лимфатических узлов и назвал его идиопатическим воспалением лимфатических желез. Описанное заболевание долгие годы носило его имя — болезнь Филатова. В 1889 году немецкий учёный Эмиль Пфайффер (нем.) русск. описал аналогичную клиническую картину заболевания и определил его как железистую лихорадку с поражением зева и лимфатической системы. С введением в практику гематологических исследований были изучены характерные изменения состава крови при этом заболевании, в соответствии с которыми американские учёные Т. Спрэнт и Ф. Эванс назвали заболевание инфекционным мононуклеозом. В 1964 году М. А. Эпштейн и И. Барр выделили из клеток лимфомы Бёркитта герпесоподобный вирус, названный в их честь вирусом Эпштейна — Барр, который позднее с большим постоянством обнаруживали при инфекционном мононуклеозе.
Эпидемиология [ править | править код ]
Источником инфекции является больной человек, в том числе со стёртыми формами болезни, и вирусоноситель. От больного человека к здоровому возбудитель передаётся воздушно-капельным путём, чаще всего со слюной (например, при поцелуе, отсюда название «поцелуйная болезнь», при использовании общей посуды, белья, постели и т. п.), возможна передача инфекции при переливании крови. Заражению способствуют скученность и тесное проживание больных и здоровых людей, поэтому нередки вспышки заболевания в общежитиях, интернатах, лагерях, детских садах.
Мононуклеоз называют также «болезнью студентов», так как клиническая картина заболевания развивается в подростковом и молодом возрасте. Около 50 % взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14-16 лет, у мальчиков — в 16-18 лет. К 25-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза. Однако у ВИЧ-инфицированных возобновление активности вируса может наступать в любом возрасте.
Этиопатогенез [ править | править код ]
Возбудитель — ДНК-геномный вирус Эпштейна — Барр рода Lymphocryptovirus подсемейства Gammaherpesvirinae семейства Herpesviridae. Вирус способен реплицироваться, в том числе в В-лимфоцитах; в отличие от других вирусов герпеса он не вызывает гибели клеток, а напротив, активирует их пролиферацию. Вирионы включают специфические антигены: капсидный (VCA), ядерный (EBNA), ранний (ЕА) и мембранный (МА) антигены. Каждый из них образуется в определённой последовательности и индуцирует синтез соответствующих антител. В крови больных инфекционным мононуклеозом сначала появляются антитела к капсидному антигену, позднее вырабатываются антитела к ЕА и МА. Возбудитель малоустойчив во внешней среде и быстро гибнет при высыхании, под действием высокой температуры и дезинфектантов.
Инфекционный мононуклеоз — только одна из форм инфекции вирусом Эпштейна — Барр, который также вызывает лимфому Беркитта и носоглоточную карциному. Его роль в патогенезе ряда других патологических состояний недостаточно изучена.
Симптомы [ править | править код ]
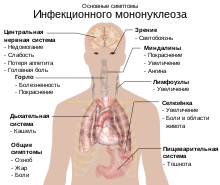
Инкубационный период может достигать 21 дня, обычно составляет около недели. Период болезни до двух месяцев. В комплексе или выборочно (в разное время) могут проявляться следующие симптомы:
- слабость;
- катаральный трахеит, бронхит;
- частые головные боли, мигрень, головокружения;
- боль в мышцах и суставах (чаще всего в результате лимфостаза);
- повышение температуры тела;
- боли в горле при глотании (ангина);
- воспаление и увеличение лимфатических узлов, их болезненность (чем больше узел, тем большее давление может оказываться на чувствительные нервные окончания) (без медикаментозного вмешательства в течение болезни на протяжении длительного периода времени (несколько месяцев/лет) наблюдается не только качественное увеличение уже воспалённых лимфоузлов, но и увеличение их числа, например, вялотекущее преобразование одного узла в цепочку из трёх);
- увеличение печени и/или селезёнки;
- появление в крови атипичных мононуклеаров, увеличение доли одноядерных элементов (лимфоциты, моноциты);
- увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям;
- частые поражения кожного покрова вирусом Herpes simplex virus («простой герпес» или Вирус простого герпеса первого типа), обычно в области верхней или нижней губы.
Заболевание может также протекать в атипичной форме, характеризующейся отсутствием или, напротив, чрезмерной выраженностью какого-либо из основных симптомов инфекции (например, появление желтухи при желтушной форме мононуклеоза). Кроме того, следует различать острую и хроническую форму заболевания.
Как только ярко выраженные симптомы первичной инфекции исчезают, они чаще всего не появляются вновь. Хотя однажды инфицированный пациент становится носителем вируса на всю жизнь. [6]
Осложнения [ править | править код ]
Как правило, болезнь проходит бесследно, однако возможны достаточно серьёзные осложнения.
Неврологические осложнения редки, могут включать в себя энцефалит, судороги, синдром Гийена-Барре, периферическую нейропатию, вирусный менингит, миелит, парез черепно-мозговых нервов, психоз. Энцефалит может дебютировать в виде мозжечковой дисфункции или протекать в виде генерализованной быстропротекающей нейроинфекции (по типу энцефалита, вызванного вирусом простого герпеса), однако в большинстве случаев выздоровление наступает самостоятельно.
Гематологические осложнения могут включать:
Легкая преходящая гранулоцитопения или тромбоцитопения возникает примерно у 50 % больных. Тяжелые случаи, связанные с бактериальной инфекцией или кровотечениями, развиваются реже.
Разрыв селезёнки может иметь тяжелые последствия. Причиной его является увеличение селезёнки и отек её капсулы, максимальных значений который достигает на 10-21 день с момента заболевания. Лишь у половины больных с этим состоянием отмечались травмы живота. Как правило, разрыв сопровождается болевым синдромом, однако иногда развивается безболезненная гипотензия.
Осложнения со стороны дыхательной системы редки, включают обструкцию верхних дыхательных путей из-за глоточной или паратрахеальной лимфаденопатии; обычно хорошо лечится кортикостероидами. Протекающие бессимптомно интерстициальные лёгочные инфильтраты возникают, как правило, у детей и обычно диагностируются по результатам рентгена.
Осложнения со стороны печени включают повышение уровня аминотрансфераз (в 2-3 раза от нормы, с возвращением к норме в течение 3-4 недель); возникают примерно у 95 % больных. В случае развития желтухи или более серьёзного повышения печёночных ферментов требуется исключение других причин гепатита.
Лечение [ править | править код ]
Специфическая терапия не разработана. Лечение симптоматическое, общеукрепляющее. Из-за риска разрыва селезёнки рекомендовано ограничение физической нагрузки в первые 1-1,5 месяца. Рекомендуется одеваться теплее. При осложнениях требуются антибиотики (для борьбы с бактериями при ослабленном иммунитете).
Инфекционный мононуклеоз — болезнь вирусной этиологии, которая проявляется острым воспалением миндалин, повышением температуры тела, увеличением печени, селезёнки и лимфоузлов. Специфическим признаком патологии является появление в крови атипичных мононуклеаров. Отсюда и другое название патологии — моноцитарная ангина.
Что такое мононуклеоз
Мононуклеоз, возбудителем которого является вирус Эпштейна-Барр, относится к герпесвирусным инфекциям. Возбудитель является герпесвирусом 4 типа и имеет тропность к лимфоидной ткани. Это свойство определяет то, какие органы поражаются: миндалины, лимфатические узлы, печень и селезёнка. Вирус нестойкий во внешней среде, чувствительный к большинству дезинфицирующих средств
Вирусный мононуклеоз может приводить к развитию лимфопролиферативных и онкологических заболеваний. Это связано с тем, что вирус Эпштейна-Барр обладает не только лимфотропным, но и онкогенным действием. Однако развиваются онкологические заболевания только в тех случаях, когда иммунная система человека не справляется с вирусом.
Что такое мононуклеоз
Инкубационный период мононуклеоза составляет от 14 до 40 дней. Это значит, что в этот период человек уже инфицирован, но любые клинические проявления болезни у него отсутствуют. Заболевание может протекать бессимптомно, но даже в этот период человек выделяет вирус и способен заразить других. Дети болеют чаще, гендерных различий нет.
Причины заболевания и пути передачи инфекции
Мононуклеоз, причиной которого является инфицирование вирусом Эпштейна-Барр, передаётся воздушно-капельным путём. Заболевание относится к антропонозам, то есть источник инфекции — больной человек. Выделение вируса из организма больного начинается с появления первых симптомов и продолжается около 1,5 месяца. Кроме того, источником инфекции могут быть больные со стёртыми формами болезни и вирусоносители, внешне здоровые люди.
Инфекционный мононуклеоз передаётся через слюну. Заболевание является низкоконтагиозным, поэтому передача вируса происходит только при тесном контакте. Часто человек инфицируется через слюну во время поцелуев. Возможна передача вируса при переливании крови или пересадке органов, но это встречается крайне редко.
Мононуклеозная ангина у детей может развиваться другими путями, например при использовании инфицированной посуды или игрушек. Возможен трансплацентарный путь передачи инфекции, то есть от матери ребёнку через плаценту.
Симптомы
Заболевание может иметь острую или хроническую форму, типичное или атипичное течение. От этого зависят симптомы мононуклеоза. К типичным признакам при острой форме относятся:
- Ангина. В виде катарального, а затем гнойного тонзиллита.
- Лихорадка. Температура повышается до фебрильных цифр с первого дня заболевания и держится на таком уровне до 2 недель.
- Увеличение лимфоузлов. Поражаются преимущественно передние и задние шейные лимфоузлы.
- Гепатоспленомегалия. Синдром, характеризующийся одновременным увеличением селезёнки и печени (источник: Википедия).
Для атипичного течения мононуклеоза характерна стёртая симптоматика. Могут наблюдаться только некоторые характерные признаки. Например, ангина при нормальном размере лимфатических узлов и печени. Увеличение лимфатических узлов и лихорадка, без признаков поражения миндалин. Или же на первый план выходят нетипичные симптомы: сыпь на коже, желтушность.
Реже встречается хронический мононуклеоз, который длится от нескольких месяцев до года. Переход заболевания в хроническую форму связан с ослаблением иммунитета и наблюдается при разных видах иммунодефицита. Клинические симптомы протекают в более лёгкой форме, однако имеют склонность к рецидиву.
Инфекционный мононуклеоз: инкубационный период, симптоматика (сыпь, лимфоузлы, ангина)
Симптомы и признаки острой формы заболевания
Острая форма мононуклеоза начинается с продромального периода. Этот период характеризуется неспецифическими признаками мононуклеоза. Появляются общие симптомы слабости, усталости. Возникают признаки воспаления верхних дыхательных путей в виде заложенности носа, кашля. Также повышается температура тела до 38°С. Все вышеперечисленные симптомы встречаются и при других инфекционных заболеваниях. На этом этапе невозможно отличить мононуклеоз от ангины или респираторных вирусных инфекций.
Через несколько дней появляются специфические симптомы инфекционного мононуклеоза:
- Острый тонзиллит в виде мононуклеозной ангины. Первым признаком является боль в горле. Вначале тонзиллит имеет катаральный характер, при осмотре горла миндалины увеличены и отёчны, но признаков гнойного воспаления нет. Затем тонзиллит приобретает гнойный характер. Интенсивность боли увеличивается, при осмотре миндалин можно увидеть гнойные пробки.
- Лимфаденопатия. Лимфатические узлы увеличиваются симметрично с двух сторон. Наиболее выражены изменения в задних и передних шейных лимфоузлах. Их размеры достигают 1-2 см, при пальпации узлы плотные, не спаянные.
- Увеличение печени. Гепатомегалия развивается не сразу, чаще спустя 1-2 недели. В ряде случаев наблюдается не только увеличение органа, но и нарушение его функции. Проявляется это в виде гепатита.
- Увеличение селезёнки. Селезёнка, как и печень, увеличивается через 7-10 дней после появления первых признаков болезни. На самочувствие это может не влиять, однако существует риск разрыва селезёнки.
Повышение температуры тела — это постоянный симптом заболевания. При мононуклеозе лихорадка возникает остро и держится более 2 недель.
Иногда наблюдается боль в области живота, которая может быть связана с 2 факторами: увеличением печени или лимфатических узлов брыжейки.
У 15% больных появляется сыпь на коже. Она локализуется на спине, животе, реже на верхних конечностях. Часто сыпь при мононуклеозе появляется после введения антибиотиков (пенициллинового ряда) в виде аллергической реакции. В половине случаев наблюдается периорбитальный отёк. С первых дней заболевания возникает симметричная отёчность верхних век.
Высыпания при мононуклеозе
Симптомы хронического мононуклеоза
Реже болезнь мононуклеоз приобретает хроническое течение. После перенесённой первичной инфекции вирус остаётся в организме, находясь в иммунных клетках. При снижении иммунитета происходит реактивация вируса (повторное развитие инфекции). К реактивации инфекции могут приводить разные состояния, которые сопровождаются подавлением иммунитета:
- сопутствующие инфекционные заболевания;
- обострение хронической соматической патологии;
- заболевания крови;
- ВИЧ-инфицирование;
- другая патология иммунной системы.
В этом случае развивается хронический мононуклеоз. Длительность болезни составляет более 6 месяцев. Заболевание может иметь волнообразный или постоянный характер. В первом случае наблюдаются периоды ремиссии и обострения, то есть симптомы могут уменьшаться и вновь появляться. Во втором случае клинические признаки заболевания присутствуют всё время.
При хронической форме мононуклеоза у взрослых возникают те же симптомы, что и при остром течении. Однако в этом случае симптомы длятся более полугода. Наблюдается общая слабость, субфебрильная температура, увеличение лимфоузлов и селезёнки. Часто присоединяются признаки гепатита: желтушность, появление в крови цитолитических ферментов.
Доктор Комаровский о хроническом мононуклеозе
Хронический мононуклеоз у детей также является признаком снижения иммунитета и персистенции вируса. Ребёнок может жаловаться на длительное повышение температуры, постоянную усталость и слабость, снижение внимания. Также наблюдаются изменения со стороны лимфатических узлов, печени и селезёнки. У детей на фоне мононуклеоза возможно развитие интерстициальной пневмонии.
Диагностика
Диагностика мононуклеоза базируется на сочетании характерных симптомов и лабораторного исследования. Заподозрить заболевание и поставить предварительный диагноз можно по клиническим проявлениям (ангина, лимфаденопатия, гепатоспленомегалия, лихорадка). Однако существуют заболевания, которые клинически похожи на мононуклеоз. Поэтому для окончательной диагностики, то есть для выявления возбудителя инфекционного мононуклеоза, используют лабораторные методы исследования.
Иногда для оценки состояния больного применяются инструментальные методы. Например, ультразвуковое исследование (УЗИ) брюшной полости для визуализации печени и селезёнки.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Методы лабораторной диагностики
Специфическая диагностика включает следующие лабораторные исследования:
- Общий анализ крови (ОАК). Для первых дней заболевания характерно снижение уровня лейкоцитов. Затем их уровень повышается за счёт увеличения числа лимфоцитов и моноцитов. Наиболее специфическим признаком при диагностике инфекционного мононуклеоза является выявление атипичных мононуклеаров (вироцитов). Их количество достигает 15-20% от всего числа лейкоцитов. При выявлении вироцитов в крови другие методы диагностики могут не применяться.
- Иммуноферментный анализ (ИФА). Используется в том случае, если в ОАК не выявлены атипичныемононуклеары, а клинические проявления указывают на мононуклеоз. При помощи этого методы выявляются антитела. При острой форме появляются IgM-антитела, которые исчезают через 3-4 месяца после болезни. Они не появляются после реинфекции или рецидива. Выявление IgG-антител свидетельствует о перенесённом заболевании. Антитела этого класса сохраняются всю жизнь.
- Полимеразная цепная реакция (ПЦР). Как и ИФА, ПЦР используется для подтверждения или исключения диагноза мононуклеоз, если в крови не выявлены вироциты. Метод позволяет выявить ДНК вируса.
К неспецифическим лабораторным методам относится проведение биохимического анализа крови (печёночный комплекс). Этот анализ назначается для оценки состояния печени.
Серология, ИФА, ПЦР при вирусе Эпштейна-Барр, положительный и отрицательный результат
С какими заболеваниями можно спутать мононуклеоз
Мононуклеозоподобный синдром встречается и при других заболеваниях:
- аденовирусная инфекция;
- цитомегаловирусная инфекция;
- лимфогранулематоз;
- дифтерия миндалин.
При хроническом течении заболевание можно спутать с первичными проявлениями ВИЧ-инфекции. Их объединяет длительное повышение температуры до субфебрильных цифр, увеличение лимфатических узлов.
В начальном периоде инфекционный мононуклеоз похож на ангину или респираторные инфекции. Поэтому при признаках ангины необходимо оценивать состояние печени и селезёнки. С этой целью врач проводит пальпацию и перкуссию органов. Если они увеличены, то необходимо дальнейшее обследование.
Как лечить мононуклеоз
Этиотропного, то есть направленного на борьбу с причиной, лечения не существует. Поэтому в большинстве случаев лечение мононуклеоза направлено на устранение симптомов и укрепление общего состояния организма. С этой целью назначается постельный режим, обильное тёплое питьё, лечебная диета. Для профилактики осложнений (разрыва селезёнки) ограничивается физическая нагрузка. При тяжёлом течении применяются медикаментозные препараты.
Медикаментозное лечение
В случае тяжёлого течения коротким курсом (3-5 дней) назначаются глюкокортикостероиды (Преднизолон). При лёгкой и средней степени тяжести лечение инфекционного мононуклеоза носит симптоматический характер:
- При лихорадке (более 38,5°С) назначаются жаропонижающие средства. Детям можно давать Парацетамол или Ибупрофен. Недопустимо применение ацетилсалициловой кислоты у детей до 14 лет.
- При выраженном воспалении применяются местные антисептики в виде полосканий. Если сильно беспокоит боль в горле, назначаются таблетки для рассасывания, в состав которых входит местный анестетик.
- Иногда назначаются антибактериальные средства. Прежде чем лечить инфекционный мононуклеоз антибиотиками, нужно убедиться в том, что бактериальная инфекция присутствует. Это может быть гнойная ангина или бактериальная пневмония. Кроме того, будут характерные изменения в анализе крови. Антибиотиками выбора являются макролиды, например Азитромицин.
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых
Мононуклеоз» и беременность
Мононуклеоз при беременности проявляется такими же симптомами. Особенности протекания заболевания связаны с действием вируса на плод.
Вирус Эпштейна-Барр может проникать через плаценту, поэтому возможно инфицирования плода. Риск трансплацентарной передачи инфекции тем больше, чем меньше срок беременности. При инфицировании беременной женщины в 1 и 2 триместре у плода могут возникать пороки развития. В 3 триместре есть риск преждевременных родов.
Влияние вируса Эпштейна-Барр (ВЭБ) на беременность
Можно ли повторно заболеть мононуклеозом
После заболевания мононуклеозом в организме вырабатываются стойкие антитела, которые защищают от повторного инфицирования, поэтому чаще всего повторно не болеют. В редких случаях возможна реинфекция.
Рецидив заболевания возникает, если иммунитет человека сильно снижен. Например, при иммунодефицитных заболеваниях (СПИД), лечении иммуносупрессорами. Повторно заразиться мононуклеозом можно при угнетении иммунитета, когда иммунные клетки не выполняют свои функции.
Профилактика заболевания
Специфический профилактики (вакцины) при мононуклеозе не существует. В случае установленного контакта с источником инфекции можно ввести специфический иммуноглобулин. Это метод пассивной иммунизации, то есть в организм вводят непосредственно антитела. Однако работает это только при условии, что человек ещё не болен. Остальные профилактические методы относятся к неспецифическим:
- проветривание помещения;
- использования индивидуальной посуды и игрушек;
- тщательная влажная уборка.
Профилактика осложнений заключается в освобождении от физической нагрузки на 6 месяцев.
Мононуклеоз – это острая инфекция, которая поражает лимфатическую систему организма. Болезнь протекает с острой лихорадкой, иногда увеличивая селезенку и печень. Она приводит к возникновению ангины, снижению иммунитета. Сейчас точно известно, что вирус Эпштейн Барр инфекционный мононуклеоз вызывает практически всегда. Врачи относят его к группе герпесных. Источником распространения болезни является больной человек, а заражение происходит при непосредственном контакте, через загрязненные предметы обихода или воздушно-капельным путем.
Причины возникновения мононуклеоза
Механизмы передачи мононуклеоза просты: через слюну, слизь, слезы. Заболевание передается и через поцелуи, поэтому инфекцию прозвали: «болезнь поцелуев». Вирус, один раз поселившись в организме, остается там навсегда, и даже если он не активен, то легко передается другим людям. Основные причины возникновения у человека болезни мононуклеоз:

- слабый иммунитет;
- серьезные психические или физические нагрузки;
- перенесенный стресс;
- несоблюдение правил гигиены;
- пользование общим бельем, посудой, полотенцами.
Симптомы и признаки заболевания
Инфекция мононуклеоза у больного характеризуется следующими симптомами болезни:
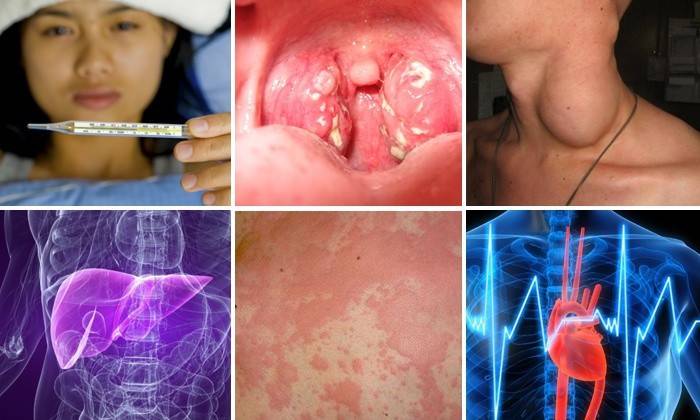
- Лихорадка. Повышается температура, что означает развитие деятельности микробов или их ядов в теле человека. Происходит озноб, повышенное потоотделение.
- Ангина. Возникает боль в горле при глотании, воспалительный процесс на слизистых и увеличение миндалин.
- Поражение лимфатических узлов. Увеличиваются лимфоузлы и ткани вокруг них, как правило, под челюстью, что указывает на распространение очага инфекции.
- Поражение селезенки и печени. Это провоцирует возникновение в области живота болевых ощущений разной степени. К 10-му дню болезни может наблюдаться желтушность кожных покровов.
- Сыпь на коже. Исчезает после затухания острых симптомов мононуклеоза.
- Изменение картины крови. Диагностируется врачом после сдачи анализов наличием в крови мононуклеаров, а также увеличением лимфоцитов и моноцитов.
- Патология мышц сердца, поджелудочной железы. Возникает при тяжелых формах инфекционного мононуклеоза у детей с пониженным иммунитетом.
Способы лечения болезни мононуклеоз
Вирусный мононуклеоз относится к инфекциям самоограничивающимся, поэтому даже при отсутствии лечения болезнь может постепенно пройти самостоятельно. Но для того, чтобы инфекция прошла быстрее, не перерастая в хроническую форму, а риск развития осложнений был минимальным, больным людям рекомендуется проводить определенное лечение по назначению врача. Мононуклеоз легко лечится на дому, при этом назначается постельный режим и диета, но специальной терапии против этой болезни медики еще не разработали.
Медикаментозное лечение

- «Ацикловир». Так как мононуклеоз – это вирусная инфекция, то врачи рекомендуют принимать противовирусные препараты, уменьшающие секрецию вируса Эпштейн-Барра. «Ацикловир» взрослым пациентам назначают 200 мг 5 раз/сутки. Период лечения болезни препаратом – 5 дней. Детская доза до 2-х лет составляет половину взрослой, но требует постоянного контроля врача. При беременности применение препарата возможно только в исключительных случаях.
- «Виферон». Относится не только к противовирусным, но и к иммуномодуляторным препаратам. Лекарство повышает иммунитет, помогая организму бороться с болезнью. Назначают мазь или гель «Виферон» при первых или рецидивирующих инфекциях слизистых оболочек для наружного применения. Он оказывает действие на слизистую в очаге поражения, на которую наносится тонким слоем 3 раза/сутки в течение одной недели.
- «Парацетамол». Убирает болевые синдромы при мононуклеозе различного генеза (лихорадка, головная боль). Способ применения: 1-2 таблетки 4 раза/сутки на протяжении 3-4 дней.
- «Фарингосепт». Обезболивающий препарат, который помогает снять симптомы атипичной ангины. Назначают по 4 табл/сутки, которые следует рассасывать до растворения. Курс лечения длится 3-4 дня.
Народные средства против вируса

Симптомы вирусного мононуклеоза облегчают с помощью следующих народных рецептов:
- Отвар из капусты. Наличие большого количества витамина С позволяет быстро снять симптомы лихорадки. Для этого вымойте капустные листья, залейте их водой и варите на слабом огне в течение 5 минут. Затем пусть отвар настоится до остывания, и принимайте его по 100 мл каждый час до снижения температуры тела.
- Для уменьшения болей в горле нужно полоскать его отваром ромашки и плодов шиповника. Для его приготовления возьмите 150 г сушеных цветков ромашки, 1 ст. л. аптечного шиповника, заварите в термосе, дайте настояться в течение 2 часов. После чего полощите горло через каждые 1-1,5 часа до полного его восстановления.
- Для уменьшения интоксикации организма и повышении иммунитета при вирусной болезни нужно приготовить отвар из цветков календулы, шалфея ромашки. Для этого возьмите свежие или сухие травы в равных пропорциях, залейте кипятком и поставьте на водяную баню на 15 минут. После того, как отвар остынет, пейте по 150 мл 3 раза в день до полного выздоровления.
Возможные осложнения и последствия
Болезнь опасна своими осложнениями. Вирус обладает онкогенной активностью, вот почему после мононуклеоза нельзя быть на солнце в течение 3-4 месяцев. Хотя инфекция мононуклеоза очень редко заканчивается летально, не исключено после болезни развитие воспаления головного мозга, двухстороннего поражения легких с тяжелым кислородным голоданием. Редко, но при тяжелом протекании заболевания возможен разрыв селезенки. У детей с ослабленным иммунитетом инфекционный мононуклеоз может привести к гепатиту, основным признаком которого является желтуха.
Прогноз и профилактика заболевания
В 90% случаях выявления инфекционной болезни мононуклеоз прогноз благоприятный. Однако после перенесенной инфекции организм остается слабым. Снижение иммунитета на фоне болезни может продлиться до 6 месяцев, поэтому показано общее укрепление организма: регулярное промывание горла и носа отварами из трав, закаливание, прием витаминных комплексов, правильное питание, частое нахождение на свежем воздухе.
К какому врачу обратиться для диагностики заболевания

Лечением мононуклеоза занимается врач-инфекционист. Этого специалиста легко найти в любой инфекционной больнице городского или районного масштаба. Доктор отвечает за диагностику и лечение мононуклеоза и других вирусных болезней. Он изучает причины возникновения болезни и механизм развития инфекции в каждом индивидуальном случае, определяя клиническую картину с помощью бакпосевов, анализов крови и мочи, биохимических исследований, УЗИ, рентгена, электрокардиографии, ирригоскопии.
Видео: как передается мононуклеоз и как его вылечить
Детский мононуклеоз чаще развивается в возрасте после 10 лет, а младенцы до 1 года практически не болеют этой инфекционной болезнью. Это связано с тем, что детки в этом возрасте не общаются со сверстниками и с большим количеством взрослых, которые заразны. В организм ребенка вирусная болезнь попадает, как правило, через слизистую оболочку верхних дыхательных путей, откуда и начинается его путешествие по организму. Давайте посмотрим в видео мнение известного детского врача доктора Комаровского о том, как лучше лечить инфекционный мононуклеоз:
Отзывы
Анастасия, 21 год, г. Кемерово: Всегда думала, что любое повышение температуры и покраснение горла нужно сразу лечить антибиотиками. Но мононуклеоз возвращался ко мне с периодичностью раз в год. Фармацевт в аптеке посоветовала мне купить противовирусный «Ацикловир», отказаться от антибиотиков, часто полоскать горло содой и солью. Болезнь прошла уже на 3 сутки.
Владлен, 32 года, г. Тула: У сына 5 лет увеличились миндалины, а слизистую горла покрыл белый налет. Анальгин не помогал, температура держалась на уровне 38 на протяжении 2 дней. Детский врач диагностировала мононуклеоз, и прописала «Декатилен» для горла и промывание носа 1 раз в час теплым соляным раствором. На следующий вечер температура спала, а через неделю сын выздоровел от мононуклеоза.
Нина, 54 года, г. Москва: Никогда не признавала медикаменты, а заболев вирусным мононуклеозом, не стала их покупать. Воспользовалась советами народной медицины и сбивала температуру, протирая тело тканевой салфеткой, смоченной в уксусном растворе, горло полоскала каждый час настоем ромашки, пила чай с малиной. Через 2 дня я уже была здорова и вышла на работу
>
