Область таза у мужчин
Содержание:

Провести качественное обследование малого таза у мужчин можно многими способами, но почти все они имеют либо лучевую нагрузку, либо нуждаются в применении хирургических методов. В отличие от них МРТ малого таза у мужчин позволяет обнаружить практически все возможные патологии, не прибегая к радиоактивным и болезненным для пациентов диагностическим исследованиям.
МРТ как незаменимая диагностика мочеполовой системы у мужчин
Благодаря возможностям магнитно-резонансной томографии стало доступно выявление патологий мужской мочеполовой системы на начальных стадиях их развития. Это способствует их скорейшему излечению и препятствует переходу в хроническую стадию, трудно поддающуюся терапевтическим методам.
Вовремя диагностированное и излеченное заболевание практически не оставляет последствий и не ведет к дисфункциям мужских половых органов, обеспечивая сильному полу качественную социальную и личную жизнь. Сочетание таких качеств, как не инвазивность, быстрота, высокая точность и информативность позволяет выявлять при помощи МРТ органов малого таза у мужчин заболевания, неподвластные для других методов диагностики.
Данное обследование широко применяется в хирургии, урологии и колопроктологии. Исследование обеспечивает распознавание патологий прямой кишки, мочевого пузыря, мочеточников, предстательной железы, семявыносящих протоков, семенных пузырьков, мошонки, сосудов и лимфоузлов малого таза, нижней части брюшины и других органов, расположенных в данной области.
Современная аппаратура оснащена специальными программами, подавляющими погрешности, которые создает жировая прослойка, и способными распознавать сигналы, отражающиеся от скопления жидкости в различных органах. Это делает МРТ уникальным и сверхточным методом диагностирования.
Общие показания к обследованию малого таза у лиц мужского пола
МРТ малого таза для мужчин довольно частое назначение, потому что показывает она как крупные патологические очаги, так и мельчайшие структурные нарушения тканей, недоступные для других методов. К магнитно-резонансной томографии прибегают не только для подтверждения различных патологий, выявленных при наличии определенных симптомов, но и после прохождения менее информативных обследований.
Также она может послужить профилактическим приемом, обнаружив первичные изменения тканевой структуры органов, которые не требуют применения терапии – им может быть достаточно перемены образа жизни или устоявшегося поведения пациента. МРТ проводится в тазовом отделе:
- при травмах, ушибах нижней части живота, половых органов;
- болезненных ощущениях в пояснично-крестцовом отделе позвоночника;
- нарушении мочеиспускания и эректильной функции;
- подозрении на наличие новообразований;
- патологиях сосудов малого таза;
- осложнениях, связанных с послеоперационным периодом;
- при врожденных аномалиях почек, мочеточников и половых органов;
- инфекционных и воспалительных процессах мочеполовой системы;
- острой боли, при наличии камней в мочевом пузыре или в его протоках.
Данная процедура зачастую назначается после осмотра узкими специалистами – хирургами, онкологами или урологами. Также она может быть рекомендована после УЗИ, если требуется подтверждение диагноза на основе предыдущих результатов, подвергающимся некоторым сомнениям со стороны диагностов. В зависимости от стадии, на которой выявлено заболевания, напрямую зависят скорость и успех назначенной терапии. Поэтому не стоит затягивать с посещением соответствующих специалистов и усугублять развитие заболевания с большой вероятностью возникновения осложнений.
Какие болезни мужской половой сферы можно выявить с помощью МРТ малого таза?
Тонкая и скрупулезная диагностика мужских половых органов при современных возможностях медицины без МРТ теперь не представляется возможной. С ее помощью и без дополнительных усилий детально изучаются малейшие части органов или практически незаметные для других обследований патологически измененные очаги. Во многих случаях, связанных с расстройствами мужской половой сферы, одними из первых проводится диагностирование предстательной железы (простаты), органов мошонки, а также паховых каналов.
Обследование простаты
Простата – мужской орган, наиболее часто подвергающийся различным патологиям, особенно онкологического характера. После 40 лет всем лицам мужского пола, независимо от вида и рода профессиональной деятельности, рекомендовано ежегодно посещать уролога и проходить осмотр предстательной железы.
При малейших подозрениях в нарушениях функций врач может назначить МРТ простаты, которая позволит обнаружить новообразования как злокачественного, так и доброкачественного характера. Процедура обеспечит распознавание даже незначительных узловых скоплений и даст необходимую информацию для проведения их дифференцированного анализа.
При обследовании хорошо просматривается распространенность патологического процесса, прорастания стенок мочевого пузыря и прямой кишки, степени поражения семенных пузырьков, железистой капсулы, жировой клетчатки и увеличенных лимфоузлов. Полнота полученных данных даст возможность врачу определиться с назначением наиболее эффективного лечения и достичь оптимального результата в кратчайшие сроки.
МРТ предстательной железы позволяет:
- детально изучить структуру органа, локализацию и распространенность патологического процесса, поражение окружающих тканей и лимфатических узлов;
- обнаружить доброкачественные (аденома) и злокачественные новообразования, острые и хронические очаги воспаления;
- дифференцировать стадии онкологических процессов c высокой вероятностью достоверности;
- определить мельчайшие изменения в тканях железы на начальных стадиях возникновения патологии;
- контрастирование в динамике позволяет оценить не только кровоснабжение железы, но и размеры пораженного участка, что важно при выборе терапевтической тактики.
Для проведения пункции на взятие биопсии необходимо выявить четкую локализацию патологического очага, поэтому заранее обязательно следует пройти МРТ. А вот после взятия биоматериала процедуру не стоит делать ранее, чем через 1–1,5 месяца, так как в железе могут остаться кровяные сгустки, которые исказят полученные данные.
Обследование мошонки и паховых каналов
Для диагностирования патологий органов мошонки и паховых каналов МРТ стало незаменимым методом, обеспечивающим тщательное изучение мельчайших структур. Никакой другой не дает подобной возможности провести оценку пораженным участкам данной области, не подвергая пациента вредным или болезненным воздействиям.
При проведении МРТ в области паха и мошонки успешно выявляются и детально оцениваются:
- патологии лимфоузлов – их увеличение, нарушение структуры, образование вторичных изменений;
- опухоли яичек и их придатков;
- болезни сосудов яичка, его придатков и семенного канатика;
- врожденные аномалии развития яичка: атрофия (уменьшение размера или объема), дистопия (патологическое расположение), крипторхизм (недоопущение в мошонку);
- травмы мошонки: гематомы, кровоизлияние, нарушение целостности тканей, размер повреждений и их локализация;
- наличие грыж в паховых каналах (с изучением содержимого грыжевого мешка).
Благодаря такому тщательному исследованию врачу доступно увидеть даже незначительные изменения и составить полную картину патологического состояния диагностируемого органа, что очень важно при назначении терапии.
Подготовка к диагностике малого таза
Чтобы подготовиться к МРТ малого таза, обследуемому не потребуется совершать каких-либо сложных действий. Однако для качественной визуализации исследуемой области и для получения достоверных результатов необходимо придерживаться некоторых рекомендаций.
За сутки до проведения диагностики нужно исключить из привычного рациона продукты, содержащие в своем составе грубую клетчатку (овощи, особенно капусту, фрукты), черный хлеб, кисломолочную продукцию и газированные напитки. Для того чтобы избежать повышенного газообразования, подготовка включает в себя прием активированного угля (2 таблетки на 10 кг веса) или любых других сорбентов, например, Эспумизана.
Для мужчин с нормальным функционированием кишечника достаточно утром перед процедурой обычного его опорожнения, а для страдающих запорами следует сделать очистительную клизму. За полчаса до начала обследования необходимо принять 2–3 таблетки спазмолитического препарата – «Но-шпа» или подобного по действию средства, способствующего снятию мышечного тонуса в малом тазу.
Рекомендуется, кроме направления от лечащего врача, взять все медицинские документы, касающиеся области обследования – выписки с историй болезни, результаты ранее проводимых анализов. Это поможет диагносту точнее спланировать проведение процедуры.
Ход обследования
Непосредственно перед процедурой пациенту необходимо снять с себя все металлические (за исключением титановых) предметы – очки, часы, зубные протезы или слуховой аппарат. Все остальные, например, украшения или часы лучше не одевать при посещении диагностических мероприятий подобного характера.
Обследуемый укладывается на кушетку томографа, для полной неподвижности его тело иногда могут зафиксировать в случае, если нет уверенности, что сможет вылежать без движений на протяжении диагностирования. В отдельных ситуациях назначается одноразовый прием седативных средств.
Сама процедура длится не более 20–40 минут, не доставляя пациенту никаких неприятных или болезненных ощущений. Для того чтобы шум работающего аппарата не мешал, можно воспользоваться берушами и вдобавок отдохнуть во время обследования. При применении контрастного усиления для повышения точности полученных результатов время процедуры увеличивается примерно в 2 раза за счет ожидания распространения вводимых веществ по клеткам тканей.
МРТ не оказывает никакого влияния на состояние пациента, поэтому после окончания процедуры и получения расшифрованных результатов прошедший обследование может заниматься любой привычной для него деятельностью без каких-либо ограничений.
Тазовая полость — это анатомическое пространство, ограниченное костями таза. В зависимости от пола, строение этой части тела отличается. У женщины область более защищена, так как в ней расположены важные органы для зачатия и вынашивания ребенка. Более подробно увидеть различия можно на схемах строения женских и мужских органов малого таза. Травмирование тазовой полости чревато анальным недержанием, нарушением репродуктивной функции, патологиями мочеполовой системы.
Анатомия малого таза у мужчин и женщин
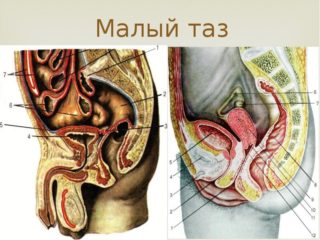 В медицине малым тазом (на лат. pelvis minor) называют совокупность костей и мягких тканей, расположенных ниже пограничной линии. У мужчин таз уже и длиннее, у женщин — короче и шире. Это объясняется детородной функцией, заложенной в женском организме природой. Мужской скелет, в свою очередь, должен быть выносливым, крепким и выдерживать разнообразные нагрузки. Выход из малого таза замыкается тазовой и мочеполовой диафрагмами, образованными из мышц и фасций.
В медицине малым тазом (на лат. pelvis minor) называют совокупность костей и мягких тканей, расположенных ниже пограничной линии. У мужчин таз уже и длиннее, у женщин — короче и шире. Это объясняется детородной функцией, заложенной в женском организме природой. Мужской скелет, в свою очередь, должен быть выносливым, крепким и выдерживать разнообразные нагрузки. Выход из малого таза замыкается тазовой и мочеполовой диафрагмами, образованными из мышц и фасций.
Мочеполовую диафрагму у мужчин прободает мочеполовой канал, у женщин — мочеиспускательный канал и влагалище. У обеих через нее проходит прямая кишка.
Особенности этой области, характерные для обоих полов:
- изменчивость объема, формы и положения органов;
- несколько оперативных доступов к органам.
Для проведения осмотров и хирургических вмешательств на органах малого таза существуют отдельные специализации — гинекология и урология.
Костная система
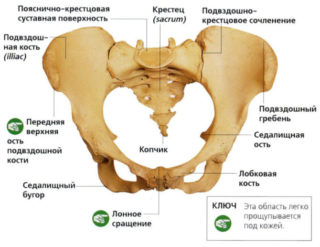 Верхними границами тазового пояса являются подвздошные гребни. Их можно прощупать самостоятельно, если положить руки по обе стороны чуть ниже талии. Длинные костные образования тянутся от крестца и огибают боковые поверхности туловища.
Верхними границами тазового пояса являются подвздошные гребни. Их можно прощупать самостоятельно, если положить руки по обе стороны чуть ниже талии. Длинные костные образования тянутся от крестца и огибают боковые поверхности туловища.
Сам таз — симметричное костное образование (на фото справа). Состоит из крестца с копчиком, пары безымянных и пары тазовых костей. В свою очередь, каждая безымянная включает в себя три соединенных между собой кости:
Местом их сочленения служит вертлужная впадина — глубокая ямка покрытая хрящом. По краю плоской и изогнутой подвздошной кости образуется подвздошный гребень. Сзади, спереди и снизу он окружен подвздошными остями. На задней боковой внутренней поверхности подвздошной кости находится крестцово-подвздошное сочленение. Книзу кость переходит в седалищную, а затем в седалищный бугор. Справа и слева эта зона покрыта мышечной и жировой тканью, что создает для человека опору при сидении.
Впереди и книзу подвздошная кость срастается с лобковой или лонной. Правая и левая сторона лона сращены между собой при помощи хряща. Для пальпации этого участка достаточно найти треугольник под животом.
У женщин большие вертела бедер выступают сильнее, чем у мужчин. Количество жировой ткани в этой зоне у них преобладает. Визуально создается впечатление, что нижняя часть значительно шире плеч.
Связки и мышцы
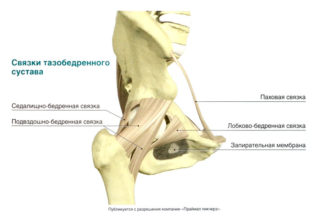 Суставы и связки обеспечивают соединение левой и правой частей тазовой полости. В образовании лонного сращения участвуют несколько элементов:
Суставы и связки обеспечивают соединение левой и правой частей тазовой полости. В образовании лонного сращения участвуют несколько элементов:
- симфизиальные поверхности лобковых костей;
- межлобковый диск;
- верхняя лобковая связка;
- нижняя дугообразная лобковая связка.
Также связки укрепляют крестцово-подвздошную суставную капсулу. По дорсальным поверхностям костей проходят дорсальные связки, а по вентральным — вентральные. От крестца к седалищному бугру проходят крестцово-остистая и крестцово-бугорная связки. С их помощью большие и малые седалищные вырезки превращаются в седалищные отверстия.
За соединение костей с позвоночным отделом отвечает подвздошно-поясничная связка. Она осуществляет сгибание и супинацию бедра в тазобедренном суставе, сгибает поясничный отдел позвоночника при фиксированной ноге.
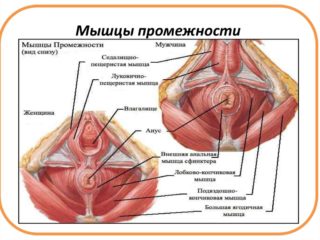 Мышцы малого таза называются леваторами (на фото справа). Они очень эластичны, способы сильно сокращаться и растягиваться. Основная задача — поддержание брюшной полости. Другие функции тазовой мышечной группы:
Мышцы малого таза называются леваторами (на фото справа). Они очень эластичны, способы сильно сокращаться и растягиваться. Основная задача — поддержание брюшной полости. Другие функции тазовой мышечной группы:
- удерживают органы в анатомически правильном положении;
- способствуют нормальному функционированию органов;
- препятствуют недержанию мочи и кала.
Будучи в тонусе, мышцы помогают женщинам получать удовольствие от интимной близости и облегчают процесс естественных родов.
Для укрепления тазовых мышц разработана специальная система упражнений по Кегелю. Они направлены на сохранение тонуса, улучшение кровообращения и стимуляцию обновления клеток. Чтобы достичь долговременного эффекта, занятия должны быть регулярными.
Мускулатура таза состоит из двух слоев:
- промежности — поверхностного слоя волокнистых мышц;
- тазовой диафрагмы — глубокого слоя плотных, больших мышц.
Волокнистые мышцы направлены изнутри наружу и переплетают три отверстия: сфинктер, уретру и влагалище. Последнее характерно только для женщин. Влагалище представляет собой эластичную мышечную трубку длиной 7-12 см. Его стенки состоят из внутреннего, среднего и наружного слоев. Средний — это гладкий мышечный каркас, пучки которого направлены в продольном направлении. В верхней части он переходит в мускулатуру матки.
Нижний отдел влагалища намного крепче верхнего, однако и он со временем может терять свою упругость. Чтобы управлять процессом сжатия вагинальных мышц, достаточно изменять внутрибрюшное давление.
Для развития управления внутрибрюшным давлением существуют пневматические тренажеры. Самый популярный — вагинальные шарики.
Кровоснабжение, лимфатическая система и иннервация
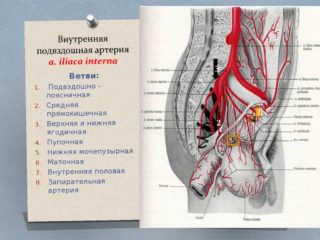 Приток крови к малому тазу и нижним конечностям обеспечивают протоки, отходящие от брюшной аорты. Самую главную роль в этой системе выполняет внутренняя подвздошная артерия. Дополнительные сосуды, участвующие в кровообращении:
Приток крови к малому тазу и нижним конечностям обеспечивают протоки, отходящие от брюшной аорты. Самую главную роль в этой системе выполняет внутренняя подвздошная артерия. Дополнительные сосуды, участвующие в кровообращении:
- верхняя прямокишечная артерия;
- яичниковые артерии;
- срединная крестцовая артерия.
Внутренней подвздошной артерией называется медиальная ветвь общей подвздошной артерии. Её длина составляет около 4 см, у некоторых достигает 6 см. В области седалищного отверстия сосуд делится на передний и задний стволы. От них отходят висцеральные и париетальные ветви, образующие сосудистую систему малого таза.
Висцеральные ветви направлены к органам таза, а париетальные — к стенкам таза.
К висцеральным ветвям внутренней подвздошной артерии относятся:
- верхние пузырные артерии;
- маточная артерия;
- средняя прямокишечная артерия;
- внутренняя срамная артерия.
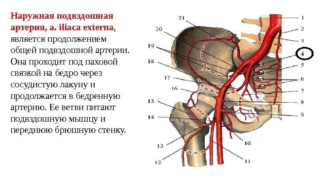 Париетальные ветви представлены следующими сосудами:
Париетальные ветви представлены следующими сосудами:
- подвздошно-поясничная артерия;
- латеральная крестцовая артерия;
- ягодичные артерии;
- запирательная артерия.
Отток крови к сердцу происходит по венам или их сплетениям. В частности, по внутренней и наружной подвздошным венам.
Лимфатическая система таза представлена несколькими группами узлов:
- Подвздошные. Располагаются вдоль общей и наружной подвздошных артерий. Получают лимфу от нижних конечностей, ягодиц, промежности и нижней части брюшной стенки.
- Внутренние подвздошные. Принимают лимфу от крупных тазовых органов и стенок таза. Проходят вдоль одноименной артерии.
- Крестцовые. Собирают лимфу от прямой кишки и задней стенки таза. Находятся на передней поверхности крестца.
Отводящие лимфатические сосуды перечисленных групп отлично анастомозируют с нижней полой и воротной венами.
Лимфо-венозные анастомозы таза представляют опасность при наличии у женщины рака половых органов. Это увеличивает риск попадания опухолевых клеток в кровеносное русло.
Приятные или болезненные ощущения передаются мозгу при помощи нервных окончаний. Если система работает правильно, следует проанализировать ситуацию и выявить причину дискомфорта.
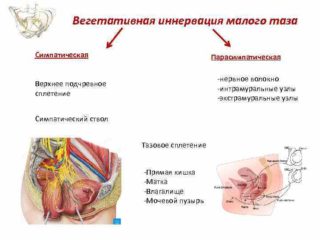 В иннервации органов малого таза задействованы два вида нервной системы:
В иннервации органов малого таза задействованы два вида нервной системы:
- Соматическая (анимальная). Передает импульсы от кожи, мышц, надкостницы, костей большого таза и париетальной брюшины.
- Автономная (вегетативная). Представлена верхним подчревным сплетением, крестцовыми нервами и тазовым отделом симпатического ствола. Нервные волокна расположены в половых органах, мочевом пузыре, мочеточниках, слепой и прямой кишке, червеобразном отростке.
Нервные окончания вегетативной нервной системы отличаются от соматической неполным миелиновым покрытием. Это существенно замедляет процесс прохождения по ним болевого импульса. Для человека боль ощущается как плохо локализованная, разлитая. Дискомфорт невозможно определить при пальпации.
Иннервацию сигмовидной и прямой кишки, треугольника мочевого пузыря, уретры, верхних отделов влагалища, шейки матки и крестцово-маточных связок обеспечивают сенсорные волокна парасимпатической системы. Боль в перечисленных областях резкая, иррадиирующая в ягодицы, поясницу или нижние конечности.
Симпатические волокна служат связующим звеном между центральной нервной системы (ЦНС) и дном матки, внутренней поверхностью маточных труб, широкими связками матки, дном мочевого пузыря, аппендиксом, куполом слепой кишки. Симптомы любых патологических процессов в этих зонах локализуются в нижней части живота.
Импульсы от яичников, латеральных двух третей маточных труб, мочеточников и окружающих их клетчаточных пространств двигаются по афферентным волокнам к спинному мозгу. Они отвечают за болезненные ощущения в околопупочной области.
Выделительные органы
Неотъемлемой частью таза являются выделительные органы. Здесь находятся мочевой пузырь и мочеточники, уретра, прямая кишка и анальное отверстие. В зависимости от пола расположение элементов меняется. Основные отличия между мужской и женской выделительными системами:
- У женщины мочевой пузырь находится в нижней части таза: перед влагалищем и мочеточниками, позади лобковой кости. Длина уретры — 3-4 см.
- У мужчин мочевой пузырь занимает пространство между лобковой костью и прямой кишкой. Уретра значительно длиннее и проходит через пенис.
Мочевой пузырь выполняет функцию резервуара для мочи. С задней стороны к нему присоединены два мочеточника. Когда накапливается достаточное количество жидкости, нервные импульсы поступают в мозг и человек получает позывы к мочеиспусканию. Стенки пузыря очень эластичны, поэтому легко растягиваются. Процесс выведения мочи происходит через уретру (мочеиспускательный канал). Так как у женской половины этот орган шире и короче, они мочатся чаще и быстрее.
В пищевой цепочке завершающим звеном является прямая кишка. Орган имеет изгибы в местах прохождения крестца и копчика. У женщин также проходит через промежность и прилегает к стенке влагалища.
В прямой кишке происходит процесс полного расщепления пищи и накопления каловых масс. Просвет замыкают сфинктеры, которые при получении сигнала от головного мозга способствуют прохождению кала.
Зона вокруг ануса, где слизистая оболочка переходит в кожу, называется геморроидальной. В ней могут образовываться геморроидальные узлы.
Половая система
На половую систему возложена одна из важнейших функций человека — репродуктивная. Любые патологии в этой зоне могут привести к бесплодию или трудностям с зачатием. Избежать этого поможет только регулярный осмотр у гинеколога или уролога, сдача анализов и знание своего организма.
Каждый человек обязательно должен владеть информацией о том, как устроена его половая система. У женщины она состоит из следующих органов:
- малые и большие половые губы;
- клитор;
- гимен (девственная плева или корона);
- яичники;
- фаллопиевые трубы;
- матка;
- влагалище.
Для размножения наибольшую ценность представляют яйцеклетки. Их созревание происходит в яичниках. После они выходят наружу и двигаются по маточным трубам к матке. Если зачатие в этот период не происходит, наступает менструация.
Мужская половая система тоже состоит из внешних и внутренних половых органов. К ним относятся:
- половой член;
- мошонка;
- яички;
- придатки яичек;
- простата;
- семявыводящие протоки;
- уретра.
Образование и созревание сперматозоидов происходит в яичках. Во время полового акта они смешиваются с семенной жидкостью и выталкиваются при эякуляции.
В яичках синтезируются мужские половые гормоны — тестостерон и андроген. Наибольшее влияние они оказывают в период полового созревания.
Промежность
Ошибочно считать промежность частью исключительно женского организма. В действительности термином характеризуют комплекс мягких образований, расположенных между лобковыми костями спереди, седалищными буграми по бокам и копчиком сзади. Пространство занято мышцами и фасциями (оболочками из соединительной ткани).
Условно промежность можно поделить на две части: переднюю (мочеполовую диафрагму) и заднюю (диафрагму таза). Границей между ними служит линия, соединяющая седалищные бугры. У женщин через переднюю диафрагму проходит влагалище и мочеиспускательный канал, а у мужчин — только мочеиспускательный канал. В области задней диафрагмы находится анальное отверстие.
Промежность, как и любая другая зона, подвержена различным заболеваниям. Здесь может появится фурункул или герпес, опрелости, инфекционные поражения, грыжи. У девочек в раннем возрасте и взрослых мужчин встречаются специфические опухоли — тератомы. Образования имеют высокий шанс стать злокачественными. Основными симптомами любой патологии считается резкая боль, отечность, кровотечение.
Синдром хронической тазовой боли (СХТБ) — это собирательное название нескольких патологических состояний, объединенных общим симптомом: постоянным или периодическим дискомфортом в области малого таза.
Обычно под хронической тазовой болью понимается острый или хронический простатит, но сводить все к одному единственному заболеванию в корне неверно. Следует разобраться в вопросе подробнее.

Самой частой причиной хронических болей в области таза является простатит, однако, не исключены и другие виды заболеваний
Вероятные причины
Описываемый синдром представляет собой полиэтиологическое состояние. Он может быть вызван целым рядом патологических заболеваний:
- Воспаление простаты. Наиболее распространенная и вероятная причина болей у мужчин. Простатит — это дегенеративное поражение тканей предстательной железы. Далеко не всегда инфекционно-воспалительного происхождения. Согласно данным европейских урологов, на инфекционную природу простатита приходится не более 10% всех клинических случаев. В силу особенностей патологического процесса наименование синдрома хронической тазовой боли считается более предпочтительным.
- Проктит. Это заболевание характеризуется воспалительным поражением прямой кишки. Речь идет как о острой, так и о хронической форме.
- Орхит. Воспалительное поражение яичек различного генеза.
- Эпидидимит. Поражение придатков яичек.
- Цистит. Воспаление мочевого пузыря.
- Уретрит. Заболевание уретры.
- Пиелонефрит.
Нужно отметить. Понятие синдрома хронической тазовой боли применимо не только к мужчинам. Однако вероятные причины состояния у представительниц слабого пола совершенно иные.
Клиническая картина
Единственное, что объединяет все описанные патологии — это болевой синдром. Во всех случаях, тем не менее, он имеет особый характер.
Простатит
Поражение предстательной железы проявляется следующими симптомами:

Простатит — воспалительно-дегенеративное поражение предстательной железы
- Болевой синдром. Локализуется в области полового члена, лобка, анального отверстия, нижней части живота. По характеру боль ноющая, тянущая. Интенсивность дискомфорта выше при остро текущем процессе.
- Поллакиурия. Частые непродуктивные позывы к опорожнению мочевого пузыря. Проявляются как в дневное, так и в ночное время суток (хотя ночные позывы более характерны для гиперплазии простаты).
- Нарушения процесса мочеиспускания. Струя становится вялой, мочеиспускание может прерываться в самый разгар. Состояние объясняется отечностью и разрастание предстательной железы.
- Эректильная дисфункция. Развивается в результате нарушения синтеза тестостерона яичками, а также недостаточности сократительной функции предстательной железы.
Косвенным проявлением выступает невозможность нормального зачатия (относительное бесплодие).
Проктит
Проктит проявляется типичным симптомокомплексом:
- Интенсивные тянущие боли в области нижней части живота. Могут отдавать в поясницу, яички, половой член.
- Нарушения процесса дефекации. Чаще наблюдаются поносы, чуть реже — запоры.
- Тенезмы — ложные позывы к опорожнению кишечника.
- Диспепсические явления, вроде изжоги, тошноты, тяжести в животе.
Проктит нередко путают с типичным колитом кишечника. Отграничить одно заболевание от другого «на глаз» невозможно.

Орхит — воспаление яичка
Орхит
- Боли в области яичек. Отличаются высокой интенсивностью. Имеют тупой, стреляющий характер. Локализация типична.
- Гиперемия мошонки. Мошонка становится красной, отечной, особенно в месте поражения.
- Повышение температуры тела. Гипертермия достигает значительных показателей в 38-40 градусов.
- Болезненность в момент эрекции, эякуляции.
Так проявляется только острая форма болезни. При хроническом течении симптоматика смазана и представлена только незначительным болевым синдромом.
Эпидидимит
В целом, клиническая картина схожа с картиной орхита. Разграничить эти заболевания можно только посредством проведения специализированных исследований.
Цистит, уретрит
- Болями в нижней части живота.
- Частыми позывами к мочеиспусканию.
- Жжением и резями в процессе опорожнения мочевого пузыря.
- Частыми ложными позывами императивного характера.
- В некоторых случаях возможна полиурия — увеличение суточного диуреза.
Пиелонефрит

Пиелонефрит — воспаление чашечно-лоханочной системы почек
Воспаление почечных лоханок. Клинические проявления:
- Боли в пояснице и в области малого таза.
- Полиурия.
- Гематурия.
- Пиурия (в некоторых случаях с мочой выходит гной).
Насколько можно судить из приведенного перечня, симптомы различных заболеваний достаточно патогномоничны. Но стараться определить природу хронической тазовой боли своими силами не стоит. В обязательном порядке показана консультация врача. Важно отметить. Далеко не всегда синдром хронической тазовой боли имеет органическую природу. Часто происхождение болей чисто психосоматическое (т.н. неврогенные боли).
Классификация синдрома
Классификация синдрома хронической тазовой боли в урологической практике проводится, исходя из происхождения патологического процесса:
- Тип А. Воспалительный синдром.
- Тип В. Синдром невоспалительного генеза.
Диагностические мероприятия
Диагностикой и лечением синдрома хронической тазовой боли занимаются врачи-урологи. Более предпочтительно обращаться с указанной проблемой к урологу-андрологу. На первичной консультации специалист проводит устный опрос, оценивает жалобы больного, собирает анамнез жизни. Большое диагностическое значение имеет факт переохлаждения в прошлом, незащищенного полового контакта, перенесенного венерического заболевания. Дабы исключить изменения со стороны предстательной железы доктор прибегает к пальцевому исследованию органа. Так, специалист может оценить размеры и структуру простаты. При наличии воспаления — это неприятное исследование, тем не менее, перетерпеть его придется.
Затем требуется проведение ряда инструментальных и лабораторных исследований. Среди наиболее информативных методик обследования:
- Общий анализ крови. Дает возможность выявить наличие или отсутствие воспаления на генерализованном уровне.
- Общий анализ мочи.
- Анализ сока простаты. Одно из наиболее информативных исследований. По составу, плотности, объему, реакции вещества врачи могут выявить наличие поражения предстательной железы. Воспаление проявляется лейкоцитозом, в соке могут быть обнаружены патогенные микроорганизмы.
- Взятие мазка из уретры.
- Ультразвуковое исследование органов малого таза. В том числе яичек, придатков, предстательной железы.
- МРТ-диагностика. Назначается редко и только в спорных случаях. Порой отличить синдром хронической тазовой боли от неопластического процесса не так просто. Точку в вопросе призвано поставить томографическое исследование.
- Цистоскопия, уретроскопия. Минимально инвазивные эндоскопические исследования мочевого пузыря и уретры соответственно.
Вот лишь основные исследования. На деле же могут быть назначены и другие методики. Все решается на усмотрение лечащего специалиста.
Методы терапии

При хронических тазовых болях применяют, преимущественно, медикаментозное лечение
Методы лечения, преимущественно, консервативные, медикаментозные. Назначаются лекарственные препараты:
- Противовоспалительные нестероидного происхождения.
- Антибактериальные препараты. Необходимы для борьбы с инфекционным агентом (при его наличии).
- Спазмолитики. Облегчают болевой синдром, снимая спазм гладкой мускулатуры внутренних органов (в том числе мышц предстательной железы, мочевого пузыря).
- Фитопрепараты (Простамол и др.).
- Препараты животного происхождения (Витапрост и его аналоги).
Методы профилактики
Хроническую тазовую боль проще предотвратить, чем потом лечить. Достаточно прислушаться к нескольким простым советам:
- Нужно носить свободное нижнее белье.
- Все половые контакты должны быть защищенными: контрацепцию никто не отменял.
- Следует избегать переохлаждения.
- Все источники хронического инфекционного поражения потенциально способны повлиять на мочеполовую систему. Их нужно своевременно санировать.
Синдром хронической тазовой боли — многогранное явление. Дабы выявить первопричину состояния нужно пройти комплексное обследование у профильного специалиста. Только так можно рассчитывать на благоприятный прогноз.
