Трубная беременность что это
Содержание:

Внематочная беременность — это патологическое состояние беременности, при котором оплодотворённая яйцеклетка закрепляется в маточной трубе или в брюшной полости (в редких случаях). По медицинской статистике, внематочная беременность зафиксирована в 2,5% вариантах от общего числа беременностей, в 10% случаев она возникает повторно. Эта патология относится к категории повышенного риска для здоровья женщины, без оказания врачебной помощи она может привести к смертельному исходу.
По статистическим данным, рост частоты проявления внематочной беременности связывается с увеличением количества воспалительных процессов внутренних половых органов, увеличением числа хирургических операций с целью контроля над деторождением, пользование внутриматочными и гормональными средствами контрацепции, лечением отдельных форм бесплодия и искусственным оплодотворением.
При любом виде внематочной беременности вынашивание ребёнка невозможно, так как эта патология угрожает физическому здоровью матери.
Виды внематочной беременности
- брюшная (абдоминальная) — изредка встречающийся вариант, плодное яйцо может локализироваться на сальнике, печени, крестово-маточных связках и в прямокишечно-маточном углублении. Различается первичная абдоминальная беременность — имплантация оплодотворенной яйцеклетки происходит на органах брюшной полости и вторичная — после происшедшего трубного аборта яйцеклетка повторно имплантируется в абдоминальной полости. В отдельных случаях патологическая брюшная беременность донашивается до поздних сроков, представляя собой серьёзную угрозу жизни беременной. У большей части эмбрионов при абдоминальной имплантации обнаруживаются серьёзные пороки развития;
- трубная — плодное яйцо оплодотворяется в фаллопиевой трубе и не опускается в матку, а закрепляется на стенке маточной трубы. После имплантации может случиться остановка в развитии эмбриона, а в худшем варианте — произойдёт разрыв фаллопиевой трубы, что представляет серьезную угрозу для жизни женщины;
- яичниковая — частота возникновения менее 1%, подразделяется на эпиоофоральную (яйцо имплантируется на поверхности яичника) и интрафолликулярную (оплодотворение яйцеклетки и последующая имплантация проходит в фолликуле);
- шеечная — причиной возникновения считается кесарево сечение, ранее проведённый аборт, миома матки, перенос эмбриона при экстракорпоральном оплодотворении. Плодное яйцо фиксируется в районе шеечного канала матки.
Опасность внематочной беременности заключается том, что в процессе развития плодное яйцо вырастает в размерах и происходит увеличение диаметра трубы до предельного размера, растяжение достигает максимального уровня и возникает разрыв. При этом кровь, слизь и плодное яйцо попадают в брюшную полость. Нарушается её стерильность и возникает инфекционный процесс, со временем перерастающий в перитонит. Параллельно повреждённые сосуды сильно кровоточат, происходит массивное кровотечение в брюшную полость, что может привести женщину в состояние геморрагического шока. При яичниковой и брюшной внематочной беременности опасность возникновения перитонита так же высока, как и при трубной.
Возможные причины возникновения внематочной беременности
Основные факторы риска:
- инфекционно-воспалительные заболевания — ранее перенесенные или перешедшие в хроническую фазу — воспаления матки, придатков, мочевого пузыря считаются одной из основных причин возникновения внематочной беременности.
- Воспалительные процессы в яичниках и трубах (предыдущие трудные роды, множественные аборты, самопроизвольные аборты без обращения в медицинскую клинику), приведшие к фиброзу, появлению спаек и рубцеванию тканей, после чего происходит сужение просвета маточных труб, нарушается их транспортная функция, изменяется реснитчатый эпителий . Прохождение по трубам яйцеклетки затрудняется и возникает внематочная (трубная) беременность;
- врожденный инфантилизм маточных труб — неправильная форма, излишняя длина или извилистость при врожденном недоразвитии являются причиной неправильного функционирования фаллопиевых труб;
- выраженные гормональные изменения (сбой или недостаточность) — заболевания эндокринной системы способствуют сужению просвета маточных труб, нарушается перистальтика и яйцеклетка остается в полости маточной трубы;
- наличие доброкачественных или злокачественных опухолей матки и придатков — сужающих просвет маточных труб и мешающих продвижению яйцеклетки;
- аномальное развитие половых органов — врожденный аномальный стеноз маточных труб препятствует продвижению яйцеклетки к полости матки, дивертикулы (выпячивания) стенок фаллопиевых труб и матки затрудняют транспортировку яйцеклетки и являются причиной хронического воспалительного очага;
- наличие в анамнезе внематочных беременностей;
- изменение стандартных свойств плодного яйца;
- медлительные сперматозоиды;
- отдельные технологии искусственного оплодотворения;
- спазм маточных труб, возникающий вследствие постоянного нервного перенапряжения женщины;
- применение контрацептивов — гормональных, спиралей, средств экстренной контрацепции и пр.;
- возраст беременной после 35 лет;
- малоподвижный образ жизни;
- длительный прием препаратов, увеличивающих фертильность и стимулирующих овуляцию.
Симптоматика
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
- необычная менструация — скудные мажущие выделения;
- болезненные ощущения — боли со стороны пораженной маточной трубы, при шеечной или брюшной внематочной беременности — по средней линии живота. Изменения положения тела, повороты, наклоны и ходьба вызывают тянущие боли в определенных участках. При расположении плодного яйца в перешейке маточной трубы болезненные ощущения появляются на 5 неделе, а при ампульной (возле выхода в матку) — на 8 неделе;
- обильные кровотечения — чаще происходят при шеечной беременности. Расположение плода в шейке матки, богатой кровеносными сосудами, вызывает сильную кровопотерю и является угрозой для жизни беременной;
- кровянистые выделения — признак повреждения маточной трубы при трубной внематочной беременности. Наиболее благоприятный исход этого вида — трубный аборт, при котором плодное яйцо самостоятельно отделяется от места крепления;
- болезненное мочеиспускание и дефекация;
- шоковое состояние — потеря сознания, падение артериального давления, бледность кожи, синюшность губ, учащенный слабый пульс (развивается при наличии массивной кровопотери);
- боли с отдачей в прямую кишку и поясницу;
- положительный результат теста на беременность (в большинстве случаев).
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
- Прогрессирующую внематочную беременность — яйцо по мере вырастания внедряется в маточную трубу и постепенно ее разрушает.
- Самопроизвольно закончившаяся внематочная беременность — трубный аборт.
Основные признаки трубного аборта:
- кровянистые выделения из половых органов;
- задержка менструального цикла;
- субфебрильная температура тела;
- болевые ощущения, резко отдающие в подреберье, ключицу, ногу и задний проход (неоднократные приступы на протяжении нескольких часов).
При прорыве маточной трубы субъективно отмечается:
- сильнейшие болевые ощущения;
- снижение артериального давления до критических отметок;
- учащение пульса и дыхания;
- общее ухудшение самочувствия;
- холодный пот;
- потеря сознания.
Диагностика внематочной беременности
Предварительный диагноз «внематочная беременность» выставляется при характерных жалобах:
- задержка менструальных выделений;
- кровянистые выделения;
- боли разной характеристики. частоты и интенсивности;
- тошнота;
- болезненные ощущения в области поясничного отдела, внутренней поверхности бедра и прямой кишки.
Большинство пациенток жалуется на присутствие 3-4 признаков происходящих одновременно.
Оптимальная диагностика включает в себя:
- сбор полного анамнеза для исключения или определения вхождения в группы риска по внематочной беременности;
- осмотр врачом-гинекологом;
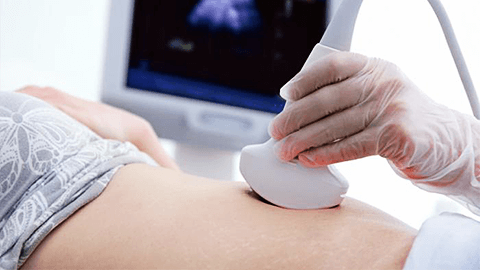
- проведение ультразвукового исследования для диагностирования беременности (после 6 недели от последней менструации) позволяет обнаружить следующие признаки: увеличение тела матки, точное расположение плодного яйца с эмбрионом, утолщение слизистых оболочек матки. Параллельно с этими признаками ультразвук позволяет обнаружить наличие крови и сгустков в брюшной полости, скопление кровяных сгустков в просвете маточной трубы, саморазрыв фаллопиевой трубы;
- выявление уровня прогестерона — низкая концентрация предполагает наличие неразвивающейся беременности;
- анализ крови на хгч (определение концентрации хорионического гонадотропина) — при внематочной беременности количество содержащихся гормонов увеличивается медленнее, чем при нормальном течении беременности.
Анализ на хгч проводится с периодичностью в 48 часов для определения содержания гормонов. В начальном периоде беременности уровень гормонов пропорционально увеличивается, что определяется хгч. Если уровень увеличивается не нормативно, он слабый или низкий, то проводится дополнительный анализ. Пониженное содержание гормонов в анализе на хорионический гонадотропин человека является признаком внематочной беременности.
Методом дающий практически 100% результат диагностики является лапароскопия. Ее проводят на завершающем этапе обследования.
Гистологическое исследование соскоба эндометрия ( при внематочной беременности покажет отсутствие ворсинок хориона и наличие изменений слизистой оболочки матки).
Гистеросальпингография (с введением контрастных веществ) применяется в особо сложных случаях диагностирования. Контрастное вещество, проникая в маточную трубу, неравномерно окрашивает плодное яйцо, демонстрируя симптом обтекания, подтверждая эктопическую трубную беременность.
Уточнение диагноза проводится исключительно в условиях стационара. План полного обследования назначается в зависимости от аппаратной и лабораторной оснащенности больницы. Наилучшим вариантом обследования является сочетание ультразвукового исследования и определения хорионического гонадотропина в анализе крови (мочи). Лапароскопия назначается в случаях крайней необходимости.
Диагностика и последующее лечение проводится при помощи специалистов:
- терапевт (общее состояние организма пациентки);
- гинеколог (исследование состояния внутренних половых органов, оценка и выставление предварительного диагноза);
- специалист ультразвукового исследования (подтверждение или опровержение ранее установленного диагноза);
- хирург-гинеколог (консультация и непосредственное проведение оперативного вмешательства).
Лечение
При раннем диагностировании патологии (до разрыва или повреждения стенок маточной трубы) назначаются медицинские препараты. Метотрексат рекомендуется для прерывания беременности, прием лекарства ограничивается одной или двумя дозами. При диагностике на ранних сроках хирургическое вмешательство не требуется, после приема препарата проводится повторное исследования крови.
Метотрексат прерывает беременность при определенных условиях:
- срок беременности не превышает 6 недель;
- показатель анализа хорионического гонадотропина человека не выше 5000;
- отсутствие кровотечений у пациентки (мажущих выделений);
- отсутствие сердечной деятельности у плода при ультразвуковом исследовании;
- нет признаков разрыва фаллопиевой трубы (отсутствуют интенсивные боли и кровотечение, показатели артериального давления в норме).
Лекарство вводится внутримышечно или внутривенно, весь период пациентка находится под наблюдением. Эффективность проводимых процедур оценивается уровнем хорионического гонадотропина человека. Снижение показателей хгч говорит об успешном варианте лечения, вместе с данным анализом проходит изучение функций почек, печени и костного мозга.
Применение Метотрексата может вызвать побочные эффекты (тошноту, рвоту, стоматит, диарею и пр.) и не гарантирует целостность маточных труб, невозможности трубного аборта и массивного кровотечения.
При позднем обнаружении внематочной беременности проводится хирургическое вмешательство. Щадящим вариантом является лапароскопия, при отсутствии необходимых инструментов назначается полноценная полостная операция.
Путем лапароскопии производят два вида оперативного вмешательства:
- Сальпингоскопия при эктопической беременности входит в число щадящих операций и сохраняет возможность дальнейшего деторождения. Эмбрион удаляется из маточной трубы через небольшое отверстие. Проведение методики возможно при размере зародыша до 20 мм и расположении плодного яйца в дальнем конце фаллопиевой трубы.
- Сальпингэктомия при внематочной беременности производится при значительном растяжении маточной трубы и возможном риске ее разрыва. Проходит иссечение поврежденной части маточной трубы, с последующим соединением здоровых участков.
Оперативное вмешательство при патологической беременности проводится экстренно или планово. Во втором варианте пациентку подготавливают к операции при помощи следующих диагностических процедур:
Период реабилитации

Период после проведенной операции, нормализует общее состояние организма женщины, устраняет факторы риска и реабилитирует репродуктивные функции организма. После проведения операции по извлечению плодного яйца следует проводить постоянную проверку гемодинамических показателей (для исключения внутренних кровотечений). Кроме того, назначается курс антибиотиков, обезболивающих препаратов и противовоспалительных средств.
Контролирование уровня хорионического гонадотропина проводится еженедельно и связано с тем, что при неполном извлечении частиц плодного яйца и случайном занесении на другие органы, возможно развитие опухоли из клеток хориона (хорионэпителиома). При нормативно проведенном хирургическом вмешательстве уровень хорионического гонадотропина должен снизиться вполовину по отношению к первоначальным данным. При отсутствии положительной динамики назначается Метотрексат, а при продолжающихся отрицательных результатах требуется радикальная операция с удалением фаллопиевой трубы.
В послеоперационном периоде рекомендуются физиотерапевтические процедуры с применением электрофореза и магнитотерапии для быстрейшего возобновления функциональности репродуктивной системы пациентки. Комбинированные оральные контрацептивы назначаются с целью предотвращения беременности (сроком не менее полугода) и для установления нормального менструального цикла. Повторная беременность, наступившая в краткие сроки после патологической внематочной беременности, несет в себе высокий уровень высокий уровень повторного развития этой патологии.
Первичная профилактика
Постоянный партнер и безопасность секса (использование индивидуальных средств защиты) снижает риск венерических заболеваний, а вместе с ними возможные воспалительные процессы и рубцевания тканей фаллопиевых труб.
Предотвращение внематочной беременности невозможно, но сократить риск летального исхода сможет динамическое посещение врача-гинеколога. Входящие в категорию повышенного риска беременные должны проходить полноценное обследование для исключения запоздалого определения эктопической беременности.
Для снижения риска появления внематочной беременности следует :
- вовремя заниматься лечением различных инфекционных болезней половых органов;
- при экстракорпоральном оплодотворении с необходимой частотой проходить исследование ультразвуком и сдавать анализы на содержание в крови хорионического гонадотропина;
- при смене полового партнера обязательно пройти анализы на ряд болезней, передающиеся половым путем;
- во избежание возникновения нежелательной беременности пользоваться комбинированными оральными контрацептивами;
- патологические болезни внутренних органов лечить в положенные сроки, не допуская перетекания болезни в хроническую форму;
- правильно питаться, придерживаясь наиболее подходящей организму диеты (не увлекаясь чрезмерными похудениями и скачкообразным набором или снижением веса);
- корректировать имеющиеся гормональные расстройства при помощи профильных специалистов.
При малейшем подозрении на возникновение внематочной беременности, требуется срочное обращение в гинекологическое отделение. Малейшее промедление может стоить женщине не только потери здоровья, но и возникновению бесплодия. Худшим вариантом необдуманного промедления может быть летальный исход.
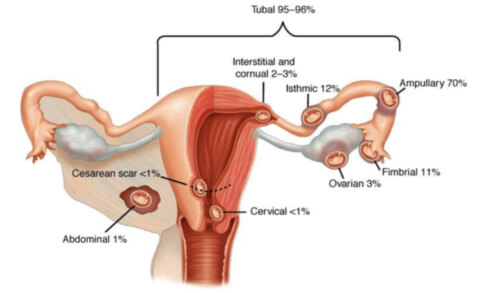
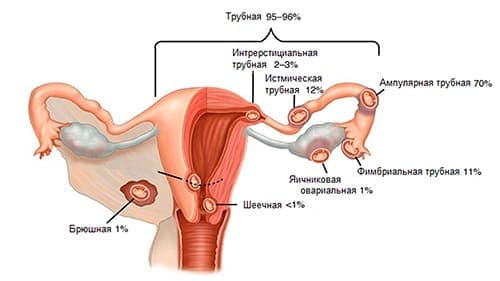
Среди всех случаев внематочного (эктопического) зачатия в 95% это трубная беременность. Это состояние, когда плодное яйцо крепится и развивается вместо полости матки в фаллопиевой трубе. Патология чревата опасными последствиями для репродуктивного здоровья и жизни женщины. Важно знать симптомы трубной беременности.
Причины возникновения

Схема трубной беременности
К развитию внематочной трубной беременности могут приводить разные факторы. Основа заболевания – нарушение продвижения оплодотворенной клетки. Почему такое происходит? Установить сложно, но есть факторы риска:
- воспаление придатков (сальпингоофорит);
- перенесенные оперативные вмешательства;
- извитые трубы;
- внутриматочная контрацепция.
Часто беременность в трубе встречается на фоне острого или хронического сальпингита. Это воспаление органа, после которого у женщины, согласно статистике, риск получить эктопическое зачатие возрастает в 6 раз.
При сальпингите нарушается проходимость маточных труб, их сократительная способность. Одновременно уменьшается продукция веществ, обеспечивающих продвижение плодного яйца. Меняется гормональная функция яичников, в которых начинается воспалительный процесс.
Внутриматочные контрацептивы способны в 20 раз увеличить вероятность трубной беременности. Связано это с тем, что они приводят к бездействию ресничек, выстилающих эпителий трубы. Без их работы невозможно продвижение эмбриона к матке.
Операции на придатках осуществляются при многих патологических состояниях. Любое вмешательство может приводить к осложнениям, образованию спаек. Если женщина ранее перенесла хирургическое лечение по поводу внематочной беременности, риск повторной патологии возрастает на 16%.
К провоцирующим факторам также относятся:
- два и более искусственных аборта в анамнезе;
- инфантилизм;
- эндометриоз;
- аномалии развития придатков (двурогая матка и пр.);
- опухоли.
Влияет на правильное крепление яйцеклетки гормональный фон. Так, риск трубной внематочной беременности увеличивается при:
- применении гормональных препаратов для стимуляции овуляции;
- задержке овуляции;
- процедуре ЭКО (экстракорпоральное оплодотворение);
- трансмиграции яйцеклетки.
При ЭКО и лечении бесплодия применяют стимуляторы овуляции. Лекарства меняют синтез гормонов и прочих веществ, отвечающих за сокращение маточных труб. Внематочная трубная беременность вероятна у каждой десятой женщины, проходившей такую терапию.
Риск патологии существует и при применении гормональных контрацептивов, содержащих только прогестагены, которые ухудшают сократимость маточных труб.

Тошнота — один из симптомов
Поздняя овуляция может нарушать процесс крепления клетки. Ее перемещение происходит из яичника через брюшную полость к другой маточной трубе. Там она оплодотворяется и мигрирует к матке. При нарушении овуляции яйцеклетка не успевает там прикрепиться. Начавшиеся месячные просто относят ее обратно в трубу.
Признаки трубной беременности
Пока эмбрион маленький, он не оказывает давления на стенки органа. Клинические проявления трубной беременности не отличаются от нормальной. Но с увеличением размеров зародыша появляются неприятные ощущения, которые являются признаками нарушенной трубной беременности.
- Боль. На ранних сроках она тянущая и ноющая, расположена внизу живота, справа (правостороннее зачатие) либо слева (левостороннее). При прогрессировании трубной беременности боль иррадирует в область прямой кишки, промежности, поясницы. При разрыве органа она приобретает резкий, колющий, острый характер.
- Тошнота и рвота. Могут возникнуть на самых ранних сроках, свидетельствуют о токсикозе. При усиливающемся болевом синдроме говорит о запущенности процессе и угрозе жизни женщины.
- Учащение пульса, падение артериального давления. Возникают после разрыва маточной трубы, сигнализируют о начавшемся внутрибрюшном кровотечении и патологической беременности.
- Влагалищные выделения. Бывают мажущие, кровянистые, контактные (в результате полового акта), коричневатые. Возникают после прекращения месячных. С разрывом маточной трубы при эктопической беременности могут становиться обильными.
- Головокружение, обморок. Говорят о большой кровопотере и развитии шока.
На каком сроке прерывается трубная или трубно-угловая беременность? Это зависит от того, где прикрепился эмбрион. Если около устья, открывающегося в матку, разрыв органа происходит примерно через 4 – 6 недель.
При локализации в средней (интерстициальной) части маточной трубы эмбрион может развиваться до 16 недели. Здесь хорошее кровоснабжение и толстый мышечный слой. Но разрыв чреват сильным кровоизлиянием, грозящим смертью.
Когда беременность развивается в ампулярном сегменте маточной трубы, ее разрешение происходит обычно на 6 – 8 неделе по типу трубного аборта. Заподозрить патологию и своевременно диагностировать ее тяжело. Во многих случаях симптомы эктопической беременности стертые.
Диагностика
Главный метод при выявлении трубной беременности – трансвагинальное УЗИ. Оно позволяет выявить маточное зачатие и исключить крепление яйцеклетки в других органах. При использовании вагинальных датчиков эмбрион в матке можно визуализировать уже через 1,5-2 недели после зачатия.
Чтобы установить трубную локализацию, обращают внимание на наличие жидкости в брюшной полости и уплотнение в районе маточных труб. Самое информативное – обнаружение развивающегося плодного яйца вне тела матки.
Дополнительные меры диагностики патологии.
- Осмотр гинеколога. Первые 5 недель гестации врач может обнаружить цианоз (синюшность) шейки матки, что соответствует нормальному течению беременности. На более поздних сроках характерны болезненность живота при пальпации, его вздутие, напряженность, несоответствие сроку размеров матки, опухолевидное образование на правой или левой маточной трубе.
- Анализ на ХГЧ. Хорионический гонадотропин выделяется оболочкой плода, поэтому его обнаружение в крови свидетельствует о зачатии. При внематочной беременности его показатель всегда ниже нормы, соответствующей данному сроку (при нормальном течении ХГЧ увеличивается вдвое каждые 1 – 2 дня).
- Общий анализ крови. Выявляет ускорение СОЭ, лейкоцитоз, снижение гематокрита, гемоглобина, эритроцитов.
- Пункция заднего свода влагалища. Проводится при подозрении на разрыв маточной трубы. Обнаруживает обильное кровотечение и сгустки.
- Лапароскопия. Позволяет точно выявить внематочное зачатие и место крепления зародыша, сразу устранить патологию.

Медикаменты помогают на ранних стадиях
Возможно ли медикаментозное лечение?
Прогрессирующее (развивающееся) трубное зачатие означает внематочную беременность и ведет к повышенным рискам. Поэтому лечение обязательно во всех случаях диагностики патологии.
Медикаментозное лечение возможно только на ранних сроках. Применяются препараты, провоцирующие выкидыш. Чаще для избавления от трубной беременности применяют хирургические методы: лапаротомия и лапароскопия. Задача операции – удаление зародыша с места его крепления.
Лапаротомическая операция
На ранних сроках назначается редко, так как является травматичной и сложной для врача. Основные показания: неэффективность малоинвазивного лечения, большой размер эмбриона, спаечные процессы в маточной трубе, массивная кровопотеря, угрожающая жизни.
Хирург делает разрез брюшной полости. Далее удаляет пораженную маточную трубу, ушивает раны, отсасывает лишнюю жидкость из брюшинного пространства.
Лапаротомия характеризуется продолжительным восстановительным периодом – от 2 недель до нескольких месяцев. В течение первых 3-4 дней пациентка соблюдает строгую диету. Физические нагрузки запрещены на 1,5-2 месяца, столько же не рекомендуется половая жизнь.

В редких случаях при лапаротомии не удаляют трубу либо иссекают частично с последующей пластикой органа. Планировать беременность можно через 9-12 месяцев.
Операция лапароскопически
Лечение трубного зачатия чаще всего проводится с помощью лапароскопической операции. Это нетравматичная процедура, позволяющая быстро устранить патологию.
Вмешательство проводится под общим наркозом, поэтому неприятные ощущения исключены. Хирург вводит через проколы в брюшной полости инструменты и извлекает плодное яйцо из трубы под контролем УЗИ-аппарата.
Во время операции решается вопрос о сохранении либо удалении органа. Это зависит от места локализации зародыша, его размеров, возраста женщины. На маленьком сроке проводится органосохраняющая процедура. Врач рассекает трубу и извлекает эмбрион. Это сохраняет репродуктивное здоровье пациентки.
Смотрите фото техники операции.


Что происходит внутри
Если стенки трубы повреждены, трубу удаляют вместе с имплантированной клеткой. Преимущества лапароскопии:
- быстрая реабилитация;
- минимальная кровопотеря;
- отсутствие внешних дефектов после операции;
- невысокий риск осложнений.
Возможные последствия
В случае несвоевременного обращения к врачу трубная беременность может приводить к развитию следующих осложнений.
- Прервавшаяся эктопическая беременность по типу разрыва маточной трубы. Самое тяжелое осложнение, приводящее к внутреннему кровотечению. При неоказании медицинской помощи при внематочной беременности состояние приводит к летальному исходу.
- Самопроизвольный аборт (выкидыш). Зародыш отторгается от стенки маточной трубы и выходит в полость матки, а впоследствии через влагалище наружу. Сопровождается такая беременность кровотечениями со сгустками.
- Попадание замершего эмбриона в брюшную полость. Это может привести к нагноению или перитониту.
- Спайки органов малого таза. Проявляются запорами, нарушением мочеиспускания, бесплодием.
- Повторное трубное зачатие и внематочная беременность. Возможно при сохранении фаллопиевой трубы. Обычно крепление зародыша происходит в месте операционного шва.

Что такое трубный аборт
После имплантации в трубе эмбрион начинает расти и развиваться. Но орган не способен растягиваться, как матка. Прерывание беременности неизбежно. Возможны 2 варианта:
Трубный аборт при внематочной беременности возникает обычно на сроке 4 – 8 недель. Из-за повышенной перистальтики трубы плодное яйцо постепенно отслаивается и изгоняется в полость матки. Это состояние сопровождается кровотечением, поэтому диагностируется легко.
В некоторых случаях зародыш перемещается обратно – к брюшной полости. При этом возможно два варианта развития ситуации.
- Гибель плодного яйца.
- Его выживание и крепление в органах брюшной системы. Тогда развивается повторная внематочная беременность.
Симптомы трубного аборта:
- периодические, схваткообразные боли внизу живота;
- кровянистые выделения из влагалища, связанные с отторжением эндометрия и повреждением кровеносных сосудов;
- признаки скрытого кровотечения: головокружение, слабость, боли в животе, иррадиирущие в подреберье, обморок, падение артериального давления.

Боли внизу живота — сигнал
Как лечат в других странах
В последние годы современные зарубежные клиники практикуют прерывание внематочной беременности с помощью Метотрексата. Он препятствует делению клеток и провоцирует гибель эмбриона. Это повышает шансы сохранить маточную трубу и репродуктивное здоровье женщины.
Применять безоперационное лечение можно, пока срок беременности еще мал, размеры плодного яйца не превышают 3,5-5 см. Но не каждый организм положительно реагирует на препарат. Противопоказания – сахарный диабет, заболевания почек, печени, крови.
Метотрексат вводят однократно внутримышечно. На протяжении 2 суток зародыш отторгается.

Об авторе: Боровикова Ольга Игоревна
Виды трубной беременности
Замершая неразвивающаяся гестация характеризуется отсутствием развития, когда плодное яйцо погибает, с течением времени самостоятельно рассасывается или кальцифицируется, что обуславливается отсутствием выкидыша и кровотечением.
Симптомы трубной беременности
На ранних сроках признаки трубной беременности ничем не отличаются от обычного маточного оплодотворения. Первые симптомы и клинические проявления проявляются по мере роста плодного яйца, когда оказывается давление на стенки фаллопиевой трубы, при этом возникают:
- болевой синдром, характеризующиеся тупым, ноющим чувством по низу живота, ближе к месту крепления плодного яйца. По мере течения гестации, боли значительно усиливаются и усугубляются, становятся постоянным и регулярными.
- чувство тошноты и позывы к рвоте могут проявиться на любом этапе гестационного периода. При отсутствии болевого синдрома часто путают с ранним токсикозом.
- пониженное артериальное давление с одновременным учащением пульса говорит о повреждении маточной трубы, когда начинается кровотечение.
- головокружения вплоть до обморока указывают на значительную кровопотерю в результате разрыва маточной трубы.
Между маточным и трубным зачатием на ранних сроках практически отсутствуют отличия, т.к. уровень ХГЧ в любом случае резко повышается, возникают гормональные перемены.
В случае не обращения к врачу, последствия связывают с разрывом фаллопиевого органа, появляются значительные кровотечения, сепсис и, как следствие, может привести к смерти пациентки.
Самопроизвольное прерывание часто происходит на сроке до 8-ми недель с мажущими кровяными выделениями. Если формирование продолжается, то в дальнейшем кровотечение значительно усиливается.
Диагностика трубной беременности
Лечение трубной беременности
Неразвивающаяся внематочная беременность подразумевает использование хирургического вмешательства. Лечение может состоять из малоинвазивного метода (лапароскопия) и полноценной операции (лапаротомия), если диагностирована прогрессирующая патология.
Выбор оперативного вмешательства зависит от размера зародыша и состояния репродуктивного органа. В большинстве случаев маточная труба удаляется, при лапараскопии используется три небольших прокола, при лапаротомии производится иссечение всех внешних тканей брюшной полости.
Патанатомия паталогического зачатия подразумевает изучение месторасположения плодного яйца, в зависимости от этого определяются исходы и осложнения операций. Смертность в результате разрыва органа по сравнению с самопроизвольными выкидышами практически одинакова. Поэтому нарушенная трубная беременность, особенно при выявлении характерной симптоматики, должна быть своевременно диагностирована и приостановлена.
