Узи диагностика беременности
Содержание:
9 минут Автор: Ирина Бредихина 5464

Ультразвуковая диагностика уже настолько плотно вошла в нашу жизнь, что ее применяют даже для исследования еще не родившегося плода. Одним из уникальных и незаменимых свойств этого метода является возможность использования УЗИ для определения беременности.
Абсолютная безвредность, безболезненность и простота процедуры позволяет женщинам узнать о зачатии на самых ранних сроках, выяснить пол будущего ребенка, а для врачей она стала незаменимой для контроля протекания беременности. При этом процедура предоставляет развернутую информацию о состоянии женской репродуктивной системы.
Когда на УЗИ будет видна беременность?
Учитывая малые размеры оплодотворенной яйцеклетки, для того чтобы диагностировать беременность при проведении ультразвукового исследования, нужно удачное совпадение нескольких составляющих:
- Достаточный срок беременности, чтобы развивающийся зародыш, который пока выглядит как мельчайший «бугорочек», стал не только заметен, но и отличаем от других образований в матке.
- Слизистая оболочка матки не должна иметь воспаления, так как в его результате развивается отечность, и эмбрион, чтобы было возможно его определить, должен быть большего размера, то есть более позднего срока развития.
- Оптимальный вариант диагностического метода – врач должен назначить именно тот вид процедуры, который способен определить наличие зародыша либо его отсутствие.
- К аппарату УЗИ для определения беременности предъявляются повышенные требования – необходимо использовать приборы с высоким разрешением.
- Обследование проводится профильным врачом акушером-гинекологом, который специализируется на определении беременности на ранних сроках.
Только в случае сочетания всех этих факторов будет диагностирован факт зачатия, и врач назначит будущей маме проходить дальнейшие необходимые мероприятия. Тогда когда же женщине, имеющей подозрение на беременности идти на УЗИ, чтобы вероятность ошибки врача свести к минимуму?
В большинстве случаев при достаточной квалификации узиста и наличии современной аппаратуры, ультразвуковая диагностика покажет зародыш диаметром 3–5 мм, поэтому узнать о беременности можно при задержке месячных на 5–6 дней. Такая задержка будет примерно равняться 3–4 неделям беременности.
Справка . Наиболее информативное первое УЗИ будет при 10-дневной задержке, если его провести вагинально. К тому же следует знать, что на столь малом сроке врач не сможет обнаружить наличие внематочной беременности, а только лишь заподозрить патологическое прикрепление плодного яйца.
Какие методики применяются?
Ультразвуковая диагностика имеет несколько разновидностей, позволяющих с максимальной точностью проводить обследование того или иного органа. Так какое же УЗИ делают для определения беременности? В зависимости от показаний врач может выбрать трансвагинальный либо трансабдоминальный способ. Трансвагинальное УЗИ проводится с помощью специального датчика, который вводится во влагалище. Такой способ позволяет максимально приблизиться к матке и развивающемуся в ней зародышу и диагностировать наличие беременности на 3–4 недели, а иногда даже и на более ранних сроках.
Трансабдоминальное УЗИ – выполняется стандартной методикой, при которой врач водит излучателем по нижней части брюшной полости, где расположены женские репродуктивные органы – матка, яичники и фаллопиевы трубы. Из-за сравнительно дальнего местонахождения датчика от матки, беременность удастся выявить на две недели позже, когда эмбрион уже достигнет большего размера. При таком способе зачатие будет диагностировано приблизительно в 5–6 недель
А в случае если женщина страдает ожирением либо на животе присутствует значительное скопление жира, то беременность на УЗИ удастся рассмотреть на более поздних сроках. В отдельных ситуациях, когда, например, есть повреждения во влагалище и невозможно провести процедуру трансабдоминально, может назначаться трансректальное УЗИ – которое делается через прямую кишку. Но к такому способу прибегают очень редко.
Подготовительные мероприятия
УЗИ органов малого таза, выполняемое для определения зачатия, нуждается в определенной подготовке. Чтобы при проведении процедуры получить максимально точную информацию о структуре полости матки и фаллопиевых труб, пациентке следует позаботиться о снижении газообразования в кишечнике. Так как пузырьки газа могут помешать осмотру и привести к искажению результатов исследования.
Для снижения метеоризма в толстой кишке необходимо за 3–4 дня до проведения исследования начать придерживаться диеты. Такая диета подразумевает исключение продуктов, способствующих возникновению метеоризма. К ним относятся – бобовые, сырые овощи и фрукты, сладости, сдоба и хлебобулочные изделия, жирные сорта сыров, мяса, рыбы, первые блюда, приготовленные на жирных бульонах, молочная продукция за исключением нежирного творога.
Запрещенными напитками являются крепкий чай, кофе, алкоголь, газированные напитки и вода. Свой рацион пациентке необходимо составить из нежирных видов мяса и рыбы, первых блюд на их бульонах, отварных овощах, нежирного творога. В день можно употреблять не более одного отварного яйца и стакана кефира или молока. Приемы пищи должны быть небольшие, но частые, чтобы еда успевала перевариваться и эвакуироваться с желудка и кишечника, не застаиваясь, вызывая брожение.
Важно! Перед процедурой за несколько часов следует воздержаться от курения, что вызывает повышенную секрецию органов ЖКТ, а также употребления жевательной резинки и сосания леденцов, так как это способствует заглатыванию воздуха. Такая подготовка необходима и для трансабдоминального и трансвагинального УЗИ, а вот питьевой режим непосредственно перед процедурами разительно отличается.
При трансабдоминальном исследовании для улучшения визуализации органов малого таза потребуется достаточное наполнение мочевого пузыря. Для этого можно воспользоваться двумя способами – воздержаться от мочеиспускания за 3–4 часа до процедуры либо выпить около литра воды примерно за час до исследования и не опорожнять пузырь.
Трансвагинальное УЗИ, наоборот, не нуждается в наполненности пузыря, так как у врача есть возможность рассмотреть органы в непосредственной близости и полный пузырь будет только мешать обследованию. К тому же любое даже легкое движение излучателя во влагалище может вызывать сильные позывы к мочеиспусканию, создавая дискомфорт пациентке. Поэтому ей нужно перед началом процедуры посетить туалет и опорожнить мочевой пузырь.
Методика выполнения процедуры
Определение беременности по УЗИ трансвагинальным способом выполняют при пустом мочевом пузыре. Оптимально если пациентка его опорожнит почти перед самой процедурой. Обследуемой предлагается освободить от одежды нижнюю часть таза и половые органы, и лечь на кушетку с согнутыми в коленях ногами. Врач одевает на ультразвуковой излучатель презерватив (в целях гигиены), и вводит его во влагалище.
Процедура не сопровождается болевыми ощущениями, так как диаметр датчика не превышает 2–3 см. Такая диагностика позволяет определить зачатие с 5 дня задержки менструации. Трансабдоминальное УЗИ делать еще проще. Пациентке потребуется лишь приподнять либо приспустить одежду с нижней части живота, чтобы диагност имел достаточный доступ к матке. В ходе процедуры врач будет осматривать проекцию репродуктивных органов, выбираю удобную позицию и ракурс для наилучшей визуализации.
Когда пройти УЗИ для подтверждения беременности?
Врач отправит женщину сделать УЗИ, в случае задержки месячных, и если при этом тест показывает слабую вторую полоску. Но перед обследованием назначит сдачу анализов крови на гормон, который называется хорионический гонадотропин (ХГ), и пациентке рекомендуется запомнить показатель его уровня. Эта информация может понадобиться при последующих обследованиях.
Также процедура потребуется при задержке очередных месячных, положительном тесте, но если при этом на гинекологическом осмотре врач не видит основных признаков беременности. Еще одним показанием являются болевые ощущения различного характера в нижней части живота. Обязательным станет УЗ-исследование при задержке на 1,5–2 недели и более (небольшие отклонения на 5–7 дней признаны нормальными), и после этого появились кровянистые либо коричневатые выделения любого объема.
Сколько раз проводится?
Безвредность и информативность ультразвукового исследования позволяет проводить его несколько раз за весь период вынашивания. При неотягощенной беременности, как правило, женщина проходит его три раза на 12–13 неделе, 22–23 и 31–32.
Такое изучение состояния матери и плода обеспечивает контроль его развития, своевременное обнаружение возможных патологий и разработку дальнейшей тактики лечебных мероприятий. На 12-13 неделе УЗИ предоставляет возможность оценить анатомические характеристики эмбриона, узнать толщину воротниковой зоны – основного показателя, помогающего выявить синдром Дауна.
Также на этом сроке делается первый анализ крови. На 22–23 неделе при помощи УЗ-диагностики устанавливается присутствие аномалий развития головного мозга, сердечно-сосудистой системы, желудка, кишечника, печени и почек. На этом этапе удается исключить ранее выявленные либо подозреваемые пороки развития плода.
Кроме того, после 20 недели становится доступным определить пол ребенка, поэтому этот срок многие родители ждут с нетерпением, зная, что вероятность врача ошибиться уже ничтожно мала. Обследование на 31–32 неделе помогает обнаружить поздние нарушения развития сердца и других внутренних органов. При нем изучается темп роста эмбриона, и соответствие его размеров норме.
Несмотря на то что ультразвук не несет никакого негативного эффекта, все равно врачи стараются данным исследованием не злоупотреблять. За почти 40 лет его применения не было выявлено ни одного случая принесенного вреда плоду, но лучше не рисковать. Поэтому в большинстве случаев первое УЗИ проводится на сроке не ранее 10–12 недели, когда уже можно визуализировать зачатки систем и органов.
Кроме этого, процедура, выполненная трансвлагалищной методикой, увеличивает опасность самопроизвольного аборта. Исходя из этих соображений установления факта зачатия делается только по строгим показаниям, и желание просто провериться или сделать первое фото для альбома будущего малыша не является таковыми.
Самые частые вопросы
За время использования УЗ-диагностирования для подтверждения факта беременности уже сформировались категории вопросов, наиболее волнующих будущих родителей. К ним относятся следующие.
Почему тест показывает зачатие, а УЗИ – нет?
Таких ситуаций может быть несколько:
- Ранний визит на обследование – необходимо дождаться не менее 5 дней после задержки месячных. И это в том случае если будет проводиться процедура через влагалище.
- Идет развитие беременности вне матки, поэтому ее не видно. В этой ситуации нужно не паниковать, а взять направление на сдачу анализа на уровень ХГ. Показатель должен быть не меньше 1000 МЕ/л. Тогда необходимо пересдать анализ через пару недель – при беременности на сроке 4–5 недель уровень вырастет до 5 000–30 000 МЕ/л.
- Существует дополнительный источник, провоцирующий выработку этого гормона, в результате чего появляется в тесте вторая полоса. Причиной может быть пузырный занос (патология беременности) или новообразования печени. Тогда назначается повторное УЗИ и изучение уровня ХГ в динамике.
Когда визит на УЗИ будет наиболее информативен?
Наилучшим временем для посещения кабинета ультразвуковой диагностики считается 5 гестационная неделя, что приравнивается к 20–22 дням от задержки месячных. Конечно, можно и раньше, но существует большая вероятность, что диагност может ошибаться с установлением зачатия.
На более раннем сроке при обнаружении плодного яйца нельзя сделать вывод, что оно развивается, так как есть патология – анэмбриогения, при которой в плодном яйце присутствуют только оболочки, а самого эмбриона – нет. На 5 неделе сердце плода начинает сокращаться, и это можно отследить вагинальным методом, а абдоминальным – на 6–7 неделе. Более позднее и тщательное исследование сердца и сосудов проводится с 24 недели при помощи УЗДГ.
Где пройти диагностику на определение зачатия?
Такую процедуру лучше всего делать не в кабинетах или клиниках, занимающихся многопрофильной деятельностью, а в центрах планирования семьи, женских консультациях или на базе роддомов. Это связано с большим опытом и квалификацией врачей, специализирующихся именно на этом виде диагностики.
Ультразвуковое исследование (эхография, сканирование) — единственный высокоинформативный, безопасный неинвазивный метод, позволяющий проводить динамическое наблюдение за состоянием плода с самых ранних этапов его развития.
ОБОСНОВАНИЕ МЕТОДА УЗИ
В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект. Ультразвуковые волны, поразному отражаясь от органов и тканевых структур, улавливаются приёмником, расположенным внутри датчика, и преобразуются в электрические импульсы. Данные импульсы воспроизводятся на экране пропорционально расстоянию от датчика до соответствующей структуры.
В акушерстве наибольшее распространение получили два основные метода: трансабдоминальное и трансвагинальное сканирование. При трансабдоминальном сканировании применяют датчики (линейные, конвексные) с частотой 3,5 и 5,0 мГц, при трансвагинальном — секторальные датчики с частотой 6,5 мГц и выше. Использование трансвагинальных датчиков позволяет в более ранние сроки установить факт беременности, с большей точностью изучить развитие плодного яйца (эмбриона и экстраэмбриональных структур), уже с I триместра диагностировать большинство грубых аномалий развития эмбриона/плода.
ЦЕЛЬ УЗИ
Основные задачи эхографии в акушерстве:
· установление факта беременности, наблюдение за её течением;
· определение числа плодных яиц;
· эмбриометрия и фетометрия;
· диагностика аномалий развития плода;
· оценка функционального состояния плода;
· плацентография;
· осуществление контроля при проведении инвазивных исследований [биопсии хориона, амниоцентеза, кордоцентеза, внутриутробной хирургии (фетохирургии)].
Задачи УЗИ в I триместре беременности:
· установление маточной беременности на основании визуализации плодного яйца в полости матки;
· исключение внематочной беременности;
· диагностика многоплодной беременности, типа плацентации (бихориальная, монохориальная);
· оценка роста плодного яйца (средний внутренний диаметр плодного яйца, КТР эмбриона/плода);
· оценка жизнедеятельности эмбриона (сердечной деятельности, двигательной активности);
· исследование анатомии эмбриона/плода, выявление эхомаркёров хромосомной патологии;
· изучение экстраэмбриональных структур (желточного мешка, амниона, хориона, пуповины);
· диагностика осложнений беременности (угрожающий аборт, начавшийся аборт, полный аборт, пузырный занос);
· диагностика патологии гениталий (миом матки, аномалий строения матки, внутриматочной патологии, образований яичников).
Задачи УЗИ во II триместре беременности:
· оценка роста плода;
· диагностика пороков развития;
· исследование маркёров хромосомной патологии;
· диагностика ранних форм ЗРП;
· оценка локализации, толщины и структуры плаценты;
· определение количества ОВ.
Задачи УЗИ в III триместре беременности:
· диагностика пороков развития с поздней манифестацией;
· определение ЗРП;
· оценка функционального состояния плода (оценка двигательной и дыхательной активности, допплерометрия кровотока в системе «мать–плацента–плод»).
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ УЗИ
Ультразвуковой скрининг беременных в нашей стране проводится в сроки 10–14, 20–24 и 30–34 нед.
МЕТОДИКА ИССЛЕДОВАНИЯ И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ УЗИ
Диагностика маточной беременности при УЗИ возможна с самых ранних сроков. С 3-й недели от зачатия в полости матки начинает визуализироваться плодное яйцо в виде эхонегативного образования округлой или овоидной формы диаметром 5–6 мм. В 4–5 нед возможна визуализация эмбриона — эхопозитивной полоски размером 6–7 мм. Головка эмбриона идентифицируется с 8–9 нед в виде отдельного анатомического образования округлой формы средним диаметром 10–11 мм.
Наиболее точный показатель срока беременности в I триместре — КТР (рис. 11-1). В табл. 111 приведены гестационные нормативы КТР при неосложнённой беременности.
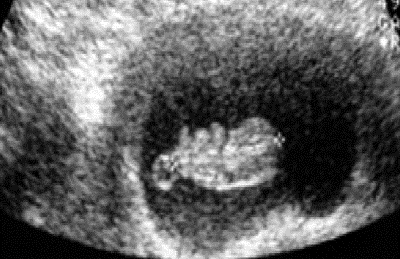
Рис. 11-1. Копчико-теменной размер эмбриона.
Средняя ошибка в определении срока беременности при измерении плодного яйца составляет ±5 дней, КТР — ±2 дня.
Оценка жизнедеятельности эмбриона в ранние сроки беременности основывается на регистрации его сердечной деятельности и двигательной активности. При УЗИ регистрировать сердечную деятельность эмбриона можно с 4– 5 нед. ЧСС постепенно увеличивается с 150–160 в минуту в 5–6 нед до 175–185 в минуту в 7–8 нед с последующим снижением до 150–160 в минуту к 12 нед. Двигательную активность оценивают с 7–8 нед.
Таблица 11-1. Копчико-теменные размеры эмбриона/плода в I триместре беременности
| Срок беременности, нед | Величина КТР, мм |
| 5 | 3 |
| 6 | 6 |
| 7 | 10 |
| 8 | 16 |
| 9 | 23 |
| 10 | 31 |
| 11 | 41 |
| 12 | 53 |
| 13 | 66 |
С 4–5 нед беременности определяется желточный мешок, величина которого варьирует от 6 до 8 мм. К 12 нед происходит физиологическая редукция желточного мешка. Отсутствие желточного мешка и его преждевременная редукция — прогностически неблагоприятные признаки.
С помощью трансвагинальной эхографии в I триместре беременности диагностируют грубые ВПР — анэнцефалию, грыжу спинного мозга, скелетные аномалии, мегацистис и др. В 11–14 нед крайне важно выявление эхомаркёров хромосомной патологии — воротникового отёка, гипоплазии/отсутствия носовой кости, неиммунной водянки плода, несоответствия КТР эмбриона сроку беременности.
При изучении роста и развития плода во II и III триместрах беременности проводят фетометрию (измерение размеров плода). Обязательный объём фетометрии включает измерение бипариетального размера и окружности головки, диаметров или окружности живота, а также длины бедренной кости (длину трубчатых костей измеряют с обеих сторон) (рис. 11-2). Нормативные гестационные показатели фетометрии приведены в табл. 11-2. На основании указанных параметров возможно определение предполагаемой массы плода.
Рис. 11-2. Фетометрия.
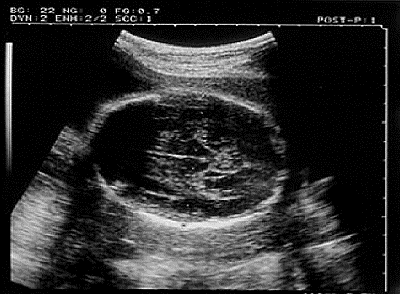
а — измерение бипариетального размера и окружности головы;
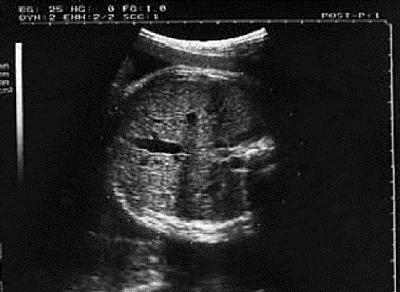
б — измерение окружности живота;
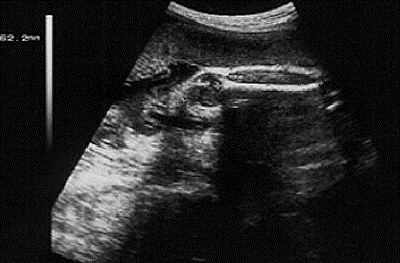
в — определение длины бедренной кости.
Таблица 11-2. Фетометрические параметры во II и III триместрах беременности
| Срок беременности, нед | Бипариетальный размер, мм | Окружность живота, мм | Длина бедренной кости, мм |
| 14 | 24 | 61 | 12 |
| 15 | 28 | 72 | 16 |
| 16 | 32 | 78 | 20 |
| 17 | 36 | 96 | 24 |
| 18 | 39 | 108 | 27 |
| 19 | 43 | 120 | 30 |
| 20 | 47 | 138 | 33 |
| 21 | 50 | 144 | 36 |
| 22 | 53 | 162 | 39 |
| 23 | 56 | 168 | 41 |
| 24 | 59 | 186 | 44 |
| 25 | 62 | 198 | 46 |
| 26 | 65 | 204 | 49 |
| 27 | 68 | 216 | 51 |
| 28 | 71 | 228 | 53 |
| 29 | 73 | 240 | 55 |
| 30 | 75 | 248 | 57 |
| 31 | 78 | 259 | 59 |
| 32 | 80 | 270 | 61 |
| 33 | 82 | 278 | 63 |
| 34 | 84 | 288 | 65 |
| 35 | 86 | 290 | 67 |
| 36 | 88 | 300 | 69 |
| 37 | 89 | 306 | 71 |
| 38 | 91 | 310 | 73 |
| 39 | 93 | 324 | 74 |
| 40 | 94 | 325 | 76 |
При проведении эхографии во II и III триместрах исследуют структуры головного мозга, скелет, лицевой череп, внутренние органы плода: сердце, лёгкие, печень, желудок, кишечник, почки и надпочечники, мочевой пузырь.
Благодаря УЗИ возможно диагностировать большинство аномалий развития плода. Для детальной оценки анатомии плода дополнительно используют трёхмерную эхографию, позволяющую получить объёмное изображение изучаемой структуры.
Спектр эхомаркёров хромосомной патологии плода, выявляемых во II триместре беременности, включает в себя изменения со стороны различных органов и систем: вентрикуломегалия, кисты сосудистых сплетений боковых желудочков, аномальные формы черепа и мозжечка («клубника», «лимон», «банан»), гиперэхогенный кишечник, пиелоэктазия, единственная артерия пуповины, симметричная форма ЗРП.
С помощью УЗИ можно детально изучить плаценту и получить необходимую информацию о её локализации, толщине, структуре.
Локализация плаценты в различные сроки беременности изменяется изза «миграции» от нижнего сегмента к дну матки. При обнаружении предлежания плаценты до 20 нед беременности УЗИ необходимо повторять каждые 4 нед.
Окончательное заключение о расположении плаценты следует делать в конце беременности.
Важный показатель состояния плаценты — её толщина. Для толщины плаценты характерна типичная кривая роста по мере развития беременности. К 36–37 нед рост плаценты прекращается. В дальнейшем при физиологическом течении беременности её толщина уменьшается или остаётся на том же уровне, составляя 3,3–3,6 см.
Ультразвуковые признаки изменений в плаценте в разные сроки беременности определяют по степени её зрелости по P. Grannum (табл. 11-3).
Таблица 11-3. Ультразвуковые признаки степени зрелости плаценты
| Степень зрелости плаценты | Хориальная мембрана | Паренхима | Базальный слой |
| Прямая, гладкая | Гомогенная | Не идентифицируется | |
| I | Слегка волнистая | Небольшое количество эхогенных зон | Не идентифицируется |
| II | С углублениями | Линейные эхогенные уплотнения | Линейное расположение небольших эхогенных зон (базальный пунктир) |
| III | С углублениями, достигающими базального слоя | Округлые уплотнения с разрежениями в центре | Большие и отчасти слившиеся эхогенные зоны, дающие акустическую тень |
Изменения структуры плаценты могут быть в виде кист, которые визуализируются как эхонегативные образования различной формы и величины.
Ультразвуковая диагностика ПОНРП основывается на выявлении эхонегативного пространства между стенкой матки и плацентой.
УЗИ используют также для диагностики состоятельности послеоперационного рубца на матке. О состоятельности рубца свидетельствуют однородная структура тканей и ровные контуры нижнего сегмента матки, толщина его не менее 3–4 мм. Несостоятельность рубца на матке диагностируют на основании выявления дефекта в виде глубокой ниши, истончения в области предполагаемого рубца, наличия большого количества гиперэхогенных включений (соединительная ткань).
С помощью УЗИ получают ценную информацию о состоянии шейки матки во время беременности и о риске преждевременных родов. При трансвагинальной эхографии, которая имеет существенные преимущества перед пальцевым исследованием шейки матки и трансабдоминальной эхографией, возможно определение длины шейки матки на всём протяжении, состояния внутреннего зева, цервикального канала (рис. 11-3).
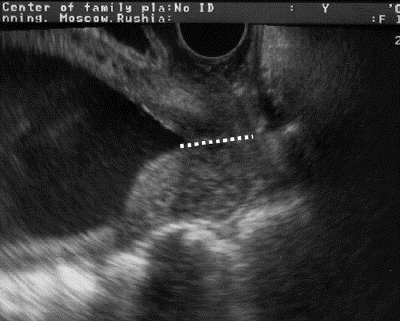
Рис. 11-3. Изучение состояния шейки матки при трансвагинальной эхографии.
Лекция для врачей "Порядок выполнения: исследование внутриматочной беременности ". Лекцию для врачей проводит Фил Перера Координатор отделения Ультразвуковых Исследований при службе Экстренной Помощи Нью-Йоркского Госпиталя.
В лекции рассмотрены следующие вопросы:
- Вкратце проанализированы все необходимые аспекты анатомии в акушерстве и гинекологии.
- При обследовании пациентки, которая имеет вагинальное кровотечение и беременность следует учесть четыре основных типа при классификации диагнозов. Первым типом является угроза выкидыша, которая может возникнуть вследствие внутриматочной беременности с кровотечением. Второй тип по данной классификации включает в себя несколько разных состояний, определяемых следующими терминами. Термины, которые обычно используются – это неполный выкидыш, несостоявшийся выкидыш, пустое плодовое яйцо и гибель плода. Все это означает наличие плодных оболочек или их частей без ожидаемого роста плода или сердечной деятельности. Третий основной тип по этой классификации – это состоявшийся выкидыш. После которого нет никакого дальнейшего наличия плодных оболочек или частей, и обычно шейка матки закрыта.
- Изучены таблицы, показывающей данные по различным структурам при разных типах беременности.
- Вывод о нормальной беременности можно сделать на основании определения значения показателя сыворотки крови Beta-HCG (ХГЧ). Это правило не относится к внематочной беременности в которой имеют место атипичные уровни секрета.
- Первый признак наличия внутриутробной беременности – это плодный мешок.
- Изучение сканограмм показывающих плодный мешок по длинной оси слева и короткой оси справа.
- Для УЗИ специалиста определяющими факторами, которые свидетельствуют о внутриутробной беременности является наличие плодного мешка и желточного пузырька (мешка) внутри. Запомните! Плодный мешок плюс желточный пузырек свидетельствует о внутриматочной беременности. Дополнительный плюс, когда вы видите фетальный полюс с сердцебиением.
- Изучение сканограммы показывающей 100% наличие внутриматочной беременности.
- Запомните! Желточный мешок (пузырек) виден примерно от 5 до 5,5 недель на трансвагинальном исследовании и примерно через неделю при трансабдоминальном обследовании.
- Изучение сканограммы с большим сроком беременности.
- Изучение сканограммы 7-недельной маточной беременности по трансвагинальной короткой оси.
- Деятельность сердца зародыша наблюдается при сроке 6 недель при трансвагинальном УЗИ и около 7 недель при трансабдоминальном УЗИ
- Двигательная активность эмбриона определяется после 7 недель беременности. Вначале эти движения очень слабые и единичные, едва различимые при исследовании. Затем, когда становится возможной дифференцировка на головной и тазовый конец эмбриона, движения напоминают сгибание и разгибание туловища, далее появляются отдельные движения конечностями. Так как эпизоды двигательной активности эмбриона очень непродолжительные и исчисляются секундами, а периоды двигательного покоя могут быть значительными по времени, регистрация сердечной деятельности эмбриона несомненно является более важным критерием оценки его жизнедеятельности. Диагноз анэмбрионии (пустое плодное яйцо) предполагается, если в плодном яйце размером 20 мм не определяется желточный мешок. Или если плодное яйцо диаметром более 25 мм с желточным мешком не содержит эмбриона. А также при размере желточного мешка 10 мм и более. В любом случае при подозрении на анэмбрионию все полученные данные следует трактовать в пользу беременности, и повторить исследование через 7 дней. Диагноз неразвивающейся беременности не должен выставляться, если при УЗИ плодное яйцо имеет размер меньше 20 мм. При длине эмбриона 5 мм и более в большинстве случаев должно четко определяться сердцебиение. Если эмбрион менее 5 мм, следует повторить УЗИ через неделю. Если при повторном исследовании через неделю при КТР=5-6 мм сердечная деятельность не определяется, беременность является нежизнеспособной. Диагноз неразвивающейся беременности может быть подтвержден по несоответствию уровня бета-ХГЧ эхографическим данным. Следует отметить, что частота прерывания беременности в норме в популяции составляет 15-20% от всех клинически диагностированных беременностей. Однако в действительности, если считать все «химически» диагностированные беременности, определенные по уровню бета-ХГЧ до срока ожидаемых очередных месячных, частота выкидышей может достигать до 60%.
Признаки беременности
Признаки беременности, описанные в классических учебниках по акушерству, в настоящее время при широком внедрении УЗИ в определенной мере утратили свое значение.
Признаки беременности, основанные на субъективных или объективных данных, делят на сомнительные, вероятные и достоверные.
К сомнительным (предположительным) признакам беременности относятся субъективные данные:
— тошнота, рвота, особенно по утрам, изменение аппетита, а также пищевые пристрастия;
— непереносимость некоторых запахов (духи, табачный дым и др.);
— нарушения функции нервной системы: недомогание, раздражитель-ность, сонливость, неустойчивость настроения, головокружение и др.;
— напряжение молочных желез;
— пигментация кожи на лице, по белой линии живота, в области сосков;
— появление полос (рубцов) беременности на коже живота, молочных желез и бедер;
— увеличение объема живота.
Вероятные признаки беременности определяются в основном объективными изменениями половых органов, начиная с I триместра:
— прекращение менструаций (аменорея) у здоровой женщины репродуктивного возраста;
— появление молозива у нерожавших при надавливании на соски;
— цианоз слизистой оболочки влагалища и шейки матки;
— увеличение матки, изменение ее формы и консистенции.
Выявление цианоза влагалища и шейки матки, а также изменение величины, формы и консистенции матки возможно при специальном гинекологическом исследовании: осмотр наружных половых органов и входа во влагалище, осмотр стенок влагалища и шейки матки при помощи зеркал, а также при двуручном влагалищно-абдоминальном исследовании.
Беременность 5,5 недель. Определяется желточный мешок. Трансвагинальное сканирование.
Нормы ХГЧ при беременности
Хорионический гонадотропин человека (ХГЧ) — наиболее важный из гестационных гормонов. ХГЧ продуцируется клетками синцитиотрофобласта плаценты и некоторыми опухолями. ХГЧ является гликопротеином с молекулярной массой 40 кДа, состоит из двух частей: α и ß-субъединицы. У беременных определяют только ß-субъединицу, т.к. альфа-субъединица входит также в состав других гормонов человека (и может определяться вне беременности).
Определяемые количества ХГЧ появляются в крови матери уже на 5-6 день после оплодотворения яйцеклетки. Во время первого триместра беременности уровень ХГЧ быстро возрастает, удваиваясь каждые 2-3 дня. Концентрация ХГЧ достигает своего максимума на 8-10 неделе беременности, после чего несколько снижается и остается постоянной в течение второй половины беременности. Быстрое возрастание концентрации ХГЧ в периферической крови и моче делает определение ХГЧ идеальным видом анализа для быстрой диагностики беременности. Физиологическая роль ХГЧ в ранние сроки беременности состоит в стимуляции синтеза прогестерона желтым телом. Считается также, что ХГЧ стимулирует синтез тестостерона половыми железами плода мужского пола, а также оказывает воздействие на кору надпочечников эмбриона.
Содержание ХГЧ в крови в норме (МЕ/л):
Мужчины: 0-2,5
Небеременные женщины: 0-5,3
Содержание ХГЧ в крови в норме при беременности (МЕ/л):
Срок беременности (недели) Уровень ХГЧ в крови
2-3 300 (150-600)
3-4 700 (360-1400)
4-5 14000 (9000 –21000)
5-6 80000 (40000 –120000)
6-7 155000 (130000 –200000)
7-8 185000 (150000 –220000)
9 175000 (140000 –210000)
10 170000 (135000 – 205000)
11 140000 (120000 –160000)
12 115000 (100000 -130000)
13 100000 (90000 – 110000)
14 90000 (80000 – 100000)
15 31700 (15900-63400)
16 27100 (13500-54100)
17 23100 (11000-46200)
18 21600 (10800-43200)
19 18200 (9100 – 36400)
20 16400 (8200-32800)
21 14600 (7300-29200)
22 12500 (6300-23000)
23 11000 (5500 – 22000)
Более 24 недель 7000 (3500 – 14000)
Табл. Уровень ХГЧ в зависимости от СВД:

СВД — это средний внутренний диаметр плодного яйца по данным УЗ-диагностики. Измеряется данный показатель исключительно в миллиметрах.
Срок беременности характеризуется определенными значениями внутреннего диаметра. Цифровое значение СВД постоянно варьируется, поэтому срок считается с погрешностью от недели до полутора. Более достоверным признаком для уточнения срока беременности по УЗИ являются показатели КТР (копчико-теменного размера). Следует заметить, что копчико-теменной размер эмбриона менее подвергается индивидуальным колебаниям по сравнению к среднему внутреннему диаметру плодного яйца, а следовательно, используется чаще для установления достоверного срока вынашивания. Ошибка составляет примерно три дня.
Когда плод хорошо визуализируется, то срок определяется по длине плода, а не по показателю внутреннего диаметра. Копчико-теменной размер фиксируется при проведении планового УЗИ и отражает настоящий размер плода в сочетании с примерным весовым показателем плода. Как правило, измерение показателей КТР используется до 12 недель вынашивания, а на более поздних УЗ-исследованиях применяется бипариетальный диаметр окружности головы и живота плода.
Ориентировочные показатели СВД, в зависимости от сроков вынашивания
- Когда показатели диаметра плодного яйца приблизительно 4 миллиметра, то срок беременности составляет не более 5-ти недель. Возможно предположить, что со дня зачатия прошло порядка четырех недель.
- Ближе к пятой неделе диаметр достигнет 6 миллиметров.
- Спустя несколько дней плод становится 7 миллиметров.
- К концу 6-ой недели диаметр увеличивается до 12 — 18 миллиметров.
- Усредненное значение СВД на сроке шести недель и пяти дней составляет 16 миллиметров.
Таблица средних значения КТР (согласно срокам первого скринингового УЗИ)
