Вакцинацией бцж формируется иммунитет
Содержание:
Профилактика инфекций посредством вакцинации доказала свою эффективность, является на протяжении двух столетий неотъемлемой частью при формировании защитного иммунитета у населения. Иммунология начала зарождаться в 18 веке, когда Э. Дженнер установил, что доярки, взаимодействующие с зараженными оспой коровами, не болеют впоследствии черной оспой, поражавшей людей того времени. Не зная ничего об иммунитете, его механизмах, доктор создал вакцину, позволившую снизить уровень заболеваемости.
Последователем Дженнера считают Луи Пастера, который определил наличие микроорганизмов, являющихся возбудителями инфекций, получил вакцину против бешенства. Постепенно ученные создали препараты от коклюша, кори, полиомиелита и других, ранее опасных для жизни, здоровья человечества болезней. В 21 веке иммунопрофилактика остается главным инструментом создания специфического иммунитета среди граждан.
Что такое вакцина
Иммунный препарат в состав, которого входят ослабленные, либо убитые вирусные компоненты возбудителей получил название вакцина. Она служит для выработки в организме человека антител, противостоящих антигенам (чужеродным структурам) на протяжении длительного временного периода, отвечающих за устойчивый иммунный барьер.
Разработаны средства (сыворотки) действующие не более нескольких месяцев, отвечающие за выработку пассивного иммунитета. Они вводятся сразу же после инфицирования, позволяют спасти человека от смерти, серьезных патологий. Вакцинация – механизм, обеспечивающий организм специфическими антителами, которые он получает не болея.
Вакцина до прохождения сертификации проходит длительный экспериментальный путь. К использованию допускают препараты со следующими характеристиками:
- Безопасность — после введения вакцины отсутствуют тяжелые осложнения у граждан.
- Протективность – длительное стимулирование защитного потенциала против введенного возбудителя, сохранение иммунологической памяти.
- Иммуногенность – способность к индукции активного иммунитета с долгосрочным эффектом вне зависимости от специфичности антигена.
- Иммунная активность – направленная стимуляция выработки нейтрализующих антител, эффекторных Т-лимфоцитов.
- Вакцина должна быть: биологически стабильной, неизменчивой при транспортировке, хранении, обладать низкой реактогенностью, доступной стоимостью, удобной при применении.
Перечисленные свойства вакцин позволяют свести к минимуму проявление местных реакций и осложнений. В чем заключается разница между понятиями:
- поствакцинальные реакции или местные – кратковременный ответ организма, возникающий на введение вакцины. Он проявляется в виде припухлости, отечности или покраснения в месте инъекции, общих недомоганий – подъема температуры, головной боли. Продолжительность периода составляет в среднем 3 суток, коррекция состояний носит симптоматический характер;
- осложнения после вакцины – возникают отсрочено, принимают патологические формы. К ним относят: аллергические реакции, процессы нагноения, спровоцированные нарушением правил асептики, обострение хронических болезней, наслоение инфекций, полученных в поствакцинальный период.
Разновидности вакцин
Иммунологи разделяю вакцины на типы, отличающиеся способом получения, механизмом действия, компонентным составом и рядом других признаков. Выделяют:
Аттенуированные – препараты производят из живых, но сильно ослабленных вирусов, либо патогенных штаммов микроорганизмов измененных генетически, либо из родственных штаммов (дивергентные суспензии), которые не в состоянии вызвать заражение человека. Корпускулярные вакцины характеризуются сниженной вирулентностью (уменьшенной способностью антигена заражать) при сохранении иммуногенных свойств, то есть способности вызывать иммунный ответ и формировать устойчивый иммунитет.
Примерами живых вакцин служат средства, используемые при иммунизации против чумы, гриппа, кори, краснухи, эпидемического паротита, бруцеллеза, туляремии, натуральной оспы, сибирской язвы. После некоторых прививок, например БЦЖ, требуется ревакцинация для сохранения иммунитета на протяжении жизненного периода.
Инактивированные – состоят из «мертвых» микробных частиц, выращиваемых в других культурах, например, на куриных эмбрионах, затем, убитых под воздействием формальдегида и очищенных от белковых примесей. К обозначенной категории вакцин относятся:
- корпускулярные – добывают из целостных штаммов (цельновирионные), либо из бактерий вируса (цельноклеточные). Примером первых являются противогриппозные суспензии, от клещевого энцефалита, вторых – лиофилизированные массы против лептоспироза, коклюша, брюшного тифа, холеры. Вакцины не вызывают инфицирование организма, но тем не менее содержат протективные антигены, могут спровоцировать аллергии и сенсибилизацию. Преимуществом корпускулярных составов в их стабильности, безопасности, высокой реактогенности;
- химические – изготавливают из бактериальных единиц, имеющих определенную химическую структуру. Отличительной особенностью считают минимальное наличие балластных частиц. К ним причисляют вакцины от дизентерии, пневмококка, брюшного тифа;
- конъюгированные – содержат комплекс из токсинов и бактериальных полисахаридов. Подобные комбинации усиливают индуцирование иммуногеном иммунитета. Например, сочетание вакцины анатоксина дифтерийного и Ar Haemophilus influenzae;
- сплит или субвирионные расщепленные – состоят из внутренних и поверхностных антигенов. Вакцины хорошо очищены, поэтому переносятся без выраженных побочных проявлений. Примером служат некоторые средства против гриппа;
- субъединичные – образованы из молекул инфекционных частиц, то есть имеют изолированные антигены микробов. Например, Гриппол, Инфлювак. Отдельно обозначают анатоксин – состав, выработанный из обезвреженных токсинов бактерий, который сохранил анти- и иммуногенность. Анатоксины способствуют формированию напряженного иммунитета длительностью до 5 лет и больше;
- рекомбинантные генно-инженерные – получают при содействии рекомбинантных ДНК, переносимых из вредоносного микроорганизма. Например, вакцина от ВГВ.
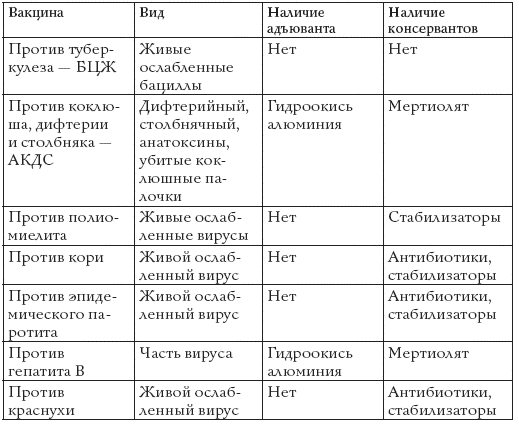
Сравнительный анализ вакцин
Таблица №1
Особенности поствакцинального иммунитета
После тех или иных прививок, у человека вырабатывается иммунитет специфичный по отношению к введенным инфекционным возбудителям, формируется невосприимчивость к ним. Основными характеристиками иммунитета, возникшего от вакцины, считаются:
- выработка антител к специфичным антигенам инфекционного заболевания;
- формирование иммунитета через 2 – 3 недели;
- поддержание способности клеток длительно сохранять информацию, отвечать реакцией при выявлении гомогенного антигена;
- пониженная невосприимчивость к инфицированию при сравнении с иммунитетом, образованным после перенесенного заболевания.
Иммунитет, приобретенный человеком посредством прививок, не наследуется, при грудном кормлении не передается. В своем становлении он проходит 3 этапа:
- Скрытый. На протяжении первых 3 дней формирование протекает латентно, без видимых изменений в иммунном статусе.
- Период роста. Длится в зависимости от препарата, особенностей организма от 3 до 30 дней. Характеризуется увеличением количества антител по отношению к возбудителю, полученному при инъекции.
- Снижения иммунитета. Постепенное уменьшение ответа от прививок штаммов.
Получить полноценный ответ на Т-зависимые антигены, возможно при соблюдении ряда условий: применять следует протективные, правильно дозированные вакцины, обеспечивающие продолжительный контакт с иммунной системой. Длительность взаимодействия обеспечивают путем создания «депо», введением суспензии по схеме с соблюдением указанных интервалов, своевременной ревакцинацией. Устойчивость организма к инфекциям обеспечивается отсутствием стрессов, ведением подвижного образа жизни, сбалансированные питанием.
Вакцинацию откладывают при высоких показателях температуры, хронических заболеваниях в обостренной фазе, воспалительных процессах, иммуннодефиците, гемобластозе. Следует оценить риски вакцинации при планировании и в период беременности, аллергических состояниях при введении предыдущих вакцин.
Глобализация применения вакцин
Каждый гражданин должен понимать, что предотвратить распространение инфекции можно лишь профилактическими мероприятиями, которые отражены в календаре прививок отдельно взятого государства. В документе указана информация о перечне вакцин, эпидемиологически оправданных для конкретной территории, сроках их постановки.
ВОЗ создала расширенную программу иммунизации (РПИ) в 1974 году, направленную на предупреждение возникновения инфекций, сокращение их распространения.
Благодаря РПИ выделяют несколько значимых этапов, позволивших сократить возникновение очагов ряда заболеваний:
- 1974 – 1990 гг. – активная иммунизация против кори, столбняка, полиомиелита, туберкулеза, коклюша;
- 1990 – 2000 гг. – ликвидация краснухи беременных, полиомиелита, столбняка новорожденных. Снижение инфицирования корью, свинкой, коклюшем, параллельная разработка, применение суспензий, сывороток против японского энцефалита, желтой лихорадки;
- 2000 – 2025 гг. – реализуется введение ассоциированных препаратов, планируется ликвидация дифтерии, краснухи, кори, гемофильной инфекции, паротита.
Масштабный охват вызывает некоторые опасения со стороны населения, среди молодых родителей, опасающихся мельчайших признаков нездоровья ребенка. Следует помнить, что средства, формирующие иммунитет, защитят от специфичных заболеваний, предотвратят осложнения, патологические изменения, смерть при инфицировании в ситуациях отказа от прививки. Даже здоровый образ жизни не способен обезопасить организм от воздействия вирусов, бактерий.
В случаях заражения после прививки, например при ненадлежащем хранении средства, нарушениях введения препарата, болезнь протекает легко и без последствий, благодаря наличию иммунитета. Плановая вакцинация экономически оправдана, так как лечение в случае инфицирования потребует больше средств, чем стоимость вакцины.
Видео: сроки формирования БЦЖ
Целью противотуберкулезной вакцинации является создание у неинфицированного МВТ человека искусственного иммунитета, повышающего устойчивость к возбудителю туберкулеза.
Созданная Кальметтом и Гереном в результате 13-летнего упорного труда живая ослабленная культура МВТ не способна вызывать заболевание у человека, но обладает необходимыми для формирования иммунитета специфичностью, аллергоген-ностью и иммуногенностью. В России для вакцинации против туберкулеза используют штамм BCG, зарегистрированный как БЦЖ-1. По своим основным характеристикам он полностью соответствует французскому вакцинному штамму МВТ. Штамм БЦЖ-1 сохраняет необходимую остаточную вирулентность, ограниченно размножается в организме вакцинированного человека, находясь главным образом в лимфатических узлах, и при правильном применении не способен вызвать заболевание. Для противотуберкулезной вакцинации применяют сухую вакцину БЦЖ как наиболее стабильную, способную достаточно долго сохранять требуемое количество живых МБТ. Сухая вакцина была создана отечественными учеными Е. Н. Лещин-ской и А. М. Вакенгут в 1941 г. Оптимальным содержанием жизнеспособных бактерий считают 10—12 млн/мг.
Формирование, длительность и стабильность поствакцинального иммунитета определяются характером иммуномор-фологических изменений и сроком вегетации вакцинного БЦЖ в организме привитого. Поствакцинальный противотуберкулезный иммунитет является нестерильным. Штамм БЦЖ своим присутствием в организме обусловливает существование популяции сенсибилизированных иммунокомпетентных клеток и способность макрофагов разрушать возбудителя туберкулеза. Продолжительность активного периода вегетирования штамма БЦЖ в организме составляет от 3 до 11 мес, в дальнейшем количество микобактерий штамма БЦЖ постепенно уменьшается. Уже через 2 нед после вакцинации микобактерии штамма БЦЖ начинают трансформироваться в L-формы. В таком виде они длительно сохраняются в организме и поддерживают противотуберкулезный иммунитет.
Искусственный приобретенный противотуберкулезный иммунитет после введения вакцины БЦЖ (вакцинации) не является пожизненным и угасает примерно через 5—7 лет. Для его восстановления требуется повторное введение вакцины БЦЖ. Такое введение вакцины называют ревакцинацией. В условиях напряженной эпидемической ситуации и при высоком риске инфицирования противотуберкулезную вакцинацию следует проводить в наиболее раннем возрасте, когда вероятность инфицирования минимальная в силу весьма ограниченного контакта такого человека с внешним миром. С этих позиций оптимальным решением является проведение вакцинации БЦЖ у новорожденных. Вакцинация БЦЖ у лиц более старшего возраста может быть осуществлена только после туберкулинодиагностики (проба Манту с 2 ТЕ) при отрицательной реакции на туберкулин (положительная анергия). Отсутствие положительной реакции на специфический аллерген позволяет исключить возможность состоявшегося ранее контакта с возбудителем туберкулеза и позволяет считать пациента неинфицированным.
Эффективность противотуберкулезной вакцинации проявляется улучшением ряда эпидемиологических показателей. Среди вакцинированных в 5—10 раз снижается заболеваемость туберкулезом, уменьшается смертность, становится меньше показатель инфицированное™ населения МБТ. С введением в широкую практику вакцинации БЦЖ значительно уменьшилась заболеваемость детей и подростков распространенными и тяжелыми формами туберкулеза — милиарным туберкулезом, туберкулезным менингитом, казеозной пневмонией. Стали превалировать относительно легкие формы туберкулеза с ограниченным поражением внутригрудных лимфатических узлов. Вакцинация против туберкулеза вакциной БЦЖ — всемирно признанный метод специфической профилактики туберкулеза у неинфицированных МБТ людей. В соответствии с рекомендациями ВОЗ противотуберкулезная вакцинация широко применяется в большинстве стран мира, в которых эпидемическая ситуация с туберкулезом является напряженной.
В России вакцинация БЦЖ новорожденных как обязательное профилактическое мероприятие осуществляется с 1934 г. по решению Наркомздрава РСФСР. В приказе № 109 Минздрава РФ от 21.03.2003 г. подтверждена важная роль противотуберкулезной вакцинации в специфической профилактике туберкулеза, внесены дополнения и уточнения, соответствующие современному состоянию проблемы туберкулеза в России, уровню развития фтизиатрии и медицины в целом. Вакцина БЦЖ, организация и методика вакцинации и ревакцинации. Вакцина представляет собой живые микобактерии вакцинного штамма БЦЖ-1, лиофилизированные в 1,5 % растворе глутамината натрия в виде пористой, порошкообразной или таблетированной массы белого или кремового цвета. Вакцина находится в ампулах с прозрачными стенками вместимостью 1 или 2 мл.
В России для противотуберкулезной вакцинации используют БЦЖ и БЦЖ-М. Одна ампула препарата вакцины БЦЖ вместимостью 2 мл содержит 1 мг лиофилизированного вакцинного штамма БЦЖ-1. Прививочная доза 0,05 мг препарата. В ампуле препарата БЦЖ-М содержится 0,5 мг вакцинного штамма БЦЖ-1, а одна прививочная доза равна 0,025 мг препарата. Использование вакцинного препарата БЦЖ-М позволяет уменьшить антигенную нагрузку при вакцинации и минимизировать вероятность осложнений. Препарат БЦЖ-М используют для так называемой щадящей иммунизации у новорожденных и детей раннего возраста с отягощенным перинатальным периодом, а также в регионах с относительно благополучной эпидемической ситуацией по туберкулезу. При выборе вакцинного препарата (БЦЖ или БЦЖ-М) учитывают общее состояние новорожденного, противопоказания для применения вакцинного препарата, а также эпидемическую ситуацию, сложившуюся в данном регионе.
Противопоказания к вакцинации БЦЖ новорожденных:
• недоношенность II—IV степени (при массе тела после рождения менее 2500 г);
• острые заболевания и обострения хронических заболеваний (внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения). Вакцинацию откладывают до исчезновения клинических проявлений заболевания, иммунодефицитного состояния;
• генерализованная инфекция БЦЖ, выявленная у других детей в семье;
• ВИЧ-инфекция у матери.
Для вакцинации против туберкулеза БЦЖ-М используют в следующих случаях:
• у недоношенных с массой тела после рождения не менее 2000 г за день до выписки из родильного дома;
• у недоношенных после II этапа выхаживания в специализированном детском отделении (дети с массой тела 2300 г и более) перед выпиской домой;
• у детей, не вакцинированных в родильном доме по медицинским показаниям и подлежащих вакцинации в связи со снятием противопоказаний; этих детей вакцинируют в детских поликлиниках в течение первых 2 мес жизни без предшествующей туберкулинодиагностики, а в возрасте 2 мес и старше — при отрицательной реакции на пробу Манту с 2 ТЕ;
• у новорожденных в регионах с благоприятной эпидемиологической ситуацией по заболеваемости туберкулезом.
В некоторых случаях, несмотря на уменьшенную антигенную нагрузку, использование БЦЖ-М также противопоказано. Противопоказания для вакцинации новорожденных БЦЖ-М:
• недоношенность, если масса тела при рождении менее 2000 г;
• острые заболевания и обострения хронических заболеваний (внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой форм, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения); вакцинацию откладывают до исчезновения клинических проявлений;
• первичный иммунодефицит;
• генерализованная БЦЖ-инфекция, выявленная у других детей в семье;
• ВИЧ-инфекция у матери.
В России противотуберкулезную вакцинацию новорожденных проводят в родильных домах на 3—7-й день жизни без предварительной постановки туберкулиновой пробы. Вакцинацию осуществляет специально обученная медицинская сестра общей лечебной сети, имеющая справку-допуск, действительную в течение года. Справка-допуск выдается региональным противотуберкулезным диспансером (кабинетом). Перед вакцинацией врач и медицинская сестра должны дополнительно ознакомиться с инструкцией по применению вакцины, а также информировать родителей ребенка (подростка) об иммунизации и местной реакции на прививку.
Сухую вакцину хранят в холодильнике при температуре не выше +8 °С. Холодильник с вакциной устанавливают в специальной комнате для прививок и закрывают на ключ. Лиц, не имеющих отношения к прививке БЦЖ, в эту комнату не допускают. Ампулы с вакциной перед использованием тщательно осматривают. При отсутствии на ампуле этикетки или неправильном ее заполнении, истекшем сроке годности, наличии на ампуле трещин и насечек, изменении внешнего вида препарата (сморщенная таблетка, изменение цвета и т. д.) применение содержащейся в ампуле вакцины недопустимо.
Разводят сухую вакцину непосредственно перед употреблением. Для этого в ампулу с сухой вакциной стерильным шприцем вместимостью 2 мл вливают 2 мл стерильного изотонического раствора хлорида натрия, который в ампулированной форме прилагается к вакцине. Растворитель должен быть прозрачным, бесцветным, без посторонних примесей. Вакцина полностью растворяется в течение 1 мин после 2— 3-кратного встряхивания. Использование вакцины с посторонними включениями или не разбивающимися при встряхивании хлопьями запрещено. В разведенной вакцине содержится 20 прививочных доз (одна прививочная доза в 0,1 мл разведенной вакцины).
Вакцину вводят сразу после ее разведения. В исключительных случаях срок использования разведенной вакцины увеличивают до 2—3 ч, сохраняя вакцину в стерильных условиях и защищая от солнечного света. После 3 ч хранения неиспользованную вакцину уничтожают кипячением в течение 30 мин, 30-минутным автоклавированием при 120 °С или погружением в 5 % раствор хлорамина на 60 мин. Вакцину вводят в утренние часы после осмотра новорожденных педиатром. В день вакцинации против туберкулеза другие парентеральные манипуляции ребенку не проводят. Для введения вакцины применяют одноразовые туберкулиновые шприцы вместимостью 1 мл с плотно пригнанными поршнями и тонкими иглами с коротким срезом. Для одной прививки в шприц набирают 0,2 мл (2 дозы) разведенной вакцины, затем выпускают через иглу в стерильный ватный тампон 0,1 мл вакцины, чтобы вытеснить воздух и подвести поршень шприца под нужную градуировку — 0,1 мл. Перед каждым набором вакцину необходимо аккуратно перемешивать с помощью шприца 2—3 раза. Одним шприцем вакцина может быть введена только одному пациенту.
Оптимальным является внутрикожное введение вакцины. Оно обеспечивает наиболее быстрое формирование противотуберкулезного иммунитета и его максимальную продолжительность. Вакцину вводят на границе верхней и средней трети наружной поверхности левого плеча после предварительной обработки кожи 70° спиртом. Иглу вводят срезом вверх в поверхностный слой натянутой кожи. Сначала вводят немного вакцины, чтобы убедиться, что игла вошла точно внутри-кожно, а затем всю дозу препарата (всего 0,1 мл). При правильной технике введения образуется папула беловатого цвета диаметром 7—9 мм, исчезающая обычно через 15—20 мин. Попадание вакцины под кожу недопустимо, так как может развиться холодный абсцесс. После введения вакцины не следует обрабатывать место укола дезинфицирующими средствами, заклеивать его или накладывать повязку.
После каждой инъекции шприц с иглой и ватные тампоны замачивают в дезинфицирующем растворе (5 % раствор хлорамина), а затем централизованно уничтожают. Инструменты, предназначенные для проведения противотуберкулезной вакцинации, для других целей применять нельзя. У новорожденных нормальная местная прививочная реакция появляется через 4—6 нед. На месте внутрикожного введения вакцины образуется папула диаметром 5—10 мм. Со временем в центре папулы возникают пустула (пузырек), затем корочка. Иногда появляется небольшое изъязвление диаметром 5—8 мм. Постепенно у 90—95 % вакцинированных на месте пустулы формируется поверхностный рубец диаметром до 10 мм. В дальнейшем по наличию и величине рубца судят о качестве проведенной вакцинации. Обратное развитие прививочной реакции происходит в течение 2—3 мес, иногда в более длительные сроки.
При морфологическом исследовании в месте введения вакцины БЦЖ отмечаются пролиферация лимфатических элементов, а в регионарных лимфатических узлах — мелкие очаги специфического воспаления. Одновременно с локальными изменениями в месте введения вакцины в организме вакцинированного происходит иммунологическая перестройка и постепенно развивается приобретенный противотуберкулезный иммунитет. Он формируется в среднем через 6—9 нед. после вакцинации. Объективным критерием, который подтверждает эффективность вакцинации и наличие иммунитета, служит положительная реакция на туберкулин при постановке пробы Манту с 2 ТЕ. При правильно проведенной вакцинации число положительно реагирующих на пробу Манту с 2 ТЕ детей и подростков варьирует от 55 до 65 % , а при введении больших доз туберкулина (до 100 ТЕ) от 87 до 90 %.
Лица, у которых вакцинация была временно отложена, должны быть взяты под наблюдение и вакцинированы после ликвидации противопоказаний. При необходимости перед вакцинацией проводят клинико-лабораторные обследования. При контакте с инфекционными больными в семье, детском учреждении или других местах вакцинацию проводят после окончании карантина или максимального срока инкубационного периода для данного заболевания. Наблюдение за вакцинированными БЦЖ детьми осуществляют врачи и медицинские сестры общей лечебной сети. Через 1, 3 и 12 мес. после введения вакцины они оценивают и регистрируют в соответствующих учетных документах местную прививочную реакцию, ее размер и характер. Какие-либо вмешательства (обработка антисептиками, наложение повязки) в развитие местной прививочной реакции недопустимы.
Вакцинированных новорожденных, у которых в семье есть больные туберкулезом, необходимо изолировать на время выработки иммунитета. Выписка ребенка из родильного дома после вакцинации возможна только после госпитализации больного в стационар или санаторий на 1,5—2 мес. Разрешение на выписку матери и ребенка из родильного дома дает противотуберкулезный диспансер после изоляции больного и проведения в его доме заключительной дезинфекции с последующей уборкой квартиры. Новорожденному от матери, больной активным туберкулезом, вакцинацию БЦЖ проводят в родильном доме. Ребенка изолируют от больной матери не менее чем на 8 нед в специализированном детском отделении. Если новорожденного выписывают домой к родственникам, то перед выпиской проводят обследование будущего окружения ребенка и дезинфекцию всех помещений. Мать на этот период госпитализируют для лечения. Ребенка переводят на искусственное вскармливание.
При бывшем тесном контакте новорожденного с больной матерью до вакцинации БЦЖ (рождение ребенка вне медицинского учреждения и др.) вакцинацию ему не проводят и на 3 мес назначают химиопрофилактику. После этого срока при отрицательной реакции на пробу Манту с 2 ТЕ показана вакцинация БЦЖ-М. Если же туберкулез у матери новорожденного диагностирован после введения вакцины БЦЖ, химиопрофилактику ребенку назначают независимо от времени введения вакцины. В этих случаях дети находятся под наблюдением диспансера как наиболее угрожаемые по заболеванию туберкулезом.
Ревакцинация БЦЖ. У вакцинированных при рождении детей иммунитет сохраняется в течение 5—7 лет. После этого срока возникает необходимость ревакцинации против туберкулеза. Ревакцинации подлежат дети в возрасте 7 и 14 лет, имеющие отрицательную реакцию на пробу Манту с 2 ТЕ. Интервал между постановкой пробы Манту с 2 ТЕ и ревакцинацией должен быть не менее 3 дней и не более 2 нед. Ревакцинацию проводят в детских поликлиниках или фельдшерско-акушерских пунктах. Другие профилактические прививки можно осуществлять с интервалом не менее 1 мес. до и после ревакцинации против туберкулеза.
Для ревакцинации обычно используют препарат БЦЖ. Техника проведения ревакцинации и методика наблюдения за ревакцинированными аналогичны таковым при вакцинации. Противопоказания к ревакцинации детей и подростков:
• острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, аллергические болезни; вакцинацию проводят через 1 мес после выздоровления или наступления ремиссии;
• иммунодефицитные состояния, злокачественные новообразования любой локализации; при лечении иммунодепрессантами или лучевой терапии вакцинацию проводят не ранее 6 мес после окончания лечения;
• инфицирование МБТ или туберкулез в анамнезе;
• положительная и сомнительная реакции на пробу Манту с 2 ТЕ;
• осложнения при предыдущей вакцинации БЦЖ.
Прививочная реакция при ревакцинации БЦЖ в виде инфильтрата диаметром 5—10 мм с небольшим узелком в центре часто появляется уже через неделю. Обратное развитие воспалительных изменений на месте введения вакцины происходит в течение 2—4 мес, после чего у 95—98 % детей остается поверхностный рубец. После ревакцинации БЦЖ другие профилактические прививки можно проводить не ранее, чем через 1 мес. Этот срок необходим для выработки специфического иммунитета. У здоровых людей вакцинация и ревакцинация БЦЖ не вызывают изменений общего самочувствия. Осложнения обычно возникают при недоучете противопоказаний и технических погрешностях.
Осложнения вакцинации БЦЖ и БЦЖ-М. В соответствии с рекомендациями Международного союза по борьбе с туберкулезом и ВОЗ (1984) осложнения вакцинации разделяют на 4 группы:
I — локальные кожные поражения (подкожные инфильтраты, холодные абсцессы, язвы) и регионарные лимфадениты;
II — персистирующая и диссеминированная БЦЖ-инфекция без летального исхода (волчанка, оститы и др.);
III — диссеминированная БЦЖ-инфекция, генерализованное поражение при врожденном иммунодефиците с летальным исходом;
IV — постБЦЖ-синдром (проявления заболеваний главным образом аллергического характера: узловатая эритема, кольцевидная гранулема, розеолезная сыпь и т. п.).
В нашей стране осложнения после вакцинации и ревакцинации обычно носят локальный характер и отмечаются у 0,001—0,06 % детей. Они чаще возникают при вакцинации, чем при ревакцинации, в основном в первые 6 мес. после первого введения вакцины. Все дети с поствакцинальными осложнениями наблюдаются противотуберкулезным диспансером, где они получают индивидуальную специфическую терапию. Во время лечения ребенка (подростка) по поводу осложнений вакцинации проведение других профилактических прививок противопоказано.
Противотуберкулезный диспансер совместно с центром Госсанэпиднадзора и поликлиникой составляют ежегодный план вакцинации на основании данных о рождаемости детей, числе подростков и взрослых, подлежащих вакцинации и ревакцинации. Служба Госсанэпиднадзора контролирует не только план проведения вакцинации, но и условия хранения вакцины БЦЖ, сроки ее годности, следит за соблюдением техники, качества и эпидемиологического режима. Каждый случай необычной реакции и каких-либо осложнений подлежит анализу и последующему обсуждению. Выполнение работы по специфической профилактике туберкулеза координируется комиссией по вакцинации БЦЖ, в которую входят фтизиатры, педиатры и эпидемиологи.





(c) ФБУЗ "Центр гигиены и эпидемиологии в Волгоградской области"
Адрес: 400049, г. Волгоград, ул. Ангарская, 13б
В настоящее время вакцинация является одной из наиболее активно применяемых форм профилактики различных заболеваний. Вакцинопрофилактика разработана для большого числа заболеваний, список которых продолжает расти.
Одной из наиболее долгожданных была вакцина БЦЖ. Её создание позволило в разы снизить заболеваемость и смертность от туберкулёзной инфекции. Такая распространённая в восемнадцатом веке инфекция была взята под контроль вакцинации. Однако даже в настоящее время нельзя отнести туберкулёз к вакциноуправляемым заболеваниям. В первую очередь, это связано с тем, что формирующийся иммунитет является временным, особенно в тех случаях, когда организм измучен хроническими заболеваниями или же в случае врожденного или приобретенного иммунодефицита.
В очень редких случаях возможно развитие вакцинальной формы туберкулёза, то есть туберкулёз формируется под воздействием микроба ослабленного штамма. Развитие подобного заболевания возможно и по прошествии нескольких лет после введения вакцины. Заболевание развивается по причине ослабления иммунной системы человека или в результате общего истощения организма (анорексия).
Вакцинация БЦЖ проводится по следующей схеме: первое введение препарата – на четвёртый — шестой день от рождения ребёнка. Данная манипуляция, как правило, проводится непосредственно в родильном доме. Первая ревакцинация проводится ребёнку в возрасте семи лет, вторая ревакцинация (в 14 лет) проводится в том случае, если выявлено отсутствие иммунитета к туберкулёзному агенту (то есть в том случае, когда вакцина БЦЖ ранее не вводилась, и человек не встречался с палочкой Коха в окружающей среде).
Для того чтобы понять, не инфицирован ли ребенок туберкулезом и нужна ему ревакцинация или нет, проводят пробу Манту, как показатель реактивности организма по отношению к туберкулёзному агенту. Различают нормергическую и гиперергическую реакции, в зависимости от размеров сформированной папулы и её выраженности.
В состав различных вакцин могут входить как живые, так и убитые вирусные и микробные агенты.
Состав вакцины БЦЖ представлен живыми микобактериями туберкулёза особого штамма со сниженной вирулентностью. Данный штамм был получен путём многократного культивирования в суровых для микроба условиях. Иммунитет формируется в результате размножения агента в организме человека и выработки против данного фактора антител. Особенностью иммунитета, который формирует вакцина БЦЖ, является то, что он поддерживается персистенцией микроба в организме. Эта же особенность объясняет возможность развития поствакцинального туберкулёза.
Иммунитет, полученный человеком в результате проведения вакцинации, является естественным вакцинальным. Кроме того существует естественный невакцинальный иммунитет, формирование которого происходит в результате естественного попадания микобактерий туберкулёза в дыхательные пути человека. Такой иммунитет также весьма распространён, так как возможностей встречи организма человека с палочками Коха существует огромное множество. Одной из наиболее значимых в эпидемическом отношении является открытая форма туберкулёза, когда вместе с выдыхаемым воздухом больной выделяет микробного агента.
Существует целый ряд противопоказаний для введения вакцины. Все они подразделяются временные (приводят к отсрочке вакцинации) и постоянные (в таком случае вакцинацию не проводят). К временным противопоказаниям проведения вакцинации можно отнести недоношенность (масса новорожденного составляет менее 2,5 килограммов), а так же ряд острых заболеваний и обострений хронических патологий. Вакцина БЦЖ не вводится лицам со стойким иммунодефицитом, так как возможно развитие генерализованной формы туберкулёза – это является постоянным противопоказанием для вакцинации.
