Вирус эпштейна барр у детей симптомы
Содержание:

Самые распространенные среди детей заболевания — вирусные. Причина в том, что иммунитет ребенка еще недостаточно крепкий, незрелый, и ему не всегда бывает легко противостоять многочисленным угрозам извне. Но если о гриппе и ветрянке сказано и написано много, да и с корью мамам все более-менее понятно, то есть в этом мире вирусы, одни названия которых нагоняют на родителей священный ужас.
Один из таких малоизученных и очень часто встречающихся — вирус Эпштейна-Барр. О нем довольно часто спрашивают известного педиатра и телеведущего Евгения Комаровского.


Что это такое
ВЭБ — вирус Эпштейна Барр. Один из самых распространенных вирусов на планете. Впервые был найден в образцах опухолей и описан в 1964 году английским профессором Майклом Эпштейном и его ассистенткой Ивонной Барр. Это вирус герпеса четвертого типа.
По медицинской статистике, следы перенесенной инфекции обнаруживаются в анализах крови половины детей в возрасте 5-6 лет и у 97% взрослых, причем сами они об этом зачастую даже не догадываются, ведь у большинства людей ВЭБ протекает незаметно, без симптомов.

Самая излюбленная среда обитания вируса — лимфоциты, таким образом он поражает иммунную систему ребенка. Чаще всего эта микроскопическая частица-паразит вызывает цитомегаловирус, инфекционный мононуклеоз, лимфогранулематоз, гепатит, герпес, лимфому Беркитта и ряд других малоприятных диагнозов. Вакцины от этого недуга еще не изобретено, так как на разных стадиях своего развития вирус кардинально меняет свой белковый состав и лучшие ученые умы за ним просто не успевают.


Заразиться ребенок может разными путями. Наиболее часто — ВЭБ выделяется наружу с биологическими жидкостями, обычно — со слюной. По этой причине вызываемый вирусом инфекционный мононуклеоз называют «поцелуйной болезнью».
Инфицирование может произойти во время переливания крови и ее компонентов, через общие с больным вещи и игрушки, а также вирус передается от зараженной матери через плаценту плоду во время беременности. ВЭБ легко распространяется воздушно-капельным путем, а также от донора к реципиенту во время трансплантации костного мозга.


В группе риска — дети до года, которые активно познают окружающий мир через рот, пытаясь попробовать на зуб абсолютно все попавшиеся им под руку предметы и вещи. Еще один «проблемный» возраст — дети от 3 до 6 лет, которые регулярно посещают детский сад и имеют многочисленные контакты.

Инкубационный период -от 1 до 2 месяцев, после чего у детей развиваются яркие симптомы, свойственные многим вирусным инфекциям.
Впрочем, не так страшен сам вирус со сложным названием, сколько то, что его последствия совершенно непредсказуемы. Он может пройти совершенно не заметно у одного ребенка, а у другого станет причиной развития тяжелых состояний и даже онкологических заболеваний.

Комаровский о ВЭБ
Евгений Комаровский призывает родителей не создавать лишней истерии вокруг вируса Эпштейна-Барр. Он считает, что большинство детей с этим агентом уже встречались в раннем детстве, и их иммунитет «запомнил» его и умеет идентифицировать и противостоять.
А теперь послушаем доктора Комаровского об инфекционном монокулезе.
Симптомы, которые позволяют заподозрить у ребенка ВЭБ, довольно размыты:
- Раздражительность, плаксивость, повышенная капризность и частая беспричинная усталость.
- Легкое или более заметное увеличение лимфатических узлов. Чаще всего — подчелюстных и заушных. Если инфекция протекает тяжело — по всему телу.
- Отсутствие аппетита, проблемы с пищеварением.
- Сыпь.
- Высокая температура (до 40,0).
- Боли в горле (как при ангине и фарингите).
- Сильная потливость.
- Небольшое увеличение размеров печени и селезенки. У ребенка это может проявляться ноющими болями в животе.
- Желтушность кожных покровов. Этот симптом встречается крайне редко.

Комаровский подчеркивает, что на основании одних только жалоб и наличия тех или иных симптомов поставить диагноз нельзя, поскольку состояние ребенка будет напоминать и ангину, и энтеровирус, и лимфогранулематоз.
Про вирус Эпштейна-Барр (ЭБВ) многие из нас не слышали, а между тем он считается одним из самых распространенных человеческих вирусов. Более 90 % взрослых людей в мире и около 50 % детей до 5 лет не только сталкивались с этой инфекцией, но и являются носителями и потенциальными источниками, т. к. однажды попав в организм, вирус остается в нем на всю жизнь.
После инфицирования ЭБВ не спешит себя обнаруживать и часто живет в организме в неактивной форме. Однако при определенных обстоятельствах он может вызывать различные заболевания, в том числе онкологические.
Историческая справка

Вирус Эпштейна-Барр впервые описан в 1964 году английскими учеными – вирусологом Майклом Эпштейном и его ассистенткой Ивонной Барр.
Эпштейн обнаружил неизвестный вирус в клетках опухоли, образец которой отправил ему коллега – хирург Дэнис Беркитт.
Во время работы в экваториальной Африке Беркитт заинтересовался специфическим местным онкологическим заболеванием, которое возникало преимущественно у детей до 7 лет (позже эта болезнь стала известна, как лимфома Беркитта). Новый вирус был назван в честь первооткрывателей.
Поверхность капсида снабжена множеством гликопротеидов, за счет которых вирус легко прикрепляется к клетке. Клетками-мишенями для него служат В-лимфоциты. Затем происходит внедрение вирусной ДНК в здоровую клетку и дальнейшее размножение в ней вируса.
Гибели клеток не происходит (как при воздействии других герпесвирусов), а запускается их пролиферация, т. е. размножение зараженных клеток. Такой механизм инфицирования обеспечивает высокую вирулентность ЭБВ.
Причины возникновения инфекции, чем опасна
Заражение вирусом Эпштейна-Барр чаще всего происходит в раннем детском или подростковом возрасте. Основная группа риска – это дети от 1 года, т. к. в первый год жизни малыш хорошо защищен материнскими антителами, позже материнский иммунитет ослабевает, и ребенок становится уязвим, плюс дети после года начинают больше общаться с окружающими.

После заражения вирус существует в организме человека на протяжении всей жизни в виде латентной (скрытой) инфекции.
Источник инфицирования – больной человек не только с активной, но и с бессимптомными и стертыми формами заболевания.
Основные пути передачи:
контактный: при поцелуях – самый частый путь заражения;
воздушно-капельный: при кашле и чихании;
контактно-бытовой: возможно инфицирование маленьких детей через игрушки, на которые попадает слюна.
трансфузионный (при переливании крови);
трансплантационный (при пересадке костного мозга).
Для инфицирования вирусом Эпштейна-Барр необходим достаточно тесный контакт, т. к. наибольшее количество его выделяется со слюной. Поэтому самым частым заболеванием, вызываемым вирусом, является инфекционный мононуклеоз, или «болезнь поцелуев».
Опасность вируса Эпштейна-Барр в том, что он после инфицирования сохраняется в организме на всю жизнь и при определенных условиях (например, при иммунодефиците) может вызывать множество далеко не безобидных заболеваний, часть из которых — онкологические:
Лимфогранулематоз (болезнь Ходжкина).
Назофарингеальная карцинома (рак носоглотки).
Лимфома Беркитта (центральноафриканская) и другие неходжкинские лимфомы.
Синдром Стивена – Джонса.
Синдром Алисы в Стране чудес.
Синдром хронической усталости и другие.
Классификация

Общепринятой классификации ЭБВ инфекции не разработано. Условно разделяют по следующим признакам:
По периоду возникновения: врожденная или приобретенная.
Установлено, что Эпштейн-Барр способен передаваться от матери ребенку (при условии первичного заражения во время беременности).
По форме заболевания: типичная (проявление инфекции в виде инфекционного мононуклеоза), атипичная – стертая, бессимптомная или висцеральная.
По тяжести процесса: легкая, средней степени тяжести, тяжелая.
По фазе: активная, неактивная.
Симптоматика
Первичное инфицирование часто происходит бессимптомно, особенно в младшем детском возрасте (до 5 лет). В период заражения у детей могут возникать неспецифические симптомы вируса Эпштейна-Барр, характерные для других болезней:
Повышенная утомляемость, так называемая патологическая усталость.

Заболевание по типу ОРВИ – у больного возникает обычная острая вирусная инфекция с повышением температуры, насморком, кашлем, слабостью и т. д.
Заподозрить ЭБВ инфекцию в организме очень трудно, тем более в детском возрасте, поэтому часто первичное инфицирование остается незамеченным.
У детей школьного и подросткового возраста, а иногда и у маленьких детей Эпштейн-Барр при первичном инфицировании может вызывать специфическое заболевание – инфекционный мононуклеоз. Другие его названия – железистая лихорадка, болезнь поцелуев, болезнь Филатова.
Симптомы вирусной инфекции Эпштейна-Барр у детей:
Лихорадка: часто заболевание начинается с резкого повышения температуры, которая достигает своего максимума на 2-4 день (достигает 38-40 °С) и держится около 4-7 дней. Далее может сохраняться невысокая температура (до 37,5 °С) в течение 3-4 недель.
Интоксикация: как и при других заболеваниях – слабость, снижение аппетита, боли в мышцах и суставах и т. д.
Воспаление лимфатических узлов: поражаются преимущественно заднешейные лимфоузлы, они увеличиваются, становятся болезненными на ощупь.
Аденоидит: заложенность носа без насморка, затрудненное носовое дыхание, гнусавость, храпящее дыхание во время сна.
Характерная особенность – отсутствие эффекта при применении сосудосуживающих капель для носа.
Увеличение печени (гепатомегалия) и селезенки (спленомегалия).
Сыпь на фоне приема некоторых антибактериальных препаратов.
Существует атипичная форма заболевания, при которой выражены только некоторые из основных симптомов.
Исход инфекционного мононуклеоза:
-
выздоровление с формированием пожизненного носительства вируса без клинических проявлений;
формирование хронической формы болезни.
Как распознать болезнь
Грудные дети: труднее всего распознать наличие ЭБВ инфекции у детей до 2 лет, которые еще не могут рассказать, что их беспокоит. Проявления заболевания легко спутать с острой вирусной инфекцией. В данном случае родителей должны насторожить:

длительное протекание вирусной инфекции, плохо поддающееся лечению;
храп (или хрюканье) во сне;
увеличение заднешейных лимфоузлов (если удается определить на ощупь).
У детей дошкольного возраста, кроме указанных симптомов, поводом для обследования могут служить частые ангины, постоянная усталость, плохой аппетит.
Школьники уже достаточно хорошо могут объяснить, что их беспокоит, но их жалобы также будут связаны с перечисленными проявлениями.
Обратиться можно к участковому педиатру, который после осмотра и анализа симптомов или назначит лечение или направит на госпитализацию в инфекционный стационар.
Специфической первой помощи ребенку также не требуется, кроме лечения имеющихся симптомов.
О симптомах и лечении фарингита у детей, профилактике заболевания, советы и рекомендации врачей узнаете на нашем сайте.
Как лечить ветрянку у детей, чтобы избежать осложнений? Ответ найдете тут.
Каковы причины возникновения конъюнктивита у ребенка, возможно ли его лечение в домашних условиях? Читайте в этой статье.
Диагностика
Для установления инфицирования вирусом Эпштейна-Барр используют лабораторные методы исследования:

Общий анализ крови: лимфомоноцитоз или моноцитоз на фоне лимфопении, тромбоцитоз, анемия (снижение гемоглобина в крови), характерно обнаружение атипичных мононуклеаров от 10 % и выше.
Атипичные мононуклеары (вироциты) — это видоизмененные лимфоциты, имеющие сходство с моноцитами.
Появляются в крови для борьбы с вирусной инфекцией. Для дополнительной диагностики атипичных мононуклеаров используется метод концентрации лейкоцитов.
Биохимический анализ крови: повышение АЛТ, АСТ, билирубина и щелочной фосфатазы.
Специфическая лабораторная диагностика:
-
Гетерофильный тест: определение в сыворотке крови больного гетерофильных антител. Характерно для большинства больных ЭБВИ. Гетерофильные антитела – это аутоантитела, которые синтезируются В-лимфоцитами, зараженными вирусом.
Являются IgM антителами, появляются в крови в начале заболевания, количество их повышается первые 3-4 недели после инфицирования, а потом начинает плавно снижаться. Возможны ложноположительные результаты при гепатитах, лимфомах, лейкозах и т. д.
Иммуноферментный анализ (ИФА): определение специфических антител IgM и IgG к антигенам вируса.
Полимеразная цепная реакция (ПЦР): выявление ДНК вируса для определения стадии инфекционного процесса и его активности. Материал для исследования – слюна, рото- или носоглоточная слизь, кровь, спинномозговая жидкость, моча.
Особенно информативно исследование для определения вируса у детей до 3 лет, т. к. у них еще могут быть не сформированы антитела, серодиагностика затруднена. ПЦР — высокоточный метод, практически не дает ложноположительных результатов.
Иммунограмма: исследование иммунного статуса. Присутствие вируса в организме больного может вызывать как активизацию иммунной системы, так и ее угнетение, что будет подтверждаться соответствующими показателями.
Методы и схемы лечения
Больные с острой формой ЭБВ инфекции подлежат госпитализации в инфекционный стационар. Прежде всего, это касается маленьких детей. При протекании заболевания в легкой форме лечение может проводиться амбулаторно.

Терапия ЭБВИ — специфическая и симптоматическая.
Специфическая терапия направлена на борьбу с вирусом:
Противовирусные препараты: с первых дней жизни – Изопринозин, Ацикловир, с 2 лет – Валтрекс, Арбидол; Фамвир – с 12 лет.
Препараты интерферона: с рождения – Виферон или Кипферон; Реаферон ЕС, интерфероны парентерально – для лечения детей старше 2 лет.
Индукторы интерферона: Неовир — с первых дней жизни, Анаферон — с 1 года, Циклоферон — с 4 лет, Амиксин — с 7 лет.
Также врач после основного курса назначит поддерживающее лечение. Комбинации препаратов подбирают с осторожностью.
Симптоматическая терапия – для устранения симптомов болезни:
Жаропонижающие: при повышении температуры выше 38 ºС.
Cосудосуживающие капли или спреи: Називин, Санорин и др.
Полоскание горла антисептическими растворами: например, раствором фурацилина или отваром ромашки.
Иммуномодулирующие препараты: Деринат, Тимоген, Ликопид, Полиоксидоний и другие. Назначаются на основании иммунограммы.
Гепатопротекторы: для восстановления функции печени – Эссенциале, Урсосан, Карсил, Гепабене и др.
Антигистаминные препараты: Эриус, Зиртек, Кларитин и т. д.
Прогноз и меры профилактики
Прогноз острой ЭБВ инфекции обычно благоприятный. Заболевание чаще всего приводит к выздоровлению. В редких случаях возможно формирование хронических форм болезни или возникновение осложнений.
Некоторые онкологические заболевания (лимфогранулематоз или лимфома Беркитта), ассоциированные с вирусом Эпштейна-Барр, сегодня также успешно поддаются лечению.
В этом видео на ваши вопросы о вирусе Эпштейна-Барр у детей ответит доктор Комаровский:
Специфической профилактики ЭБВ, т. е. вакцинации, не существует. Поэтому все профилактические мероприятия направлены на повышение иммунитета.

На сегодняшний день медицина достигла уровня, при котором многие вирусные заболевания, ранее считавшиеся неизлечимыми, перестали быть приговором. Однако до сих пор существуют такие, от которых люди не могут полностью избавиться. К ним относится и вирус Эпштейна – Барр (ВЭБ). С одной стороны, он достаточно безобиден, так как со временем защитная система организма вырабатывает к нему иммунитет. С другой — может вызвать страшные осложнения в виде онкологических заболеваний. Особую опасность представляет тем, что заражаются им в очень раннем возрасте. Как проявляется ВЭБ у детей? Каковы последствия?
Что такое вирус Эпштейна – Барр?

Трёхмерное изображение вируса Эпштейна — Барр
За замысловатым названием скрывается возбудитель инфекционного мононуклеоза — вирус, провоцирующий появление «болезни поцелуев». Своё интересное прозвище он получил потому, что в большинстве случаев заражение происходит через слюну.
Вирус Эпштейна – Барр (ВЭБ) – один из представителей семейства вирусов герпеса 4 степени. Самый малоизученный и одновременно распространённый. Примерно 90% жителей всей планеты являются носителями в латентной или активной форме и потенциальными источниками инфицирования, при том, что данный бактериофаг считается менее заразным, чем хорошо всем известная простуда.
Учёные доказали, при единоразовом попадании в организм вирус остаётся в нём навсегда. Так как полностью вывести его невозможно, в большинстве случаев ВЭБ просто переводят в «спящее» состояние, используя подавляющие препараты.
Инфекционный мононуклеоз известен человечеству достаточно давно. Впервые он был описан в конце XIX века и получил название железистой лихорадки, потому что сопровождался увеличением лимфоузлов, печени и селезёнки на фоне повышенной температуры. Позднее его заметил хирург Д. П. Беркитт и зафиксировал около 40 случаев заражения, работая в Африканских странах. Но всё прояснить удалось только в 1964 году двум английским вирусологам Майклу Эпштейну и Ивонне Барр (ассистентка доктора). Они обнаружили герпесвирус в образцах опухоли, высланными Беркиттом специально для исследования. В их честь вирус и получил своё название.
Способы инфицирования

Поцелуй — один из способов заражения ВЭБ
В основном инфицирование вирусом происходит ещё в детском возрасте. Около 90% людей, вступающих в контакт с ребёнком, способны его заразить. Группу риска составляют новорождённые до 1 года. По статистическим данным, 50% детей в развивающихся странах получают вирус от матери в грудном возрасте. А уже к 25 годам этот показатель возрастает до 90%. Чаще всего ВЭБ диагностируется в период от четырёх до пятнадцати лет.
То, как проявляется болезнь, не зависит от пола и расы: и мальчики, и девочки страдают ею в одинаковой мере и с равной частотой. Но стоит знать, что в районах, где преобладает население с низким достатком, герпесвирус более распространён, однако протекает в скрытой форме в течение почти 3 лет.
- контактный. Со слюной через объятия или поцелуи. Наибольшее количество вирусных частиц находится в клетках рядом со слюнными железами и выделяется вместе с ней;
- воздушно-капельный. Возбудитель собирается в слизистых оболочках зева, носа и носоглотки и верхних дыхательных путях и выделяется на поверхность при чихании, зевании, кашле, крике и даже простом разговоре;
- при переливании крови от донора. Данная манипуляция не столь редка. Уже в роддоме младенцу могут её назначить, если обнаружена анемия (низкий гемоглобин) или ребёнок рождён раньше предполагаемой даты при определённых обстоятельствах;
- при трансплантации костного мозга от донора. Методика применяется не только при онкологических заболеваниях, но и недугах, связанных с кровью человека (анемия, геморрагические диатезы).
Важно понимать, что у 25% переносчиков вирус в слюне находится постоянно. Это, в свою очередь, говорит о том, что они являются носителями и источниками инфекции даже при отсутствии явных симптомов в течение всей своей жизни.
Симптомы у детей
Обычно инкубационный период длится от 4 недель до 1–2 месяцев. Причём если ребёнок очень маленький (до 3 лет), то симптомы могут и вовсе никак не проявиться. Но общими для малышей будут следующие предвестники болезни, которые держатся в среднем 10–14 дней:
- Усталость и раздражительность. Малыш часто плачет, а проблему не удаётся найти.
- Увеличены лимфатические узлы. Мама может обнаружить уплотнения или ощутимые бугорки, например, в районе шейки и у ушек. В тяжёлых случаях – по всему телу.
- Нарушение пищеварения и отказ от еды.
- Сыпь. Не стоит путать с аллергическими реакциями на определённые продукты и дерматит. В данном случае она будет похожа на сыпь, как при скарлатине.
- Сильный фарингит и высокая температура (39–40С°).
- Боли в животике. Это происходит из-за увеличения печени и селезёнки.
- Боль в горле и ухудшение дыхания. В острой фазе, как правило, увеличиваются аденоиды.
- Желтуха. Но это очень редкий симптом и встречается нечасто.
Многие симптомы напоминают ангину, и тем опаснее самолечение, так как приём антибиотиков пенициллинового ряда только усилит болезнь и сыпь.
Вирус Эпштейн – Барр в зависимости от территории распространения проявляет себя по-разному. У европейской части населения среди основных симптомов: температура, опухание лимфоузлов. У жителей Китая, особенно южных районов, болезнь способна спровоцировать рак носоглотки. В районах Африки герпесвирус может вызвать злокачественную опухоль (лимфому Беркитта).
Симптомы болезни (галерея)
Диагностика
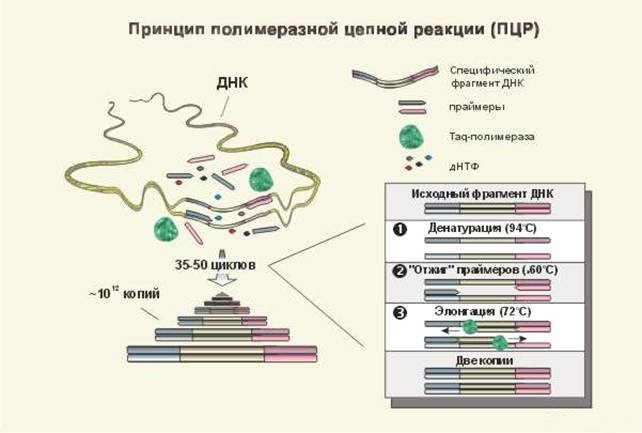
Для диагностирвоания ВЭБ применяют метод ПЦР
Для диагностирования вируса у больного используют лабораторные методы. Наиболее распространённые приведены в следующей таблице:
| Вид исследования | Когда назначают | Характеристика / показатели |
| Общий анализ крови | Выявляется повышение числа лейкоцитов, тромбоцитов или, наоборот, понижение количества тромбоцитов до 150×109/л, лимфомоноцитоз с атипичными мононуклеарами более 10%. | |
| Биохимический анализ крови |
|
Повышение значений АлАТ, АсАт, щелочной фосфатазы, билирубина. |
| Иммунограмма |
Так как сдвиги в показателях могут говорить о разных заболеваниях, на которые реагирует иммунная система. |
Выявляется процентное соотношение клеток иммунной системы (лейкоцитов, фагоцитов, моноцитов и др.), и на основе результатов иммунолог сравнивает их с показателями нормы. |
| Серологический
анализ |
|
Выявление антител IgG (появляются уже после столкновения с антигеном) к VCA, IgM (первыми вырабатываются при контакте с микробами), Anti-EBV, EBV EA-IgG Ab. Однако антитела класса IgG к EBNA остаются в организме на всю жизнь и их наличие не говорит об активности вируса. |
| Метод ПЦР (полимеразной цепной реакции) для ДНК — диагностики |
|
Процент ошибки почти сведён к нулю. Определяется по слюне или крови путём многократного размножения разных участков ДНК и РНК. Ищется «бракованный» ген. |
Трудность или, скорее, особенность диагностики заключается в том, что первые три вида исследований говорят об общих показателях и не выявляют именно вирус Эпштейна – Барр. Последние — более точные, но назначаются врачами нечасто. Своевременное диагностирование мононуклеоза поможет избежать осложнений и способствует его быстрому купированию.
Лечение ребёнка в домашних условиях

Ребёнок, находящийся на лечении
Для начала необходимо обратиться к врачу, чтобы определить, как вирус Эпштейна — Барр взаимодействует с организмом малыша. Если последний только носитель и нет никаких клинических признаков, то лечение не назначается. В противном случае ребёнка помещают в инфекционный стационар или же лечение производится амбулаторно.
Специальных средств, как и вакцины, не существует. Обычно иммунная система сама справляется, но если есть риск осложнений, то прописывается комплексная терапия противовирусными средствами:
- «Ацикловир» или «Зовиракс» до 2 лет. Длительность: 7–10 дней;
- «Виферон 1» в форме ректальных свечей детям до 7 лет;
- «Циклоферон» малышам вводится инъекционно;
- «Интрон А», «Роферон – А», «Реаферон – ЕС», если болезнь находится в хронической стадии.
При этом важно соблюдать ряд предписаний:
- придерживаться постельного режима;
- избегать физических нагрузок как минимум месяц даже после улучшения;
- пить больше жидкости, чтобы избежать интоксикации;
- принимать жаропонижающие (Панадол, Парацетамол) и антигистаминные лекарства («Тавегил», «Фенистил»), а также витамины, особенно витамин С (можно давать лимонную водичку);
- полоскать горло различными отварами (шалфей, ромашка) или фурацилином;
- закапывать нос сосудосуживающими препаратами. Но стоит помнить, что они вызывают привыкание. Поэтому не следует ими пользоваться дольше 3 дней.
Все эти пункты должны выполняться только после осмотра педиатром. Не нужно заниматься самолечением. Даже использование народных средств может вызвать серьёзные последствия у малыша.
Так как во время протекания инфекционного мононуклеоза нарушен обмен белков, жиров и углеводов, а также ослаблена иммунная система, то показана специальная диета, заключающаяся в употреблении:
- свежих овощей;
- сладких ягод;
- нежирной рыбы (минтая, трески). Её лучше варить или готовить на пару;
- постного мяса (говядины, кролика);
- крупы (гречки, овсянки);
- хлебобулочных изделий (лучше подсушенных);
- молочных продуктов (твёрдого сыра, творога).
Возможно введение в рацион яиц, но не более одного в день. Следует избегать употребления жирной пищи. Сладкое нужно есть в умеренных количествах.
Продукты питания, рекомендованные к употреблению (галерея)
Нужен ли карантин
Лечение обычно предполагает, что ребёнок будет находиться дома определённое время, как и при любой простуде. Если обстоятельства требуют (например, многие воспитательные учреждения не допускают пропусков посещения без предъявления справки от доктора), то врач даёт больничный приблизительно на 12 дней, приходящихся на острую фазу болезни. Карантин не требуется.
Прогноз выздоровления
Прогноз при заражении вирусом довольно благоприятный в том случае, если:
- ребёнок не страдает иммунными заболеваниями;
- проводились профилактические мероприятия с раннего возраста;
- назначено качественное лечение
- болезнь не была запущена;
- отсутствуют осложнения.
Вирус активизируется при ослабленной или истощённой иммунной системе, интоксикации.
Полностью вывести вирус Эпштейна – Барр невозможно. Его просто переводят в «спящий режим». Поэтому родителям стоит знать, плановая вакцинация способна пробудить недуг. Всегда необходимо предупреждать врача, что ребёнок перенёс мононуклеоз. Помимо этого, следует регулярно проходить плановые осмотры и сдавать соответствующие анализы.
Возможные осложнения

Анемия как вариант осложнения
В случае отсутствия качественного и своевременного лечения, возможно развитие осложнений. Наиболее распространёнными являются:
- анемия. Возникает из-за снижения в крови эритроцитов, лейкоцитов и тромбоцитов. Иногда сопровождается гемоглобинурией и желтухой;
- поражение центральной нервной системы (энцефалит и менингит);
- поражение черепных нервов, что приводит к синдрому Мартина – Белл (задержка психомоторного развития), миелиту, нейропатии и др.;
- отит и гайморит;
- затруднённое дыхание вследствие увеличения лимфатических узлов;
- разрыв селезёнки (если больной переусердствует с физическими нагрузками во время протекания болезни);
- гепатит, имеющий быстрый характер протекания.
К специфическим относятся:
- пролиферативный синдром. В основном характерен для людей, которые уже имеют иммунные болезни. За короткий промежуток времени количество В-лимфоцитов увеличивается, что приводит к нарушениям в работе многих внутренних органов. Очень опасна врождённая форма, так как смерть ребёнка возникает ещё до обращения к врачу. У тех, кого медики успевают спасти, позднее диагностируются разные формы анемии, лимфомы, гипогаммаглобулинемия, агранулоцитоз;
- волосатая лейкоплакия рта. На языке и внутренней стороне щёк появляются бугорки. Часто это один из первых симптомов ВИЧ-инфекции;
- злокачественные опухоли: лимфома Беркитта, недифференцированный рак носоглотки, рак миндалин.
