Бактерии вызывающие чуму
Содержание:
В мире существуют разные заболевания. Но ни одно среди них не вызывало такого ужаса и страха, как чума. Эта болезнь с древних времен не знала пощады. Она унесла миллионы жизней, невзирая на пол, возраст и благосостояние людей. Сегодня болезнь уже не приносит огромного количества смертей и горя. Благодаря чудесам современной медицины чуму удалось превратить в менее опасное заболевание. Однако полностью искоренить недуг не удалось. Чумная палочка (Yersinia pestis), вызывающая болезнь, продолжает существовать в этом мире и поражать людей.
Предок возбудителя
Несколько лет назад специалисты-микробиологи начали проводить исследования с целью изучения эволюции болезнетворных микроорганизмов. Изучалась и палочка чумы. Среди существующих микроорганизмов нашлась генетически похожая на нее бактерия – Yersinia pseudotuberculosis. Это возбудитель псевдотуберкулеза.
Проведенные исследования позволили ученым сделать один вывод. Когда на планете начала зарождаться жизнь, палочки чумы еще не было. Примерно 15–20 тысяч лет назад существовал возбудитель псевдотуберкулеза. Он был потребителем мертвой органики, размножался в экскрементах животных, вокруг захороненных в земле трупов. Некоторые факторы спровоцировали в дальнейшем его эволюцию. Часть возбудителей псевдотуберкулеза трансформировалась в чумную палочку.
Как произошла эволюция
В тех местах, где возникли первичные очаги чумы, возбудитель псевдотуберкулеза обитал в норах сурков (тарбаганов). Его эволюции, то есть появлению палочки чумы, поспособствовали определенные факторы:
- Наличие на животных блох. Когда сурки впадали в спячку, насекомые скапливались на их мордах. Это было самым благоприятным местом для их обитания. Зимой в норе всегда стояла отрицательная температура. Только рот и нос зверьков были источником теплого воздуха.
- Наличие на слизистой оболочке ротовой полости сурков кровоточащих ранок. Живущие на мордах блохи кусали зверьков в течение всей зимы. В местах прокусов возникали кровотечения. Они не останавливались, потому что животные спали, и температура их тела была низкой. У активных сурков кровотечения быстро бы прекращались.
- Наличие Yersinia pseudotuberculosis на лапках зверьков. Тарбаганы перед спячкой зарывали входы в норы собственным пометом. Из-за этого на их лапках скапливались возбудители псевдотуберкулеза.
Когда зверьки впадали в спячку, они закрывали свои морды лапками. В ранки, образовывающиеся из-за укусов блох, попадали возбудители псевдотуберкулеза. В кровеносной системе активных животных эта бактерия не смогла бы выжить. Ее бы мгновенно убили макрофаги. А вот в спящих сурках для Yersinia pseudotuberculosis не было никаких угроз. Кровь была охлаждена до благоприятных температур, а иммунитет был «отключен». Конечно, подъемы температуры возникали, но редкие и короткие. Они создавали идеальные условия для естественного отбора форм возбудителя. Все эти процессы в итоге привели к зарождению палочки чумы.

Эпидемии болезни в прошлом
Современные ученые не могут сказать, всегда ли чума преследовала людей. По сохранившимся сведениям, известно лишь о трех крупных эпидемиях. Первая из них – так называемая Юстинианова чума – началась примерно в 540-х годах в Египте. За несколько десятков лет чумная палочка опустошила почти все государства Средиземноморья.
Вторая эпидемия, названная «черной смертью», была зафиксирована в середине XIV века. Палочка чумы распространилась из природного очага в пустыне Гоби из-за резкого изменения климата. Возбудитель проник в дальнейшем в Азию, Европу, Северную Африку. Затронутым болезнью оказался и остров Гренландия. Вторая эпидемия очень сильно сказалась на численности населения. Палочка чумы унесла примерно 60 млн жизней.
Третья эпидемия чумы началась в конце XIX века. Вспышку заболевания зафиксировали в Китае. За 6 месяцев в этой стране погибло 174 тысячи человек. Следующая вспышка произошла в Индии. В период с 1896 года по 1918 год от возбудителя опасного заболевания погибло 12,5 млн людей.

Чума и современность
В настоящее время ученые, анализируя последствия эпидемий и изучая важные исторические источники, называют чуму «царицей болезней». При этом она уже не вызывает такого страха и ужаса, ведь больше в мире не фиксировалось крупных вспышек, уносящих миллионы жизней.
По проявлениям чумы в современном периоде ведется статистика. Всемирная организация здравоохранения отмечает, что в период с 2010 года по 2015 год чумой заболело 3248 человек. Летальный исход был в 584 случаях. Это значит, что у 82% людей наступило выздоровление.
Причины ослабления «хватки» возбудителя
Чумная палочка стала менее опасной по нескольким причинам. Во-первых, люди стали соблюдать правила гигиены, чистоту. Для примера можно сравнить современный период со Средневековьем. Несколько веков назад в Западной Европе люди выбрасывали все пищевые отходы и фекалии прямо на улицы. Из-за загрязненности окружающей среды горожане страдали от различных заболеваний, умирали от чумы.
Во-вторых, современные люди живут вдалеке от природных очагов заболевания. С зараженными грызунами и блохами чаще всего сталкиваются только охотники, туристы.
В-третьих, на сегодняшний день медицине известны эффективные способы лечения и профилактики опасного заболевания. Специалистами созданы вакцины, определены препараты, которые способны убить палочку чумы.

А теперь о возбудителе
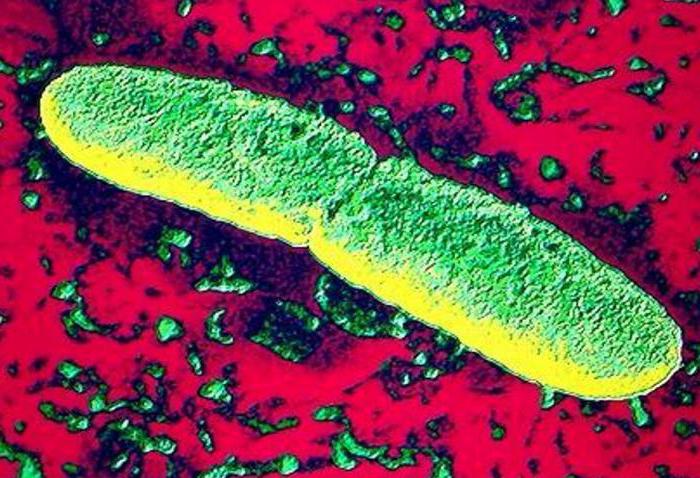
Если говорить о строении чумной палочки, то Yersinia pestis представляет собой грамотрицательную мелкую бактерию. Она отличается выраженным полиморфизмом. Подтверждают это встречающиеся формы – зернистые, нитевидные, колбовидные, продолговатые и др.
Yersinia pestis является зоонозной бактерией, относящейся к семейству Enterobacteriaceae. Этому микроорганизму родовое название Yersinia было дано в честь французского бактериолога Александра Йерсена. Именно этот специалист в 1894 году во время исследования биологических материалов людей, умерших от опасной болезни, смог выявить возбудителя.
Микроорганизм, способный вызывать эпидемии с высоким уровнем летальности, после обнаружения всегда интересовал микробиологов. Специалисты с момента открытия Yersinia pestis изучали строение бактерии (чумной палочки), ее особенности. Результатом одних исследований, проведенных отечественными учеными, стало составление в 1985 году классификации возбудителя, выделенного на территории СССР и Монголии.
| Подвиды чумной палочки | Район циркуляции |
| Pestis (основной) | Природные очаги Азии, Америки и Африки |
| Altaica (алтайский) | Горный Алтай |
| Caucasica (кавказский) | Закавказское нагорье, Горный Дагестан |
| Hissarica (гиссарский) | Гиссарский хребет |
| Ulegeica (улэгейский) | Северо-восточная Монголия, пустыня Гоби |
Способы проникновения палочки
Возбудитель чумы обитает в организме мелких млекопитающих. В кровеносной системе палочка размножается. Блоха во время укусов зараженных животных становится переносчиком инфекции. В организме насекомого бактерия оседает в зобу, начинает интенсивно размножаться. Из-за увеличения количества палочек зоб закупоривается. Блоха начинает испытывать сильный голод. Для его утоления она скачет с одного хозяина на другого, разнося при этом инфекцию между животными.
В организм человека палочка попадает несколькими способами:
- при укусе инфицированной блохи;
- во время незащищенного контакта с зараженными материалами и инфицированными биологическими жидкостями;
- при вдыхании инфицированных мелких частиц или мелкодисперсных капель (воздушно-капельным путем).

Формы заболевания и симптомы
В зависимости от способов проникновения чумной палочки в организм выделяют 3 формы болезни. Первая из них – бубонная. При такой чуме возбудитель попадает в лимфатическую систему человека после укуса блохи. Из-за болезни лимфатические узлы воспаляются, становятся так называемыми бубонами. На поздних стадиях чумы они превращаются в гнойные раны.
Вторая форма заболевания – септическая. При ней возбудитель попадает прямо в кровеносную систему. Бубоны не образуются. Септическая форма возникает при двух способах проникновения чумной палочки в организм человека – после укуса зараженной блохи, а также после контакта с инфицированными материалами (попадание возбудителя через повреждения кожи).
Третья форма – легочная. Она передается от зараженных больных воздушно-капельным путем. Легочная форма чумы считается самой опасной. Без лечения итогом прогрессирования заболевания в большинстве случаев является летальный исход.
Лечение чумы
В течение долгого времени человечество не знало о способах проникновения чумной палочки, не догадывалось, чем можно остановить смертельно опасное заболевание. Лекари придумывали разные причудливые способы, которые не приводили к излечению. К примеру, в Средние века целители готовили непонятные зелья из растений, измельченных змей, советовали людям быстро и надолго бежать из зараженной местности.
Сегодня чума лечится антибиотиками из группы аминогликозидов (стрептомицином, амикацином, гентамицином), тетрациклинами, рифампицином, левомицетином. Летальные исходы наступают в тех случаях, когда заболевание протекает в молниеносной форме, и специалистам не удается своевременно выявить болезнетворную бактерию.
Чумная палочка, несмотря на достижения современной медицины, по-прежнему относится к коварным возбудителям. Очаги заболевания в природе занимают порядка 7 % суши. Они располагаются на пустынных и степных равнинах, в высокогорной местности. Людям, побывавшим в природных очагах чумы, стоит обращать внимание на свое здоровье. При попадании возбудителя в организм инкубационный период длится от нескольких часов до 9 дней. Затем возникают первые симптомы – внезапно повышается температура тела до 39 градусов и выше, возникают судороги, озноб, сильная головная и мышечная боль, затрудняется дыхание. При таких симптомах требуется незамедлительное обращение к врачу.
| Чумная палочка | |
|---|---|
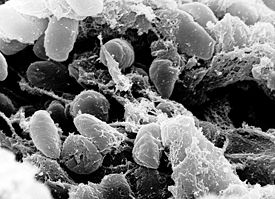 Yersinia pestis, электронная микрофотография |
|
| Научная классификация | |
| Домен: | Бактерии |
| Класс: | Гамма-протеобактерии |
| Порядок: | Enterobacterales |
| Семейство: | Yersiniaceae |
| Вид: | Чумная палочка |
Yersinia pestis (Lehmann and Neumann 1896) van Loghem 1944
Чумна́я па́лочка (лат. Yersinia pestis ) — вид грамотрицательных бактерий из семейства Yersiniaceae порядка Enterobacterales. Инфекционный агент бубонной чумы, также может вызывать чумную пневмонию и септическую чуму. Все три формы ответственны за высокий уровень смертности в эпидемиях, имевших место в истории человечества, например таких как «Юстинианова чума» (100 миллионов жертв) и «Чёрная смерть», на которой — смерть трети населения Европы за промежуток с 1347 по 1353 годы.
Роль Yersinia pestis в «Чёрной смерти» дискутируется. Некоторые утверждают, что «Чёрная смерть» распространилась слишком быстро, чтобы быть вызванной Yersinia pestis [2] . ДНК этой бактерии найдены в зубах умерших от «Чёрной смерти», тогда как тестирование средневековых останков людей, умерших по другим причинам, не дало положительной реакции на Yersinia pestis [3] [4] . Это доказывает, что Yersinia pestis является как минимум сопутствующим фактором в некоторых (возможно, не во всех) европейских эпидемиях чумы. Возможно, что устроенный чумой отбор мог повлиять на патогенность бактерии, отсеяв индивидуумов, которые были наиболее ей подвержены. По последним исследованиям «Юстинианова чума» была вызвана сразу несколькими штаммами бактерии, а не одной разновидностью [5] .
Род Yersinia — грамотрицательные, биполярные коккобациллы. Обладают ферментативным метаболизмом. Y. pestis производит антифагоцитарную слизь. Подвижная в культуре бактерия становится неподвижной, попав в организм млекопитающего.
Содержание
История [ править | править код ]

Y. pestis была открыта в 1894 году швейцарско-французским медиком и бактериологом Пастеровского института Александром Йерсеном во время эпидемии чумы в Гонконге. Йерсен был сторонником школы Пастера. Прошедший подготовку в Германии японский бактериолог Китасато Сибасабуро, практиковавший метод Коха, также в это время был привлечён к поискам агента, являющегося возбудителем чумы. Однако именно Йерсен фактически связал чуму с Y. pestis. Долгое время возбудителя чумы относили к роду Bacterium, позже — к роду Pasteurella. В 1967 году род бактерий, к которому относился возбудитель чумы, был переименован в честь Александра Йерсена.
В результате сравнения древних штаммов генов Yersinia pestis и её вероятного предка Yersinia pseudotuberculosis (псевдотуберкулезная палочка) было выявлено, что Yersinia pestis мутировала из сравнительно безвредного микроорганизма около 10 тысяч лет назад. Выяснилось, что обитающая в почве Y. pseudotuberculosis, вызывающая легкое заболевание желудочно-кишечного тракта, приобрела тогда несколько генов, позволивших ей проникать в легкие человека. Далее, в ключевом гене Pla произошла замена одной аминокислоты, в результате чего микроорганизм смог с повышенной силой разлагать белковые молекулы в легких и размножаться по всему организму через лимфатическую систему. Исследователи подозревают, что ген Pla чумная палочка позаимствовала у другого микроба в результате горизонтального обмена генами [6] [7] . Это подтверждают и исследования датских и британских ученых, которые провели исследования молекул ДНК, извлеченных из зубов 101 человека бронзового века, обнаруженных на территории Евразии (от Польши до Сибири). Следы бактерии Y. pestis нашли в ДНК семерых, возрастом до 5783 лет, при этом в шести из этих образцов отсутствовали «ген вирулентности» ymt и мутации в «гене активации» pla. В дальнейшем, на рубеже второго и первого тысячелетия до нашей эры, из-за демографических условий, выразившихся в увеличении плотности населения, возникла более летальная «бубонная» мутация бактерии [8] [9] .
Известны три биовара бактерии; полагают, что каждый соответствует одной из исторических пандемий чумы. Биовар antiqua считают ответственным за «Юстинианову чуму». Неизвестно, был ли этот биовар причиной более ранних, меньших эпидемий, или же эти случаи вообще не были эпидемиями чумы. Биовар medievalis полагают связанным с «Чёрной смертью». Биовар orientalis связывают с Третьей пандемией и большинством современных вспышек чумы.
Патогенность и иммунитет [ править | править код ]
Патогенность Yersinia pestis заключается в двух антифагоцитарных антигенах, называемых F1 и VW, оба существенны для вирулентности [10] . Эти антигены производятся бактерией при температуре 37 °C. Кроме этого, Y. pestis выживает и производит F1 и VW антигены внутри кровяных клеток, таких, например, как моноциты, исключением являются полиморфно-ядерные нейтрофильные гранулоциты [11] .
Некоторое время назад в США инактивированная формалином вакцина была доступна для взрослых, находящихся под большим риском заражения, однако затем продажи были прекращены по указанию FDA, специального агентства министерства здравоохранения США, по причине низкой эффективности и вероятности серьёзного воспаления. Ведутся перспективные эксперименты в генной инженерии по созданию вакцины, основанной на антигенах F1 и VW, хотя бактерии не имеющие антигена F1 сохраняют достаточную вирулентность, а антигены V достаточно изменчивы, так что вакцинация, основанная на этих антигенах может не давать достаточно полной защиты [12] .
В России доступна живая вакцина на основе невирулентного штамма чумы [13] .
Вакцинация не защищает от легочной чумы. Во время эпидемии 1910—1911 года применение прочумных сывороток (лимфы Хавкина и сыворотки Йерсена) лишь продлевало течение болезни на несколько дней, но не спасло жизнь ни одному больному [14] . Впоследствии ученым окончательно стало ясно, что гуморальный иммунитет при аэрогенном инфицировании возбудителем чумы значения не имеет [15] .
Геном [ править | править код ]
Доступны полные генетические последовательности для различных подвидов бактерии: штамма KIM (из биовара Medievalis) [16] , штамма CO92 (из биовара Orientalis, полученного из клинического изолятора в США) [17] , штамма Antiqua, Nepal516, Pestoides F. Хромосомы штамма KIM состоят из 4 600 755 парных оснований, в штамме CO92 — 4 653 728 парных оснований. Как и родственные Y. pseudotuberculosis и Y. enterocolitica, бактерия Y. pestis содержит плазмиды pCD1. Вдобавок, она также содержит плазмиды pPCP1 и pMT1, которых нет у других видов рода Yersinia. Перечисленные плазмиды и остров патогенности, названный HPI, кодируют белки, которые и являются причиной патогенности бактерии. Помимо всего прочего эти вирулентные факторы требуются для бактериальной адгезии и инъекции белков в клетку «хозяина», вторжения бактерии в клетку-хозяина, захвата и связывания железа, добытого из эритроцитов.
Древняя ДНК [ править | править код ]
В 2018 году в останках женщины из шведского местонахождения Frälsegården, умершей около 4900 лет назад (неолит) была обнаружена ДНК Yersinia pestis. Геном штамма из шведского захоронения выделился около 5700 лет назад, две ветви существующих сегодня штаммов Y. pestis выделились 5100 и 5300 лет назад [18] .
ДНК Yersinia pestis найдена в останках двух человек из Самарской области, связанных со срубной культурой (около 3800 лет назад) и в останках человека из Капана (Армения), жившего в железном веке около 2900 лет назад [19] .
Лечение [ править | править код ]
С 1947 года традиционным средством первого этапа лечения от Y. pestis были стрептомицин [20] [21] , хлорамфеникол или тетрациклин [22] . Также есть свидетельства положительного результата от использования доксициклина или гентамицина [23] .
Надо заметить, что выделены штаммы, устойчивые к одному или двум перечисленным выше агентам и лечение по возможности должно исходить из их восприимчивости к антибиотикам. Для некоторых пациентов одного лишь лечения антибиотиками недостаточно, и может потребоваться поддержка кровоснабжения, дыхательная или почечная поддержка.
Автор
Редактор
Статья на конкурс «био/мол/текст»: На первый взгляд она — микроскопическая и безобидная бактерия, а на деле — беспощадная убийца, унесшая жизни почти трети европейского населения в 14 веке. Yersinia pestis, известная в народе под именем чумная палочка, является возбудителем опаснейшего заболевания — чумы. С древних времен вокруг Y. pestis возникали научные споры, которые продолжаются до сих пор. Самые яркие из них, а также факты из жизни одного из самых загадочных микроорганизмов освещены в этой статье.
Обратите внимание!
Эта работа заняла первое место в номинации «Лучшее новостное сообщение» конкурса «био/мол/текст»-2015.
Спонсором номинации «Лучшая статья о механизмах старения и долголетия» является фонд «Наука за продление жизни». Спонсором приза зрительских симпатий выступила фирма Helicon.
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Незнакомка в маске
Y. pestis долго скрывалась от человеческого глаза в силу множества обстоятельств. Сначала помехой был размер: до изобретения братьями Янсенами в 1590 году микроскопа* и дальнейшего его использования Гуком и Левенгуком (которому, кстати, и обязаны «выходом в свет» бактерии и простейшие) никто даже не задумывался о том, что кроме видимых глазу живых объектов существуют еще и крошечные организмы. Но даже с появлением оптики чумная палочка продолжала сохранять статус инкогнито, сбрасывая свою вину на бактерии родов Bacterium, Bacillus и Pasteurella. Тем временем Y. pestis свободно гуляла по миру и уносила человеческих жизней больше, чем война.
За всю историю известны три пандемии чумы. Первой из них была «Юстинианова чума» (названа в честь византийского правителя Юстиниана I), охватившая территорию всего цивилизованного мира того времени. Историки датируют ее 541-580 годами н.э., хотя вспышки неведомой болезни преследовали человечество еще на протяжении двух веков. По утверждению известного исследователя переносчиков инфекций, медицинского энтомолога Милана Даниэля, на пике заболеваемости в Константинополе (ныне — Стамбул, Турция) ежедневно погибало до десяти тысяч человек. На основе современных исследований ученые сделали вывод, что половина европейцев умерла задолго до того, как чума покинула поредевшее и измученное население.
Вторая пандемия, наиболее известная как «Черная смерть», начала свое наступление на Европу в 1346 году. Занесенная из Восточного Китая по Великому шелковому пути в Крым, инфекция быстро прокладывала себе дорогу на север, и в течение четырех лет сумела унести жизни более 25 миллионов человек, что на тот момент составляло третью часть всего европейского населения. Болезнь не сдавалась на протяжении четырех веков — то затаивалась, то вспыхивала (в основном в крупных городах), кочуя из страны в страну. В 1665-1666 годах каждый пятый житель Лондона погиб от бубонной чумы [3]; но, несмотря на плачевную ситуацию, медицина оставалась бессильной.
Лики чумы
В настоящее время основные формы чумы — бубонная, легочная и септическая. Изредка встречаются и другие разновидности: кожная, кишечная, фарингеальная и менингеальная. Бубонная чума обычно развивается после укуса блохи — переносчика Y. pestis или после работы с тушами зараженных животных и характеризуется воспалением лимфатических узлов с образованием их болезненных конгломератов — «бубонов», «шишек» разного размера. Если вовремя не заняться лечением, инфекция может генерализоваться: развиваются сепсис (вторичная септическая чума) или пневмония (вторичная легочная чума). В последнем случае мокрота служит инфицирующей субстанцией для других людей, у которых впоследствии развивается уже первичная легочная чума. Именно из-за способности передаваться от человека к человеку (воздушно-капельным путем) легочная форма болезни вызывает наибольшие опасения. Септическая и легочная формы иногда протекают молниеносно, и без неотложной антибиотикотерапии смерти не избежать.
Возможно, преобладание какой-либо из форм чумы (преимущественное поражение того или иного органа) во время разных эпидемий связано не только с механизмами передачи бактерий, но и со свойствами конкретного штамма-возбудителя.
Решающей стала третья пандемия, разгоревшаяся в Китае в 1855 году. На разгадку самой страшной тайны были брошены все научные силы, изрядно к тому времени поокрепшие. И наконец в 1894 году исследования французского бактериолога Александра Йерсéна (Alexandre Yersin) и японского врача Сибасабуро Китасато (Shibasaburō Kitasato), проводимые независимо друг от друга в Гонконге, принесли долгожданные результаты. Исследуя человеческий патологический материал и трупы грызунов, Китасато и Йерсен выделили и описали коккобациллы, предположительно вызывающие чуму. И если результаты Йерсена нареканий не вызвали, то японскому бактериологу изрядно подпортили репутацию (и вызвали бесконечные споры относительно приоритета в открытии чумной палочки) противоречия в описании возбудителя, судя по всему, объясняемые загрязнением образцов оппортунистами-пневмококками [4].
Жертва мутации
Довольно давно известно, что предком чумной палочки является Yersinia pseudotuberculosis — энтеропатоген, возбудитель псевдотуберкулеза. Предположительно, Y. pestis отделилась от предкового вида около двадцати тысяч лет назад. Причиной эволюции стало резкое изменение климата в позднем плейстоцене (четвертичный период кайнозойской эры): холод сменялся жарой, вызывая перестройку экосистем; как правило, такие «скачки» погоды стимулируют эволюцию видов [5]. Однако до последнего времени не были известны генетические изменения, критичные для трансформации патогена, вызывающего инфекционное заболевание кишечника, в опасный микроорганизм, способный поражать легкие и провоцировать молниеносный сепсис.
Эволюционная ветвь Y. pestis была изучена учеными из Северо-Западного университета США. В ходе исследования Виндем Латем (Wyndham Lathem) и Даниель Зимблер (Daniel Zimbler) установили, что приобретение единственного гена превратило ранние формы Y. pestis, уже несколько отличавшиеся генетически и фенотипически от Y. pseudotuberculosis, в успешного легочного патогена. Чтобы выявить механизм «переселения» чумной палочки из кишечника в легкие, авторы проводили эксперименты над древними штаммами бактерий и анализировали их поведение в организме мышей. В ходе сравнения штаммов — возбудителей легочной чумы с относительно безобидными предками было выявлено лишь одно, но очень существенное, различие: критичным стало приобретение гена поверхностного белка Pla (см. врезку) в составе плазмиды pPCP1. Для проверки гипотезы этот ген внедрили в ДНК эволюционно более ранних штаммов — и результаты подтвердили причастность протеазы Pla к эффективному поражению дыхательных путей.
Однако этого приобретения Y. pestis было недостаточно для того, чтобы научиться вызывать опаснейшую системную инфекцию (септическую форму чумы). Оказалось, что для подобного усовершенствования потребовалась всего одна (!) аминокислотная замена в белке Pla — I259T. Эта замена оптимизировала протеолитическую активность белка и существенно повысила инвазивный потенциал бактерий при развитии бубонной чумы. Таким образом, ученые полагают, что первым делом бактерия приобрела свойства легочного патогена, провокатора вспышек легочной чумы, а позже в результате дополнительной мутации появились еще более опасные штаммы, вызывающие пандемии легочно-септической и бубонно-септической чумы [6].
Тем не менее среди всех минусов Y. pestis ученые находят и плюсы ее контакта с людьми. В 2014 году в журнале PLoS ONE была опубликована статья Шэрон де Витте из Университета Южной Каролины, в которой говорилось, что люди, пережившие пандемию чумы, стали обладателями более крепкого здоровья. Ученые исследовали останки людей, живших до, во время и после чумы, обращая особое внимание на причины смерти и состояние их костей. Результаты показали, что пережившие эпидемию, а также их потомки, доживали в среднем до 75 лет и обладали завидным иммунитетом.
Немного о Pla

Рисунок 1. Механизм предотвращения апоптоза протеазой Pla Y. pestis. Слева — нормальная Fas-сигнализация при инактивации Pla, справа — подавление апоптоза «рабочей» протеазой. FasL — трансмембранный белок, локализованный на поверхности лимфоцитов; Fas — рецептор FasL; Pla — протеаза, встроенная во внешнюю мембрану бактериальной клетки. Рисунок из [7].
Почему же протеаза Pla относится к факторам вирулентности, то есть как именно она помогла чумной палочке, которая и так может похвастать богатым арсеналом приспособлений для процветания в млекопитающих и трансмиссии блохами? Одна из обязанностей Pla — активация плазминогена: образующийся при этом плазмин разрушает фибриновые сгустки, что важно, например, для распространения бактерии из бубонов по организму.
Недавно была установлена связь развития первичной легочной инфекции с механизмом, связанным с инактивацией апоптотической сигнальной молекулы под названием Fas-лиганд (FasL). Роль FasL в клетке определяется его способностью запускать процесс апоптоза. У этого белка, пронизывающего мембрану активированных цитотоксических Т-лимфоцитов и эпителиальных клеток дыхательных путей, есть внеклеточный домен, который связывается с рецептором FasR на поверхности других клеток (преимущественно лимфоцитов, а также гепатоцитов, раковых и некоторых других), что посредством активации протеаз caspase-8 и caspase-3/7 запускает апоптоз. Так поддерживается гомеостаз иммуноцитов, предотвращаются аутоиммунные процессы и уничтожаются клетки, экспрессирующие чужеродные антигены.
Протеаза Pla катализирует расщепление в нескольких местах «рабочего» домена FasL и тем самым инактивирует этот белок — причем как мембранную, так и растворимую его формы. Таким образом Pla предотвращает апоптоз и связанные с ним воспалительные реакции, необходимые для полноценного иммунного ответа, что способствует выживанию патогена в организме хозяина (рис. 1) [7].
Проводимые на мышах эксперименты показали следующее: бактерии с нормальной протеазой Pla способствовали снижению количества FasL, что приводило к быстрой колонизации легких, в то время как йерсинии с инактивированной Pla размножались медленнее. Описанный механизм подавления иммунного ответа, по мнению ученых, может использоваться и другими патогенами, в особенности вызывающими инфекции дыхательный путей. А это, в свою очередь, открывает новые перспективы в борьбе с такими заболеваниями: можно подумать, например, над разработкой ингибиторов Pla или введением дополнительных молекул FasL [7].
«Такси до дома»
Основным переносчиком Y. pestis от грызунов к человеку является блоха (рис. 2), причем для насекомого это вынужденная «доставка пассажира», цена которой — жизнь «перевозчика».

Рисунок 2. Блоха цепляется за шерсть крысы. Фотография сделана с помощью электронного микроскопа, применено окрашивание. Рисунок с сайта science.nationalgeographic.com.
Блохи — прожорливые кровососы. Питание особи может длиться от одной минуты до нескольких часов; некоторые виды умудряются заполнить свои желудки до отказа — так, что даже не успевают переварить свой кровавый обед. Возможно, именно этот факт сыграл для насекомых злую шутку, но пришелся как нельзя более кстати Y. pestis.
Чумная палочка попадает в организм блохи во время ее питания и накапливается в зобу, где начинает интенсивно размножаться. При этом бактерии образуют своего рода биопленку — многослойное скопление клеток, погруженных в экзополисахаридный матрикс. Это явление даже получило название «чумной блок». Таким образом, при последующем питании блохи кровь не попадает в желудок — насекомое чувствует голод и чаще «выходит на охоту». Зараженные блохи живут недолго (оно и понятно — без еды далеко не убежишь), но за это время успевают заразить около 15 животных, в том числе и человека.
Происходит это следующим образом. Поскольку кровь не проходит дальше биопленки, она накапливается в пищеводе и зобу. Когда блоха кусает жертву, новой порции пищи просто некуда деваться, и часть предыдущей трапезы насекомого вместе с порцией бактерий Y. pestis попадает в ранку. Малютке нужен всего один час, чтобы «обойти» организм несчастного и вместе с кровотоком проникнуть в селезенку, печень и легкие. Инкубационный период (время от проникновения возбудителя в организм до первых клинических проявлений) длится от нескольких часов до 12 дней [8]. Схема передачи возбудителя* изображена на рисунке 3.

Рисунок 3. Схема передачи возбудителя чумы от грызунов человеку. Рисунок с сайта www.nkj.ru.
* — К сожалению, человек может посоревноваться с блохой в изощренности механизмов распространения инфекции. Последняя крупная эпидемия чумы разыгралась на Дальнем Востоке в 1910-1911 годах, однако локальные вспышки происходят до сих пор — чума не побеждена окончательно, другое дело, что антибиотики теперь доступны почти везде. Но как же ликвидировали вспышки до «эры антибиотиков»? Замечательную историю о борьбе с чумой в советском Гадруте (1930 год) рассказал гениальный вирусолог и врач Лев Зильбер в своих воспоминаниях «Операция „РУДА“» [9]. Это поистине медицинский (и даже немного шпионский — из-за особого взгляда «партии и правительства» на подобные события) детектив, одновременно захватывающий и трагичный, заставляющий задуматься о понятии «врач», особенностях эпохи и самоотверженной работе вопреки всему (дикости населения, дикости руководства страны и т.п.). Причину вспышки тогда всё же удалось установить. Но. какие уж там блохи! Очень рекомендуем почитать. — Ред.
«Верю, не верю»
Вокруг Y. pestis бродит множество слухов и мифов. Так, например, бактерию считали виновницей «Афинской чумы» — эпидемии, охватившей Древние Афины на втором году Пелопонесской войны. Наплыв беженцев в греческий город стал причиной перенаселения и скученности людей, что, несомненно, способствовало антисанитарии: следить за гигиеной было некогда, поскольку основные силы были направлены на достижение военного превосходства над врагами. В этих условиях зародилась эпидемия «чумы», воспринятая греками как божественная кара за родовое проклятие Алкмеонидов. Тем не менее современные исследования доказывают непричастность Y. pestis к эпидемии в Древней Греции. С помощью молекулярно-генетического анализа было установлено, что на зубах*, найденных в захоронениях жертв афинской эпидемии, нет ДНК чумной палочки, зато присутствует ДНК бактерии Salmonella typhi — возбудителя брюшного тифа [10].
Дальнейшие споры возникают вокруг «помощников» в распространении Y. pestis. Заболевание переносится блохами, а блохи — грызунами. Считалось, что европейские крысы (рис. 4), когда-то заразившись чумой, служили резервуаром инфекции на протяжении нескольких веков, однако сейчас этот факт оспаривается норвежскими учеными. Нильс Христиан Стенсет (Nils Christian Stenseth) из Университета Осло поясняет, что вспышки чумы должны быть связаны с погодными колебаниями: особенно теплые и влажные весенне-летние периоды характеризуются бурным развитием растений и изобилием пищи, количество грызунов в такие годы значительно возрастает, а значит, и чума распространяется быстрее. Изучение древних записей об изменении климата в Европе и Азии во время пандемий привело к заключению, что в Европе начало эпидемий действительно соответствовало благоприятным природным условиям, но только. в Азии и со стабильной отсрочкой примерно в 15 лет. Это позволило сделать вывод о том, то чумная палочка вовсе не таилась в европейских крысах на протяжении многих веков, а завозилась торговцами из Азии снова и снова. Правда, данная гипотеза еще требует строгих научных подтверждений — Стенсет планирует провести генетический анализ останков жертв европейских вспышек чумы и сопоставить геномы возбудителей [12].

Рисунок 4. Крысы (Rattus norvegicus) являются переносчиками блох, а следовательно, и чумной палочки. Рисунок из [12].
