Болезнь рейтера симптомы у женщин
Содержание:

Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.

Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
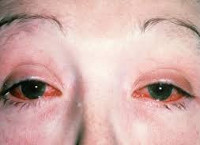
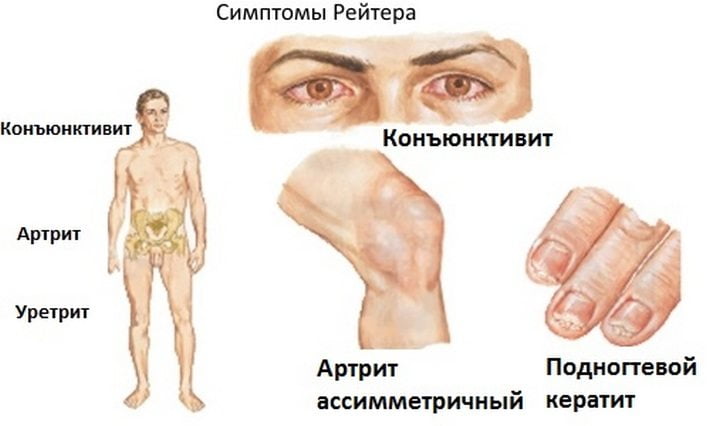
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.

Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.

Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.

Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.

Синдром Рейтера в 80% случаев диагностируется у мужчин в возрасте 20-40 лет. Заболевание крайне редко выявляется у женщин и детей. Для него характерно одновременное или последовательное поражение суставов, урогенитального тракта и слизистых оболочек глаз. Лечение синдрома Рейтера —консервативное, с использованием препаратов различных клинико-фармакологических групп — антибиотиков, гепатопротекторов, антимикотиков, нестероидных противовоспалительных средств.
Краткое описание заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Синдром Рейтера — ревматическая воспалительная патология, спровоцированная проникновением в организм возбудителей урогенитальных или кишечных инфекций. Наиболее часто она развивается после внедрения хламидий. Эти микроорганизмы способны длительно паразитировать в клетках хозяина в форме непостоянных (необязательных) структурных элементов цитоплазмы. Течение синдрома Рейтера подразделяется на 2 стадии. На первой — инфекционной — возбудитель находится в мочеполовой системе или кишечнике. А на иммунопатологической стадии он активизируется, поражая конъюнктиву, синовиальные суставные оболочки.
Причины появления синдрома Рейтера
В основе патогенеза синдрома Рейтера лежит нарушение функционирования иммунной системы. Проникновение инфекционных возбудителей в организм человека приводит к контакту со специфическими антигенами HLA B27. Результатом становится формирование сложных белковых комплексов. В ответ на их присутствие в организме продуцируются антитела, атакующие собственные клетки организма. В зависимости от этиологического фактора выделяют две формы патологии:
- спорадическая (болезнь Рейтера), возникает после урогенитальных инфекций;
- эпидемическая (синдром Рейтера), спровоцирована внедрением возбудителей кишечных инфекций — дизентерии, иерсиниоза, сальмонеллеза.
Обнаружена наследственная предрасположенность к развитию заболевания. Наиболее часто оно выявляется у людей, чьи родственники страдают от псориаза, анкилозирующего спондилоартрита, двухстороннего воспаления крестцово-подвздошных суставов.
Симптоматика патологии
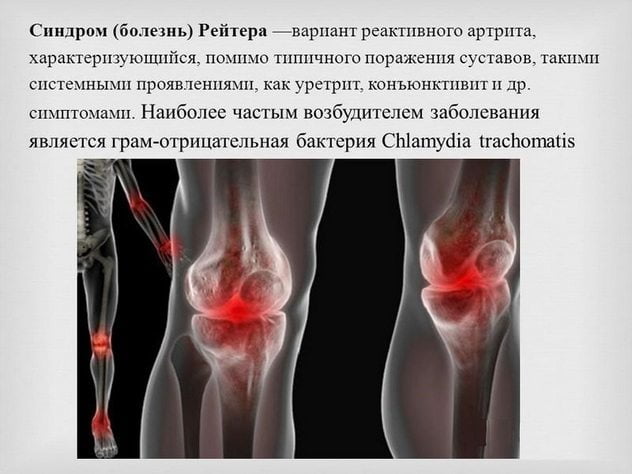
Для клинической картины синдрома Рейтера характерно сочетанное поражение мелких и крупных суставов, мочеполового тракта, глаз, кожных покровов, слизистых, а при отсутствии врачебного вмешательства — почек, аорты, сердца. Патология может быть острой (до полугода), затяжной (до года), хронической (дольше 12 месяцев).
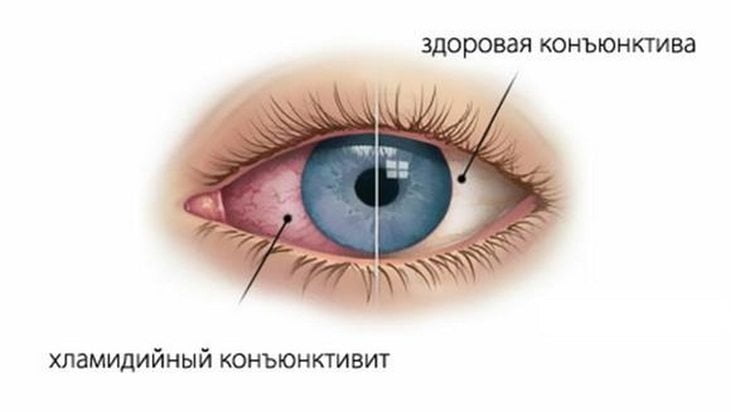
Поражение глаз
При синдроме Рейтера развиваются конъюнктивит, ирит, увеит, иридоциклит, ретинит, кератит или ретробульбарный неврит. Поражение слизистых глаз проявляется болями, светобоязнью, слезотечением, гиперемией (перенаполнением кровью сосудов), двоением предметов, мельканием «мушек», темных пятен, цветных кругов. Признаки конъюнктивита могут быть выражены слабо, исчезать на время и возникать вновь. Но чаще именно сильные боли в глазах и снижение остроты зрения становятся причинами обращения к врачу.
Со стороны мочеполовой системы
Болезнь Рейтера всегда манифестирует признаками уретрита — воспаления стенок уретры (мочеиспускательного канала). Сначала появляются зуд, жжение, болезненные ощущения только при опорожнении мочевого пузыря. Впоследствии возникновение этих симптомов возможно в любое время дня и ночи. Учащаются позывы к мочеиспусканию, при этом выделяется скудное количество мутной мочи. Кожа вокруг уретры краснеет, воспаляется, при касании ощущается болезненность. Достаточно редко уретрит протекает бессимптомно, но при проведении лабораторных исследований определяется скрытое течение воспаления по повышенному количеству лейкоцитов.

Суставы
Ведущий признак синдрома Рейтера — реактивный артрит, развивающийся спустя 4-6 недель после поражения мочеполовой системы. Для патологии характерно последовательное лестничное (от серединных структур к отдаленным) вовлечение суставов в воспалительный процесс. Обычно асимметрично повреждаются межфаланговые, плюснефаланговые, голеностопные, коленные сочленения ног. Возникают боли в суставах, усиливающиеся при ходьбе, отечность, скованность движений. Кожа над суставами краснеет, становится горячей на ощупь. Течение синдрома Рейтера нередко сопровождают сакроилеиты, пяточные бурситы, шпоры, тендиниты.

Другие симптомы
В 30-50% случаев отмечается поражение слизистых оболочек и кожных покровов. Воспаляется по типу глоссита или стоматита слизистая рта. У мужчин развивается баланопостит — острое или хроническое воспаление внутреннего листка крайней плоти и головки полового члена, баланит — воспаление кожи головки полового члена. Также типично появление красных папул, эритематозных пятен, участков с обильным шелушением на стопах, ладонях. Если человек длительное время не обращается за медицинской помощью, то возникают лимфоденопатия, миокардит, миокардиодистрофия, очаговая пневмония, плеврит, амилоидоз почек, нефрит. При осложненном течении синдрома Рейтера высока вероятность бесплодия, эректильной дисфункции.

К какому специалисту обратиться
Разнообразная симптоматика синдрома Рейтера обуславливает частые первичные обращения пациентов к урологам, офтальмологам, ортопедам, нефрологам, кардиологам. Врачи этих узких специализаций обладают всеми навыками диагностирования аутоиммунной патологии. После проведения необходимых исследований пациент будет направлен к ревматологу, который и займется дальнейшим лечением. Не станет ошибкой и обращение к врачу общего профиля — терапевту. По совокупности клинических проявлений он выпишет направление к ревматологу.

Общие принципы диагностики
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Помимо ревматолога, в диагностике синдрома Рейтера могут принимать участие венеролог, уролог офтальмолог, гинеколог. По результатам общеклинических исследований обнаруживаются гипохромная анемия, лейкоцитоз крови, повышенный уровень скорости оседания эритроцитов (СОЭ). Увеличение количества лейкоцитов в моче выявляется при проведении проб — по Нечипоренко, трехстаканной. Биохимические исследования помогают установить повышенные уровни:
- глобулинов;
- серомукоидов;
- сиаловых кислот;
- фибрина;
- С-реактивных белков.
Для обнаружения хламидий биологические образцы (сперма, синовий, соскобы с уретры, конъюнктивы) окрашиваются по Романовскому-Гимзе. Инфекционные возбудители обнаруживаются и при проведении полимеразной цепной реакции, иммуноферментного анализа. Наиболее информативна из инструментальных исследований рентгенография. На полученных изображениях визуализируются частичные сращения суставных щелей, эрозии, наличие шпор, односторонний сакроилеит.
Как лечить синдром Рейтера
Лечение синдрома Рейтера направлено на устранение всех симптомов, коррекцию иммунного ответа, предупреждение прогрессирования заболевания. Основная цель проводимой терапии — достижение устойчивой ремиссии с помощью препаратов, физиопроцедур, ЛФК.

Медикаментозная терапия
В терапевтические схемы при синдроме Рейтера обязательно включаются иммунокоррегирующие препараты — иммуномодуляторы, адаптогены, индукторы интерферона. Они корректируют работу иммунной системы, повышают невосприимчивость организма к действию провоцирующих факторов. В случаях тяжелого течения патологии практикуется проведение антигистаминной терапии (курсовой прием противоаллергических средств). При необходимости пациентам показана экстракорпоральная гемокоррекция (плазмаферез, каскадная фильтрация плазмы, криоаферез).
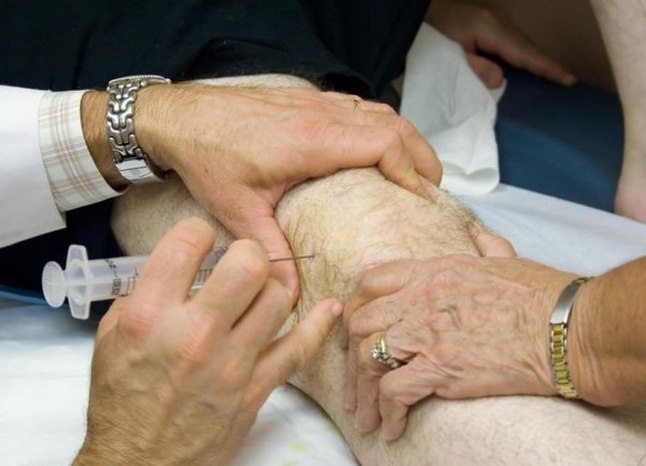
Антибактериальное лечение
Антибиотикотерапия проводится 2-3 курсами по 14-20 дней с небольшими перерывами. В ходе лабораторных исследований определяется вид инфекционных агентов, а также их резистентность к препаратам. При составлении лечебной схемы в нее включаются средства, которым наиболее чувствительны возбудители. Могут применяться следующие антибактериальные препараты в различных комбинациях:
- тетрациклины — преимущественно Доксициклин;
- фторхинолоны — Ломефлоксацин, Офлоксацин, Ципрофлоксацин;
- макролиды — Кларитромицин, Азитромицин, Эритромицин.
Реже используются цефалоспорины 2 и 3 поколения, защищенные клавулановой кислотой полусинтетические пенициллины. Антибиотикотерапия может обычно дополняется приемом гепатопротекторов, противогрибковых средств, протеолитических ферментов, поливитаминов.
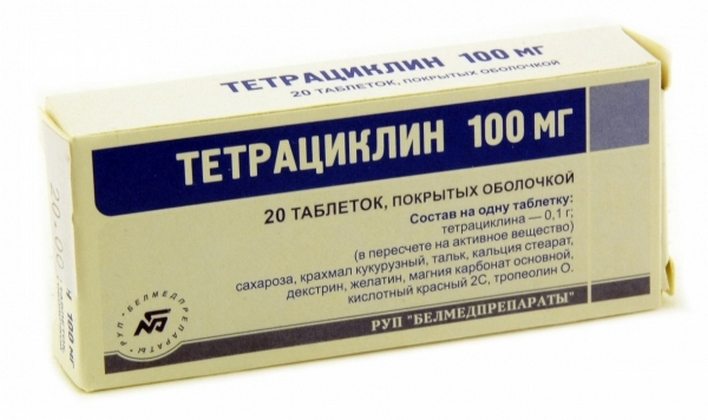
Противовоспалительная терапия
Для купирования внутрисуставного воспаления применяются препараты в различных лекарственных формах. Справиться с острым патологическим процессом позволяет внутримышечное, периартикулярное, внутрисуставное введение инъекционных растворов. Умеренно выраженные боли и воспаление устраняются приемом таблеток. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей и гелей.
| Противовоспалительные препараты | Наименования лекарственных средств |
| Базисные средства | Сульфасалазин, Метотрексат, Азатиоприн, Циклоспорин, Пеницилламин |
| Нестероидные противовоспалительные препараты | Целекоксиб, Эторикоксиб, Рофекоксиб, Нимесулид, Ибупрофен, Ксефокам, Индометацин, Кетопрофен, Мелоксикам, Диклофенак |
| Глюкокортикостероиды | Преднизолон, Дипроспан, Метилпреднизолон, Флостерон, Дексаметазон |
| Наружные средства | Вольтарен, Фастум, Артрозилен, Долгит, Диметилсульфоксид, Ортофен, Быструмгель |
Физиотерапия
Сразу после купирования острого воспаления, устранения сильных болей пациентам назначаются сеансы физиотерапии — УВЧ-терапии, диатермии, магнитотерапии, лазеротерапии. Часто используется электрофорез или ультрафонофорез с протеолитическими ферментами, гормональными средствами, анестетиками, витаминами группы B, хондропротекторами. В период ремиссии рекомендовано грязелечение, классический и вакуумный массаж, сероводородные, жемчужные, углекислые, радоновые ванны, минеральные воды.
При затяжных, трудно поддающихся лечению инфекциях применяется ультрафиолетовое облучение крови. Из вены пациента извлекается небольшое количество крови и пропускается через аппарат для ее облучения УФ-лучами.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой становятся отличной профилактикой обострений реактивного артрита. При синдроме Рейтера подбором упражнений занимается врач ЛФК. Он учитывает локализацию патологии, тяжесть ее течения, выраженность симптоматики. Так как чаще всего поражаются крупные и мелкие суставы ног, то именно им уделяется повышенное внимание. Обычно пациентам рекомендованы вращения коленями в положении лежа (имитация езды на велосипеде), подъемы ног и отведения их в стороны, перекатывания по полу бутылки, наполненной водой. Летом полезна ходьба босиком по песку, мелкой гальке, траве. Зимой для укрепления мышц стопы можно использовать ортопедические коврики.
Народное лечение
Синдром Рейтера — аутоиммунная патология, поэтому лечению народными средствами он не поддается. Многие из них оказывают слабое общее или местное иммуностимулирующее действие, что может спровоцировать очередной болезненный рецидив.
К чему приводит заболевание
При отсутствии лечения реактивный артрит переходит в хроническую форму. Суставы постепенно разрушаются, атрофируются мышцы. Создаются все предпосылки для развития плоскостопия, деформирующего остеоартроза. Тяжелое течение синдрома Рейтера приводит к развитию амилоидоза — заболеванию, для которого характерны поражения почки (нефротический синдром, отечный синдром), сердца (сердечная недостаточность, аритмии), желудочно-кишечного тракта, кожи.
Профилактика, прогноз и диета при синдроме Рейтера
Прогноз преимущественно благоприятный. При соблюдении всех врачебных рекомендаций патология переходит в устойчивую ремиссию. Но это не исключает появление рецидивов через несколько лет. Профилактика заболевания заключается в своевременном лечении кишечных и урогенитальных инфекций. Ревматологи рекомендуют пополнить рацион продуктами с высоким содержанием витаминов и микроэлементов — свежими овощами, фруктами, зеленью, творогом, жирной морской рыбой.
