Боли в промежности перед месячными
Содержание:
Каждый месяц организм женщины репродуктивного возраста претерпевает изменения гормонального фона. Ежемесячное изменение концентрации гормонов, которое способствует выходу яйцеклетки, и подготовки матки к беременности называется менструальным циклом. При отсутствии оплодотворения яйцеклетки сперматозоидом в конце менструального цикла у женщины начинаются месячные.
Из-за изменений баланса гормонов, предменструальный период и сама менструация сопровождаются различными ощущениями. Они могут быть незначительными и никак не влиять на жизнь женщины, или вызывать значительный дискомфорт. В норме женщина может обратить внимание на появление таких неприятных ощущений перед месячными:
- Дискомфорт в нижней части живота или легкое покалывание;
- Слабость, быструю утомляемость, снижение трудоспособности;
- Набухание молочных желез и их незначительная болезненность при прикосновении;
- Ощущение влажности перед месячными в области промежности;
- Головная боль, незначительная тошнота, изменение аппетита;
- Раздраженность, нарушение внимания и памяти, агрессивность.
Такие ощущения появляются за 2-3 дня до начала менструации и исчезают после 1 дня месячных.
В случае, когда они начинают приносить дискомфорт, начинаются за 1-2 недели и сопровождают все дни менструации, имеют нестерпимый характер, речь идет о патологическом состоянии, которое в медицине называется предменструальный синдром. Данное состояние требует консультации гинеколога и назначения специальной терапии.
Причины предменструального синдрома
Основной причиной развития предменструального синдрома является овуляция и связанные с ней, гормональные нарушения в организме.
Первое место среди причин проявлений предменстуального синдрома принадлежит повышению уровня эстрогена и, на фоне этого, снижению уровня прогестерона. Дефицит прогестерона приводит к снижению функции почек и уменьшению выработки мочи. В результате все микроэлементы и вода задерживаются в организме, что обуславливает появление клинических симптомов.
Баланс жидкости и электролитов в организме регулируется ренин-ангиотензин-альдостероновой системой. Перед месячными из-за гормонального сбоя данная система претерпевает ряд изменений, выделяется большое количество альдостерона. В результате снижается мочеобразование и уровень всех микроэлементов в крови нарушается.
Сбой вегетативной нервной системы также участвует в формировании патологического предменструального синдрома. Повышается тонус симпатического отдела, который отвечает за контроль эмоций и возбуждение всех систем организма.
Психосоматические расстройства, нарушения центральной нервной и гипоталамо-гипофизарной системы являются составляющими частями в формировании предменструального синдрома. Сбои в работе этих систем приводят к изменению обмена стероидных гормонов, водно-солевого и углеводного обменов.
Помимо этого причинами неприятных ощущений во влагалище перед месячными являются:
- Повышенный синтез простагландинов;
- Дефицит таких микроэлементов, как цинк и магний;
- Нехватка в организме витаминов В6 и С;
- Нарушение синтеза таких гормонов, как пролактин, эндорфин, серотонин и меланстимулирующий.
Симптомы предменструального синдрома
По выраженности клинических проявлений предменструальный синдром делится на:
Симптомы для всех степеней одинаковые, однако, проявляются они по-разному.
Первым симптомом является боль. Она ноющая или проявляется в виде спазмов. Локализируется внизу живота, может отдавать в область прямой кишки, поясницу, почки. Женщина вынуждена лежать, придвинув колени к животу (такое положение облегчает боль). Прикосновения к животу и попытки пошевелиться усиливают болевые ощущения. Болезненным может быть не только живот, но и молочные железы. Такой симптом называется масталгией. Также грудь увеличивается в размерах и набухает за счет отека. Соски огрубевают.
Появляется также головная боль по типу мигреней. Локализируется она в височных или лобной областях. Сопровождают боль головокружение, тошнота, иногда рвота, повышение температуры тела, учащенное сердцебиение и общая слабость.
Нарушается психическое состояние женщины, она может впасть в депрессию или наоборот стать раздражительной, агрессивной. Даже незначительные раздражения слухового, зрительного или вкусового анализатора приводят к проявлениям агрессии.
Также появляются белесоватые выделения, которые приводят к ощущению мокроты перед месячными.
По преобладанию одного симптома над другим предменструальный синдром разделяется на несколько форм:
- Нервно-психическая (преобладают расстройства психики);
- Отечная (преобладают отеки всего тела);
- Цефалгическая (преобладает головная боль и головокружение);
- Кризисная (преобладают общие симптомы – повышение температуры тела, потливость).
Диагностика предменструального синдрома
Диагноз ставится на основании жалоб пациентки, которые появляются за 1-2 недели до начала месячных. Однако для дифференциальной диагностики между предменструальным синдромом и общими заболеваниями организма проводятся дополнительные методы исследования:
- Анализ крови на определение уровня гормонов в организме (эстрогена, прогестерона и альдостерона);
- Тесты функциональной диагностики;
- Электрокардиография для исключения патологии сердца, которая также может давать такие симптомы;
- Электроэнцефалография применяется при преобладании у женщины нервно-психических расстройств;
- УЗИ надпочечников;
- Рентгенография черепа.
Диагностические тесты необходимо проводить во второй половине менструального цикла. Обязательно необходимо проконсультироваться, помимо гинеколога, с невропатологом, офтальмологом и эндокринологом для исключения патологии со стороны других органов.
Лечение предменструального синдрома
При легкой степени предменструального синдрома медикаментозное лечение не показано. Назначают психотерапию с использованием психоэмоциональной релаксации и поведенческих техник. Женщина должна нормализовать свой режим труда и достаточно времени уделять отдыху. Кофе, соленая, жирная пища, алкоголь и сахар усугубляют проявления предменструального синдрома, поэтому от них необходимо отказаться. Массаж поясничной области помогает стимулировать нервы, регулирующие работу половых органов, что снижает болевые ощущения. Женщине необходимо заниматься спортом для нормализации обмена веществ и баланса гормонов в организме, а также поддержания тонуса мышц матки.
При тяжелом и средней тяжести течении предментруального синдрома необходимо медикаментозное лечение. Применяется гормональная терапия гестагенами. Также необходимо принимать витамины Е и В1. Они помогают нормализовать баланс гормонов и снизить все проявления.
В зависимости от выраженности симптомов применяются также такие группы лекарств:
- Нестероидные противовоспалительные средства. Они снимают болевой синдром, снижают температуру тела и явления воспаления. Представителями данной группы являются ибупрофен, анальгин, тамипул.
- Седативные препараты. Применяются для снижения боли и психических нарушений. В данную группу входят таблетки валерианы.
- Антагонисты альдостерона. Являются мочегонными средствами и применяются при выраженных отеках. В группу данных препаратов относится верошпирон.
- Антигистаминные препараты. Назначаются в случае повышения уровня гистамина и серотонина. Представителем группы является диазолин.
- Гомеопатические препараты. Используются при мигрени. В группу препаратов входит ременс.
Лечение должно длиться не менее 3 менструальных циклов и назначаться врачом после полного обследования пациентки.
Профилактика предменструального синдрома
Для предотвращения неприятных ощущений перед месячными женщине необходимо соблюдать несколько правил:
- Регулярно заниматься спортом, избегать малоподвижного образа жизни;
- Правильно сбалансировано питаться, не злоупотреблять сладостями, кофе, жареной и жирной пищей;
- Спать не менее 8 часов в сутки;
- Во время работы делать перерывы для отдыха и еды;
- В начале весны, когда организм испытывает недостаток витаминов, принимать в пищу овощи и фрукты, а также дополнительные витаминные комплексы, которые можно найти в аптеке;
- Секс должен быть защищенным для предотвращения заражения венерическими болезнями;
- Избавиться от вредных привычек.
На нарушение гормонального фона в значительной мере влияют аборты и заболевания женских половых органов. Поэтому для профилактики неприятных ощущений перед менструацией необходимо отказаться от прерывания беременности и избегать болезней репродуктивной системы. Также каждая женщина с профилактической целью должна каждые полгода проходить обследование у гинеколога.
Боль в промежной области возникает независимо от половой принадлежности. Симптом провоцируют патологии мочеполовой сферы, прямой кишки и ануса, позвоночника. Ощущение, что болит промежность, наблюдается при поражениях тканей – костной, нервной, кожной, мышечной, жировой, соединительной. Процесс может иметь травматический, воспалительный, инфекционный характер. Определить конкретное заболевание помогает характер боли и другие проявления.
1. Травмы промежности
Болезненность в промежной области часто является следствием травм. Наиболее распространённые из них – ушибы. Спортивные тренировки, падения, удары по гениталиям или в промежность являются основными причинами получения травм промежности.

При сильном ушибе в промежности как у мужчин, так и у женщин, возникает резкая, яркая боль. На мягких тканях появляется опухоль, образуется синяк. Возможно образование раны, возникновение кровотечения из неё. Потерпевший жалуется на потерю чувствительности в травмированной области промежности. Может наблюдаться повышение температуры тела, что свидетельствует о начале воспаления в области промежности.
Особенности лечения определяет характер повреждения участка промежности, наличие осложнений. Требуется антисептическая обработка места ушиба, хирургическое зашивание раны. Для избавления от боли в промежности используются холодные компрессы. Для лечения показаны антибиотики, витамины К, Р, назначается хлорид кальция.
2. Острый геморрой
Заболевание, при котором область промежности болит – острый геморрой. К его основным признакам можно отнести именно боль. Она характеризуется как сильная, интенсивная, продолжительная, значительно усиливающаяся в момент дефекации и после процесса опорожнения кишечника. Место дислокации боли – анальная область, промежность. Другие симптомы, указывающие на геморрой – ощущение инородного тела в прямой кишке, образование геморроидальных шишек, выпадение их из ануса, воспаление, кровотечения, появление признаков интоксикации организма.

При лечении острого геморроя используется комплексная терапия. Для избавления от боли в анусе и промежности необходимы местные средства – холодные компрессы, мази с обезболивающим, противовоспалительным действием. Для многих пациентов показана хирургическая операция. Регулярное выполнение гигиенических процедур, строгая диета, физиопроцедуры способствуют выздоровлению.
3. Мочекаменная болезнь
Из-за нарушения обменных процессов в органах мочевыделительной системы происходит отложение твердых кристаллов соли – камней. Они скапливаются в мочевом пузыре или почках, мочеточниках.

К проявлениям мочекаменной болезни относят:
- появление ощущения жжения, режущей болезненности при мочеиспускании;
- почечные колики;
- появление кровянистых примесей в моче.
Отмечаются неприятные ощущения в пояснице, возникает боль при ходьбе в промежной области. Они усиливаются при резких изменениях положения тела, после питья (обильного).
Для лечение применяют консервативные методы и хирургическое вмешательство (лапароскопическое, эндоскопическое, открытое). Назначаются препараты – антибактериальные и противовоспалительные, спазмолитики и анальгетики, мочегонные средства, витамины (группы В). Необходимо увеличение употребления жидкости, соблюдение диеты.
4. Уретрит
Заболевание, для которого характерно развитие воспаления оболочек мочеиспускательного канала, называется уретрит. Его провоцируют инфекции, травмы. Прогресс болезни сопровождается симптомом, общим для всех пациентов – появляется боль при исходе мочи и лихорадочное состояние, потребность к мочеиспусканию становится частой.
При женском уретрите наблюдается:
- боль внизу живота, в промежности;
- при мочеиспускании возникает жгучая, тянущая боль в промежье;
- имеются обильные влагалищные выделения.
При развитии мужского уретрита имеются симптомы:
- острая, резкая боль в промежности в момент мочеиспускания;
- затрудненный отход мочи;
- пах заметно опухает, в его области может ощущаться зуд, боль;
- в моче, сперме имеются кровянистые примеси;
- наблюдается выход слизи, гноя из уретрального канала.
До назначения лечения показана диагностика – анализ мочи (микроскопический и микробиологический), мазка из уретры, определяется чувствительность инфекции к препаратам. Для избавления от боли в промежности и других симптомов необходима терапия – использование антибактериальных средств, иммуномодуляторов, витаминотерапия. Мочеиспускательный канал больного промывают растворами антисептиков.
5. Защемление полового нерва
Травмы таза и промежности, рост новообразований, повышенный тонус и спазмы мышц, последствия инфекционных заболеваний могут являться факторами, способными вызвать защемление полового или срамного нерва. К основными симптомам такого явления относят:
- в тазовой области появляется ноющая боль;
- сохраняется постоянный дискомфорт в анусе;
- в паху, промежности возникая ощущение постороннего предмета, жжения;
- ткани промежности становятся заметно чувствительными, болят от любого воздействия;
- возможно непроизвольное мочеиспускание;
- после секса болит промежность.

Защемление полового нерва у женщин часто сопровождает сильный зуд, ощущение жжения в половых органах.
Для устранения воспаления нерва, боли в промежности и других проявлений используется комплексная терапия. Применяются противосудорожные препараты, анестетики, гормональные средства, миорелаксанты, комплексы витаминов. Лекарства назначаются в виде инъекций, перорально, ректально или вагинально. Используется лечебная физкультура. В сложных случаях требуется хирургическое лечение – операция для декомпрессии сдавленного срамного нерва.
6. Паховая грыжа
Наследственность, особая анатомия мышечной ткани брюшной стенки, лишний вес, травмы, недостаточные или чрезмерные силовые нагрузки – основные причины возникновения паховой грыжи. Понять, что появилась грыжа, помогают основные признаки:
- появление в паху уплотнения, которое становится заметным, выпячивается при любом напряжении;
- если нажать на уплотнение, оно убирается в ткани брюшины, часто с характерным «урчащим» звуком;
- боль появляется в промежности, отдает в поясницу.

В зависимости от места расположения грыжи, может появляться боль при мочеиспускании и частые позывы к нему, возможны запоры, повышенное газообразование. У женщин становятся болезненными менструации.
Паховая грыжа начинает интенсивно болеть при её ущемлении. Образование становится очень плотным, его невозможно вправить в брюшину. У больного происходит интоксикация организма, признаками которой является тошнота, рвота, повышается температура. Сильно болит промежность.
Медикаментозным способом паховую грыжу не лечат. Необходимо её хирургическое удаление. Для некоторых больных операция противопоказана. В таких случаях для недопущения выпадения, ущемления грыжи, для профилактики боли в паховой зоне, промежности требуется ношение специального бандажа.
7. Воспаление паховых лимфоузлов
Травмы, распространение инфекции, венерические болезни, гинекологические и урологические проблемы, возникновение карбункулов или фурункулов приводят к воспалению паховых лимфоузлов – паховому лимфадениту. Определить заболевание помогают признаки:
- увеличение размера лимфоузлов, возможно их покраснение, припухлость;
- появление боли при надавливании на них, выполнении движений;
- повышение температуры тела, наличие озноба;
- боль внизу живота, промежности;
- появление дискомфорта, жжения, выделений из половых органов.
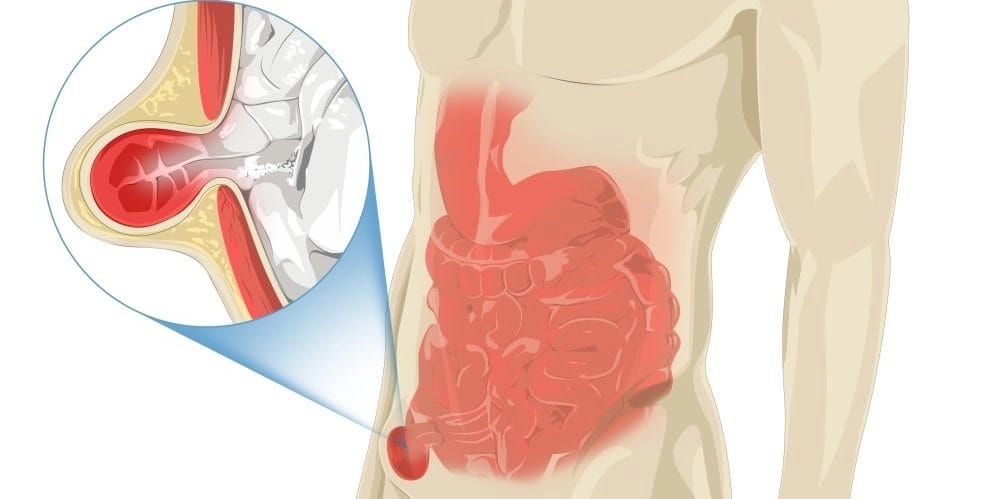
Зоной распространения болевых опущений, кроме промежности, является область паха, в местах, где расположены воспаленные лимфоузлы.
Особенности медикаментозной терапии зависят от особенностей инфекционного процесса. Назначаются антибиотики, противомикозные или противовоспалительные препараты. Большое внимание в период лечения уделяется восстановлению иммунитета – используются иммуностимуляторы, витамины. Для регенерации тканей показана физиотерапия – лечение ультразвуком, ультрафиолетом. При гнойном лимфадените необходимо хирургическое вмешательство.
8. Простатит
У мужчин боль в промежной области часто возникает из-за урологического заболевания – простатита или воспаления предстательной железы. Наличие очага инфекции в организме, травмы органов или тканей малого таза, избыточный вес, недостаточная двигательная активность, частые переохлаждения, снижение иммунитета провоцируют развитие этой опасной мужской болезни. Простатит может быть острым или хроническим.

Для острой формы патологии характерно наличие симптомов:
- наблюдаются головные боли, слабость, усталость, такие признаки становятся стабильными;
- появляется боль в промежности и в паху, она становится яркой при посещении таулета;
- опорожнение мочевого не происходит полностью;
- возникает проблема с эрекцией;
- мужчина становится раздражительным, нервным.
Хронический простатит отличают признаки:
- боль в промежности слабо выражена, быстро проходит;
- боль ощущается в паху, лобковой зоне;
- при мочеиспускании напор мочи становится слабым;
- увеличивается время, необходимое для посещения туалета, возникает ощущение неполного выхода мочи из организма;
- уменьшается время между походами в туалет;
- утром имеются выделения из мочеиспускательного канала, моча бывает с белыми хлопьями;
- возникают половые проблемы.
Характер проявления боли при простатите часто отличается. Больные жалуются на внезапные, стреляющие боли или длительную болезненность, которая может внезапно прекратиться. Боль в промежности часто становится нестерпимой при мочеиспускании. Локализуется ощущение и в других местах – в половых органах, пояснице, крестцовом отделе, анусе, ягодицах, в ногах.
Для лечения больных с простатитом используют комплексный подход. Лечение препаратами предполагает назначение антибиотиков, противовоспалительных (нестероидных) средств, ангиопротекторов, альфа-адреноблокаторов, лекарств, влияющих на обмен уратов, антидепрессантов, иммуностимуляторов и лекарств других групп. Используются физиотерапевтические методы, хирургическое вмешательство.
9. Воспаление маточных труб
Воспалительный процесс в фаллопиевых трубах имеет название – сальпингит. Он связан с проникновением инфекции в них через половые органы, влагалище или брюшную полость.
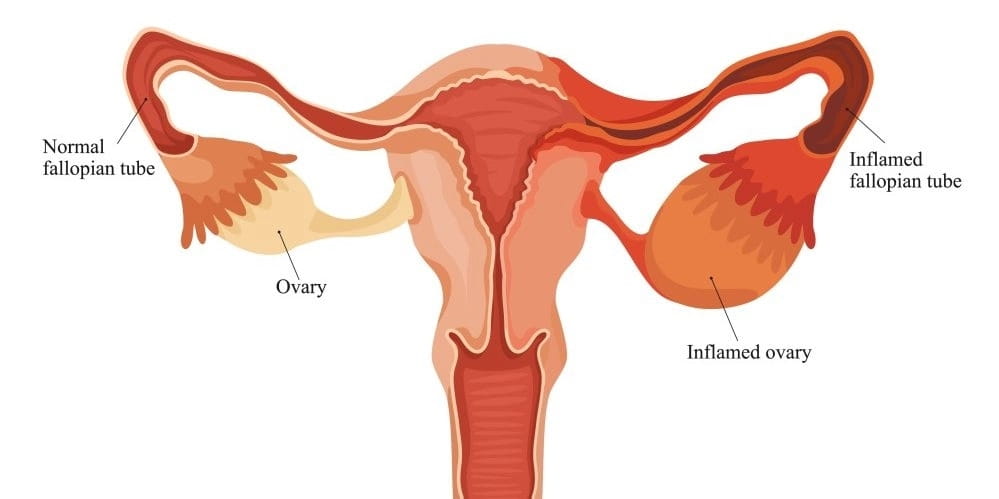
На патологии указывают признаки, особенности их появления зависят от формы заболевания, возбудителя, вызвавшего инфекционный процесс, наличия других заболеваний женской репродуктивной системы. К основным признакам сальпингита следует отнести:
- низ живота может тянуть;
- боль локализуется в паховой области, промежности, может быть лево- или правосторонней, неприятные ощущения могут затрагивать поясницу;
- появляются выделения из влагалища (гнойные, творожистые, в виде пены, водянистые).
У больных имеются жалобы, что возникают в промежной области схваткообразные боли. В промежности появляется жжение, зуд. Боль становится особо яркой во время сексуального контакта.
Для лечения сальпингита назначаются антибиотики. Избавиться от боли в промежности помогают противовоспалительные препараты, жаропонижающие средства. Показаны иммуномодуляторы. Используется хирургическое удаление поврежденного участка фаллопиевой трубы.
Какого врача следует посетить при появлении симптома
Если мужчина или женщина замечает, что появилось болезненное ощущение в промежности, откладывать визит в медучреждение запрещено. Симптом может указывать на развитие ряда патологий, которые могут вызвать значительное ухудшение здоровье на длительный период, протекают с серьезными осложнениями. Самостоятельно определить причину боли невозможно, а игнорировать ситуацию, когда болит промежность опасно.
Если промежность болит, следует записаться на прием к терапевту, урологу, гинекологу, хирургу. После осмотра пациента врач направит его на диагностические процедуры, назначит лабораторные исследования. Для больных может потребоваться прием других специалистов:
- травматолога;
- дерматолога;
- венеролога;
- андролога;
- невропатолога;
- проктолога;
- эндокринолога;
- онколога;
- аллерголога;
- инфекциониста.
Лечение заболевания, сопровождающегося болью в промежности, начинается только после подтверждения точного диагноза.
Другие причины появления боли в области промежности
В список заболеваний, когда болит промежность у мужчины или у женщины, также входят:
- непроходимость кишечника;
- онкологические процессы;
- болезни, передающиеся при половом контакте (гонорея, трихомониаз);
- кондиломатоз, наличие папиллом в области промежности;
- анальная трещина;
- проктит или парапроктит;
- цистит;
- образование фурункулов;
- остеохондроз.
Одним из «общих» заболеваний является куперит или воспаление куперовой железы. Основная жалоба при его развитии – болит промежность после секса, имеются другие признаки.
Существуют «мужские» патологии, когда болит промежность:
- киста, абсцесс, опухоль предстательной железы;
- перекрут яичка;
- варикоцелле;
- эпидидимит;
- наличие кистозных образований в половых органах.
Женщины испытывают боль в промежности при наличии:
- внематочной беременности;
- активного роста или разрыва кисты в яичнике;
- варикоза вен промежности;
- эндометриоза.
Симптом боль в промежности сопровождает период беременности, родовую деятельность, сохраняются боли после родов.
Чем опасна боль в промежности
Промежность людей разного возраста и пола может болеть по многим причинам. Самыми «безобидными» предпосылками для возникновения дискомфорта являются внешние причины – длительное воздействие низкой температуры, неправильное питание, недостаточная физическая активность. Болеть промежность может после полового акта, когда органы партнеров травмируются. Именно такие факторы могут провоцировать развитие патологических процессов, опасных заболеваний.
Боль в промежности указывает на воспалительные процессы в половых, мочевыводящих органах, кишечнике, тканях, образующих эту часть организма. Симптом часто связан с развитием новообразований – кист, раковых опухолей, метастаз. Если игнорировать такие заболевания, не выполнить необходимые диагностические и лечебных процедуры в момент, когда начала болеть область промежности, последствия могут быть негативными – значительное ухудшение самочувствия, смерть человека.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Тянущие боли в области поясницы и внизу живота, набухание груди и ее возросшая чувствительность, расстройство стула в виде поноса – частые спутники месячных. Как показывают результаты опросов, с указанными симптомами сталкивается каждая вторая женщина репродуктивного возраста. К счастью, терпеть дискомфорт представительницам прекрасной половины человечества приходится от силы пару дней, а тем, кто принимает обезболивающую таблетку, и того меньше – не более двадцати минут. Прогресс имеет свои преимущества – наши предки женского пола о таком могли лишь мечтать.
О том, как протекают месячные, в курсе женщины любого возраста, однако даже у «ветеранов» периодически возникают вопросы, ответить на которые может только врач, что уж говорить о «новичках». Например, почему в критические дни болит влагалище? По сути, в менструации оно принимает опосредованное участие – его роль ограничивается выводом менструальных выделений, так что, по идее, болеть там нечему. Если же дискомфорт по какой-то причине присутствует, значит, он не имеет никакого отношения к критическим дням. А это уже повод задуматься и попытаться разобраться в происходящем.

Далее в статье подробно о том, почему может болеть влагалище во время месячных, почему болит промежность при месячных, что может вызывать появление боли в животе, какие заболевания и патологии могут провоцировать тянущую или ноющую боль в животе перед месячными, боли внутри влагалища во время менструации или болезненность в животе после критических дней. Перед тем, как понять причины боли внизу живота в области влагалища во время, перед или после менструации, необходимо определить характер болей. Боль рядом или в самом влагалище может быть постоянной или периодической, иногда болезненность в области влагалища женщины сопровождает зуд и сильное жжение в паху, рядом с половыми губами или внутри влагалища.
Причины боли во влагалище во время месячных, при менструации
Влагалище чутко реагирует на малейшие изменения в районе малого таза. Скопление жидкости в указанной области, дисфункция, заболевание или травма матки, придатков, кишечника, мышечного корсета, тазовых костей, нижних отделов позвоночника немедленно отзывается болью в упомянутом элементе репродуктивной системы – с ее помощью организм дает знать о возникших неполадках. Ее характер, интенсивность и продолжительность могут быть разными, но результат всегда один – нарушение привычного ритма жизни и потребность в медицинской помощи.
Почему может появиться боль или тяжесть в промежности при месячных. Заболеть влагалище может в любой день менструального цикла. Ее появление в критические дни может быть обусловлено разными патологиями. Основные причины болей во влагалище в критические дни:
- боль в паху во время месячных может быть обусловлена эндометриозом;
- дисфункцией или заболеванием яичников;
- проблемами с мочевым пузырем или прямой кишкой;
- негативными последствиями родов или диагностических выскабливаний;
- почему сильно болит влагалище при месячных – это может быть обусловлено вагинизмом;
- причиной дискомфорта во влагалище может стать даже использование не подходящих по размеру тампонов;
- наличием доброкачественных или злокачественных образований в маточной полости или прямой кишке;
- если во время месячных болят кости промежности, это может быть обусловлено опущением стенки влагалища или матки;
- неправильным строением репродуктивных органов;
- жжение и раздражение в области половых орагнов и влагалища при менструации может появиться из-за развития воспалительного процесса в малом тазу;
- почему при месячных болит низ живота? Это может быть вызвано дисбалансом влагалищной микрофлоры.
Апоплексия (разрыв) яичника – распространенное последствие ЭКО. В ходе подготовки к процедуре женщине вводят ударную дозу гормонов, стимулирующих созревание яйцеклеток. Когда наступает время их извлекать, врачи делают все возможное, чтобы заполучить как можно больше пригодного для оплодотворения материала. Яичник женщины несколько раз промывают специальным раствором: его введение и последующее отсасывание не проходит бесследно – после процедуры травмированный придаток временно увеличивается в размере, а иногда и воспаляется. Если воспаление вовремя не ликвидировать, яичник может попросту лопнуть, а это крайне опасно. К похожему результату, к слову, может привести запущенный поликистоз яичников, воспаление придатков инфекционного характера, травма брюшной полости.
Причины боли во влагалище накануне, перед месячными
Определенная болезненность внизу живота накануне менструации вполне ожидаема: в этот период в организме бушует настоящая гормональная буря, которая затрагивает все органы и системы. Если боль несильная, ее характер – ноющий, тянущий или схваткообразный, беспокоиться не о чем – это сигнал о том, что тело готово избавиться от невостребованной яйцеклетки и избытка эндометрия, не более того.
- сбой в работе эндокринных желез;
- неправильное расположение матки или ее недоразвитость;
- воспалительный процесс в малом тазу, возникший вследствие переохлаждения или инфекционного заболевания;
- миома матки или кистоз яичников.
Если специалист не обнаружит ничего подозрительного, значит, повода для беспокойства нет – сильная боль во влагалище накануне менструации связана с естественными процессами, протекающими в организме в этот период. Таким образом может давать о себе знать дисбаланс гормонов (падение уровня эндорфинов и возросшее количество прогестерона), дефицит калия и магния (нехватка указанных химических элементов приводит к болям в животе, частым судорогам) либо предменструальный синдром (о его наличии свидетельствуют боли в голове, вздутие живота, набухание груди, высыпания на лице, шее, груди, спине, нервозность, раздражительность, быстрая утомляемость).
Причины возникновения боли во влагалище после менструации
Почему боли живот после месячных? Причина возникновения болей в матке и влагалище после менструации может скрываться в неправильном расположении главного женского органа или смещении внутриматочной спирали, которая подходит далеко не всем. В первом случае способ лечения определяется, исходя из результатов визуального осмотра и УЗИ органов малого таза, во втором выбор как таковой отсутствует – врач вынужден удалить спираль и подобрать иной метод контрацепции. Боль во влагалище после месячных часто говорит о начале развития определенных патологий (заболеваний репродуктивной или мочевыделительной системы органов).

Когда боль во влагалище после завершения менструации считается нормой? Следует понимать, что несильные тянущие или ноющие боли во влагалище, терпимые боли в животе после месячных, после завершения менструации могут доставлять женщине дискомфорт в течение 1-го 2-х дней. Если боли в матке или влагалище после окончания месячных длятся 3, 4, 5, 6, 7 дней, 1 неделю или более, то это уже могут быть признаки патологии. Обязательно следует обратиться за помощью к врачу, если такая боль очень сильная, схваткообразная, сильная пульсирующая, если есть жжение и зуд в области половых губ или внутри влагалища.
Боль во влагалище как повод для обращения к врачу
Как определить, когда нужно идти к врачу, а когда можно обойтись без похода в больницу? Стоит записаться к гинекологу, если:
- влагалище болит несколько дней, и боль не стихает, а усиливается;
- из вагины выделяется творожистая масса с кислым запахом (признак кандидоза), слизь или гной (признак воспаления или половой инфекции), кровь (признак маточного кровотечения) или гнойно-кровавая субстанция с плотными частицами (признак онкологического процесса);
- присутствуют другие симптомы, указывающие на патологическое происхождение боли – высокая или субфебрильная температура тела, расстройство стула, зуд и жжение в паховой и анальной области, слабость, быстрая утомляемость, тошнота, озноб.
Что же делать, если ощутила боль во влагалище? В идеале каждая женщина должна раз в полгода посещать врача. Однако визит к гинекологу многие откладывают на потом. Пропуск планового обследования дорого обходится некоторым представительницам слабого пола: некоторые лишаются возможности иметь детей, другие – части репродуктивных органов, не подлежащих восстановлению. Чтобы не иметь проблем со здоровьем, себя нужно беречь – врачи не устают напоминать об этом. К сожалению, не все к ним прислушиваются, а жаль – скольких жизненных трагедий удалось бы избежать.
Похожие статьи

Тянущие боли в области поясницы и внизу живота, набухание груди и ее возросшая чувствительность, расстройство стула в виде поноса – частые спутники месячных. Как показывают результаты опросов, с указанными симптомами сталкивается каждая вторая…

Мажущие кровяные выделения до и после менструации Если мажущие кровяные выделения из влагалища возникают во время менструального цикла, то совершенно нормальный процесс. Но, если это происходит до и или после месячных, то такие…

В жизни каждой девушки очень важен тот момент, когда она превращается в настоящую женщину. Невзирая на положительные стороны этого процесса, происходит также и стресс для организма. Поэтому опоздание менструации после первого секса –…
