Чирей симптомы и лечение
Содержание:
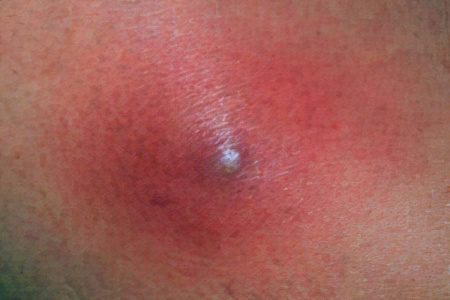
Чириями принято называть заболевание кожи гнойного типа, для которого присуще воспаление фолликула (волосяной луковицы) и окружающих тканей. Это процесс глубокого поражения кожи с видимыми покраснениями и гнойными выделениями, с болевыми ощущениями.
Причина заболевания – поражение патогенными микроорганизмами — стафилококками. Инфекция проникает в подкожные слои через микротравмы эпителия (трещины, порезы).
Причины возникновения чириев
Главной причиной возникновения чириев – является бактериальная инфекция, которая может развиваться на фоне различных факторов. К ним относятся: значительное снижение иммунитета, переохлаждение, несоблюдение правил личной гигиены, поражение кожи химическими веществами, неправильное питание, заболевания пищеварительного тракта, метаболические нарушения, употребление определенных лекарственных препаратов, стресс, изменение климата проживания.
Риск возникновения чириев гораздо выше у людей, страдающих сахарным диабетом, другими хроническими заболеваниями, с недостатком витаминов в организме и при дефиците ультрафиолета (специфика климата). Также и у людей с большими физическими нагрузками, отсутствием полноценного отдыха, с длительным физическим переутомлением. Из-за этого происходит снижение иммунитета и возникает неготовность организма справиться с атакой патогенных микроорганизмов.
Симптомы возникновения чириев
Различают три стадии развития чириев:
— стадия полного заживления.
Признаками первой стадии чирия являются появление возвышающегося, твердого инфильтрата и значительное покраснение, которые сопровождаются ощущениями боли. В процессе воспаления образовывается узел. Спустя некоторое время место поражения уплотняется, и границы его расширяются, поражая здоровый эпителий. Ощущение боли усиливается, наблюдается отек окружающих тканей, воспалительный процесс нарастает.
Через 2 — 3 дня наступает вторая стадия созревания чирия. Уплотнение приобретает форму конуса и может быть диаметром до 3 см. В основе формируется гнойный стержень. Воспалительный очаг виден достаточно четко. На этой стадии боли могут быть довольно острыми, особенно при движении или сгибании в области нарыва . Самочувствие ухудшается из-за температуры тела, которая может повышаться до 38° С, также возможны проявления интоксикации.
Вскоре нагноение самопроизвольно или специально вскрывается и вытекают гнойные выделения с примесью крови. После удаления некротического стержня из основы чирия отечность и боль уменьшаются. Температура нормализуется, благодаря чему самочувствие улучшается. Заживление происходит в следующие 2-3 дня рубцеванием. Окрас рубца вначале синевато-красный, но со временем он меняет цвет, становится белым и незаметным. Все три стадии занимают в среднем 8-10 дней.
Диагностика чириев
Диагностику чириев должен проводить врач дерматолог. Он определяет диагноз исходя из результатов осмотра и дерматоскопии области поражения. Для определения причин появления и рода возбудителя болезни проводится разного рода исследования. Бактериальные посевы дают возможность установить вид микроорганизмов, вызывающих инфекционное заболевание. Клинический анализ крови и мочи – определяет уровень инфицирования. Анализ крови на сахар, флюорография, УЗИ брюшной полости, почек – возможные нарушения работы других органов пациента.
Если в результате обследования возникает потребность, пациент направляется на консультацию к другим специалистам. При возникновении осложнения врач должен назначить дополнительные обследования. Биологический посев крови на стерильность с определением чувствительности к антибиотикам выполняют, чтобы предотвратить или вовремя диагностировать сепсис.
Лечение чириев
Чаще всего с одиночным чирием организм в состоянии справиться самостоятельно. Греть и выдавливать их категорически противопоказано, есть вероятность ещё большего распространения инфекции. Чтобы справиться с чирием, на начальной стадии, его можно обработать специально предназначенными средствами, эфирными маслами, которые по своей природе являются антисептиками (маслом лаванды, чайного дерева), салициловым или камфорным спиртом.
Если чирий прогрессирует, используют ихтиол для местного лечения в виде мазей, которые прикладываются к очагу воспаления, перевязывать не рекомендуют. Это помогает ускорить прорыв чирия и способствует очищение от гнойной жидкости, которая успела образоваться внутри. Также в комплексе с местным лечением врач назначает курс приема антибиотиков, ускоряющих процесс устранения инфекции.
В том случае, если размер чирия довольно большой или долгое время не происходит прорыв и отторжения гнойного стержня, прибегают к хирургическому лечению. Чирий вскрывают скальпелем для удаления гнойных образований и омертвевших тканей. При необходимости может быть установлен дренаж, до полного удаления остатков нагноения. После этого рану обрабатывают и накладывают повязку с мазями, обладающими антибактериальными свойствами. Повязки меняют до полного заживления раны.
Вскрытие чирия должен проводить специалист, в соответствующих условиях, используя местную анестезию или замораживание хлорэтиленом. Хирургическое вмешательство так же совмещают и с курсом приема антибиотиков, чтобы помочь организму справиться с инфекцией. Для предотвращения повторного появления чириев применяют физиотерапевтические процедуры. Пациент до полного выздоровления должен находиться под наблюдением врача.
Профилактика чириев

Для того, чтобы предотвратить чирии, надо соблюдать правила гигиены, использовать антибактериальное мыло. Даже самые малые травмы кожных покровов нужно всегда обрабатывать антисептическими средствами, после чего закрывать пластырем или повязками до полного заживления. Профилактикой есть и специальный уход за жирной кожей, обработка специальными средствами, предохранение от переохлаждений и перегреваний кожных покровов.
Слуховые проходы уха не рекомендуется очищать чем-либо, не предназначенным для этого. Такая очистка может привести к травматизму кожи и образованию чирия наружного слухового прохода. Рекомендуется принимать пищу с достаточным количеством витаминов. Полноценное питание, своевременное лечение хронических болезней, коррекция обменных процессов, регулярное занятие спортом, здоровый образ жизни, являются залогом здоровой кожи.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!
Сегодня мы с вами рассмотрим такое неприятное явление на коже, как – фурункул, а также все, что ними связано. Итак…
Что такое фурункул?
Фурункул (чирей) – гнойничковое заболевание кожи, характеризующееся острым гнойно-некротическим воспалением волосяного фолликула и окружающих его соединительных тканей.
Основная причина фурункула – бактериальная инфекция, преимущественно золотистый стафилококк, реже белый.
Фурункулез – массовое, повторяющееся, хроническое образование фурункулов.
Место появления фурункула может находиться где угодно, кроме подошвы ног и ладоней, но наиболее часто, чирей формируется на затылке, предплечьях, пояснице, ягодицах, животе, нижних конечностях. Наиболее болезненными является фурункул в ухе, в носу, на лице и половых органах.
Прогноз при фурункуле положительный, однако осложнения при этом заболевании все-же есть – тромбозы, лимфаденит, сепсис, благодаря чему, образование чирей считается достаточно серьезной болезнью.
Фурункулы имеют определенную сезонность – наиболее часто они формируются осенью и весной. Кроме того, врачи отмечают, что чаще всего, чирьи появляются у мужчин, а у детей это вообще редкость.
Развитие фурункула
Развитие фурункула может происходить первично – на здоровой коже и вторично, когда развитие происходит на фоне других патологических состояний и заболеваний организма, например, стафилодермии.
Развитие фурункула происходит в 3 стадии, длительность которых при отсутствии осложнений составляет до 10 дней:

Фурункул 1 стадии (начало) – характеризуется воспалением фолликула, при котором в данном месте появляется твердый инфильтрат (уплотнение) ярко-красного цвета с нечеткими границами. В месте воспаленной фолликулы ощущается болезненность и покалывание. По мере разрастания фурункула уплотнение увеличивается в размерах, расширяется, окружающие ткани отекают.
Фурункул 2 стадии (3-4 день) – характеризуется расширением фурункула до 3 см в диаметре, при этом, в центре уплотнения формируется гнойно-некротический стержень с пустулой на поверхности. В процесс нагноения вовлекается не только волосяной фолликул, но и потовая железа с окружающей соединительной тканью, в то время как сосуды вокруг нее расширяются, наблюдается отек коллагена. Форма фурункула начинает приобретать конусообразную, как будто растущая гора, форму. Внутри «горы» разрушены эластические и коллагеновые волокна. Коллагенизированные пучки волокон образовывают внутри фурункула толстое защитное кольцо, предотвращающее выход инфекционного гнойного образования внутрь организма и его дальнейшее инфицирование, поэтому очень важно не выдавливать чирей без понимания последствий этого процесса. Вскрытие фурункула должно быть правильным.
Далее, кожа в месте воспаления становится гладкой, синеватого оттенка, при этом усиливается боль. В случае обширного поражения организма инфекцией (в случае большого количества фурункулов), человек может ощущать симптомы интоксикации, которые выражаются общим недомоганием, слабостью, тошнотой, отсутствием аппетита, головными болями и повышением температуры тела до 38 °С.
Заканчивается 2 стадия развития фурункула самопроизвольным или искусственным вскрытием пустулы и выделению наружу ее содержимого. Содержимое пустулы представляет собой некротический стержень желто-зеленого цвета с гнойным образованием, иногда с добавлением крови.
Фурункул 3 стадии – характеризуется появлением на месте вскрытия гнойничка «кратера», который в начале заполняется грануляциями, а дня через 2-3, в данном месте происходит рубцевание. Рубец в начале заживления имеет красный цвет, но по мере заживления он белеет и становится практически незаметным.
Весь цикл течения может иметь стертый характер, например, весь процесс иногда проходит только с образованием инфильтрата, т.е. без гноя и некроза. В других случаях, фурункул на фоне ослабленного иммунитета и иных заболеваний, приобретает абсцедирующую или флегмонозную форму.
Фурункул — МКБ
МКБ-10: L02;
МКБ-9: 680.9.
Фурункул – причины
 Основная причина фурункула – инфекция бактериальной природы, преимущественно золотистый стафилококк, реже белый.
Основная причина фурункула – инфекция бактериальной природы, преимущественно золотистый стафилококк, реже белый.
На поверхности кожи практически каждого человека присутствует эта инфекция, но за счет сильного иммунитета, нормальном функционировании всех других органов и систем, а также отсутствии нарушений целостности кожи, стафилококк никак не вредит здоровью. Кстати, ослабленная иммунная система является одной из основных причин развития многих инфекционных заболеваний.
Свое развитие фурункул получает при сочетании 2х условий – наличие инфекции и патологический фактор, который может быть внешним (экзогенный) или внутренним (эндогенный).
Внешние причины появления фурункула:
- Загрязнение кожи;
- Травмирование кожи — микротравмы, трещинки, порезы (особенно при бритье), расчесы ногтями, натирание кожи неудобной одеждой или обувью;
- Некачественное питание;
- Переохлаждение организма или его перегревание;
- Постоянные стрессы.
Внутренние причины появления фурункула;
- Пониженный иммунитет;
- Повышенное потоотделение и салоотделение;
- Нарушение обменных процессов — обмена веществ;
- Злоупотребление алкоголем, курение;
- Наличие таких заболеваний, как – стафилодермия, экзема, анемии, сахарный диабет, гиповитаминозы, ожирение, ОРЗ, а также другие заболевания ЖКТ, эндокринной и нервной систем, инфекционной этиологии.
Фурункул – симптомы
Основной симптом фурункула – образование в области воспаленной фолликулы красного уплотнения (инфильтрата), диаметром до 3х см, на поверхности которого со временем формируется пустула. Внутри чирья находиться гнойно-некротический стержень и гнойное образование, иногда с примесью крови. В некоторых случаях, фурункул обходится только образованием покрасневшего инфильтрата.
Среди других симптомов фурункула можно выделить болезненность и чувство покалывания в воспаленном участке, а также отечность окружающих тканей.

На фоне ослабленного иммунитета и распространении инфекции внутри организма, могут наблюдаться общее недомогание, повышенная утомляемость, сонливость, потеря аппетита, тошнота, повышенная до 38 °С температура тела и головная боль.
После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом, а гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз — карбункулом. При нахождении фурункула на лице возможны тяжёлые осложнения (гнойный менингит, сепсис).
Осложнения фурункула
Осложнением фурункула могут стать:
Виды фурункула
Классификация фурункула производится следующим образом…
По течению:
- Острый фурункул – классическое развитие чирья;
- Хронический фурункул (фурункулез) – характеризуется большим количеством чирьев на разных стадиях развития, в течение длительного времени.
По происхождению:
- Первичный – развитие происходит при нарушении целостности кожи и проникновении в это место инфекции.
- Вторичный – развитие происходит на фоне уже имеющихся заболеваний кожи – экземе, стафилодермии и других.
Фурункул – диагностика
Диагностика фурункула включает в себя:
- Визуальный осмотр;
- Анамнез;
- Дерматоскопия;
- Бакпосев содержимого фурункула.
Дополнительными методами диагностики могут быть:
- Общий анализ крови;
- Общий анализ мочи;
- Бакпосев мочи;
- Фарингоскопия;
- Риноскопия;
- Рентгенография синусов;
- Флюорография;
- УЗИ;
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ) головного мозга.

Фурункул – лечение
 Как лечить фурункул? Лечение фурункула прежде всего зависит от стадии воспалительного процесса.
Как лечить фурункул? Лечение фурункула прежде всего зависит от стадии воспалительного процесса.
На первой стадии фурункула (период инфильтрации) применяют ультрафиолетовое облучение.
На второй стадии (период созревания) для купирования инфекции и обезболивания ставится блокада — фурункул по окружности обкалывают растворами антибактериальных препаратов и новокаина. Инъекции проводятся в хирургическом отделении.
Антибиотик выбирается на основании диагностики и резистентности (устойчивости) к инфекции.
Среди наиболее используемых антибиотиков для лечения фурункула можно выделить: «Амоксициллин», «Метициллин», «Оксациллин», «Цефалексин», «Эритромицин».
Вместе с антибактериальной терапией, часто назначаются сульфаниламиды.
Чтобы избежать аллергических процессов организма от применения антибиотиков, применяются антигистаминные препараты: «Димедрол», «Пипольфен», «Супрастин».
Эффективность блокады при «классическом» течении фурункула характеризуется быстрым выздоровлением. В других случаях, она приводит к более быстрому течению заболевания — активизацией воспалительного процесса, его отграничения и быстрому заживлению.
Чтобы воспаленный участок не повредить, что вызывает боль и риск разрыва внутреннего защитного «кольца», в котором находится гнойное содержимое, на чирей накладывается съемная гипсовая лонгета.
В случае отсутствия эффективности блокады, и воспалительный процесс с болью усиливаются, ее повторяют через день или каждый день, пока фурункул не вскроется, а гнойно-некротический стержень не выйдет наружу. При этом, на воспаленный участок накладывают повязку с 1% раствором азотнокислого серебра, которую необходимо ежедневно менять.
Эффективным средством для обезболивания, дезинфекции и снятия воспалительного процесса является «Ихтиол». Из центра фурункула вынимается волос, после чего, на чирь густым слоем наносится «Ихтиоловая мазь», на которую нужно приложить разрыхленную вату. При подсыхании, вата образует так называемую «ихтиоловую лепешку», легко смываемую теплой водой. Такие повязки нужно делать 1-2 раза в сутки. Однако помните, что такие «лепешки» нельзя делать на вскрытый фурункул, поскольку они будут препятствовать нормальному отхождению из него гнойного содержимого и стержня.
После вскрытия фурункула, его полость промывают 3% раствором перекиси водорода и накладывают повязки с гипертоническим раствором хлорида натрия, что предназначено для ее очищения от некротических масс. Гнойно-некротический стержень чирья можно удалять только после его полного отделения от окружающих тканей.
Важно! Ни в коем случае нельзя вскрывать фурункул путем выдавливания, поскольку существует большая вероятность прорыва внутреннего защитного кольца, после чего инфекция может распространиться по всему организму вызывая ряд серьезных и опасных для жизни осложнений!
На третьей стадии (период заживления), после извлечения содержимого чирья, кожу вокруг фурункула обрабатывают спиртом, зеленкой (бриллиантовый зелёный) или метиленовым синим.
На место фурункула накладывают повязки с мазью Вишневского или «Левомеколь», меняя их каждые 2-3 дня. В случае наличия грануляций накладывают индифферентные жировые повязки, в основу которых входит рыбий жир, стерильное вазелиновое масло, синтомициновая эмульсия и другие.
Хирургическое лечение применяется при осложнениях фурункула – флегмонах, запущенных формах карбункула или абсцедирующих фурункулах. Хирургическое лечение фурункула подразумевает под собой проведение разреза чирья и извлечение его содержимого, после чего применяется обычная схема лечения. Иногда проводится полное иссечение чирья с наложением швов.
Лечение чирья проводится до полного рассасывания инфильтрата (уплотнения), иначе могут появиться различные осложнения фурункула.
Осложненные фурункулы лечатся только в условиях стационара. При фурункулезе, а также при различных дополнительных осложнениях, проводится лечение сопутствующих заболеваний.
Дополнительными методами лечения фурункула иногда становятся:
- методы физиотерапии — ультрафиолетовое облучение, инфракрасное облучение (соллюкс), УВЧ;
- диета – включает в себя ограничение острой и жирной пищи, пряностей, алкогольных напитков;
- дополнительный прием витаминов и микроэлементов – А, С, В1, В2, В3 (РР), железо, фосфор, что направлено на укрепление иммунитета и других систем, нормализации обменных процессов и быстрейшему выздоровлению пациента;
- эффективным средством при фурункулезе часто становится аутогемотерапия.
Что нельзя делать при фурункуле?
- Выдавливать фурункул, особенно в период его созревания;
- Массировать место воспаления;
- Применять согревающие компрессы, припарки и другие влажные процедуры.
Лечение фурункула в домашних условиях
 Важно! Перед применением народных средств лечения фурункула в домашних условиях обязательно проконсультируйтесь с лечащим врачом!
Важно! Перед применением народных средств лечения фурункула в домашних условиях обязательно проконсультируйтесь с лечащим врачом!
Мазь от фурункулов из куркумы. Следующая мазь обладает вытягивающим свойством. Для ее приготовления необходимо 1 ч. ложку порошка куркумы смешать с половиной чайной ложки имбиря, 1 ст. ложкой мёда и щепоткой соли. Все тщательно перемешайте, и замотав смесь в марлю, приложите к фурункулу. Для повышения эффективности, обмотайте сверху повязку пищевой пленкой и зафиксируйте ее сверху платком или бинтом.
Мазь от фурункулов из воска. Растопите в посуде хорошее сливочное масло, после чего добавьте в него стружку пчелиного воска, в пропорции 4:1. Томя смесь на медленном огне, перемешивайте ее до полного растворения воска, но не доводите до кипения. Прикладывать восковую мазь против фурункула нужно в теплом виде, в качестве компресса, на 2 суток без смены.
Мёд. Смешайте 1 ст. ложку мёда с мукой, доведя смесь до консистенции глины, после приложите эту лепешку к чирью, наложите повязку и держите до вскрытия гнойничка.
Алоэ. Возьмите большой лист взрослого алоэ, омойте его, снимите колючки и снимите ножом верхний слой кожуры, с плоской стороны. Приложите лист к фурункулу срезанной стороной и зафиксируйте его сверху повязкой. Меняйте лист 2 раза в день, пока чирей не созреет и не прорвет.
Подорожник. Омойте и сложите в несколько слоев несколько листьев подорожника большого, зафиксировав их бинтом. Меняйте повязку каждые 1-2 часа, пока гнойник не вскроется.
Вскрытый фурункул обрабатывайте серебряной водой, спиртом, перекисью водорода или средством «Хлоргескидин», чтобы «кратер» и окружающие ткани очистились от инфекции.
Профилактика фурункула
 Профилактика появления фурункула включает в себя следующие рекомендации:
Профилактика появления фурункула включает в себя следующие рекомендации:
- Соблюдайте правила личной, бытовой и производственной гигиены, не применяйте чужие предметы гигиены для личного пользования;
- Старайтесь питаться продуктами, обогащенным витаминами и микроэлементами;
- При травмировании поверхности кожи, обрабатывайте рану;
- Избегайте переохлаждения организма;
- Избегайте стрессов, или же научитесь их преодолевать без вреда своем здоровью;
- Не оставляйте на самотек различные заболевания, чтобы они не перешли в хроническую форму, особенно это касается сахарного диабета, ожирения, экземы, стафилодермии и других.
Фурункул – врач

Фурункул – видео
Из этой статьи Вы узнаете:
- как выглядит чирей: фото,
- чирей – лечение в домашних условиях и у врача,
- как вылечить чирей народными средствами.
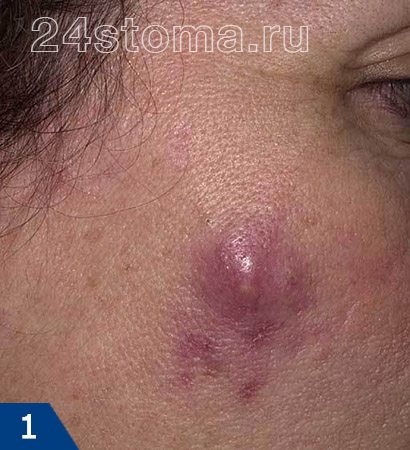 Чирей – это абсцесс кожи, причиной которого является инфицирование одного из волосяных фолликулов расположенных в толще кожи. Через несколько дней сначала развития воспаления – происходит некроз волосяного фолликула и частично окружающих его тканей, и постепенно на этом месте формируется полость, заполненная гноем (т.е. абсцесс).
Чирей – это абсцесс кожи, причиной которого является инфицирование одного из волосяных фолликулов расположенных в толще кожи. Через несколько дней сначала развития воспаления – происходит некроз волосяного фолликула и частично окружающих его тканей, и постепенно на этом месте формируется полость, заполненная гноем (т.е. абсцесс).
Чирей – это простонародное название (синонимы – чирий, чири). В медицине эту патологию принято называть фурункулом, и это единственно правильное название этой патологии. Наиболее часто он встречается у молодых людей 12-40 лет. Чаще всего возникают на лице (в 65% случаев), но могут возникать и на шее, груди, волосистой части головы, в паху, спине, ягодицах…
Чирей: фото
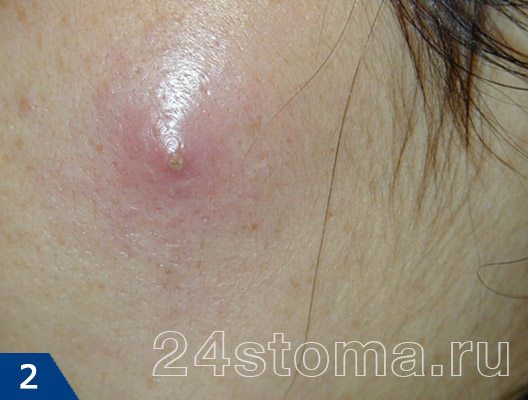
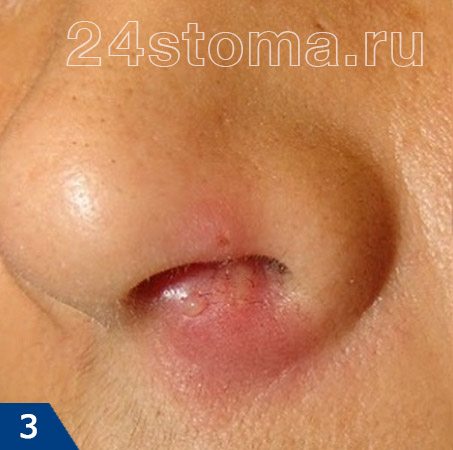

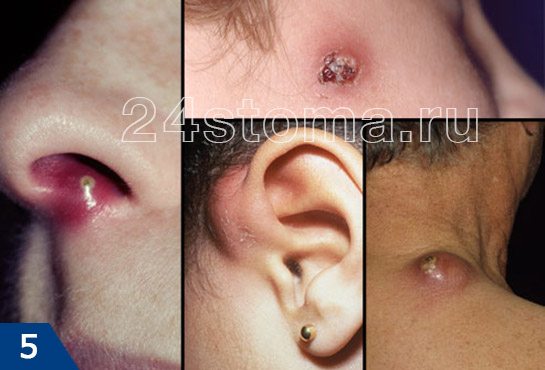
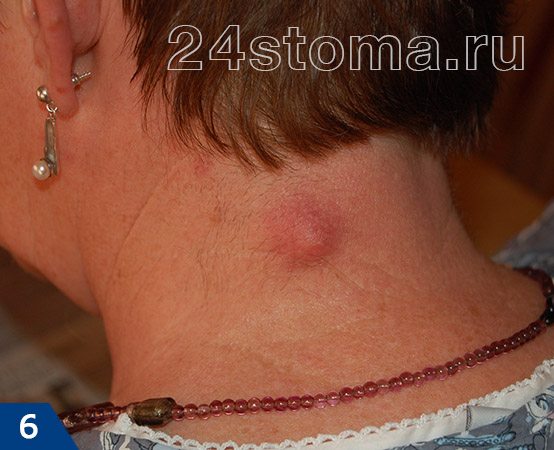
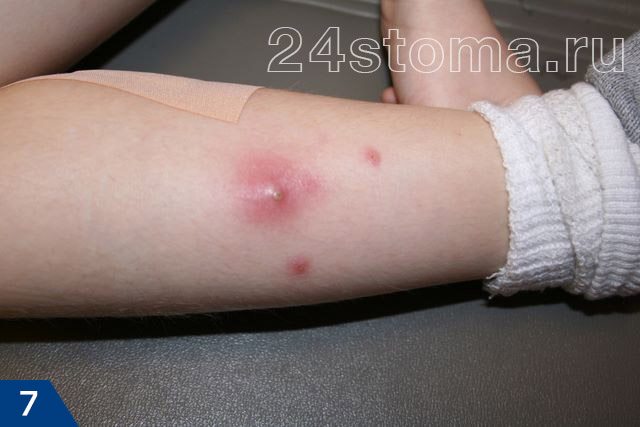
Чирей: симптомы
Чирей имеет несколько стадий развития. После инфицирования волосяного фолликула в течение нескольких дней происходит нарастающая инфильтрация тканей (рис.8). В это время внутри чирея еще нет гноя. Очень часто в центре инфильтрата (который выглядит как красный бугорок на поверхности кожи) можно увидеть устье волосяного фолликула с торчащим из него стержнем волоса.
При дотрагивании можно почувствовать, что ткани напряжены и уплотнены, а само касание может быть болезненным. Примерно через 3-4 дня внутри чирея начинает образовываться полость с гноем, а также происходит некроз волосяного фолликула, что приводит к формированию некротического стержня. На поверхности чирея на этом этапе можно увидеть одно или несколько белых или черных точек (рис.9-10).
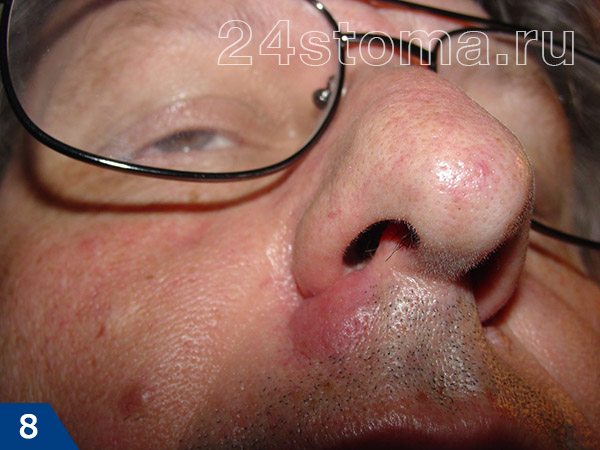
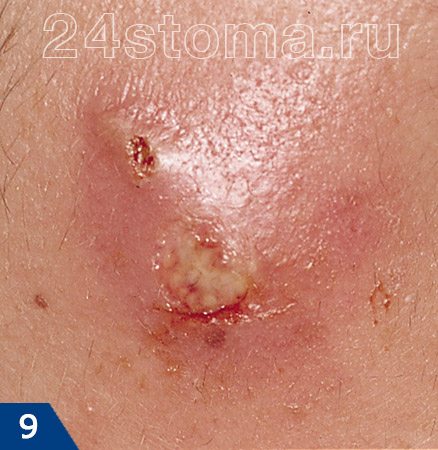
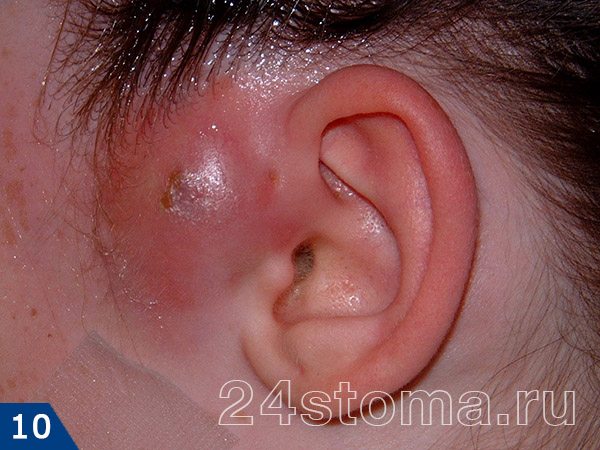
Постепенно количество гноя в внутри чирея увеличивается, что может привести к его прорыву (гной начнет сочиться через сформировавшееся отверстие). Постепенно начнет выдвигаться и отторгаться некротический стержень чирея. Внешне это выглядит как-будто торчит рог. Если стержень не выпадет сам, то нужно удалить у хирурга.
Общие симптомы –
обычно наблюдается умеренная температура тела, редко высокая, иногда она вообще отсутствует. Боль обычно носит самопроизвольный характер, имеет слабую интенсивность. Сильная боль может быть в случаях, когда формируется чирей в носу (со стороны слизистой оболочки носовых ходов) или чирей в ухе (когда он формируется в самом слуховом проходе).
Схема постепенного развития чирея от стадии инфильтрации до формирования и отторжения некротического стержня, и выздоровления (рис.11) –

Чирей на лице: особенности течения заболевания
Как правило, такая локализация воспаления приводит к развитию на лице значительных отеков. Это связано с особенностями кровоснабжения лица. Особенно опасно, когда чирей возникает на верхней губе, на/в носу или в области носогубных складок.
Такая локализация чревата развитием тромбофлебита лицевой вены и попаданием инфицированных тромбов в сосудистую систему мозга, что может вызвать угрожающие жизни состояния. Поэтому проводить лечение таких чири стоит только у врача и ни в коем случае не пытаться их выдавить.
Чирей: причины появления
В большинстве случаев развитие чирея связано с инфицированием волосяного фолликула именно Золотистым стафилококком, реже – белым стафилококком или стрептококком. Эти бактерии встречаются на коже абсолютно у всех здоровых людей и вызывают инфекцию, только когда они проникают в глубокие слои кожи через царапину, ссадину или порез (например, при бритье).
Предрасполагающие факторы для развития чириев –
- неудовлетворительная гигиена кожи,
- при ослабленном иммунитете,
- если у вас есть сахарный диабет, онкология, ревматоидный артрит,
- если у вас есть акне (прыщи и угри),
- при наличии заболеваний кожи, таких как псориаз и экзема,
- при ожирении,
- если вы принимаете преднизолон или его аналоги,
- если вы живете в условиях жаркого влажного климата.
Чири: лечение у врача и в домашних условиях
Лечение чирия в домашних условиях возможно (в случаях перечисленных ниже).
- Можно лечить дома –
если размеры чирея не более 5 мм и у Вас не наблюдается симптомов интоксикации и повышенной температуры. Также у вас должны отсутствовать заболевания из списка ниже.
- Нужно обязательно обратиться к врачу –
→ если чирей возник у младенца, ребенка младшего возраста,
→ есть симптомы интоксикации, температура,
→ если чирей возник на верхней губе, носу, носогубных складках,
→ при наличии симптомов распространения воспаления: например, увеличилась площадь покраснения кожи или возникли красные полосы рядом с чирием, или рядом формируется еще один чирей.
→ при наличии заболеваний: диабет, онкология, снижен иммунитет, эндокардит или ревматоидный артрит, есть ожирение, принимаете преднизолон (во всех этих случаях нужно не только проводить лечение у врача, но и обязательно использовать антибиотикотерапию).
Основные методы лечения –
- влажные тепловые компрессы (для ускорения созревания чирея),
- прием антибиотиков,
- хирургическое лечение (проведение разреза и дренирование).
1. Использование тепловых компрессов
Влажные тепловые компрессы нужны для ускорения процесса созревания чирея (формирования гноя и некротического стержня). Таким образом, быстрее произойдет вскрытие абсцесса и выделение гноя. Такие компрессы проводят несколько раз в день по 15-20 минут. На лице такие компрессы нужно проводить с большой осторожностью и только при рекомендациях врача.
Маленькие фурункулы (до 5 мм) в принципе можно вылечить исключительно тепловыми компрессами (без использования антибиотиков). Но если у вас повышенная температура, то нужно будет все-таки обратиться к врачу.
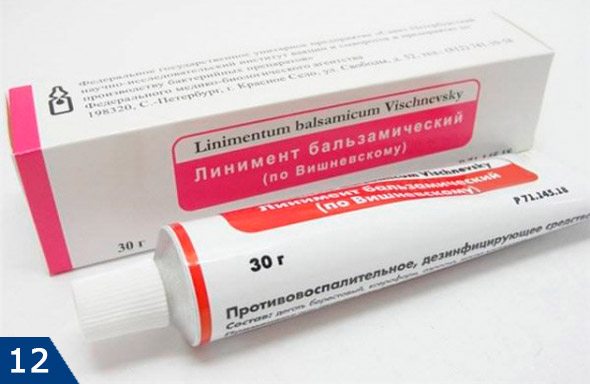 Альтернатива влажным тепловым компрессам –
Альтернатива влажным тепловым компрессам –
мазь Вишневского (рис.12) оказывает эффект сопоставимый с влажными тепловыми компрессами. Повязки с ней также усилят кровобращение в области чирия и ускорят его созревание. Повязки с мазью Вишневского можно делать при чириях любой локализации, кроме лица. На лице это чревато развитием тромбофлебита лицевых вен и серьезным инфекционным поражением мозга.
Важно : согревающие компрессы показаны именно при чирее (фурункуле), однако если Вы ошиблись с диагнозом, то они могут серьезно осложнить течение воспалительного процесса. Например, мазь Вишневского категорически противопоказана при нагноившихся липоме или атероме, лимфадените, карбункулах…
2. Хирургическое лечение (вскрытие)
Чирей можно вскрывать только тогда, когда он становится мягким (это говорит о сформированной полости с гноем), и когда в его центре формируется некротический стержень. Если в течение 1,5-2х недель не произошло самопроизвольного вскрытия и отторжение некротического стержня нужно срочно бежать к хирургу. Если чирей возник на лице или шее – к хирургу-стоматологу или челюстно-лицевму хирургу, на других участках тела – к хирургу общего профиля.
Чиреи крупных размеров нужно обязательно вскрывать и дренировать. Прием антибиотиков не может заменить хирургического лечения (если к нему есть показания), т.к. антибиотики практически не проникают через стенку абсцесса, а оказывают влияние только на окружающие его ткани и общее состояние.
Чем вытянуть гной после вскрытия чирея –
теплые влажные компрессы рекомендуется использовать в том числе и после вскрытия, т.к. они стимулируют отхождение гноя и очищение раны. После вскрытия также можно использовать мазевые повязки с Левомеколем (рис.14), который помогает очистить раневую поверхность некроза и гноя.
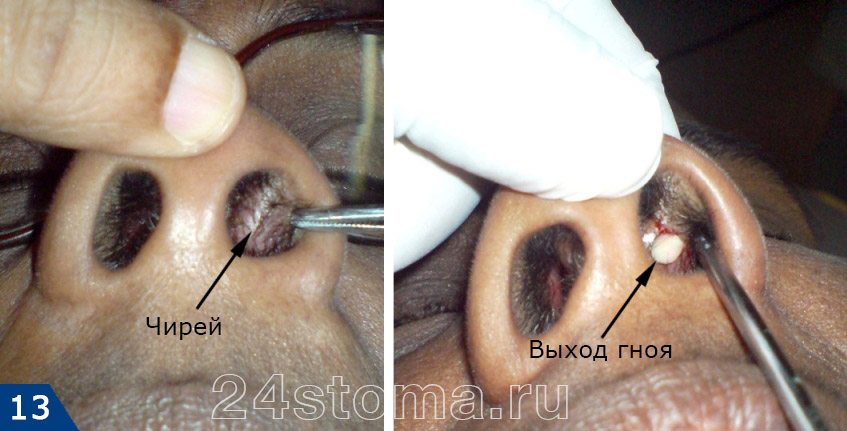
Важно :попытки самостоятельно вскрыть чирей, выдавить его, разрезать приведут к следующим последствиям –
- увеличивается риск появления рубцов на коже после заживления,
- формирование еще 1-2 чириев в окружающих тканях,
- развитие тромбофлебита лицевых вен и, как следствие, сепсис и даже летальный исход.
3. Лечение чирия антибиотиками
Антибиотики назначаются не всегда. Рекомендуется она, если только у пациента есть симптомы интоксикации, выраженного воспаления, если чирей имеет большие размеры, или он находится в очень чувствительных местах (внутри носа или уха, в паховой области…), а также при наличии ранее перечисленных нами заболеваний.
- Чирей размером до 5 мм, при отсутствии температуры –
в этом случае антибиотики не нужны (при отсутствии , конечно, сопутствующих хронических заболеваний).
- Чирей более 5 мм и небольшой температурой –
назначаются антибиотики эффективные против золотистого стафилококка курсом от 5 до 10 дней: сульфаметоксазол (триметоприм), клиндамицин, вибромицин, миноциклин, доксициклин…
- При высокой температуре и выраженном воспалении –
антибиотики в этом случае принимаются не менее 10 дней. Среди препаратов выбора: рифампицин, римактан, рифадин… Если у пациента выявляется метицеллин-устойчивый штамм золотистого стафилококка (MRSA), то назначается ванкомицин или аналоги.
Имейте в виду, что Золотистый стафилококк имеет особенность очень быстро приобретать нечувствительность к различным антибиотикам, поэтому ни в коем случае нельзя заниматься самоназначением антибиотиков. Иначе в следующий случай заражения – вам уже ни один антибиотик не сможет помочь. Надеемся, что наша статья: Как лечить чирей на лице и теле – оказалась Вам полезной!
