Что такое посткоитальный тест
Содержание:
Посткоитальный тест (ПКТ) или проба Шуварского помогает определить конкретную причину иммунологического бесплодия (несовместимости партнеров). Так как исследовать влияния слизистой и трубной жидкости на мужские половые клетки нельзя, анализ заключается в исследовании секрета шейки матки после полового акта. Результаты теста говорят о том, насколько секрет помогает сперматозоидам перемещаться в половых путях и достигать матки.

Функции цервикальной слизи
Выработка цервикальной слизи в менструальный цикл:
- Во время фолликулярной фазы эстрогены помогают выработке слизи. На этом этапе она жидкая и прозрачная.
- Перед овуляцией эстроген и лютеинизирующий гормон делают слизь вязкой и водянистой. Поры внутри слизи расширяются.
- Эстрадиол и прогестерон сгущают и уплотняют слизь во время фазы желтого тела. В ней накапливается все больше клеток, что усложняет проходимость сперматозоидов. Это помогает не допустить попадания мужских половых клеток в матку, если зачатие произошло.
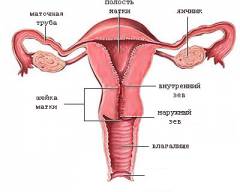
При попадании спермы в женский организм, мужские половые клетки встают перед первым испытанием – канал шейки матки. Это нижняя часть матки, соединяющая влагалище и тело матки. Внутри шейки проходит цервикальный канал со слизью. Она вырабатывается клетками эпителия, который выстилает матку. Под воздействием гормонов (эстрогена и прогестерона) здесь образовывается и сгущается слизь. Цервикальная слизь представляет собой гетерогенную (разнородную) субстанцию, и наполовину состоит из воды, а на вторую половину из разных жидкостей (эндометриальная, трубная, фолликулярная), лейкоцитов, погибшего эпителия и эндометрия шейки матки.
Выживание сперматозоидов в канале шейки матки зависит от цикличных изменений секрета. Лучшие условия создаются с 9 дня 28-дневного цикла. Идеальный день для зачатия – овуляция, худший период – лютеиновая фаза (фаза желтого тела).
Важность цервикальной слизи:
- помогает или препятствует сперматозоидам на пути в матку (в зависимости от фазы цикла);
- защищает мужские половые клетки от агрессивной микрофлоры влагалища;
- отсеивает слабых сперматозоидов;
- является защитой для сперматозоидов;
- помогает клеткам меняться для лучшего прохождения полости матки.

Показания к ПКТ
Пару направляют на этот анализ, когда другие тесты не дали результатов. При бесплодии у здоровых партнеров гинеколог всегда рекомендует посткоитальный тест. Исследование покажет, если проблема заключается в цервикальной слизи или иммунитете женщины.
Беременность не наступает, если консистенция слизи слишком вязкая, секрет угнетает мужские половые клетки и способствует их гибели. Также причиной может быть выработка антител. Зачастую у женщин, которые долго ведут половую жизнь с одним мужчиной, иммунитет распознает сперму, как инородное вещество и вырабатывает антитела.
Подготовка к тесту
Посткоитальный тест проводят за 1-2 суток до овуляции. Если менструальный цикл составляет 28 дней, тогда это 12 день. Однако у большинства женщин это все-таки 13 день. Классический посткоитальный тест проводят через 4-6 часов после секса, но ВОЗ рекомендует откладывать исследование до 9-24 часов.
Предварительные анализы (для определения дня овуляции):
- изучение календаря менструального цикла;
- измерение утренней базальной температуры в прямой кишке (в день овуляции температура равна 37-37,2°С);
- исследование мочи и определение концентрации лютеинизирующего гормона (перед овуляцией резко повышается);
- УЗИ яичников (изучение фолликулов).
Стоит отметить, что календарь базальной температуры можно считать достоверным только после 3-4 месяцев регулярных измерений.
Непосредственно перед тестом (за 4 дня):
- женщина сдает анализ на ИППП (инфекции способны менять состав и качество цервикальной слизи);
- мужчина проходит спермограмму (определение качества и количества сперматозоидов).
Подготовка к тесту начинается с 10 дня менструального цикла за 3 дня до анализа. Необходимо выполнять такие правила:
- воздержаться от секса (3 дня);
- не использовать лубриканты и влагалищные средства (3 дня до и после теста);
- отказаться от лекарств, влияющих на овуляцию;
- после полового акта лежать еще 30 минут;
- нельзя принимать ванну и подмываться после полового акта (можно принять легкий душ, но не подмываться);
- для сбора вытекающей семенной жидкости выбрать прокладки, а не тампоны.

Как проводится посткоитальный тест
Время проведения теста врач определяет индивидуально для каждой пары. Дата будет строиться на показателях базальной температуры, тестов на овуляцию и осмотра. Некоторые врачи рекомендуют воздержаться от секса 3 дня до анализа. Также категорически нельзя использовать лубриканты и вагинальные лекарства за 3 дня до и после теста.
Стоит отметить, что бесплодием считается отсутствие беременности в течение года. Регулярный секс обязателен. Посткоитальный тест делают в том случае, если необходимо определить совместимость партнеров.
К сдаче слизи допускаются только здоровые женщины (сразу исключаются пациенты с воспалением половых органов). Даже простуда может повлиять на результат посткоитального теста. Также исключаются переживания и стрессы, переезды, спорт, тяжелая работа. Любые волнения могут сдвинуть овуляцию.
Алгоритм проведения посткоитального теста:
- Женщина располагается в гинекологическом кресле.
- Врач открывает доступ к шейке матки, используя гинекологическое зеркало.
- Образец берут из цервикального казала и заднего свода влагалища.
- Забор слизи осуществляется шприцом (без иглы) или пипеткой.
- Слизь распределяют между предметных стекол.
- Края стекол закрывают парафином.
- Образцы передают в лабораторию. Там их изучают под микроскопом.

Исследование цервикальной слизи в лаборатории
Важное правило посткоитального теста – правильный день менструального цикла. За основу берут наиболее благоприятные условия, поэтому нужно исследовать измененную слизь в день перед овуляцией.
Лаборант в первую очередь оценивает консистенцию цервикальной слизи. Меньше всего сопротивления наблюдается в середине менструального цикла, наиболее – после овуляции, в лютеиновую фазу. В этот период в слизь попадают мертвые клетки эпителия и лейкоциты, что создает дополнительный барьер. Лаборант также подсчитывает количество таких клеток в 1 мл слизи.
Кислотно-щелочной баланс (pH) оценивают тест-полосками. У женщин нормальный баланс в цервикальном канале составляет 6,4-8,0 единиц. Перед овуляцией показатели достигают 7,0-8,0 единиц. Среда во многом влияет на подвижность сперматозоидов. Кислая их обездвиживает, а щелочная активизирует. Низкие показатели кислотно-щелочного баланса могут говорить о наличии инфекции.
Для оценки качества слизи также исследуют секрет в наружном зеве канала шейки матки (симптом зрачка). Оценка осуществляется непосредственно при осмотре. Перед овуляцией прозрачной водянистой слизи должно быть много. Тогда симптом называют положительным.
Хорошее проникновение спермы в слизь наблюдается лишь в определенные периоды менструального цикла. У разных женщин эти периоды могут наступать в разные фазы цикла с разной продолжительностью. Для проведения теста выбирают идеальный день.
Цервикальная слизь обладает такими свойствами:
- Вязкость. Зависит от состава слизи. Для удачного зачатия нужна наименьшая вязкость.
- Растяжимость. В период овуляции слизь имеет эластичность более 12 см. В другое время только 4 см.
- Кристаллизация. Высыхая, слизь (взятая в период перед овуляцией) превращается в узор, похожий на лист папоротника.

Расшифровка результатов посткоитального теста
Так как целью теста является оценка активности сперматозоидов и их выживаемость в цервикальной слизи, проба Шуварского может быть положительной и отрицательной. Результаты теста часто бывают ошибочными. Единичный отрицательный результат не является свидетельством бесплодия. Посткоитальный тест может показать такой результат, если было выбрано неправильное время для забора слизи, имеет место воспаление, нехватка эстрогена и прочее. Зачастую отрицательный результат является последствием неправильной подготовки или проведения теста.
При отрицательной пробе Шуварского рекомендуют повторный анализ или другие исследования. Для исключения влияния антител на сперму проводят MAR-тест, определяют уровень ACAT в крови. Если анализы подтверждают иммунные нарушения, врач рекомендует воздержаться от секса несколько месяцев. Это необходимо для того, чтобы организм женщины перестал контактировать со спермой. Дополнительно проводят терапию иммуносупрессорами. Если лечение окажется неэффективным, рекомендуют вспомогательную репродукцию.
Причины отрицательного результата:
- забор слизи совершался не в день овуляции;
- забор совершался в первые 4 часа после секса или через сутки;
- наличие антиспермальных тел;
- воспаление или инфекция;
- гормональный сбой;
- использование барьерных контрацептивов;
- недостаток спермы;
- неактивные сперматозоиды.
Достоверными могут быть только три теста в разные циклы с паузами в 2-3 месяца.
Посткоитальный тест или проба Шуварского – исследование секрета шейки матки через несколько часов после полового акта. Фактически, это проба на совместимость половых партнеров. Она показывает, насколько секрет женских половых путей способствует попаданию сперматозоидов в полость матки.
Суть исследования: через 4-6 часов после полового акта из цервикального канала шейки матки берут образец слизи для изучения количества и подвижности сперматозоидов в нем.
Гинеколог рекомендует пройти посткоитальный тест в том случае, если оба половых партнера здоровы, но беременность не наступает. Причина такого «необъяснимого бесплодия» может заключаться в следующем:
Таким образом, посткоитальный тест помогает выявить отклонения при взаимодействии спермы и секрета женских половых органов.
Какие процессы происходят в шейке матки в разные фазы менструального цикла?
Шейка матки – нижняя часть матки, которая соединяет влагалище с телом матки. Внутри нее проходит цервикальный канал, заполненный слизью.
 Функции цервикальной слизи в период овуляции:
Функции цервикальной слизи в период овуляции:
- создает благоприятные условия для проникновения сперматозоидов в матку и фаллопиевы трубы
- защищает сперматозоиды от кислотной среды влагалища
- обеспечивает естественный отбор самых жизнеспособных и сильных сперматозоидов
- способствует накоплению энергии сперматозоидами
- запускает реакцию капацитации – в ходе которой сперматозоиды изменяются и приобретают способность оплодотворить яйцеклетку
- в период до и после овуляции слизь препятствует попаданию бактерий и сперматозоидов в матку
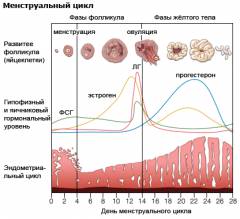
Вырабатывают цервикальный секрет клетки цилиндрического эпителия, выстилающего шейку матки. В разные фазы менструального цикла состав и свойства слизи резко отличаются. Этот процесс регулируется женскими половыми гормонами.
-
Фолликулярная фаза длится с первого дня кровотечения до овуляции. Ее продолжительность 14 дней.
Эстрогены стимулируют выработку обильной и жидкой цервикальной слизи.
Продолжительность 12-14 дней. На организм влияют эстрадиол, андрогены и прогестерон, который играет основную роль в этой фазе. Они делают цервикальную слизь гуще и плотнее, что происходит за счет увеличение количества клеточных элементов. Это необходимо для того чтобы не допустить попадания сперматозоидов в матку, если беременность уже наступила.
Свойства цервикальной слизи

- Вязкость зависит от молекулярного состава, концентрации белков, ионов и клеточных элементов. Наименьшая вязкость перед овуляцией. Она постепенно повышается в лютеиновой фазе и достигает максимума перед менструацией.
- Кристаллизация – это свойство обнаруживается при высыхании слизи на стекле. В период перед овуляцией слизь образует узоры в виде листьев папоротника.
- Растяжимость характеризует эластичность цервикальной слизи. В дни перед овуляцией растяжимость составляет более 12 см, в остальной период менее 4 см.
Для определения свойств шеечной слизи существует отдельный анализ «Индекс цервикальной слизи».
Показания к проведению посткоитального теста
Врач-гинеколог назначает посткоитальный тест в том случае, если оба супруга полностью здоровы, но беременность не наступает.
Показания к проведению:
- бесплодие – отсутствие беременности на протяжении 12 месяцев при регулярной половой жизни
- выяснение иммунологической совместимости партнеров
Методика исследования цервикальной слизи
Посткоитальный тест проводят за 1-2 дня до овуляции. При 28-мидневном цикле исследование приходится на 12-й день. Чтобы точно определить подходящую дату необходимо:
- Знать день менструального цикла (с первого дня кровотечения). У 60% женщин овуляция наступает на 13-й день.
- Определять базальную температуру. Ежедневно на протяжении цикла измеряют температуру в прямой кишке, вводя градусник на глубину 6 см. Это делают утром в одно и то же время до подъема с кровати. Для получения достоверных данных график должен вестись на протяжении 3-4 месяцев. Приближение овуляции определяют по повышению температуры до 37 градусов.
- Провести мочевые тесты на концентрацию лютеинизирующего гормона. Его уровень резко повышается перед овуляцией.
- Желательно предварительно провести УЗИ яичников для определения состояния фолликулов. На экране монитора будет видно, что яйцеклетка в фолликуле созрела, и он готов лопнуть.
 За 3-4 дня перед проведением посткоитального теста необходимо пройти исследования:
За 3-4 дня перед проведением посткоитального теста необходимо пройти исследования:
- Женщине – на наличие инфекций, передающихся половым путем. Заболевания половой сферы изменяют состав цервикальной слизи и делают ее «негостеприимной» сперматозоидов.
- Мужчине – сдать спермограмму, для определения количества и подвижности сперматозоидов.
Подготовка к сдаче посткоитального теста. Подготовку следует начать за 2-3 дня до проведения анализа (с 10-го дня цикла):
- воздерживаться от половых актов на протяжении 3-х дней перед сдачей анализа
- не использовать лубриканты и влагалищные контрацептивы
- не применять влагалищные формы лекарственных препаратов
- не принимать лекарства, оказывающие влияние на овуляцию (тамоксифен, клостилбегит, анастрозол)
- после полового акта необходимо оставаться в лежачем положении на протяжении 30-40 минут
- после полового акта запрещено подмываться, спринцеваться, принимать ванну
- запрещено вводить тампоны, можно воспользоваться гигиенической прокладкой для предотвращения вытекания семенной жидкости
Перед сдачей анализа женщина должна быть здорова. На результаты могут повлиять даже перенесенные простудные и инфекционные заболевания, переезды, стрессы. Эти факторы могут вызвать раннюю или позднюю овуляцию. Очень важно, чтобы не было воспалений влагалища и слизистой оболочки матки, так как погибшие клетки эпителия мешают продвижению сперматозоидов в слизи.
 Методика проведения посткоитального теста:
Методика проведения посткоитального теста:
- Женщина усаживается в гинекологическое кресло,
- С помощью гинекологического зеркала врач обеспечивает доступ к шейке матки,
- Шприцом без иглы или специальной пипеткой на отдельные стекла берут образцы слизи из цервикального канала и заднего свода влагалища,
- Материал наносят на предметное стекло и накрывают сверху другим стеклом. Края запаивают парафином для предотвращения вытекания препарата,
- Образец отправляют в лабораторию для изучения под микроскопом.
Интерпретация результатов
- Положительный – в образце обнаружено 25 сперматозоидов с хорошей подвижностью. Это означает, что цервикальный секрет улучшает свойства сперматозоидов. У женщины очень высокие шансы забеременеть.
- Удовлетворительный – в образце 10 и более сперматозоидов с прямолинейной подвижностью. Доказывает, что партнеры имеют высокие шансы забеременеть.
- Сомнительный – 5-10 сперматозоидов с плохой подвижностью. Уменьшение количества и подвижности сперматозоидов свидетельствует о том, что секрет женских половых органов угнетает их активность. Есть вероятность, что исследование проведено не перед овуляцией.
- Плохой – в цервикальной слизи обнаружены неподвижные сперматозоиды. Это означает, что цервикальная среда их обездвижила, то есть она является враждебной по отношению к ним.
- Отрицательный – в цервикальной слизи не найдено сперматозоидов. Причины – нарушение эякуляции, непопадание спермы в половые пути женщины.
Возможные причины неудовлетворительного результата:
- Тест проведен не в период овуляции. В другие дни цикла цервикальня слизь всегда плохо влияет на сперматозоиды и обездвиживает их.
- С момента полового акта прошло менее 4-х часов или более суток. Сперматозоиды могли еще не проникнуть в цервикальный канал или самые же подвижные из них могли его уже покинуть.
- В цервикальной слизи присутствуют антиспермальные антитела, которые пагубно влияют на жизнеспособность сперматозоидов.
- Наличие воспалительных процессов в половых органах женщины.
- Гормональный сбой в организме женщины – снижение уровня эстрогенов в цервикальной слизи в дни овуляции.
- Наличие урогенитальных инфекций.
- Применение барьерных контрацептивов: пенящихся растворов, окислителей среды влагалища.
- Недостаточное качество спермы: снижение подвижности сперматозоидов.
 Учитывая большое количество факторов, влияющих на показатели исследования, многие врачи-гинекологи утверждают, что единичный отрицательный результат посткоитального теста не подтверждает шеечное бесплодие.
Учитывая большое количество факторов, влияющих на показатели исследования, многие врачи-гинекологи утверждают, что единичный отрицательный результат посткоитального теста не подтверждает шеечное бесплодие.
Окончательный вывод можно делать только после трех посткоитальных тестов, проведенных в разные циклы с промежутком 2-3 месяца.

Если пара регулярно живет половой жизнью, но не может зачать ребенка, – возможной причиной бесплодия является иммунологическая несовместимость супругов, шеечный фактор или низкое качество спермы. Все эти причины ведут к невозможности прохождения сперматозоидов через канал шейки матки.
Посткоитальный тест или проба Шуварского направлен на анализ взаимодействия сперматозоидов и цервикальной слизи.
Целью исследования является подсчет количества живых сперматозоидов в шеечной жидкости, а также изучение их выживаемости по прошествии времени.
Вы можете сдать анализ в лаборатории Поликлиники Отрадное после консультации врача нашей клиники, а также прийти с направлением от любого доктора.
Что позволяет определить посткоитальный тест?
Посткоитальный тест диагностирует возможность прохождения спермы через шеечный канал.
После семяизвержения часть мужских половых клеток быстро достигает зева шейки матки. Через 2-3 часа после коитуса их количество достигает максимума и остается постоянным в течение суток.
Чтобы попасть в маточную трубу и оплодотворить яйцеклетку, сперматозоид должен пройти через своеобразный «тоннель» – шейку матки. Ее эпителий продуцирует биологическую жидкость – шеечную (цервикальную) слизь, задачей которой является защита внутренних половых органов от чужеродных агентов бактериального вирусного или грибкового происхождения. Кроме того, цервикальная жидкость препятствует или способствует прохождению сперматозоида по каналу шейки матки.
Вязкость и состав слизи регулируется половыми гормонами в зависимости от фазы менструального цикла. Наиболее благоприятные условия для продвижения сперматозоидов создаются период овуляции. Приблизительно с 9-го по 28-й день цикла цервикальная слизь становится жидкой и тягучей. Она насыщается солями, а среда становится выраженно щелочной. Это оптимальные условия для выживания, продвижения сперматозоидов к маточной трубе, и, следовательно, – зачатия.
Оплодотворение яйцеклетки не произойдет, если:
- Вязкость цервикальной слизи настолько высока, что сперматозоиды не могут преодолеть ее сопротивление.
- Слизи недостаточно, чтобы создать необходимую текучесть.
- В составе жидкости есть вещества, которые обездвиживают мужскую клетку или уничтожают ее.
- Снижена подвижность сперматозоидов или недостаточно их количество.
Проба Шуварского необходима для определения количества активных сперматозоидов в цервикальной слизи, а также оценки их жизнеспособности на протяжении определенного времени.
Это первичная диагностика иммунологического и шеечного факторов бесплодия. Но посткоитальный тест на совместимость сам по себе не даст понимания причины проблем с зачатием – для этого потребуются другие исследования (лабораторные анализы, спермограмма, ГСГ, УЗИ органов малого таза).
Шеечный фактор
Бесплодие пары может быть вызвано шеечным фактором. Это значит, что по каким-то причинам нарушаются количественные и качественные характеристики цервикальной жидкости, что не дает сперме проникать в маточную трубу в овуляторный период. Эта форма бесплодия диагностируется у 5% пар.
Развивается такая патология по причине следующих патологий:
- Эрозия или полипы шейки матки.
- Воспалительный процесс (эндоцервицит).
- Послеоперационная недостаточность выработки цервикальной слизи.
- Сбои гормональной репродуктивной системы.
- Анатомические нарушения тканевой структуры шейки матки.
- Разрывы шейки после родов.
При воспалительном процессе в шеечной жидкости
возрастает количество лейкоцитов, что может мешать продвижению сперматозоидов.
Хирургические вмешательства и травмы органа часто ведут к гибели клеток, отвечающих за секреторную функцию, поэтому слизи становится недостаточно.
Некоторые нарушение гормональной сферы провоцируют патологическое повышение вязкости цервикальной жидкости, что затрудняет движение мужских половых клеток. Поэтому лечение будет назначено в зависимости от причины, которая привела к возникновению шеечного фактора.
Иммунологический фактор бесплодия
Сперматозоиды по сути являются для организма женщины чужеродными агентами. Однако в норме иммунная система половые клетки должна «не замечать» и беспрепятственно их пропускать. Но иммунный механизм может дать сбой. В этом случае организм женщины вступает в борьбу со сперматозоидами, вырабатывая против них иммуноглобулины – антиспермальные антитела (АСАТ). Эти белки концентрируются в цервикальной жидкости, присоединяются к сперматозоидам, обездвиживают или уничтожают их.

Чаще при такой патологии организм женщины реагирует агрессивно на любые сперматозоиды, но бывают случаи реакции на клетки конкретного мужчины.
Мужской организм тоже может вырабатывать АСАТ – в этом случае говорят об аутоиммунном бесплодии. Антиспермальные антитела мужчины повреждают собственные сперматозоиды, что делает невозможным оплодотворение яйцеклетки, приводит к выкидышам или патологии развития плода.
В период планирования беременности обоим супругам рекомендуется сдать анализы на антиспермальные антитела, чтобы обезопасить себя от таких серьезных проблем.
Причиной иммунологических реакций на половые клетки могут быть хронические воспалительные процессы половой сферы одного из партнеров, наличие множества половых связей у женщин в прошлом.
Иммунологический фактор относится к сложным в плане терапии.
Чтобы снизить количество антиспермальных тел в организме женщины, необходимо создать условия минимального контакта со спермой партнера. Для этого пара должна практиковать в течение полугода только защищенный секс. Также используются лекарства, подавляющие выработку АСАТ, а также плазмаферез.
Для лечения мужского аутоиммунного бесплодия могут быть назначены иммуносупрессоры и гормоны.
Если лечение окажется неэффективным, паре рекомендуется выполнить ЭКО (экстракорпоральное оплодотворение).
Показания к проведению посткоитального теста
Проба Шуварского назначается для диагностики причин бесплодия. Этот диагноз может быть предварительно поставлен, если пара живет половой жизнью, не предохраняясь в течение года, но зачатие не происходит.
Как проходит подготовка
При подготовке к проведению пробы Шуварского необходимо:
- Перед «тестируемым» половым актом на несколько дней воздержаться от близости.
- Не пользоваться во время него лубрикантами.
- Женщине до и после соития не использовать средства интимной гигиены.
- На время приостановить использование вагинальных лекарственные средства.
- После близости женщине полежать с приподнятым тазом.
- Не принимать ванну после полового контакта.
Исследование должно быть проведено строго в период овуляции. Это важно, так как именно овуляция способствует уменьшению плотности цервикальной жидкости.
Если выполнить посткоитальный тест в лютеиновую фазу, ее повышенная вязкость будет обусловлена физиологическими причинами, а результат анализа выйдет ложноотрицательным. Это значит, что шеечный фактор бесплодия будет диагностирован там, где его на самом деле нет.
Овуляция определяется при помощи специальных тестов или фолликулометрии.
Перед проведением исследования необходимо сдать анализы на ЗППП (заболевания передающиеся половым путем).
Как проводят посткоитальный тест
Данное исследование относится к выполняемым in vivo – «на живом». Это значит, что цервикальная слизь берется на исследования после естественного попадания в нее спермы. При выполнении анализов сходной направленности in vitro у женщины сначала берут биологическую жидкость, и уже в лаборатории помещают в нее сперматозоиды.
Образец для пробы Шуварского берется у женщины в гинекологическом кресле при помощи стерильных пипеток. Биологический материал наносится на предметное стекло, а затем изучается под микроскопом.
Забор материала выполняют минимум через 6 и максимум через 12 часов после полового акта.
Возможные результаты посткоитального теста Шуварского
В общем данный вид анализа интерпретируется в двух значениях – положительном и отрицательном.
- Отрицательный результат – мужские половые клетки не обнаружены или они неподвижны.
- Положительный – в цервикальной жидкости обнаружены живые сперматозоиды.
Однако расшифровка результатов посткоитального теста выполняется более расширенно.
По степени подвижности мужские половые клетки классифицируются так:
- А – быстрая прогрессивная.
- Б – медленная линейная или нелинейная.
- В – непрогрессивная.
- Г – неподвижные клетки.
Исследуется также цервикальная слизь. Она оценивается по таким параметрам:
- консистенция;
- растяжимость;
- характеристика среды;
- способность кристаллизоваться.
Цервикальная жидкость нормальной вязкости кристаллизуется по прошествии времени на предметном стекле, образуя рисунок, похожий на лист папоротника.
Расшифровка результатов посткоитального теста
Отрицательный посткоитальный тест означает, что присутствует шеечный, или иммунологический фактор бесплодия, или качество спермы находится на низком уровне.
С положительным результатом не все так однозначно – по существующей градации положительный результат не обязательно хороший.
Посткоитальный тест – расшифровка при положительном результате:
- Хороший – наличие в поле зрения более 25-и мужских половых клеток с подвижностью А и Б.
- Удовлетворительный – обнаружено от 10 сперматозоидов категории А.
- Плохой – менее 5 единиц с подвижностью Б.
Посткоитальный тест отрицательный: что делать?
Если вы получили негативный результат, главное – не впадать в панику. Чтобы достоверно говорить о бесплодии, анализ необходимо пересдать несколько раз. Отрицательный посткоитальный тест может «проскочить» в случае нарушений условий его сдачи – например, неверно подобранный день цикла или использование вагинальных препаратов, губительно влияющих на сперматозоиды.
При неоднократном получении негативного ответа доктор назначит ряд дополнительных исследований, перечень которых будет зависеть от ряда показателей. Например, если вязкость цервикальной слизи нарушена, женщине могут назначить обследование на гормоны репродуктивной системы (в нашей клинике это пакет “Гормональный профиль для женщин”), а также диагностику воспалительных процессов половых органов.
Диагностика иммунологического фактора тоже требует дополнительных исследований – МАR-теста у мужчин и анализа на антиспермальные антитела в цервикальной слизи у женщин. Также обоим супругам может быть назначен анализ крови на АСАТ.
Справка! МАR-тест – исследование соотношения количества сперматозоидов, пораженных АСАТ, к их общему числу.
Если консервативное лечение не дает результата, в случае шеечного фактора или низкой подвижности сперматозоидов назначается искусственная инсеминация. Иммунологическое бесплодие при безуспешном лечении потребует применения ЭКО.
Посткоитальный тест, где сделать в Москве
Проба Шуварского выполняется в сертифицированных клиниках и лабораториях Москвы, в том числе в Поликлинике Отрадное.
В нашей лаборатории работает квалифицированный персонал, имеется современное оборудование, а цена на посткоитальный тест вполне демократична.
