Чума бактериальное заболевание
Содержание:
В мире существуют разные заболевания. Но ни одно среди них не вызывало такого ужаса и страха, как чума. Эта болезнь с древних времен не знала пощады. Она унесла миллионы жизней, невзирая на пол, возраст и благосостояние людей. Сегодня болезнь уже не приносит огромного количества смертей и горя. Благодаря чудесам современной медицины чуму удалось превратить в менее опасное заболевание. Однако полностью искоренить недуг не удалось. Чумная палочка (Yersinia pestis), вызывающая болезнь, продолжает существовать в этом мире и поражать людей.
Предок возбудителя
Несколько лет назад специалисты-микробиологи начали проводить исследования с целью изучения эволюции болезнетворных микроорганизмов. Изучалась и палочка чумы. Среди существующих микроорганизмов нашлась генетически похожая на нее бактерия – Yersinia pseudotuberculosis. Это возбудитель псевдотуберкулеза.
Проведенные исследования позволили ученым сделать один вывод. Когда на планете начала зарождаться жизнь, палочки чумы еще не было. Примерно 15–20 тысяч лет назад существовал возбудитель псевдотуберкулеза. Он был потребителем мертвой органики, размножался в экскрементах животных, вокруг захороненных в земле трупов. Некоторые факторы спровоцировали в дальнейшем его эволюцию. Часть возбудителей псевдотуберкулеза трансформировалась в чумную палочку.
Как произошла эволюция
В тех местах, где возникли первичные очаги чумы, возбудитель псевдотуберкулеза обитал в норах сурков (тарбаганов). Его эволюции, то есть появлению палочки чумы, поспособствовали определенные факторы:
- Наличие на животных блох. Когда сурки впадали в спячку, насекомые скапливались на их мордах. Это было самым благоприятным местом для их обитания. Зимой в норе всегда стояла отрицательная температура. Только рот и нос зверьков были источником теплого воздуха.
- Наличие на слизистой оболочке ротовой полости сурков кровоточащих ранок. Живущие на мордах блохи кусали зверьков в течение всей зимы. В местах прокусов возникали кровотечения. Они не останавливались, потому что животные спали, и температура их тела была низкой. У активных сурков кровотечения быстро бы прекращались.
- Наличие Yersinia pseudotuberculosis на лапках зверьков. Тарбаганы перед спячкой зарывали входы в норы собственным пометом. Из-за этого на их лапках скапливались возбудители псевдотуберкулеза.
Когда зверьки впадали в спячку, они закрывали свои морды лапками. В ранки, образовывающиеся из-за укусов блох, попадали возбудители псевдотуберкулеза. В кровеносной системе активных животных эта бактерия не смогла бы выжить. Ее бы мгновенно убили макрофаги. А вот в спящих сурках для Yersinia pseudotuberculosis не было никаких угроз. Кровь была охлаждена до благоприятных температур, а иммунитет был «отключен». Конечно, подъемы температуры возникали, но редкие и короткие. Они создавали идеальные условия для естественного отбора форм возбудителя. Все эти процессы в итоге привели к зарождению палочки чумы.

Эпидемии болезни в прошлом
Современные ученые не могут сказать, всегда ли чума преследовала людей. По сохранившимся сведениям, известно лишь о трех крупных эпидемиях. Первая из них – так называемая Юстинианова чума – началась примерно в 540-х годах в Египте. За несколько десятков лет чумная палочка опустошила почти все государства Средиземноморья.
Вторая эпидемия, названная «черной смертью», была зафиксирована в середине XIV века. Палочка чумы распространилась из природного очага в пустыне Гоби из-за резкого изменения климата. Возбудитель проник в дальнейшем в Азию, Европу, Северную Африку. Затронутым болезнью оказался и остров Гренландия. Вторая эпидемия очень сильно сказалась на численности населения. Палочка чумы унесла примерно 60 млн жизней.
Третья эпидемия чумы началась в конце XIX века. Вспышку заболевания зафиксировали в Китае. За 6 месяцев в этой стране погибло 174 тысячи человек. Следующая вспышка произошла в Индии. В период с 1896 года по 1918 год от возбудителя опасного заболевания погибло 12,5 млн людей.

Чума и современность
В настоящее время ученые, анализируя последствия эпидемий и изучая важные исторические источники, называют чуму «царицей болезней». При этом она уже не вызывает такого страха и ужаса, ведь больше в мире не фиксировалось крупных вспышек, уносящих миллионы жизней.
По проявлениям чумы в современном периоде ведется статистика. Всемирная организация здравоохранения отмечает, что в период с 2010 года по 2015 год чумой заболело 3248 человек. Летальный исход был в 584 случаях. Это значит, что у 82% людей наступило выздоровление.
Причины ослабления «хватки» возбудителя
Чумная палочка стала менее опасной по нескольким причинам. Во-первых, люди стали соблюдать правила гигиены, чистоту. Для примера можно сравнить современный период со Средневековьем. Несколько веков назад в Западной Европе люди выбрасывали все пищевые отходы и фекалии прямо на улицы. Из-за загрязненности окружающей среды горожане страдали от различных заболеваний, умирали от чумы.
Во-вторых, современные люди живут вдалеке от природных очагов заболевания. С зараженными грызунами и блохами чаще всего сталкиваются только охотники, туристы.
В-третьих, на сегодняшний день медицине известны эффективные способы лечения и профилактики опасного заболевания. Специалистами созданы вакцины, определены препараты, которые способны убить палочку чумы.

А теперь о возбудителе
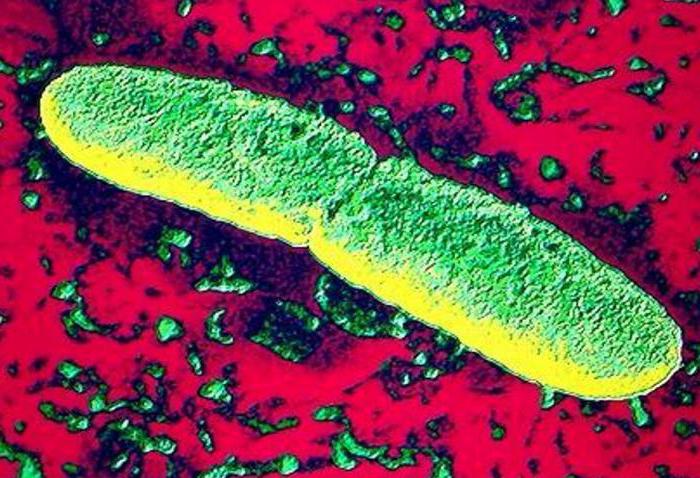
Если говорить о строении чумной палочки, то Yersinia pestis представляет собой грамотрицательную мелкую бактерию. Она отличается выраженным полиморфизмом. Подтверждают это встречающиеся формы – зернистые, нитевидные, колбовидные, продолговатые и др.
Yersinia pestis является зоонозной бактерией, относящейся к семейству Enterobacteriaceae. Этому микроорганизму родовое название Yersinia было дано в честь французского бактериолога Александра Йерсена. Именно этот специалист в 1894 году во время исследования биологических материалов людей, умерших от опасной болезни, смог выявить возбудителя.
Микроорганизм, способный вызывать эпидемии с высоким уровнем летальности, после обнаружения всегда интересовал микробиологов. Специалисты с момента открытия Yersinia pestis изучали строение бактерии (чумной палочки), ее особенности. Результатом одних исследований, проведенных отечественными учеными, стало составление в 1985 году классификации возбудителя, выделенного на территории СССР и Монголии.
| Подвиды чумной палочки | Район циркуляции |
| Pestis (основной) | Природные очаги Азии, Америки и Африки |
| Altaica (алтайский) | Горный Алтай |
| Caucasica (кавказский) | Закавказское нагорье, Горный Дагестан |
| Hissarica (гиссарский) | Гиссарский хребет |
| Ulegeica (улэгейский) | Северо-восточная Монголия, пустыня Гоби |
Способы проникновения палочки
Возбудитель чумы обитает в организме мелких млекопитающих. В кровеносной системе палочка размножается. Блоха во время укусов зараженных животных становится переносчиком инфекции. В организме насекомого бактерия оседает в зобу, начинает интенсивно размножаться. Из-за увеличения количества палочек зоб закупоривается. Блоха начинает испытывать сильный голод. Для его утоления она скачет с одного хозяина на другого, разнося при этом инфекцию между животными.
В организм человека палочка попадает несколькими способами:
- при укусе инфицированной блохи;
- во время незащищенного контакта с зараженными материалами и инфицированными биологическими жидкостями;
- при вдыхании инфицированных мелких частиц или мелкодисперсных капель (воздушно-капельным путем).

Формы заболевания и симптомы
В зависимости от способов проникновения чумной палочки в организм выделяют 3 формы болезни. Первая из них – бубонная. При такой чуме возбудитель попадает в лимфатическую систему человека после укуса блохи. Из-за болезни лимфатические узлы воспаляются, становятся так называемыми бубонами. На поздних стадиях чумы они превращаются в гнойные раны.
Вторая форма заболевания – септическая. При ней возбудитель попадает прямо в кровеносную систему. Бубоны не образуются. Септическая форма возникает при двух способах проникновения чумной палочки в организм человека – после укуса зараженной блохи, а также после контакта с инфицированными материалами (попадание возбудителя через повреждения кожи).
Третья форма – легочная. Она передается от зараженных больных воздушно-капельным путем. Легочная форма чумы считается самой опасной. Без лечения итогом прогрессирования заболевания в большинстве случаев является летальный исход.
Лечение чумы
В течение долгого времени человечество не знало о способах проникновения чумной палочки, не догадывалось, чем можно остановить смертельно опасное заболевание. Лекари придумывали разные причудливые способы, которые не приводили к излечению. К примеру, в Средние века целители готовили непонятные зелья из растений, измельченных змей, советовали людям быстро и надолго бежать из зараженной местности.
Сегодня чума лечится антибиотиками из группы аминогликозидов (стрептомицином, амикацином, гентамицином), тетрациклинами, рифампицином, левомицетином. Летальные исходы наступают в тех случаях, когда заболевание протекает в молниеносной форме, и специалистам не удается своевременно выявить болезнетворную бактерию.
Чумная палочка, несмотря на достижения современной медицины, по-прежнему относится к коварным возбудителям. Очаги заболевания в природе занимают порядка 7 % суши. Они располагаются на пустынных и степных равнинах, в высокогорной местности. Людям, побывавшим в природных очагах чумы, стоит обращать внимание на свое здоровье. При попадании возбудителя в организм инкубационный период длится от нескольких часов до 9 дней. Затем возникают первые симптомы – внезапно повышается температура тела до 39 градусов и выше, возникают судороги, озноб, сильная головная и мышечная боль, затрудняется дыхание. При таких симптомах требуется незамедлительное обращение к врачу.

- Белый налет на языке
- Беспокойство
- Бледность
- Боль в лимфоузлах
- Головная боль
- Кровохарканье
- Лихорадка
- Ломота в теле
- Озноб
- Повышенная температура
- Пониженная свертываемость крови
- Пониженное артериальное давление
- Рвота с кровью
- Сильная жажда
- Синюшность конечностей
- Синяки под глазами
- Слабость
- Слабый пульс
- Тошнота
- Увеличение лимфоузлов
Чума – острый недуг инфекционной природы, который относится к особо опасным инфекциям и характеризуется эндемичностью. По мере прогрессирования патологии наблюдается поражение лимфоузлов, кожного покрова, а также выраженный интоксикационный синдром. Очаги чумы присутствуют на всех континентах, кроме Антарктиды и Австралии. Переносчиком инфекции являются чёрные крысы.
Этот факт стал причиной того, что в народе недуг стали называть чёрной смертью или чёрной болезнью. Стоит отметить, что за 300 лет нашествия в странах Европы, эпидемии чумы унесли более 25 миллионов человеческих жизней. Лечение ранее было совершенно неэффективным, поэтому смертность была очень высокой – 100%. Чёрная болезнь не имеет ни возрастных, ни половых различий.
Переносчик
Восприимчивость к чёрной болезни высокая. Помимо территориальных очаговых зон, специалисты выделяют узкие синантропные участки. К таким относят:
Источник инфекционных агентов – грызуны. Распространяют же его блохи. Стоит отметить, что заразными они могут быть до 1 года. Возбудитель чумы проникает в организм блохи и начинает активно размножаться в пищеварительной трубке. Поэтому в передней части тела паразита образуется специфическая пробка, содержащая огромное количество чумных микроорганизмов.
Заражение крысы или другого грызуна происходит следующим образом:
- паразит кусает крысу, после чего из сформированного чумного блока смываются бактерии;
- проникая в кровеносную систему грызуна, возбудитель очень быстро распространяется по всему организму.
Путь заражения
По определению Национального руководства по инфекционным болезням – чума является недугом-зоонозом. Это говорит о том, инфекционный агент передаётся человеку от заражённого животного. Но это определение является не совсем корректным. Большая часть учёных относят недуг к зооантропонозным болезням — чумная палочка может передаваться как от животных, так и от заражённого человека (воздушно-капельно при лёгочной форме недуга). Переносчик возбудителя чёрной болезни – чёрная крыса. Она может легко переносить его на большие расстояния, при этом заражая блохами и других грызунов.

- трансмиссивный;
- контакт с потом, кровью, мочой заражённого человека;
- при контакте с заражённым животным через микротравмы на кожном покрове;
- контактно-бытовой путь передачи;
- воздушно-капельный. Таким образом, развивается лёгочная форма чёрной болезни;
- употребление пищи, заражённой патогенными микроорганизмами.
Формы
Кожная форма. На кожном покрове формируется патологический пузырь, наполненный внутри серозным экссудатом. При пальпации образования отмечается его болезненность. По мере прогрессирования патологии пузырь самостоятельно вскрывается и на его месте формируется язва, имеющая чёрное дно.
Бубонная чума. У человека наблюдается увеличение лимфоузлов. Может увеличиться как один узел, так и сразу несколько. Размеры могут варьироваться от нескольких 3 см до 10 см. При визуальном осмотре отмечается гиперемия узла. При ощупывании узел болезненный. На 4 день от начала прогрессирования бубонной чумы, бубон размягчается, а на 10 самопроизвольно вскрывается. Смерть пациента может наступить в период с 4 по 10 день заболеваемости.
Лёгочная чума. Этот вид клиницисты считают самым опасным из всех известных. Симптомы чумы выражены очень ярко, но при этом также присоединяется и лёгочная клиника.
Возбудитель недуга поражает сначала стенки альвеол. На фоне этого у человека появляется сильный сухой кашель, который через время становится влажным. Поначалу выделяемая мокрота прозрачная и пенистая, но по мере прогрессирования патологии она становится кровавой. В выделяемой мокроте наблюдается высокая концентрация патогенных микроорганизмов, провоцирующих развитие чёрной болезни. При этом они легко распространяются воздушно-капельным путём. Смерть пациента наступает на 6 день после заражения.
Септическая чума. Состояние пациента очень быстро ухудшается. Периодов временной стабилизации не наблюдается. Практически сразу возникают кровоизлияния на кожном покрове и слизистых оболочках. По мере прогрессирования недуга возникают внутренние кровотечения. Обычно пациент умирает именно из-за них.
Симптоматика
Инкубационный период бубонной чумы или другой её формы длится от пары часов до 2 недель – от момента попадания в организм патогенного микроорганизма до появления первых симптомов. Часть возбудителей, которые передаются человеку, остаются на его кожном покрове или на слизистых (зависит от пути передачи), но большая часть стремительно продвигается к лимфоузлам. В этот момент и начинает вырисовываться клиническая картина чёрной болезни.
Первые признаки лёгочной или бубонной чумы всегда выражены очень ярко:
- резко появляется лихорадка, сопровождающаяся сильным ознобом;
- температура повышается до критических значений и держится в таком положении до выздоровления или смерти больного;
- ломота в теле;
- слабость;
- тошнота;
- сильная жажда;
- при лёгочной форме патологии появляется кровавый кашель, а также рвота с кровью;
- «маска чумы» — это особое выражение лица пациента, который болеет бубонной чумой или другим видом недуга. Мимика выражает сильный испуг или страдания, под глазами появляются тёмные круги. Если провести визуальный осмотр ротовой полости, то можно отметить, что язык пациента обложен густым белым налётом. Этот симптом недуга клиницисты называют «меловый язык».
- бледность и цианоз конечностей;
- снижение АД;
- пульс слабый;
- на месте проникновения в тело возбудителя отмечается появление патологического пятна. Для этого процесса характерна этапность. Сначала на коже возникает сыпь, позже она переходит в пузырёк, который внутри наполнен экссудатом;
- увеличение лимфоузлов – именно в них активно размножается возбудитель;
- свёртываемость крови снижена.

Диагностика
- серологический метод;
- микроскопический метод;
- бактериологический метод;
- рентген лимфоузлов.
Лечение
Лечение чумы проводится строго в стационарных условиях. Для больного специально выделяют бокс в инфекционной больнице, из которого исключён прямой отток воздуха. Выбор лекарственных препаратов зависит от формы недуга, которая поразила пациента. Схему лечения и дозировку разрабатывает только врач, основываясь на результатах анализов и особенностях протекания недуга у пациента. Прогноз лечения напрямую зависит от его своевременности.
План лечения включает в себя:
- приём антибиотиков, губительно влияющих на бактерию;
- мазевые повязки при кожной форме недуга;
- патологические бубоны вскрываются хирургическим путём;
- жаропонижающие препараты;
- антивоспалительные;
- введение в вену дезинтоксикационных растворов;
- введение стероидных гормонов;
- приём препаратов, стимулирующих работу сердечной мышцы;
- поддержка полноценной работы лёгких, печени и почек осуществляется аппаратами ИВЛ, «искусственная почка» и прочее.
Профилактика
Профилактика болезни бывает двух видов:
- специфическая, которая включает в себя применение антибиотиков;
- экстренная. Основывается на введении специальной вакцины. Стоит отметить. Что этот метод лишь не многие люди считают эффективным, так как иммунитет против недуга непродолжительный, но при этом вакцина стоит очень дорого. Также на сегодняшний день нет никаких данных о том, что именно вакцина помогает избежать заражения это опасной болезнью.
Человек должен соблюдать предосторожность исходя из того каким образом передаётся чумная палочка. К примеру, свести к минимуму контакты с животными, а также полностью исключить контакты с человеком, который может быть больным чумой.
Чума – высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.

Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация чумы
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы. Локальная чума подразделяется на кожную, бубонную и кожно-бубонную, генерализованная чума бывает первично- и вторично-септической, внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Лицо больных одутловато, гиперемировано, склеры инъецированы. При тяжелом течении отмечаются геморрагические высыпания. Характерным признаком чумы является «меловой язык» — сухой, утолщенный, густо покрытый ярким белым налетом. Физикальное обследование показывает выраженную тахикардию, прогрессирующую артериальную гипотензию, одышку и олигурию (вплоть до анурии). В начальный период чумы эта симптоматическая картина отмечается при всех клинических формах чумы.
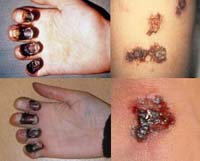
Кожная форма проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее — с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Кишечная форма характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика чумы
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики — анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме — рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
Неспецифическая терапия включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз при чуме
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика чумы
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
