Цитолитический тип мазка лечение
Содержание:

Цитолитическим вагинозом называют заболевание невоспалительного характера, которое вызывает снижение кислотности во влагалище, что становится причиной разрушения эпителия. Такой недуг известен достаточно давно. Ранее его называли синдром чрезмерного роста молочнокислой бактерий. Сегодня численность женщин, которые страдают от этой проблемы, резко возрастает. Справиться самостоятельно с таким недугом очень сложно. Потому стоит доверить лечение профессионалам. Своевременная медицинская помощь позволит быстро справиться с проблемой и избежать появления осложнений.
Симптомы
Это распространенное заболевание не имеет специфических признаков. Поэтому достаточно часто цитолитический вагиноз путают с молочницей. Однако кандидоз не имеет никакого отношения к появлению этой проблемы. Это заболевание вызывает такие неприятные симптомы:
- сильный зуд и жжение во влагалище;
- покраснение и отек вульвы;
- белые творожистые выделения.
Симптоматика абсолютно схожа с проявлениями молочницы, поэтому многие женщины сразу начинают противомикробную терапию. Однако такое лечение не приносит им ожидаемого облегчения. Мучительный зуд во влагалище не покидает женщину на протяжении всего дня. В ночное время его интенсивность еще и усиливается.
Помимо молочницы, цитолитический вагиноз можно легко спутать с различными воспалительными заболеваниями половых органов. Поэтому так важно обратиться за медицинской помощью, а также пройти комплексное медицинское обследование. Поставить точный диагноз можно только после изучения тканей в лабораторных условиях.

Причины цитолитического вагиноза
До сих пор ученые не могут выяснить, почему появляется такое заболевание. Что именно вызывает чрезмерное размножение и рост лактобацилл, пытаются разгадать медицинские исследователи со всего мира. Однако длительные поиски причин цитолитического вагиноза все же дают некоторые результаты. В недавнее время стало известно, что при заболевании происходит:
- снижение вагинальной кислотности;
- цитолиз эпителия;
- фрагментация слизистой оболочки
К тому же некоторые врачи отмечают, что развитие заболевание начинается во время лютеиновой фазы менструального цикла женщины. Она наступает сразу после овуляции, и продолжается несколько недель.
Существует мнение, что спровоцировать появление цитолитического вагиноза могут некоторые лекарственные препараты. Под такими медикаментами подразумевают средства, которые содержат в себе лактобактерии. К этим лекарствам относят:
- кремы;
- свечи;
- суппозитории.
Данные препараты могут прописывать женщинам, которым необходимо восстановить нормальную микрофлору влагалища. Считается, что длительный прием таких лекарств может спровоцировать развитие вагиноза.
Кроме этого, еще одной причиной появления такого заболевания могут быть неправильно подобранные средства для интимной гигиены. Многие женщины сегодня используют жидкие мыла и гели, в состав которых входят лактобактерии. Частое применение таких средств грозит появлением вагиноза. Причиной развития заболевания становится то, что женщина не просто нормализирует микрофлору, а насыщает ее слишком большим количеством лактобактерий, тем самым провоцируя их неконтролируемый рост.
Какой врач лечит цитолитический вагиноз?
Если вы подозреваете у себя такую проблему, то не стоит надеяться, что она пройдет самостоятельно. Побороть цитолитический вагиноз в силах только высококвалифицированный специалист. Женщинам, испытывающим такие неприятные симптомы, необходимо обратиться за консультацией к такому врачу как:
Врач внимательно выслушает больную на первом приеме. Также он проведет гинекологический осмотр, удостоверившись, что заболевание не вызвало воспаление в половых органах пациентки. Для составления полной клинической картины недуга доктор обязательно задаст женщине несколько вопросов:

- Регулярен ли ее менструальный цикл?
- Ведет ли она половую жизнь?
- Есть ли другие жалобы на здоровье?
- Были ли у нее заболевания, передающиеся половым путем?
- Давно ли появились первые симптомы цитолитического вагиноза?
- Были ли у нее ранее такие проблемы?
- Страдает ли от хронических заболеваний?
Также доктор обязательно поинтересуется, принимает ли женщина какие-либо лекарства. Он уточнит и наличие аллергии на препараты. Опрос помогает врачу в постановке верного диагноза. Также информация, полученная от пациентки, будет использоваться доктором при разработке программы лечения.
Что если не лечить?
Для того чтобы быстро избавиться от заболевания, важно определить, что именно его вызвало. Так как возбудители цитолитического вагиноза еще не найдены, действенной терапии также еще не было разработано. Существует только ряд рекомендаций, которые необходимо соблюдать женщинам с такой проблемой:
- отказаться от спринцевания;
- не использовать средства интимной гигиены с лактобактериями;
- подмываться раствором воды с содой.
Также врачи иногда назначают женщинам с таким диагнозом препараты, которые снимают симптомы болезни. Использовать их также необходимо в строго указанной доктором дозировке. Если не лечить недуг, симптомы его будут только усиливаться, значительно ухудшая качество жизни больной.
Поиск по алфавиту
Что такое Материал, полученный при гинекологическом, урологическом осмотрах?
Цитологическое исследование мазков шейки матки является высокоинформативным тестом для диагностики предрака и рака данной локализации и позволяет с большой точностью (95%-98%) отобрать группы больных для углубленного исследования, лечения и наблюдения. Критерием эффективности цитологического скрининга рака шейки матки служит снижение заболеваемости за счет увеличения количества ранних стадий уменьшения запущенных форм. Показатель заболеваемости на рак шейки матки в Украине за последние десять лет был стабильным (17,8 в 1990 г. И 17,7 на 100 тыс. женщин в 1999 г.). показатель смертности за этот период был стабильным (9,6 на 100 тыс. женщин в 1990 и 1999 гг.), что указывает на необходимость усовершенствования проведения скрининга.
Целью цитологического обследования является выявление фоновых, предраковых заболеваний и ранних форм рака шейки матки. Выявленные при этом цитологические изменения интерпретируются не всегда однозначно, иногда спорно, поскольку отсутствуют единые критерии оценки цитологического скрининга, что в значительной степени снижает эффективность и клиническую значимость цитологических исследований.
Цитологическому скринингу подлежат женщины, что впервые на протяжении года обратились в лечебно-профилактические учреждения, независимо от возраста и заболевания. Исключением являются те случаи, когда при первичном осмотре клинически заподозренный или установленный рак шейки матки. Такие цитологические мазки в тот же день отправляют в цитологическую лабораторию для срочного цитологического вывода (то есть женщина выводится из программы скрининга).
Классификация предопухолевых состояний и рака шейки матки
- 1. Эндоцервикоз (железистая эрозия): Обычный (с новообразованием железистых структур). Пролиферирующий. Заживающий (перекрытие многослойным сквамозным эпителием).
- Полипы: Обычный. Пролиферирующий (новообразование желез). С эпидермизацией.
- Папилломы (покрывной эпителий без признаков атипии).
- Обычная лейкоплакия.
- Эндометриоз.
- Рак in situ.
- Рак in situ с начальной инвазией.
- Микрокарцинома.
- Сквамозный ороговевший, не ороговевший.
- Аденокарцинома разной степени зрелости.
- Светлоклеточный рак (мезонефральный).
- Железисто-плоскоклеточный рак
- Аденоидно-кистозный рак.
- Недифференцированный рак.
Формулировка цитологического заключения имеет важное значение для правильной оценки клиницистами полученных данных. Наибольшее распространение в мире получила классификация цитологических заключений по Папаниколау. Она включает 5 групп.
I группа — атипических клеток нет; нормальная цитологическая картина, не вызывающая подозрений.
II группа — изменение морфологии клеточных элементов, обусловленных воспалением.
III группа — имеются единичные клетки с аномалиями цитоплазмы и ядер, однако окончательный диагноз установить не удается. Требуется повторное цитологическое исследование, по рекомендации — гистологическое.
IV группа — обнаруживают отдельные клетки с явными признаками злокачественности: аномальная цитоплазма, измененные ядра, хроматиновые аберрации, увеличение массы ядер.
V группа — в мазках имеется большое количество типично раковых клеток; диагноз злокачественного процесса не вызывает сомнений.
Почему важно делать Материала, полученный при гинекологическом, урологическом осмотрах?
Мазки пролиферативного типа.
Отмечаются чаще всего у женщин в первые пять лет после наступления менопаузы. Преобладают клетки поверхностного слоя с раздельным размещением клеток. Фон светлый, лейкоциты или отсутствуют, или наблюдаются в небольшом количестве.
Мазки пролиферативного типа отображают отсутствие прогестероной активности яичников при продолжительной продукции эстрогенов.
Мазки промежуточного типа.
Преобладают промежуточные клетки (до 90%), которые размещены пластами пластами, группами и отдельно. Скрученность краев клеток (как при прогестероновой стимуляции) не наблюдается. Поверхностные клетки часто окрашены в базофильные тона. Этот тип мазка встречается через 3-5 лет после наступления менопаузы.
Мазки смешанного типа.
В мазках отмечаются все виды клеток эпителия влагалищной части шейки матки: поверхностные, промежуточные и парабазальные. Их процентное соотношение может быть самым разным. Лейкоциты наблюдается в большом количестве, но иногда совсем отсутствуют. Мазки смешанного типа являются переходными к мазкам истинного атрофического типа.
Мазки атрофического типа.
Основную массу клеток этого типа мазка составляют парабазальные клетки. Чем больше выраженная атрофия эпителия шейки матки, тем больше в мазке парабазальных клеток с нижних слоев эпителия. В зависимости от степени атрофии увеличивается размер ядер в этих клетках. В мазке много лейкоцитов. В случаях Нерезко выраженной атрофии эпителия в мазках встречается до 50% промежуточных клеток. Мазки такого типа чаще всего встречаются после 5 лет менопаузы и свидетельствуют о резко сниженной продукции эстрогенов.
Мазки цитолитического типа.
В препаратах много отдельно размещенных «голых» ядер, частиц цитоплазмы разрушенных промежуточных клеток. Поверхностные клетки цитолизу не поддаются. Такие мазки могут соответствовать и лютеиновой фазе менструального цикла.
В период климакса и менопаузы происходит эпидермизация эндоцервикса, атрофия призматического эпителия и кистозное расширение желез. Поэтому в цитологических препаратах из цервикального канала могут отсутствовать клетки железистого эпителия.
В диагностике воспалительных процессов половых путей женщины важнейшую роль играет изучение микрофлоры отделяемого. С современных позиций нормальную микрофлору половых путей рассматривают как совокупность микробиоценозов, занимающих многочисленные экологические ниши на коже и слизистых оболочках. Микроорганизмы, составляющие нормальную микрофлору влагалища, находятся между собой в разнообразных взаимоотношениях (нейтрализм, конкуренция, комменсализм, синергизм, паразитизм и др.). Изменение численности того или иного вида микроорганизмов в соответствующем биотопе или появление несвойственных данному месту обитания бактерий служит сигналом для обратимых или необратимых изменений в соответствующем звене микроэкологической системы. Особенностью нормальной микрофлоры половых путей у женщин является ее многообразие. В таблице представлен видовой состав нормальной микрофлоры влагалища.
Факультативные лактобациллы преобладают во влагалищном содержимом женщин с регулярным менструальным циклом и беременных; практически отсутствуют у девочек в препубертатном периоде и женщин в постменопаузе. Продукция эстрогенов у женщин репродуктивного возраста повышает содержание гликогена во влагалищном эпителии. Гликоген метаболизируется в глюкозу и в последующем с помощью лактобацилл — в молочную кислоту. Она обеспечивает низкий уровень рН (менее 4,5), что является благоприятным для роста таких ацидофильных микроорганизмов, как лактобациллы.
На фоне преобладания кислотопродуцирующих микрорганизмов создается оптимально кислая среда цервикально-вагинальной ниши, что и обуславливает равновесие между различными видами бактерий, колонизирующих женские половые пути. Нормальная бактериальная флора выполняет антагонистическую роль, препятствуя инвазии патогенных микроорганизмов, а любая инвазия в здоровый эпителий почти всегда сопровождается изменениями микрофлоры влагалища.
Видовой состав нормальной микрофлоры влагалища [Краснопольский В.И. и др., 1997]
Для оценки состояния микрофлоры влагалища в клинической практике длительное время использовалась бактериологическая классификация о четырех степенях чистоты с учетом количества лактобацилл, наличия патогенных бактерий, лейкоцитов, эпителиальных клеток.
Первая степень. В мазках эпителиальные клетки и чистая культура факультативных лактобацилл; реакция влагалищного содержимого кислая (рН 4,0-4,5).
Вторая степень. Небольшое количество лейкоцитов, палочек факультативных лактобацилл меньше, имеются другие сапрофиты, преимущественно грамположительные диплококки; реакция содержимого остается кислой (рН 5,0-5,5).
Третья степень. Большое количество клеток эпителия, лейкоциты. Факультативные лактобациллы в незначительном количестве, разнообразная кокковая флора; реакция содержимого слабокислая или основная (рН 6,0-7,2).
Четвертая степень. Клетки эпителия, много лейкоцитов, разнообразная гноеродная флора при полном отсутствии влагалищной палочки, реакция основная (рН выше 7,2).
В настоящее время очевидны условность данной классификации и недостаточная ее информативность. В ней не учитываются многообразие видов нормальной микрофлоры, их взаимоотношения, а также возможное присутствие патогенных возбудителей — гонококков, трихомонад, грибов, хламидий и др.
Нарушение соотношения количественного уровня различных видов микроорганизмов или видового состава ассоциаций микробиотопов влагалища приводит к возникновению воспалительных процессов в последнем. К механизмам, изменяющим нормальную экосистему влагалища, относятся:
Для правильной интерпретации патологических изменений при воспалительных процессах в половых путях женщин важное значение имеет знание цитоморфологических особенностей нормальной слизистой оболочки влагалища.
Эпителий влагалища (многослойный плоский) на протяжении менструального цикла подвержен циклическим изменениям под влиянием воздействия половых гормонов. В многослойном плоском эпителии влагалища можно выделить следующие слои: поверхностный, промежуточный, внешний базальный и внутренний базальный. В первые дни после менструации остается около одной трети части влагалищного эпителия, затем на протяжении менструального цикла он снова восстанавливается.
В мазках из влагалища различают четыре вида клеток эпителия.
Клетки поверхностного слоя большие (35-30 мкм), полигональной формы, ядро маленькое (6 мкм), пикнотичное; чаще располагаются раздельно. В большом количестве встречаются главным образом с 9-го по 14-й день менструального цикла.
Клетки промежуточного слоя меньшие по размеру (25-30 мкм), форма неправильная, ядро более крупное, круглое или овальное; часто располагаются пластами. Встречаются во всех фазах менструально-овариального цикла.
Клетки парабазального слоя маленькие по размеру, округлой формы, с большим круглым центрально-расположенным ядром. Встречаются в небольшом количестве только во время менструации и появляются в мазках в период менопаузы или аменореи.
Клетки базальные (или атрофические) меньше парабазальных, округлой формы, с большим ядром, соотношение ядра и цитоплазмы 1:3. Появляются в период менопаузы и при послеродовой аменорее.
Во влагалищных мазках, помимо эпителиальных клеток, могут встречаться: эритроциты — (при незначительных повреждениях ткани); лейкоциты — в количестве 6-8, а после овуляции до 15 в поле зрения, встречаются во всех мазках, попадают в отделяемое или путем миграции через вагинальную стенку, или как составная часть воспалительного экссудата.
Слизистая оболочка цервикального канала покрыта высоким призматическим эпителием с базальным расположением ядер, цитоплазма клеток содержит слизь. Под призматическим эпителием нередко обнаруживают резервные (камбиальные) клеточные элементы. Два вида эпителия: многослойный плоский и призматический — контактируют в области наружного маточного зева. В мазках в норме обнаруживают клетки призматического эпителия, единичные метаплазированные клетки, слизь (в слизистой пробке насчитывают до 60-70 лейкоцитов в поле зрения).
Воспалительные заболевания женских половых органов занимают первое место (55-70 %) в структуре гинекологической заболеваемости. Значительную долю в них занимают инфекции вульвы, влагалища и шейки матки. У женщин репродуктивного возраста вагиниты обусловлены наличием бактериального инфицирования (40-50 %), вульвовагинального кандидоза (20-25 %) и трихомониаза (10-15 %).
Все воспалительные процессы половых органов делят на неспецифические и вызванные инфекцией, передающейся половым путем.
Исследование влагалищного отделяемого играет важную роль в диагностике воспалительных заболеваний нижнего отдела половых органов. Общими признаками воспалительного процесса являются лейкоциты, нейтрофильные и эозинофильные, лимфоидные элементы и макрофаги.
Неспецифические вагиниты — инфекционно-воспалительные заболевания влагалища, обусловленные действием условно-патогенных микроорганизмов (кишечная палочка, стрепто-, стафилококки и др.). При неспецифических вагинитах в мазках обнаруживают большое количество лейкоцитов (30-60 и более в поле зрения), ключевые клетки отсутствуют, но достаточно много клеток слущенного эпителия влагалища. Как правило, обнаруживают несколько видов микроорганизмов. В целом микроскопическая картина характерна для воспалительного экссудата.
Бактериальный вагиноз — неспецифический, похожий на воспалительный процесс, при котором во влалищном отделяемом не обнаруживают патогенные возбудители. В настоящее время бактериальный вагиноз рассматривается как дисбактериоз влагалища, в основе которого лежит нарушение микробиоценоза.
Наиболее информативным лабораторным методом диагностики бактериального вагиноза является обнаружение в мазках, окрашенных по Граму, ключевых клеток (слушенных клеток влагалища, покрытых большим количеством мелких грамотрицательных бактерий). Эти клетки выявляются у 94,2 % пациенток, в то время как у здоровых женщин они не определяются [Сметник В.П., Тумилович Л.Г., 1995]. Наиболее объективным способом идентификации ключевых клеток является исследование клеточных краев эпителия. Ключевыми являются эпителиальные клетки, края которых размыты, нечетко различимы ввиду прикрепления к ним бактерий. Кроме ключевых клеток, в пользу бактериального вагиноза при микроскопии с физиологическим раствором свидетельствует наличие мелких бактерий при отсутствии лактобацилл.
Концентрация различных факультативных (Gardnerella vaginalis) и анаэробных (бактероиды) бактерий при бактериальном вагинозе выше, чем у здоровых женщин. Фактически общая концентрация бактерий во влагалище возрастает до 10 11 в 1 мл. Большие концентрации этих бактерий влекут за собой изменения в состоянии влагалища. В отличие от пациенток с нормальной микрофлорой больные с бактериальным вагинозом имеют не факультативные, а анаэробные лактобациллы. Уменьшение количества факультативных лактобацилл приводит к снижению образования молочной кислоты и повышению рН. У больных бактериальным вагинозом рН влагалища находится в пределах 5,0-7,5.
Gardnerella vaginalis (выявляется у 71-92 % больных и составляет более 5 % всех представителей микрофлоры) и другие анаэробы способствуют интенсификации процессов отторжения эпителиальных клеток, особенно в условиях алкалоза, что приводит к образованию патогномоничных ключевых клеток.
Вследствие увеличения количества факультативных анаэробов при бактериальном вагинозе возрастает продукция аномальных аминов. Амины при увеличении вагинального рН становятся летучими, обусловливая типичный «рыбный запах» влагалищного отделяемого. Для его выявления в лаборатории проводят аминотест. При добавлении 10 % раствора КОН к капле влагалищного секрета появляется этот специфический запах (тест положительный).
При окраске мазков по Граму у больных бактериальным вагинозом в иммерсионном поле обнаруживают менее 5 лактобацилл и более 5 гарднерелл или других морфотипов.
Наличие в мазках из влагалища большого количества лейкоцитов не характерно для бактериального вагиноза.
Трихомониаз относится к специфическим воспалительным заболеваниям женских половых органов. Диагностика трихомониаза основана на бактериоскопическом обнаружении влагалищных трихомонад после окраски мазков по Граму, или в нативных препаратах. Следует отметить, что не всегда при микроскопическом исследовании сразу удается выявить трихомонады, поэтому необходимо брать материал для исследования повторно. В связи с воспалительным процессом в мазках встречаются эпителиальные клетки различной величины, клетки с увеличенным ядром, двуядерные клеточные элементы, очаговые скопления лейкоцитов в виде «пушечного ядра» на поверхности плоского эпителия.
Гонорея. Возбудитель гонореи — гонококк. При исследовании влагалищных мазков характерно внутриклеточное расположение гонококков (в лейкоцитах), их бобовидная форма и отрицательная окраска по Граму.
Кандидоз половых органов вызывается дрожжеподобными грибами рода Candida. Для диагностики кандидоза проводят микроскопическое исследование взятого из очага поражения материала. При кандидозе гениталий в острый период заболевания лактобациллы во влагалищном отделяемом обнаруживаются в незначительном количестве или отсутствуют (в среднем составляют 16,6 % всей микрофлоры). У 75 % больных рН влагалища находится в пределах 5-5,5, что является весьма информативным для диагностики кандидоза. Присутствие мицелия и спор во влажных мазках, обработанных 10 % раствором КОН, подтверждает диагноз.
При каких заболеваниях делается Материал, полученный при гинекологическом, урологическом осмотрах?
Трихомониаз широко распространен среди женщин в возрасте 20-40 лет; реже обнаруживается у мужчин и исключительно редко у детей.
Возбудитель заболевания — Trichomonas vaginalis. Заболевание женщин характеризуется жидкими, пенистыми или гнойными выделениями, раздражением слизистой влагалища. У большинства мужчин заболевание протекает незаметно, в ряде случаев отмечается так называемое утреннее истечение (выделение из уретры капли гноя) и лишь у незначительной части мужчин инфекция принимает острую форму с явлениями уретрита и простатита. У женщин трихомонады обнаруживают в основном в вульве и влагалище, реже в уретре, шейке матки. У мужчин поражаются уретра, простата, семенные пузырьки.
Хламидиоз. Бактериоскопическими методами диагностируется редко. Для диагностики применяется метод полимеразной цепной реакции.
Кандидоз. Candida — самый частый возбудитель микотических уретритов, передающихся половым путем. Намного реже кандидауретрит является следствием дисбактериоза после лечения антибиотиками. В мазках из уретры обнаруживаются мицелий и споры, что подтверждает диагноз.
Как проходит Материал, полученный при гинекологическом, урологическом осмотрах?
Отделяемое из уретры исследуют в основном для диагностики воспалительного процесса при негонококковых уретритах, гонорее, трихомониазе, хламидиозе, сифилисе и др. Кроме этого, исследование позволяет отдифференцировать ряд патологических и физиологических состояний, характеризующихся выделением из уретры (простаторея, сперматорея, уретрорея).
При исследовании отделяемого из уретры число и состав клеточных элементов зависят главным образом от остроты и продолжительности воспалительного процесса. Воспалительное состояние слизистой оболочки мочеиспускательного канала (уретрит) выражается наличием не менее 4 полинуклеарных нейтрофилов в поле зрения при иммерсионном увеличении [Swartz A. et al., 1978]. О глубине патологического процесса в уретре говорит преобладание в мазках-отпечатках цилиндрических и парабазальных клеток эпителия [Мавров И.И., 1979]. При первичном просмотре препаратов можно сделать следующие практические выводы:
Выявление воспалительного процесса в уретре требует установления его этиологического характера. Наиболее часто уретриты вызываются гонококками.
Для исследования на гонококки одновременно берут отделяемое из уретры, предстательной железы, мочу у мужчин и отделяемое из влагалища, шейки матки, парауретральных протоков, промывные воды прямой кишки у женщин. Гонококки при бактериоскопическом методе исследования обнаруживают далеко не во всех случаях заболевания. При хронических и леченых случаях заболевания у мужчин положительный результат наблюдается только в 8-20 % случаев. У мужчин в острых случаях поражается уретра, в хронических — предстательная железа, семенные пузырьки; у женщин — первично бартолиниевы железы, влагалище и уретра, позже — слизистая оболочка шейки матки, фаллопиевы трубы, прямая кишка, у девочек — влагалище, уретра, прямая кишка, конъюнктива глаз. Однократный отрицательный результат не доказателен, поэтому требуются повторные исследования.
При исследовании мазков у больных гонореей в основном наблюдается бактериоскопическая картина трех видов:
Вагиноз цитолитический — проблема, с которой приходится сталкиваться многим представительницам прекрасного пола. Недуг связан с нарушением нормального состава микрофлоры кишечника и изменением кислотности среды внутри влагалища.
Разумеется, пациентки с подобным диагнозом интересуются любой дополнительной информацией. Что представляет собой болезнь и почему развивается? На какие симптомы важно обратить внимание? Какой врач лечит цитолитический вагиноз? Существуют ли эффективные терапевтические мероприятия? Ответы на эти вопросы ищут многие женщины.
Что представляет собой заболевание?

Вагиноз цитолитический — довольно распространенная патология, которая сопровождается снижением рН влагалища с дальнейшим активным размножением молочнокислых бактерий.
Подобные изменения постепенно приводят к цитолизу (разрушению) эпителиальных клеток влагалища и, соответственно, снижению функциональности половых органов. Например, слишком кислая среда негативно сказывается на жизнедеятельности сперматозоидов, что может стать причиной бесплодия. Кстати, воспалительный процесс при данной форме вагиноза отсутствует.
Механизмы развития заболевания
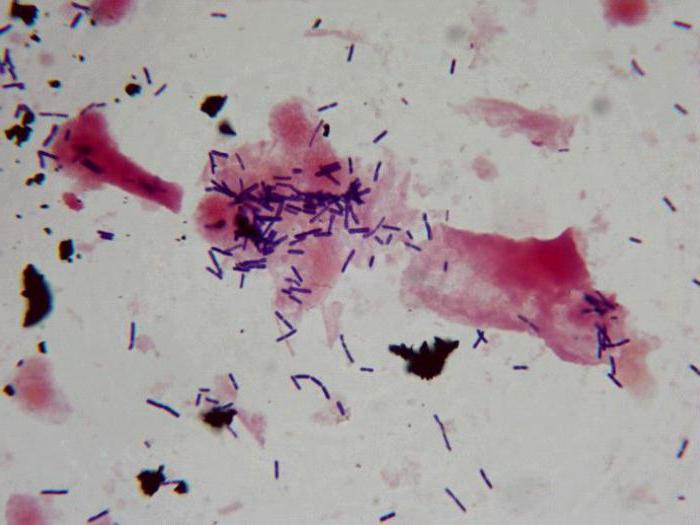
Как известно, микрофлора влагалища на 95 % состоит из лактобацилл — молочнокислых бактерий. Эти микроорганизмы необходимы для нормальной работы репродуктивной системы. Например, они вырабатывают перекись водорода, который обладает бактерицидными и антисептическими свойствами. Еще одним веществом, синтезируемым бактериями, является молочная кислота, которая создает необходимый кислый рН в полости влагалища (в норме этот показатель колеблется в пределах от 3,8 до 4,5).
Но в некоторых случаях наблюдается избыточная активация лактобактерий. Количество микроорганизмов увеличивается и, соответственно, повышается объем синтезируемой молочной кислоты. В избытке это вещество негативно влияет на эпителиальные ткани влагалища. Кислота буквально разъедает клетки — это и называют цитолизом.
Основные причины появления недуга
Почему развивается цитолитический вагиноз? Причины, к сожалению, еще не изучены. Ученым лишь удалось установить, что имеется связь между развитием вагиноза и повышением уровня гликогена во время лютеиновой фазы менструального цикла. Как известно, именно это вещество является основной питательной средой для лактобактерий.
К прочим факторам риска относят и использование неподходящих средств по уходу за телом. Как известно, многие гели для интимной гигиены имеют кислую реакцию и содержат лактобактерии. В некоторых случаях (например, при дисбактериозе) применение подобных средств оправдано. С другой стороны, подобный гель делают внутреннюю среду влагалища более кислой, одновременно повышая количество молочнокислых микроорганизмов, что может привести к цитолизу.
Иногда подобная патология связана с применением лекарственных средств. К перечню потенциально опасных медикаментов относят гормональные контрацептивы, суппозитории с лактобактериями, антиспермицидные кремы и т. д. Подобные средство можно использовать только с разрешения врача.
Специалисты выделяют и другие факторы риска. В частности, негативно на состоянии репродуктивной системы сказывается постоянное ношение прокладок, использование тампонов. Частая смена половых партнеров также может спровоцировать нарушение качественного и количественного состава микрофлоры.
Цитолитический вагиноз: симптомы и особенности клинической картины

На какие признаки стоит обращать внимание? Вагиноз сопровождается следующими симптомами:
- Зуд в области наружных половых органов, который, как правило, усиливается в ночное время, что сказывается на качестве сна пациентки.
- Жжение во влагалище.
- Локальное повышение температуры (пораженные ткани становятся горячими на ощупь).
- Иногда наружные половые органы отекают, кожа приобретает красноватый оттенок.
- К перечню симптомов относят также появление белых творожистых выделений из влагалища со слабым кисловатым запахом (по типу молочницы). К слову, у некоторых пациенток выделения отсутствуют.
Как можно увидеть, перечень симптомов стандартный — клиническая картина напоминает обычное воспаление половых органов.
Как выглядит процесс диагностики?
При наличии вышеописанных симптомов стоит обязательно обратиться к врачу-гинекологу. После сбора анамнеза и стандартного внутреннего осмотра специалист назначает лабораторные исследования. Вагиноз цитолитический — недуг, который диагностируется под микроскопом. Вот основные критерии, на которые обращает внимание специалист:
- уровень кислотности в полости влагалища сильно снижается — рН меньше 3,5;
- следы воспалительного процесса отсутствуют, количество лейкоцитов соответствует норме;
- наряду с этим можно заметить большое количество поврежденных эпителиальных клеток, что свидетельствует о наличии цитологического процесса;
- важным диагностическим критерием является и наличие свободных клеточных ядер (часто они деформированы);
- во время микроскопического исследования обнаруживаются ложные ключевые клетки, которые представляют собой прикрепленные к поверхности эпителиальных клеток лактобациллы.
Руководясь результатами анализов, врач может поставить диагноз и составить эффективную схему лечения.
Вагиноз или кандидоз?
Вагиноз цитолитический довольно часто путают с молочницей, ведь клиническая картина в данном случае характеризуется наличием тех же симптомов. Это нередко приводит к неверной самодиагностике и началу неправильной терапии. Разницу между данной формой вагиноза и кандидозом имеется:
- рН при молочнице, как правило, колеблется в пределах от 3,5 до 4,5 и практически никогда не опускается ниже;
- бакпосев при кандидозе дает возможность определить наличие грибков;
- кандидоз сопровождается образованием псевдогифов, а при вагинозе наблюдается появление ложных ключевых клеток и разрушение эпителиальных клеток.
Если начать противокандидозную терапию при цитолитическом вагинозе, то возможно кратковременное исчезновение симптомов, которые, впрочем, быстро появляются снова. Противогрибковые лекарства в данном случае не действуют, ведь развитие недуга никак не связано с размножением дрожжевых грибков.
Цитолитический вагиноз: как лечить?

К сожалению, на сегодняшний день нет специальных лекарств, способных справиться с недугом. Решение о том, какие использовать препараты для лечения цитолитического вагиноза, принимает лечащий гинеколог.
В данном случае крайне важно нормализовать показатель рН. С этой целью врачи рекомендуют спринцевания слабым раствором бикарбоната натрия. Приготовить лекарство просто — чайную ложку нужно растворить в 500 мл теплой (заранее прокипяченной) воды. Спринцевания можно заменить сидячими ванночками.
Боль, зуд и жжение во влагалище можно устранить с помощью «Актиферта». В некоторых случаях гинеколог может назначать прием «Аугментина». Это антибиотик, ингибирующий активность лактобактерий (использовать его самостоятельно нельзя). Также пациентам рекомендуют отказаться от использования кислых средств для личной гигиены и ни в коем случае не применять суппозитории, содержащие лактобактерии («Лактонорм», «Ацилакт»).
Существуют ли эффективные средства народной медицины?

Некоторые средства домашнего приготовления помогут ускорить процесс восстановления микрофлоры организма.
- Полезными считаются теплые сидячие ванночки. Для приготовления лекарственных растворов используют цветы ромашки, листья грецкого ореха, дубовую кору, плоды можжевельника. Процедуру рекомендуют проводить ежедневно, оставаясь в воде в течение 15-20 минут.
- При цитолитическом вагинозе некоторые специалисты рекомендуют вводить во влагалище марлевые тампоны, смоченные в облепиховом масле. Процедуру лучше проводить перед сном так, чтобы лекарство оставалось внутри в течение 6-7 часов.
- Для спринцеваний используются отвары ромашки, шалфея, череды, настой из дубовой коры.
В любом случае перед началом проведения любых домашних процедур нужно проконсультироваться с лечащим гинекологом.
Профилактические мероприятия
На самом деле каких-то специфических профилактических мероприятий не существует. Тем не менее женщинам стоит соблюдать некоторые врачебные рекомендации. В первую очередь нужно придерживать правил личной гигиены. Помните, что мыло подходит далеко не каждой женщине — для водных процедур лучше использовать специальные средства для интимной гигиены, которые должны подбираться индивидуально.
Специалисты также рекомендуют отказаться от ношения синтетического нижнего белья — лучше отдать предпочтение натуральным тканям. Ежедневное использование прокладок также негативно сказывается на состоянии половых органов. Стоит отказаться от ношения чересчур узкой и тесной одежды, которая препятствует нормальному кровообращению в малом тазу.
