Дисметаболическая нефропатия клинические рекомендации
Содержание:
Дисметаболическая нефропатия у детей – это распространенное заболевание среди пациентов младшей возрастной группы, которое считается группой патологических процессов, поражающих почки, развившихся на фоне нарушенного процесса обмена веществ. Зачастую первая явная симптоматика просматривается в 4-5 лет, но может возникнуть и в младенчестве. Обостряются признаки в подростковом периоде, когда происходит гормональная перестройка.
При развитии первичной нефропатии у детей рассматривают как основную причину развития наличие хронических заболеваний, например, наследственные патологии или мочекаменная болезнь. Симптоматика при этом выражена явно, соответственно, терапия более трудная. Вторичный тип развивается в результате нарушения обмена веществ в организме, когда рацион питания ребенка изменяется, происходит неправильное усвоение кальция, либо малыш принимает лекарства.
Клинические рекомендации
Если была диагностирована диабетическая нефропатия у детей, клинические рекомендации будут отличаться в зависимости от характера заболевания. При тяжелой форме у пациента отмечается прогрессирование почечной недостаточности острого типа, а также острое или хроническое воспаление интерстициальной ткани и канальцев органа фильтрации второй и третьей степени. Однако в такой комбинации заболевание встречается довольно редко.
Основной причиной его возникновения считается врожденный нарушенный обмен веществ. Главной рекомендацией в плане терапевтического подхода выступает обязательная госпитализация пациента в специализированное нефрологическое отделение для дальнейшего стационарного лечения.

Принцип поражения почек при дисметаболической нефропатии. Источник: detskiebolezni.com
Если состояние больного средней тяжести, тогда медицинские мероприятия могут быть проведены как амбулаторно, так и в условиях больницы. В остальном, если дисметаболическая нефропатия, совмещенная с оксалурией, уратурией или их комбинацией, протекающая в легкой форме, подлежит лечению амбулаторно.
Вне зависимости от типа патологического процесса, основной задачей выступает повышение водной нагрузки на организм. К возрастным нормам употребленной жидкости дополнительно прибавляется 500-1000 мл. Для детей 1-2 года жизни показано употребление 1,3-1,5 л в сутки, 4-6 лет – 1,8-2,0 литра в сутки, старше 10 лет от 2 до 2,5 литров. Однако стоит помнить, что учитывается весь объем жидкости, а не только вода, чай, соки и прочие напитки.
Специалисты должны обратить внимание на тот факт, что пациенты первого года жизни практически всегда получают необходимый объем жидкости, поскольку процесс их развития контролируется со стороны педиатрии. Что касается малышей старшего возраста, то они нередко питаются нерегулярно, поэтому в среднем получают не более 1,7 литра жидкости в течение суток. Это и становится основной причиной нарушения обмена веществ.
В комплексе базовой терапии обязательно присутствует диетическая коррекция. Если дисметаболическая нефропатия протекает на фоне оксалурии, тогда из рациона питания необходимо исключить все пищевые продукты, которые насыщены щавелевой кислотой, например: какао, шоколад, свекла, сельдерей, шпинат, щавель, петрушка, ревень.

Таблица щелочных и кислотных валентностей продуктов. Источник: j96242r7.beget.tech
Ограничить необходимо употребление продуктов, в которых среднее содержание щавелевой кислоты (морковь, цикорий, зеленая фасоль, лук, помидоры, чай). Разрешается употреблять блюда, в которых имеются ингредиенты с минимальным содержанием данного вещества. Сюда относится белокочанная капуста, абрикосы, бананы, картофель. Также разрешены грибы, баклажаны, кабачки, горох, огурцы, тыква.
Под ограничение попадают также продукты, которые содержат высокий уровень витамина C (шиповник, сладкий перец, смородина, облепиха, капуста цветная и брюссельская, апельсины, рябина). Поскольку данный элемент в организме человека не вырабатывается, полностью исключать его поступление нельзя. Это следует учитывать при разработке диетического меню.
Согласно проведенным медицинским исследованиям удалось установить, что после регуляции питания пациента уровень выводимых вместе с уриной оксалатов понижается примерно на 40%, а иногда и больше. Если вводить бензоат натрия, то он заблокирует эндогенный синтез оксалатов из глицина (меняется процесс метаболизма глицина). Для лучшей трансформации глицина в гиппуровую кислоту, в рационе должна присутствовать клюква и брусника.
Если диагностирована урикозурическая нефропатия, рекомендуется разрабатывать принцип диетического питания с учетом ограниченного поступления в организм пуриновых веществ. Поэтому стоит минимизировать блюда, в которых присутствует сардина, скумбрия, сельдь и субпродукты. Среднее содержание пуринов приходится на чечевицу, говядину, кролика, речную и озерную рыбу.

Рекомендуемые к употреблению минеральные воды. Источник: natalikorotova.blogspot.com
Необходимо помнить то, что кристаллы уратов и оксалатов могут осаживаться в кислой среде. Поэтому важно учитывать кислотные и щелочные пищевые валентности. Первый тип преобладает в продуктах животного происхождения, а также злаковых культах, а второй – фрукты, овощи. Соответственно, рекомендован молочно-растительный рацион питания.
Для того чтобы добиться максимального ощелачивания среды, необходимо регулярно пить такие минеральные воды как Нарзан, Ессентуки и Боржоми. Они имеют средний уровень минерализации, согласно возрастным дозам. Курс составляет 2-3 недели. Также рекомендуется принимать по 5-15 мл 1-3 раза в сутки растительные масла в виде заправок для блюд.
Особенности диагностики
Для диагностирования дисметаболической нефропатии у детей врачи обязательно должны детально изучить полученный анамнез. В нем необходимо обратить внимание на образ жизни ребенка, характер питания, вероятность воздействия факторов окружающей среды. В качестве подтверждения назначают лабораторные, инструментальные методики обследования.
Изначально стоит задача, обнаружения кристаллурии посредством изучения состава сочи. Для этого проводится общий анализ урины, исследуется антикристаллобразующую способность почек (АКОСМ), выполняются тесты на кальцифилаксию и перекиси в моче, обязательно проведение ультразвукового скрининга почек.
Если кристаллы солей были определены исключительно в общем анализе урины, то это не может являться подтверждение наличия у пациента дисметаболической нефропатии. Нередко у пациентов младшей возрастной группы отмечается транзиторная кристаллурия, которая не имеет какой-либо связи с нарушением процесса обмена веществ в организме.
Подтвердить диагноз можно посредством выполнения биохимического исследования урины. Здесь особое внимание уделяется уровню концентрации оксалатов, мочевой кислоты, кальция, фосфора и прочих веществ. Также оценивается функция канальцев (глюкоза, титруемая кислотность, аммиак pH и прочее).
Медикаментозное лечение
Вне зависимости от формы патологического процесса, за основу медикаментозного лечения принято брать метаболическую и мембранопротекторную терапию. Если заболевание протекает на фоне оксалоза, тогда пациенту обязательно необходим прием витаминов B1, 6, которые помогут улучшить процесс обмена глицина.
Данные вещества можно получать как из комплексных лекарственных препаратов, в составе которых они присутствуют, так и из узкоспециализированных средств. Прием необходимо осуществлять перорально, и обязательно в повышенной дозировке от 20-60 до 100 мг в сутки. Процедуру лучше проводить утром или днем, а средний курс терапии составляет 14-21 день.

Витаминный препарат в оригинальной упаковке. Источник: gosapteka.pro
Чаще всего терапия состоит из препарата Магне B6, который содержит дополнительно магний и пиридоксин. В детском возрасте разрешен с 12 лет. Пить следует по 1-2 таблетки трижды в день. Продолжительность курса составляет 14-21 день. По такой же схеме можно принимать Мульти Табс B-комплекс. Но продолжительность лечения составит 60-90 дней.
Обязательно пациентам с оксалурией и уратурией необходимо принимать витамины A и E, в дозировке, соответствующей возрастной группе. Нередко используется такой медикамент как АЕвит. Для восстановления водно-электролитного баланса и кислотно-щелочной среды, в комплекс вводится раствор Димефосфон в 15% концентрации.
Дозировка рассчитывается согласно массе тела (1 мл на 5 кг веса). Разрешен к приему взрослым и детям по 30-50 мкг/кг. Продолжительность лечения составляет от трех недель до двух месяцев. Поскольку раствор имеет горький привкус, его можно запивать молоком, чаем, фруктовым соком, для облегчения приема.
Среди эффективных метаболических средств хорошо себя зарекомендовал раствор Элькар в 20% концентрации. В каждом миллилитре средства содержится 200 мг активного действующего вещества. Производится во флаконах, объем которых 25, 50 и 100 мл. Внутри находится прозрачная жидкость без запаха, содержащая L-карнитин, идентичный по химическим и биологическим свойствам природному веществу.
Он принимает активное участие в различных обменных процессах, происходящих в организме. Благодаря ему восстанавливается функционирование митохондрий, улучшается энергетический обмен внутри клеток. Препарат характеризуется хорошим уровнем всасываемости в кишечник после перорального приема.

Препарат Элькар для терапии ДН. Источник: lekarstva.plus
Наивысший уровень концентрации активного вещества в составе плазмы крови наблюдается спустя 180 минут, а терапевтический эффект сохраняется в течение девяти часов, после чего средство выводится почками. Разрешается использовать для лечения детей, начиная с первого года жизни. Доза индивидуальна и зависит от возраста, курс терапии составляет 30 дней. У препарата отсутствуют противопоказания к использованию.
Для предотвращения патологических изменений в почечных сосудах заключается в контроле и поддержки показателей сахара в составе крови на нормальном уровне. С этой целью рекомендуется вводить в терапевтический комплекс медикаменты, действие которых направлено на понижение выработки глюкозы организмом.
При развитии микроальбинурии обязательно необходимо проводить лечение, направленное на устранение симптоматики артериальной гипертонии. С этой целью используются ингибиторы ангиотензинпревращающих ферментов. В большинстве случаев предпочтение отдается назначению Эналаприла в малых дозах. Также пациенту рекомендуется придерживаться белковой диеты.
Фитотерапия ДН
Помимо медикаментозного лечения при борьбе с дисметаболической нефропатией у детей активно используется фитотерапия. В ней применяются лекарственные препараты, в состав которых входят медикаменты на растительной основе. Стоит отметить, что подобное воздействие на организм используется при различных заболеваниях почек.
В частности при ДН предпочтение в выборе медикаментов отдается тем, которые характеризуются диуретическими и мембраностабилизирующими свойствами. Категорически недопустимо назначать лекарства, в которых присутствует большое количество оксалатов, а также аскорбиновой кислоты.
При разработке линии фитотерапевтического воздействия необходимо выбирать такую тактику, которая будет наиболее безопасной для пациента. Именно поэтому специалисты нередко вводят в медикаментозный комплекс такие лекарства как Канефрон, Олиметин, Фитолизин, Цистон и Уролесан.
Профилактические мероприятия
Если своевременно выявить дисметаболическую нефропатию у детей, соблюдать клинические рекомендации, придерживаться медикаментозной тактики лечения, а также диетического питания, то в будущем можно рассчитывать на благоприятный прогноз. Положительная динамика фиксируется посредством наблюдения устойчивых нормальных показателей биохимического состава мочи.

Канефрон используют в составе комплексного медикаментозного лечения как фитопрепарат. Источник: gloriamed.ru
В случае отклонения от терапевтической тактики, пренебрежения приемом лекарственных препаратов и неполноценное питание, в последующем у ребенка разовьется мочекаменная болезнь и пиелонефрит. Если имеет место цистиноз, то единственным выходом будет выполнение операции по трансплантации почки.
Как показывает медицинская практика, такие мероприятия не позволяют исключать летальный исход, поскольку кристаллы цистина откладывают и в трансплантате. Это становится причиной смертности пациентов в возрасте от 15 до 19 лет. Пациенты с данным диагнозом находятся на диспансерном наблюдении у педиатра и нефролога.

Что такое дисметаболическая нефропатия?
Это заболевание вызвано нарушением обменных процессов, в результате чего изменяется состав мочи. В ней обнаруживается повышенное содержание белка, эритроцитов, лейкоцитов и солей. Последние приводят к возникновению камней и развитию мочекаменной болезни, повреждению почечных структур, нарушению функционирования почек.
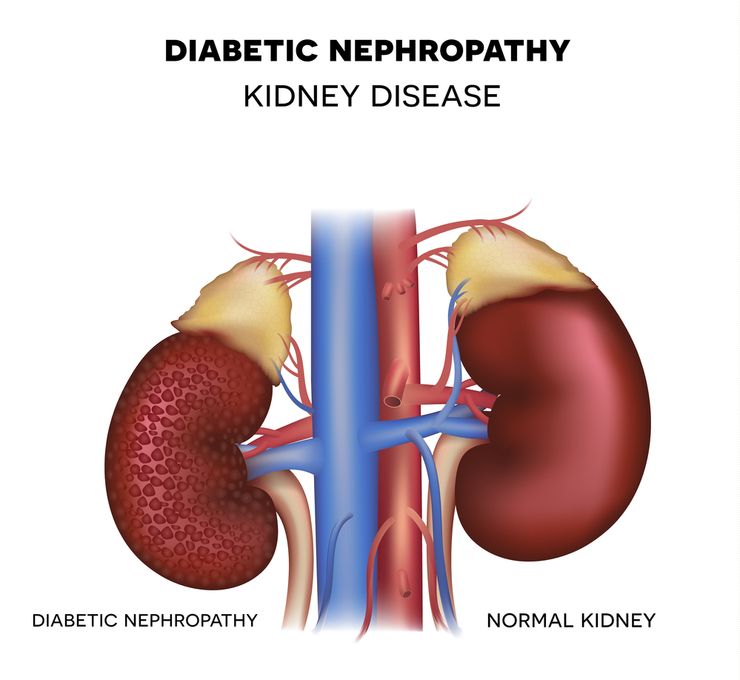
Дисметаболическая нефропатия у детей сопровождается структурными изменениями почек
К сожалению, за последние годы дисметаболическая нефропатия (ДН) помолодела. Она диагностируется даже у детей младшей возрастной группы, в возрасте 4–5 лет, что значительно ухудшает прогнозы.
Причины
Дисметаболическая нефропатия чаще развивается у детей при воздействии нескольких предрасполагающих факторов, которые могут быть внутренними или внешними. К первым принадлежат обменные нарушения, в частности нарушенный обмен оксалатов, кальция, фосфатов, уратов, цистина, триптофана.
Не последнюю роль в появлении ДН играют такие факторы:
- наследственность;
- врожденные аномалии почек и мочевых путей;
- избыток или дефицит витаминов и полезных веществ – А, В6, С, Д, Е, магния и калия;
- гемолитическая анемия;
- энтерит, колит, болезнь Крона;
- панкреатит;
- мезаденит;
- болезни желудочно-кишечного тракта;
- глистные инвазии;
- сахарный диабет;
- эндокринные нарушения, например гиперфункция паращитовидных желез;
- пиелонефрит;
- дискинезия желчевыводящих путей;
- миеломная болезнь;
- инфекция мочевыводящих путей;
- онкологические заболевания, когда есть необходимость проведения курса химиотерапии или облучения.
Вероятность появления признаков данной болезни повышается при воздействии внешних факторов. К ним принадлежат:
- интоксикация или отравление;
- прием медикаментов, в частности длительная терапия цитостатиками, диуретиками, циклоспоринами или салицилатами;
- неправильное или скудное питание, повышение доли животных белков, щавелевой кислоты в рационе ребенка;
- сухой и жаркий климат, воздействие интенсивного ультрафиолетового излучения;
- неблагоприятная экологическая обстановка;
- несоблюдение питьевого режима, употребление воды повышенной жесткости;
- тяжелые физические нагрузки.
В группе риска также находятся дети, рожденные при беременности, протекавшей с гипоксией и токсикозом.
Классификация
Согласно этиологии происхождения существует две формы:
- первичная – вызвана наследственной предрасположенностью и возникшими вследствие этого обменными нарушениями;
- вторичная – развивается на фоне болезней, воздействия неблагоприятных факторов окружающей среды.
Первичная форма чаще сопровождается возникновением осложнений.
Существует классификация в зависимости от состава солей. Есть такие разновидности ДН:
Первая разновидность встречается в 80–90% случаев, вызвана нарушенным обменом кальция.
Симптомы
Для заболевания характерно латентное течение, то есть болезнь может не давать о себе знать длительное время. Чаще выявляется случайно в ходе обследования. Именно изменение мочи – первый признак ДН. Меняется не только ее состав, но также и цвет. Она становится мутной; если долго находится в горшке, то выпадает осадок, на стенках может оставаться налет, который без бытовой химии тяжело удалить.
При образовании камней симптомы становятся более выраженными
Основные признаки болезни:
- головная боль;
- усталость;
- мышечная слабость;
- боль в пояснице, в области почек;
- субфебрильная температура тела;
- покраснение в области половых органов, зуд, дискомфортные ощущения;
- вздутие живота;
- аллергические высыпания на коже;
- понижение артериального давления;
- вегето-сосудистая дистония;
- лишний вес.
Накопление солей сопровождается воспалением, запускается процесс формирования камней, мочеиспускание становится болезненным, возможен энурез.
Диагностика
При появлении симптомов ДН ребенка нужно показать педиатру, а затем нефрологу и урологу. Именно эти специалисты назначат комплексное обследование:
- общий анализ мочи;
- пробы мочи по Земницкому;
- моча по Нечипоренко;
- определение кислотности.
Если в анализах заметны отклонения, назначается инструментальная диагностика, которая предполагает УЗИ органов мочевыделительной системы.
Лечение
Терапия не базируется на одних только медицинских препаратах. Основу составляет изменение рациона питания и питьевого режима. Клинические рекомендации следующие:
- увеличение объема потребляемой жидкости до 1,5–2 литров в день;
- принудительное мочеиспускание каждые 2 ч. для очищения почек;
- диета.
Без диетического питания выздоровление невозможно. Подбор диеты осуществляется врачом исходя из вида заболевания. При оксалатной ДН стоит отдать предпочтение капусте и картофелю. Именно эти овощи снижают уровень оксалатов. Полезно есть сухофрукты, пить минеральную воду. Нужно отказаться от наваристых мясных бульонов, свеклы, моркови, щавелевой кислоты, которая содержится в щавеле, а также от продуктов, содержащих какао.
Клинические рекомендации играют важную роль в лечении
При повышении содержания уратов стоит исключить мясные блюда, животные субпродукты и бобовые. Полезна молочная продукция и растительная пища. При фосфатной ДН стоит ограничить потребление фосфатных продуктов, например бобовых, шоколада. Подкисление мочи производится с помощью минеральной воды. Также оправдан прием витамина С.
При цистинозе нельзя употреблять в пищу продукты, богатые серой и метионином. Поэтому из рациона ребенка исключается рыбная и мясная пища, под запретом творог и яйца. Диетического питания стоит придерживаться не менее месяца. Возвращаться к обычному меню можно только после одобрения врача.
В лечении заболеваний мочевыводящей системы важен именно питьевой режим. Чем чаще происходит мочеиспускание, тем меньше вероятность отложения солей и формирования камней.
Одновременно с диетическим питанием проводится медикаментозное лечение, которое предполагает использование антиоксидантов, фитопрепаратов и витаминных средств. Медикаменты назначаются врачом.
При отсутствии правильного и эффективного лечения могут возникнуть последствия в виде моче- или желчнокаменной болезни, пиелонефрита, цистита, артропатии, подагры. Самым тяжелым осложнением является почечная недостаточность.
Профилактика
Профилактические мероприятия предполагают терапию существующих заболеваний и поддержание нормальных обменных процессов. Важно обеспечить ребенка всеми необходимыми питательными веществами, для этого питание должно быть сбалансированным, пищевая ценность продуктов подобрана по возрасту.
При обменных нарушениях нужно придерживаться диеты. Также необходимо укреплять иммунитет ребенка, не допускать переохлаждения и оградить малыша от сильных стрессов.
Прогноз при данном заболевании благоприятный. Главное – нормализовать состав мочи до появления осложнений. После стоит беречь ребенка, поскольку он находится в группе риска, важно следить за тем, что он ест и сколько он пьет жидкости.
Дисметаболическая нефропатия — выпадение осадка солей в моче у людей с нарушением обмена веществ и с вторичными изменениям в работе почек. У детей дисметаболическая нефропатия чаще вызвана наследственными патологиями обменных процессов, отягощенным нефрологическим /урологическим анамнезом или неблагоприятными факторами внешней среды.
Заболевание развивается в любом возрасте (нередко — в грудничковом) и не зависит от пола.
Выделяют первичную нефропатию, которая обуславливается наследственностью и встречается редко, и вторичную (приобретенную).
Наиболее часто дисметаболическая нефропатия развивается из-за нарушений кальциевого обмена и переизбытка щавелевой кислоты, что способствует образованию фосфатурии, уратурии или оксалурии.
Патология чаще диагностируется у детей.
Общие факторы риска, способствующие кристаллурии:
• проживание в неблагополучных регионах с плохой водой;
• однообразное питание с камнеообразующими веществами;
• сопутствующая патология: гиперпаратиреоз, почечный канальцевый ацидоз, саркоидоз, гипертиреоз, заболевания ЖКТ;
• опреация по поводу резекции подвздошной кишки;
• синдром мальабсорбции;
• авитаминоз;
• прием некоторых препаратов: витамин Д, С, кальций, сульфаниламиды, цитостатики, гормоны;
• длительная обездвиженность;
• чрезмерные постоянные физические нагрузки, повышающие уровень молочной кислоты;
• лучевая и химиотерапия в анамнезе;
• глистные инвазии;
• пороки развития мочевой системы: стриктуры, рефлюксы, уретероцеле, подковообразная почка и пр.
• хронический инфекционно-воспалительный процесс в мочеполовой системе.
Дисметаболическая нефропатия у детей

Код по МКБ-10: Е87.4
Оксалурия
Причина – нарушение обмена кальция и оксалатов. Появлению оксалатов в моче провоцирует следующее:
• погрешность в диете: большое количество продуктов с высоким содержанием щавелевой кислоты, витамина С;
• заболевания желудочно-кишечного тракта,
• авитаминоз А;
• длительный стресс;
• факторы окружающей среды;
• наследственная предрасположенность;
• отравление солями тяжелых металлов;
• прием некоторых лекарственных препаратов;
• изменения гормонального фона;
• сахарный диабет;
• нарушение синтеза паратиреоидного гормона;
• пищевая аллергия;
• неадекватный питьевой режим.
Общее развитие ребенка при оксалурии не страдает, но в ряде случаев патологии сопутствуют ожирение, аллергические реакции, головные боли.
Прогрессирование заболевания усугубляют изменения гормонального фона в период пубертата. Длительно существующая оксалурия у детей ведет к нефроуролитиазу, присоединению вторичной инфекции и острому воспалительному процессу органов мочевыделительной системы.
Заподозрить проблему можно по изменению мочи, в общем анализе периодически выявляются оксалаты. Суточная экскреция их с мочой повышена.
Важно! К оксалатной нефропатии у ребенка приводит переизбыток в рационе питания лактозы, сахарозы, витамина С, оксалатсодержащих продуктов.
Есть данные, что аномальное протекание беременности у матери с нарушением маточно-плацентарного кровообращения способствует появлению оксалурии у ребенка.
Фосфатная дисметаболическая нефропатия
Причина — нарушение фосфорного-кальциевого обмена на фоне хронического воспаления в почках.
• неправильное питание,
• сахарный диабет;
• рахит;
• отягощенный урологический или нефрологический анамнез.
У детей периодическая фосфатурия в моче может быть не связана с серьезной патологией, после коррекции рациона питания ситуация иногда разрешается самостоятельно. Моча при фосфатурии с беловатым оттенком, иногда напоминает молоко, характерно появление осадка.
Уратная нефропатия

Уратная нефропатия развивается из-за накопления мочевой кислоты. Кристаллы ее оседают в тканях почки, что приводит к нарушению функциональной способности почек. Моча при этом приобретает яркий кирпичный оттенок.
В появлении уратурии рассматривается наследственный фактор, питание с большим количеством мяса, шоколада, насыщенных бульонов и консервированных продуктов. Выпадение уратов может наблюдаться при гемолитической анемии, эритремии, миеломной болезни, хроническом пиелонефрите. Прием цитостатиков, салициллатов, мочегонных препаратов также способствует развитию патологии. Одним из осложнений уратного солевого диатеза является подагрический артрит.
Изначально каких-либо проявлений патологии нет. У детей данный вид нефропатии может сопровождать чрезмерная раздражительность, плаксивость. Позднее изменяется внешний вид суставов, нарушается их функция, появляются кожные высыпания по типу дерматита, что связано с накоплением уратов в тканях.
Цистиновая нефропатия
Это форма нефропатии у детей связана с генетическими нарушениями. Отмечается избыточное накопление цистина (продукт обмена метионина) и связанное с этим нарушение реабсорбции в почечных канальцах.
Патология активно прогрессирует, что приводит к присоединению мочекаменной болезни, вторичного пиелонефрита, а со временем – к хронической почечной недостаточности в терминальной стадии.
Цистинурию несколько корректирует диета, но прогноз при дисметаболической нефропатии с цистинурией серьезный. Показана трансплантация донорского органа, причем почку пересаживают в детском возрасте. Со временем болезнь поражает и трансплантат, поэтому прогноз для жизни серьезный.
Смешанная форма
Выпадение в осадок оксалатов, уратов, фосфатов.
Диагностические мероприятия
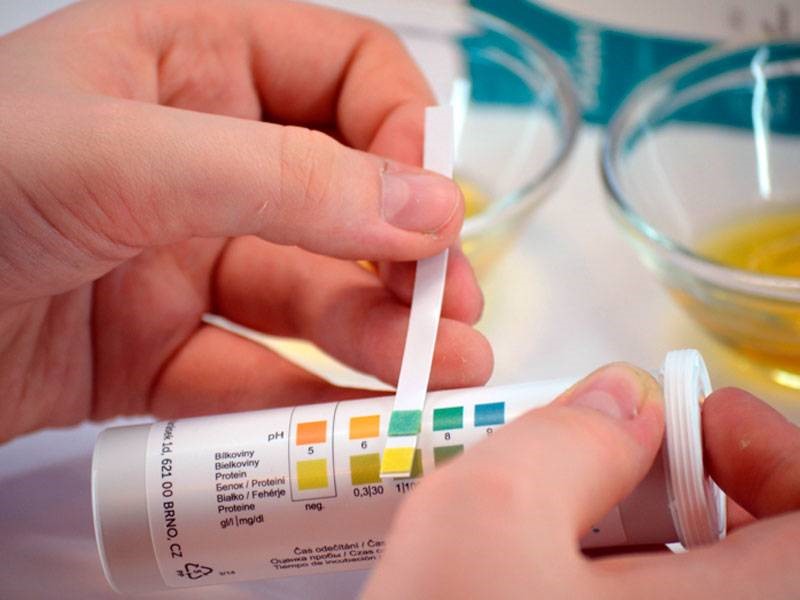
Для установления диагноза может быть полезным ультразвуковое исследование почек, мочевого пузыря.
Изменений при УЗ-диагностике в почках у детей может и не быть, у взрослых пациентов присутствуют множественные солевые включения, микролиты. Кроме этого, назначают ряд специфических и неспецифических анализов, одни из которых подтверждают диагноз дисметаболической нефропатии, другие позволяют выявить сопутствующую патологию:
• исследование общего и биохимического анализа мочи;
• биохимия крови: мочевина, креатинин, мочевая кислота, сахар, кальций и пр.
• посев на флору и чувствительность к антибиотикам;
• проба Нечипоренко,
• исследование антикристаллобразующих свойств мочи (АКОСМ);
• тестирование мочи на кальцифилаксию и перекиси;
• проба на цистин в моче.
Дополнительно могут быть назначены исследования: экскреторная урография, сцинтиграфия, ретроградная уретеро – и пиелография, компьютерная и магнитно-резонансная томография. Данная инструментальная диагностика проводится для уточнения причины, и чаще применяется при нефроуролитиазе.
Что происходит с почками при дисметаболической нефропатии
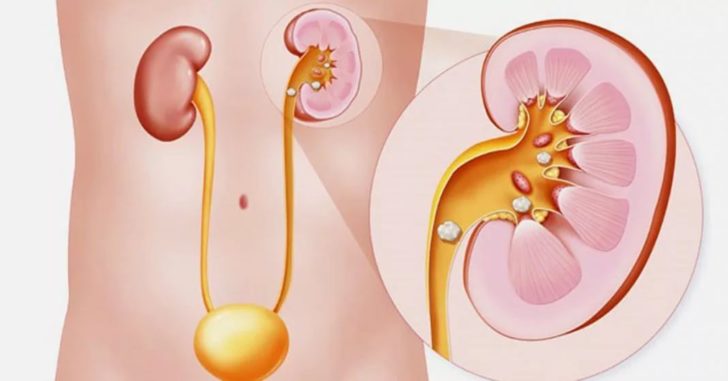
Нарушение обмена веществ с повышенным образованием солей сопровождается повышенной нагрузкой на почки.
Токсическое действие неполных метаболитов вызывает повреждение почечных канальцев и постепенную утрату функциональной способности почек.
При выпадении в осадок кристаллов начинаются процессы камнеобразования.
Избыточное отложение солей в почках часто является причиной туболо-интерстициального нефрита.
При сахарном диабете, подагре часто появляются соли в моче у взрослых, у детей.
Среди всех случаев патологии превалирующей является оксалатная дисметаболическая нефропатия (35%), в 33% диагностируется уратная нефропатия, в 16% — фосфатная и в 13, 5 % обнаруживаются смешанные соли.
Клинические проявления дисметаболической нефропатии
Патология не имеет каких-либо специфических симптомов, но для некоторых пациентов типичны боли в животе, расстройства мочеиспускания (рези, чувство неполного опорожнения мочевого пузыря, мочеиспускание по каплям, ургентные позывы в туалет), периодические тянущие боли в поясничной области.
Выход солевой пробки может сопровождаться почечной коликой: боли в пояснице, по ходу мочеточника, тошнота, рвота, дизурические расстройства. У некоторых пациентов появляются жалобы на отеки, повышение артериального давления (у детей чаще регистрируется гипотония).
Для мочи пациента характерен насыщенный цвет, могут визуализироваться солевые включения. Суточный диурез при этом может быть уменьшен, полиурия присоединяется, как симптом почечной недостаточности.
Признаки дисметаболической нефропатии в моче:
• изменение цвета;
• повышение плотности;
• осадок;
• эритроциты;
• белок;
• соли.
Большое количество бактерий и лейкоцитов свидетельствует о присоединившемся воспалении.
Клинические рекомендации
Подход к лечению комплексный, включает в себя следующие правила:
• нормализация питьевого режима;
• отказ от вредных привычек;
• правильное питание, корректирующее конкретное обменное нарушение;
• специфическую терапию.
Увеличение поступающей жидкости способствует снижению концентрации растворенных веществ в моче и учащает ночное мочеиспускание. Рекомендовано пить минеральную или чистую воду. Снижение нагрузки на почки можно добиться с помощью соответствующей диеты.
Диета при дисметаболической нефропатии
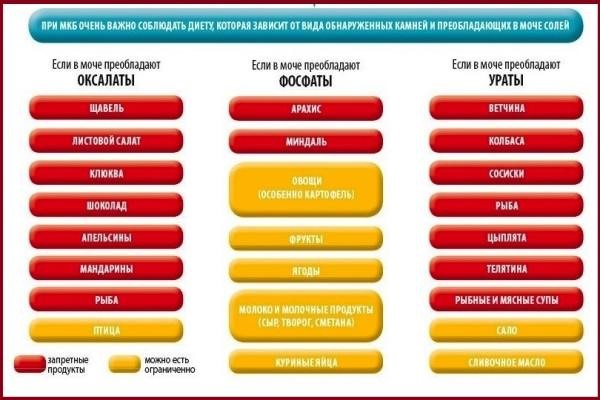
Оксалаурия
Рекомендовано исключить следующее:
• щавель;
• какао;
• холодец;
• шоколад;
• морковь;
• шпинат;
• мясной бульон;
• свеклу.
Рекомендовано добавить в рацион питания картофель, курагу, капусту, чернослив, груши.
Минеральные воды: Славяновская, Смирновская; длительность курса 30 дней, через 3 месяца повторить, по 3–5 мл/кг/сут. в 3 приема на голодный желудок.
Дополнительно принимают витамин В6, Е, А, препараты магния, Цистон.
Мембраностабилизаторы: Димефосфон, Ксидифон.
Уратная нефропатия
При уратурии предпочтительнее молочно-растительная диета. Ограничивают следующее:
• мясо;
• жиры;
• копчености и маринады;
• фасоль; орехи;
• какао;
• ливер и субпродукты;
• щавель, зеленые яблоки, шпинат;
• горох и пр.
Питание при уратах должно быть преимущественно молочно-растительным.
Важно пить до 2 литров слабощелочной жидкости, полезны растительные диуретики (отвары трав) на основе хвоща полевого, семян укропа, овса, толокнянки, березового листа.
Можно пить слабоминерализованную воду.
Под контролем биохимических лабораторных показателей назначают Алопуринол, Никотинамид, Фитолизин, Цистон, Цистенал, цитратные смеси: Магурлит, Уралит-У, Блемарен и пр.
Важно! В педиатрической практике Алопуринол не используют из-за выраженных побочных эффектов со стороны печени, крови и кожного покрова.
Отметим, что Никотинамид обладает более слабым действием, но переносится лучше Алопуринола.
Фосфатурия

Ограничивают потребление продуктов, содержащих большое количество фосфора: сыра, шоколада, икры, яиц, курицы, бобовых, молока и молочные продукты и пр. Шоколад, майонез, кулинарный жир, выпечка также не полезны при фосфатурии. Бульоны только нежирные и второй варки, маринады, копчености, соленья исключаются полностью.
• картофель,
• баклажаны;
• помидоры;
• шпинат;
• хрен;
• картофель;
• капуста брюссельская;
• морковь;
• лук.
Можно включить в питание каши на воде (рис и гречка), макароны, сладкие фрукты и цитрусовые, нежирные сорта мяса, курицы и рыбы (2-3 раза в неделю), шиповниковый отвар, клюква, брусника.
Препараты: Цистинал, витамин С, Метионин.
Нарзан способствует уменьшению фосфатурии. Повышенный питьевой режим до 2-2,5 литров.
Отвары мочегонных трав:
• брусничный лист,
• фитонефрол;
• толокнянка и пр.
Отметим, что фосфатурия у детей встречается редко.
Цистинурия
Рекомендовано резко ограничить потребление белковой пищи: мяса, сыра, яиц, творога, рыбы, грибов. Строгой диеты следует придерживаться 1-1.5 месяца, потом постепенно меню расширяют, полностью метионин, нужный для развития и роста, исключить нельзя. Уделяют внимание усилению водной нагрузки, пить воду нужно преимущественно в вечерние часы.
Минеральная вода предпочтительнее щелочная.
Дополнительно назначают Пеницилламин, Купренил, Блемарен, цитратную смесь.
Пенициламин обладает способностью инактивировать пиридоксин, поэтому обосновано назначение витамина В6.
В качестве стабилизаторов мембран используют витамины А и Е.
Хорошо помогают клизмы с бикарбонатом натрия (пищевой содой), для ребенка ½ столовой ложки на 500 мл воды, для взрослого 1 столовая ложка на 1 литр воды, 2 раза в неделю.
Питьевой режим: сколько пить при обменной нефропатии взрослым и детям

Суточное потребление жидкости для ребенка от 2 лет – 1,5 литра, старше 10лет – 2-2,5 литра, как и взрослым. Обязательно помимо бульонов, компотов и супов в рационе должна быть чистая вода. Грудной ребенок, находящийся на естественном вскармливании, также нуждается в обычной воде.
Большое количество жидкости способствует растворению солей и выведению их из организма.
Сладкие восстановленные соки, лимонад лучше заменить несладкими компотами и отварами трав с противовоспалительными и мочегонными свойствами.
Вне обострения пиелонефрита рекомендовано санаторно-курортное лечение с употреблением воды из минерального источника, что повышает ее целебные свойства.
Дисметаболическую нефропатию часто рассматривают как предшественницу мочекаменной болезни.
Аномалии развития, приведшие к кристаллурии, требуют рассмотрения вопроса о хирургической коррекции, не дожидаясь камнеобразования и хронического рецидивирующего пиелонефрита.
Большинство случаев нефропатии на фоне нарушения обмена веществ поддаются коррекции с помощью диетотерапии и консервативного лечения.
Группа здоровья при неосложненных обменных нефропатиях у детей – чаще вторая или третья, но следует учитывать и другие заболевания, которые могут быть у ребенка.
Дисметаболическая нефропатия у взрослых
Обменная нефропатия у взрослых также бывает врожденной или приобретенной. Необходимо отметить, что диагноз не устанавливается на основании периодической кристаллуриии в моче, он должен быть подтвержден прочими лабораторными и инструментальными методами обследования.
Из питания рекомендовано исключить алкоголь, особенно красное вино, отказаться от вредных привычек.
Жидкости нужно принимать около 2-2,5 литров в сутки.
Стоит избегать ситуаций, связанных с повышенным потоотделением: посещение сауны, прогулки по жаре, чрезмерные физические нагрузки.
Факторы риска, проявления, клинические рекомендации, диагностика, диетотерапия при дисметаболической нефропатии у взрослых сходна с таковой у детей.
