Дисплазия шейки матки картинки
Содержание:
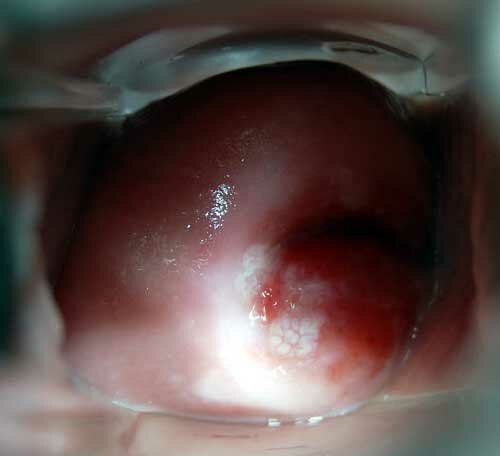
 Дисплазия шейки матки – заболевание, связанное с изменением эпителиальной ткани выстилающей шейку матки слизистой. В отличие от эрозии шейки матки данная патология встречается редко, в основном у женщин детородного возраста (от 25 до 40 лет).
Дисплазия шейки матки – заболевание, связанное с изменением эпителиальной ткани выстилающей шейку матки слизистой. В отличие от эрозии шейки матки данная патология встречается редко, в основном у женщин детородного возраста (от 25 до 40 лет).
Специалисты рассматривают дисплазию в качестве предракового состояния и рекомендуют не откладывать лечение болезни на поздний срок. Диагноз ставится в зависимости от того, насколько обширны изменения эпителия. Своевременная терапия дисплазии – верная профилактика очень распространенного сегодня рака шейки матки.
Классификация заболевания
Система классификации дисплазии шейки матки была разработана с целью облегчения постановки диагноза. В своем развитии заболевание проходит три основных стадии, каждая из которых требует особого лечения. Чем более запущена дисплазия, тем выше риск развития онкологии.
Дисплазия шейки матки 1 степени (CIN1) затрагивает отдельные клетки эпителия слизистой, расположенные, как правило, в самых верхних его слоях, не имеет характерных признаков и достаточно трудно диагностируется. Определить болезнь на раннем этапе ее развития можно, прибегнув к скринингу.
Дисплазия шейки матки 2 степени (CIN2) предполагает распространение процесса изменения клеток в более глубокие слои слизистой. Внешние признаки заболевания также отсутствуют.
Дисплазия шейки матки 3 степени (CIN3) характеризуется сильными и обширными изменениями структуры эпителия слизистой матки, затрагивает самый глубокий слой слизистой – базальный, собственно предраковое состояние. Иногда на данном этапе развития болезни уже диагностируется карцинома in city (местная, еще не получившая распространения в организме опухоль).
Дисплазия способна поражать различные участки слизистой шейки матки, в частности обнаруживаться на наружной ее части, в канале, соединяющем влагалище и матку, и в области, примыкающей к самой матке.
Симптомы дисплазии
Само по себе наличие патологических процессов слизистой матки никак не проявляется, однако оно часто бывает сопряжено с различными инфекционными заболеваниями половой сферы (ИППП), имеющими ярко выраженную симптоматику. У многих женщин с подобным диагнозом также обнаруживается цервицит (воспалительный процесс цервикального канала), ВПЧ, трихомониаз.
Подозрения на дисплазию шейки матки должны возникнуть при наличии следующих симптомов:
- редкие тянущие боли в нижней части живота;
- кровянистые выделения из влагалища, не связанные с менструацией;
- зуд в области влагалища;
- дискомфорт, боль в момент полового акта;
- обильные выделения с неприятным запахом.
Данные симптомы характерны для многих заболеваний женской половой сферы, в том числе сопряженных с дисплазией шейки матки. При отсутствии сопутствующих болезней дисплазия никак не проявляется и может быть установлена только в ходе медицинского обследования пациентки.
Специалист может заметить характерные для дисплазии изменения слизистой еще при осмотре. Пораженная заболеванием слизистая оболочка становится красной, рыхлой, на ней могут отмечаться пятна различного диаметра и цвета (чаще всего светло-розовые), незначительные изъявления, эрозии.
Лечение дисплазии
Для определения болезни необходимо провести ряд исследований, в частности:
- кольпоскопию, позволяющую не только увидеть структурные изменения слизистой, но и взять ткань на дальнейшее ее изучение в лаборатории;
- биопсию, в ходе которой берется небольшой фрагмент измененной слизистой. Далее этот фрагмент подлежит цитологическому исследованию, позволяющему выявить наличие раковых клеток;
- осмотр шейки матки гинекологом.
Большинству женщин с подозрениями на дисплазию рекомендуется сдать анализ на ИППП, поскольку основной причиной развития этого заболевания считается довольно распространенная инфекция – ВПЧ. Наиболее точный результат дает ПЦР.
На вопрос о том, как лечить дисплазию шейки матки, отвечают специалисты гинекологи и гинекологи-онкологи. Терапия назначается с учетом степени развития заболевания и причины его возникновения. Причин возникновения болезни очень много. Спровоцировать атипичные процессы в слизистой могут беременность, тяжелые роды, любые хирургические вмешательства в область половой сферы женщины, а также курение и низкий иммунитет.
Лечение начальной стадии развития заболевания проводится консервативными методами. Пациентке назначаются иммуностимулирующие препараты, витамины. Женщина с подобным диагнозом, независимо от возраста, должна находиться под наблюдением специалиста и регулярно проходить обследование (каждые 3 месяца). Существуют случаи самопроизвольного излечения дисплазии шейки матки.
В тех случаях, когда вероятность развития рака велика, применяются более радикальные методы лечения, в частности прижигание дисплазии. При наличии высокого риска рака шейки матки, измененный участок слизистой просто удаляется. Процедура проводится с применением лазера, жидкого азота, радионожа. При обнаружении начальной стадии рака рекомендована ампутация шейки матки, при этом сама матка остается нетронутой и полностью выполняет свои функции.
Конизация шейки матки при дисплазии
Процедура конизации шейки матки относится к радикальным методам лечения. Среди основных ее показаний – дисплазия 2 и 3 степени. В ходе выполнения конизации измененный участок слизистой оболочки полностью удаляется, соседние ткани при этом остаются целыми и невредимыми.
Подобный метод лечения не используется в случае обнаружения злокачественной опухоли шейки матки. Также конизация противопоказана при наличии ИППП. В подобном случае сначала проводится лечения инфекции антибиотиками, затем назначается удаление дисплазии.
Конизация шейки матки при помощи скальпеля считается устаревшим способом лечения. Сегодня процедура проводится более щадящими методами (лазерная и радиоволновая конизация). В первом случае на удаляемый участок ткани оказывается воздействие лазерного луча, полностью выжигающего атипичную ткань, во втором – высокочастотный ток, под действием которого клетки слизистой буквально испаряются.
Операция проводится в стационарных условиях. После ее окончания пациентка в течение 3-4 дней остается в медицинском учреждении и подлежит наблюдению врача. В первые несколько часов после процедуры ее могут беспокоить тянущие боли, незначительные выделения крови из влагалища. Результат лечения оценивается спустя 2-3 недели с момента выполнения операции.

Нарушения клеточного строения тканей при цервикальной дисплазии могут привести к развитию онкологии. Заболеванием страдают преимущественно молодые женщины (25–30 лет).
Раннее обнаружение патологии способствует предупреждению онкологического риска.
Цервикальная дисплазия (CIN) классифицируется на 3 степени:
- Слабая (CIN I) — отличается слабовыраженными нарушениями в эпителиальном строении. Структурные изменения не охватывают больше трети многослойного эпителия. Присутствуют признаки папилломавируса: лейкоплакия (утолщение эпителиального слоя матки), койлоцитоз (клетки, поврежденные вирусом папилломы).
- Умеренная (CIN II) — возникают поражения половины эпителиального пласта, наблюдаются выраженные изменения структур, прогрессирование морфологических изменений на клеточном уровне.
- Тяжелая (CIN III) — патологический процесс затрагивает всю толщу клеток, распространение поражения максимально глубокое. Морфологические изменения ярко выражены, вплоть до появления митозов (неконтролируемое клеточное деление). Атипичные клетки, в которых обнаруживаются крупные гиперхромные ядра, находятся только в слизистой оболочке, не распространяясь на близлежащие структуры.

Причины дисплазии шейки матки
Основные причины дисплазии шейки матки у большинства пациенток (98%) — это наличие предракового папилломавируса человека (16, 18 и другие онкогенные типы). Длительное наличие данной инфекции вызывает атипичные клеточные изменения.
Также цервикальную неоплазию могут спровоцировать такие факторы:
- Хронические воспаления органов малого таза.
- Подавление иммунитета.
- Долгий прием противозачаточных препаратов.
- Травмы шейки матки из-за частых родов и абортов.
- Курение.
- Предрасположенность к онкозаболеваниям.
- Ранние половые контакты.
- Пренебрежение гигиеной.
- Беспорядочная сексуальная жизнь.
- Сбои гормонального фона.
Признаки и симптомы дисплазии шейки матки
При начальной стадии симптомы дисплазии шейки матки практически не проявляются. В 15% клинических случаев регистрируется скрытое течение болезни. Только запущенный патологический процесс, а также присоединение вторичной инфекции дает о себе знать.
Срочное обследование необходимо при такой симптоматике:
- Выделение белей с неприятным запахом.
- Зуд и покалывание кожи.
- Выделения с кровью после половой близости.
- Дискомфортные ощущения при половом акте. Эти проявления не являются специфичными именно для дисплазии.
Основное и самое грозное осложнение дисплазии шейки матки – развитие инвазивного рака.
Диагностика дисплазии шейки матки
Поскольку болезнь не имеет специфической клинической картины, то в большинстве случаев ее выявляют при обращении пациенток к гинекологу с симптомами воспаления. Чаще всего это воспалительные процессы в канале шейки (цервицит) или во влагалище (кольпит), которые сопровождаются зудом в половых органах, жжением, внеменструальными выделениями.
Программа диагностики дисплазии шейки матки включает такие процедуры:
- Вагинальный осмотр зеркалами для визуализации патологических изменений.
- ПАП-соскоб — цитологическое исследование для выявления патогенных клеток папилломавирусной инфекции.
- Кольпоскопия — инструментальный осмотр шейки матки кольпоскопом, процедура безболезненна и абсолютно безопасна. Для получения более четкой кольпоскопической картины слизистая шейки обрабатывается раствором Люголя или уксусной кислотой, которая способствует сужению сосудов.
- Биопсия — инвазивный забор биоптата с целью гистологического исследования.
- ПЦР-тест — выявление в участках ДНК онкогенных разновидностей папилломавируса.
- Цервикография – рентгенологическое обследование с контрастированием.
Основной метод диагностики дисплазии шейки матки – ПАП-мазок, заключающийся в соскабливании клеток с поверхности слизистой при гинекологическом осмотре. Далее, материал изучается под микроскопом и в 5–7% анализов выявляют видоизмененные клетки.

При положительном результате исследования необходимо пересдать анализ через несколько месяцев, однако, около 61% женщин этого не делают, чем подвергают себя опасности. Появление данного способа обследования позволило не только точно выявлять патологию, то и существенно снизить уровень смертности от заболевания.
Если ставится диагноз дисплазия шейки матки, это не означает, что процесс обязательно закончится развитием раковой опухоли. При своевременном и профессиональном подходе к решению проблемы 74% пациенток с типом CIN II выздоравливают на протяжении пяти лет. У 1% заболевших слабая стадия переходит в умеренную или тяжелую. У 16% умеренная форма переходит в тяжелую в течение двух лет, у 25% — в течение пяти лет. CIN III тип дисплазии шейки матки заканчивается злокачественным перерождением в 12–32% случаях.
Лечение дисплазии шейки матки
Основная цель лечебных мероприятий – максимально возможное снижение риска перехода интраэпителиальной неоплазии в онкозаболевание.
Индивидуальная программа лечения дисплазии шейки матки зависит от возраста женщины, степени цервикальной дисплазии и масштаба поражения. Также врач учитывает наличие нозологических форм болезней и желание пациентки родить ребенка. При легкой степени, которая протекает менее двух лет, врачи-гинекологи не рекомендуют проводить лечение, поскольку за это время организм способен самостоятельно устранить ВПЧ-инфекцию. При CIN I показано динамическое наблюдение, лечение патологий половой и эндокринной системы. Также рекомендовано правильное питание и прием витаминных комплексов.
При 1 и 2 степени цервикальной дисплазии применяют агрессивные методы терапии:
- Иммуностимулирующее лечение. Подразумевает использование интерферонов и иммуномодуляторов. Показано при рецидивирующем течении и обширных поражениях. Если обнаружен вирус папилломы, то проводится противовирусная терапия, после которой дисплазия шейки матки либо регрессирует в легкую форму, либо полностью исчезает.
- Хирургические манипуляции. Включают ликвидацию пораженного участка при помощи криодеструкции — выжигания жидким азотом. Также атипичный участок может быть удален лазером, электродеструкцией или высокочастотными волнами. Иногда проводится оперативное иссечение всей шейки матки или ее участка.
К хирургическому вмешательству вне зависимости от причины дисплазии шейки матки прибегают при двукратном положительном результате ПАП-мазка. Для санации применяются противовоспалительные средства. Зачастую после санации степень дисплазии уменьшается, в некоторых случаях патологический очаг может исчезнуть полностью.
После купирования воспалительного процесса проводят операцию, обычно на 6–8 день цикла. Лазерная вапоризация заключается в прижигании атипичной ткани пучком лазера низкой интенсивности. При нагревании ткань разрушается, образуя некроз.
При диатермокоагуляции происходит разрушение патологического участка под воздействием высокочастотного тока, подающегося на электрод. После гибели эпителия образуется струп. Эффективность метода невысокая – 70%, поэтому применяется он нечасто. К тому же есть риск возникновения негативных последствий.
Криодеструкция больше подходит нерожавшим девушкам. Способ имеет минусы: длительное заживление, развитие воспаления в обработанной зоне.
При отсутствии эффекта от лечения дисплазии шейки матки после медикаментозной терапии и применения малоинвазивных методик хирургии, показана ампутация шейки или эксцизия (удаление патологического фрагмента в пределах здоровой ткани). Другие показания к резекции: значительная деформация шейки, раковое поражение, подтвержденное результатами гистологического исследования.
В редких случаях возможны осложнения дисплазии шейки матки после оперативного вмешательства:
- Рубцовые изменения.
- Обострение хронических воспалений органов малого таза.
- Нарушение цикла.
- Бесплодие.
- Кровотечение, связанное с повреждением сосудов, это больше характерно для деструкции.
- Деформация шейки.
- Непроходимость цервикального канала.
- Восходящая инфекция.
- Гормональный дисбаланс.
Чтобы не было рецидива, необходимо выполнять рекомендации врача:
- Не заниматься сексом в течение полутора месяцев.
- Не делать спринцевания.
- Не использовать в качестве гигиенических средств тампоны.
- Отказаться на время от тепловых процедур (баня, горячая ванна, сауна, солярий).
- Не рекомендована тяжелая физическая работа и поднятие тяжести.
Через три месяца повторно берется мазок при проведении кольпоскопии. При получении нормальных результатов пациентку снимают с диспансерного учета, но это не повод далее не наблюдаться у гинеколога.
Если вам необходимо определить точный диагноз, обратитесь в клинику «АльтраВита». Мы располагаем ультрасовременным диагностическим оборудованием и штатом лучших врачей, что позволяет безошибочно выявить патологию на ранней стадии.
Профилактика дисплазии шейки матки
Дисплазия шейки матки — это заболевание, при котором нарушаются структурные элементы органа на клеточном уровне, поэтому без своевременного грамотного лечения возможно перерождение ткани в раковую опухоль.
Наилучшей защитой репродуктивных органов от рака является профилактика дисплазии шейки матки. Ведь в подавляющем большинстве случаев женщина не догадывается о развитии у себя опасной болезни, поэтому плановые гинекологические осмотры и диагностика составляют основу профилактических мероприятий.
Обследование на злокачественное образование шейки в обязательном порядке необходимо женщинам:
- С 21-летнего возраста или не позднее трех лет от начала интимной жизни, а лучше – с началом сексуальных отношений.
- При отрицательных тестах посещать специалиста нужно ежегодно или раз в два года.
- При трех отрицательных результатах женщинам от 30 лет показано обследование однократно в два—три года.
- Если была экстирпация матки, то можно не обследоваться, но только с разрешения доктора.
- В пожилом возрасте можно приостановить диагностику, если не было ни одного положительного теста на протяжении десяти лет.
Программа скрининга, охватывающая 80% женского населения, сокращает заболеваемость и летальный исход от ракового поражения шейки в два раза.
Первичная профилактика дисплазии шейки матки и рака заключается в вакцинировании от папилломавируса. Это не исключает регулярные скрининговые исследования.
Вторичная профилактика предусматривает:
- Отказ от вредных привычек (табакокурение, злоупотребление алкоголем и наркотиками).
- Активный образ жизни.
- Соблюдение правильной личной гигиены.
- Ношение удобного нижнего белья из натуральной ткани. Особенно не рекомендуется носить стринги и пользоваться ежедневными прокладками.
- Использование барьерных контрацептивов при частой смене сексуальных партнеров.
- Хорошее здоровое питание, забота об иммунитете.
- Своевременное выявление и лечение воспалительных процессов в органах малого таза.
Вовремя поставленный диагноз дисплазия шейки матки и проведенная терапия уберегают женщин любого возраста от перерождения клеток в злокачественные.
Для того чтобы пройти тщательную диагностику получить полную информацию о состоянии женского здоровья, запишитесь на консультацию к гинекологу на сайте клиники с помощью обратного звонка или электронной связи.
Наличие инновационной диагностической аппаратуры, собственной лаборатории с отличным техническим оснащением плюс уникальный опыт наших врачей, позволяют поставить точный диагноз, выявить болезнь на ранних сроках, провести максимально эффективное лечение. Самое главное, не пропустить первые симптомы дисплазии шейки матки и сразу же обратиться за профессиональной медицинской помощью. В этом случае шансы на полное выздоровление очень высокие.
Лечение дисплазии шейки матки, гиперплазии эндометрия и базалиомы методом ФДТ по всей России
Запись на прием:
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
Дисплазия шейки матки не имеет никаких симптомов и проявлений. Вы не испытываете боли при дисплазии, она не кровит, не зудит, выделения и месячные при дисплазии шейки матки не отличаются от нормальных, температура при дисплазии не поднимается.
Внешние признаки начальной стадии дисплазии на гинекологическом осмотре зачастую неочевидны даже доктору и их путают с безобидными заболеваниями шейки матки. Все эти признаки обычно описываются коллегами несуществующим диагнозом «ЭРОЗИЯ».
Этим она и опасна, так как дисплазия на стадии HSIL– это предраковое заболевание шейки матки.
С момента начала половой жизни необходимо ежегодно посещать гинеколога. Даже если у вас нет никаких жалоб, делать это нужно буквально «как часы» и проходить такие обследования:
1. Осмотр в зеркалах – строго 1 раз в год.
2. Жидкостная цитология – строго1 раз в год.
3. Расширенная кольпоскопия – строго 1 раз в год.
4. Определение вирусной нагрузки – рекомендую выполнять строго 1 раз в год с момента начала половой жизни.
Письмо МЗ РФ от 2 ноября 2017 г. N 15-4/10/2-7676 О направлении клинических рекомендаций (протокола лечения) «Доброкачественные и предраковые заболевания шейки матки с позиции профилактики рака» рекомендует до 30 лет выполнять определение вирусной нагрузки лишь после выявления атипических клеток в мазке на цитологию. И только после 30 лет – строго 1 раз в год вне зависимости от результата цитологического исследования.
Дополнительные исследования – их назначает врач на основании результата предыдущих.
5. Биопсия. Выполняется только по назначению врача. Исследование назначается даже на фоне нормального результата цитологического анализа, если врач на кольпоскопии видит подозрительный участок шейки матки.
6. Иммуногистохимическое определение экспрессии белка p16. Выполняется при выявлении атипических клеток в анализах.
7. МРТ. Назначается врачом при наличии показаний (например, перед лечением дисплазии для исключения патологии других органов малого таза).
Этот список немного отличается от рекомендованного Минздравом. Он основан на моем многолетнем опыте лечения дисплазии шейки матки и рака ин ситу. Подробнее о каждом пункте обследования я рассказываю в своей статье «Диагностика дисплазии шейки матки».
Например, Минздрав рекомендует выполнять расширенную кольпоскопию только после выявления атипических клеток в цитологическом мазке или после обнаружения ВПЧ высокого онкогенного риска.
Я рекомендую выполнять расширенную кольпоскопию ежегодно, вне зависимости от результатов цитологического исследования.
Еще Минздрав рекомендует делать первый цитологичский мазок только после 21 года. Но в реальной жизни девочки вступают в половую жизнь в 16 лет и даже ранее. И если вирус папилломы человека в шейке матки поведет себя активно, к 21 году у этих девочек может развиться полноценный рак шейки матки.
Именно поэтому профилактику рака крайне важно начинать в полном объеме с момента начала половой жизни.
Фактически, существующий стандарт Минздрава лишает молодых женщин медицинской помощи и защиты.
Но если дисплазия протекает без симптомов, о чем же мы с вами будем говорить?
Мы будем говорить о том, как проявляется дисплазия шейки матки на кольпоскопии. Эта процедура позволяет заподозрить неладное и принять верное решение в отношении тактики лечения.
Чтобы понять симптомы дисплазии шейки матки, нам необходимо узнать строение шейки
Шейка матки состоит из двух частей.
Первая – влагалищная часть. Ее покрывает многослойный плоский эпителий, который называется экзоцервиксом.
Вторая – это цервикальный канал шейки матки. Его покрывает цилиндрический эпителий – эндоцервикс.

Шейка матки состоит из двух частей, покрытых разным эпителием

Плоский эпителий, как следует из его названия, многослойный и выполняет барьерную функцию. Он служит для защиты – в первую очередь, от инфекций.
Экзоцервикс представлен двумя видами плоского эпителия: зрелый (нормальный) и незрелый (метапластический). Это норма.
Метапластический эпителий расположен между зрелым плоским эпителием и цилиндрическим. На гистологическом срезе, в отличие от зрелого, он очень тонкий, более яркий, имеет более красноватый цвет и весь в «точечках».
Переход (трансформация) цилиндрического эпителия в плоский происходит за счет процессов метаплазии. Метаплазированный эпителий – это нормальный процесс, и за этой формулировкой не скрывается рак. Зону, покрытую метапластическим эпителием, называют зоной трансформации, или зоной перехода.
Цилиндрический эпителий представляет собой один ряд клеток. Он больше подвержен травмированию, инфицированию бактериями и вирусами, воспалению.
Зона трансформации наиболее уязвима для инфицирования, и дисплазия начинается именно здесь.
Поэтому изучение зоны трансформации и поиск атипичных клеток на ней – одна из самых важных задач кольпоскопии.
А теперь давайте посмотрим на эту иллюстрацию:

С началом полового созревания, у девушек и молодых женщин цилиндрический эпителий выходит за пределы цервикального канала в область влагалищной (наружной) части шейки матки.
Это состояние коллеги называют эрозией (физиологической эрозией). Более уместно называть ее псевдоэроизей, или эктопией (физиологической эктопией). И ее наличие – это АБСОЛЮТНАЯ норма.
В процессе достижения зрелого репродуктивного возраста, цилиндрический эпителий постепенно погружается в цервикальный канал целиком. Этот процесс ускоряется приемом гормональных контрацептивов КОК и беременностью. Процесс смещения переходной зоны в полость цервикального канала происходит постепенно в течение всей жизни. После прекращения менструаций зона трансформации может полностью уйти в цервикальный канал. Это тоже АБСОЛЮТНАЯ норма.
В кольпоскопическом заключении можно увидеть фразы:
- «кольпоскопическая картина удовлетворительная» или
- «кольпоскопическая картина неудовлетворительная».
Это ни хорошо и ни плохо. Удовлетворительная кольпоскопическая картина означает только одно – доктор увидел зону трансформации. И все. Если зоны трансформации не видно (она «спрятана» в цервикальном канале), то картина будет неудовлетворительная.
Как выглядит дисплазия шейки матки на кольпоскопии
Если осматривать шейку матки без микроскопа, признаки начальной стадии дисплазии почти ничем не выделяются. Глядя на зону трансформации, невозможно понять, там идет здоровый процесс замещения одного эпителия другим, или клетки заражены и запущен процесс перерождения.
Впрочем, изредка бывает и наоборот: очень страшная и подозрительная на первый взгляд шейка матки оказывается абсолютно здоровой.
Именно поэтому необходимо рассмотреть шейку матки под увеличением и выполнить ее окрашивание. Для этой цели используется гинекологический микроскоп, который называется кольпоскопом, а процедура – кольпоскопией.
Перед окрашиванием гинеколог под разным увеличением рассматривает сосуды шейки матки. Нормальные сосуды похожи на крону дерева – они ветвятся от широких к узким.
Аномальные процессы сопровождаются ростом таких же аномальных сосудов – атипические клетки должны получать полноценное питание. Но питающие их сосуды не имеют ничего общего с нормальными – они имеют вид копья, запятой, галочки, крючка… Гинекологу важно взять такие «поломанные» сосуды на заметку и вернуться к ним взглядом на этапе окрашивания – здоровые сосуды пропадают, а аномальные сосуды остаются видимыми.
Такая реакция является дополнительным признаком атипических процессов на шейке.
Чтобы увидеть проблемные участки, шейку матки окрашивают последовательно уксусом и раствором Люголя, в состав которого входит йод (проба Шиллера). Окрашивание является неотъемлемой частью расширенной кольпоскопии. В гинекологии окрашивания называются пробами. Они абсолютно безвредны для здоровья.
Без окрашивания невозможно понять, какая ткань перед глазами – здоровая, или измененная. Очень часто до окрашивания шейка выглядит красивой, ровной, розовой и гладкой – не видно абсолютно никаких изменений! Только реакция тканей позволяет врачу заподозрить атипию клеток.
Ни одна из проб не может заменить другую и обе обязательны к исполнению. Они уточняют друг друга. Например, подозрительные признаки при уксусной пробе могут легко разрешится пробой Шиллера.
1. Обработка шейки матки 3-5% раствором уксусной кислоты. Это крайне важный этап исследования.
При обработке уксус делает ткани более рельефными, объемными, здоровые сосуды сужаются и пропадают, а подозрительные участки экзоцервикса начинают стремительно белеть. Такое нездоровое побеление имеет свое название – ацетобелый эпителий.
Скорость и интенсивность побеления имеет очень важное значение для диагностики и показывает степень тяжести дисплазии.
Циллиндрический эпителий (эндоцервикс) тоже светлеет и становится похожим на красную икру или виноградные гроздья.
2. Проба Шиллера.
Тщательно рассмотрев обработанную уксусом шейку, гинеколог наносит на нее раствор Люголя. Йод взаимодействует с гликогеном – запасом глюкозы внутри клетки – и окрашивает экзоцервикс в темно-коричневый цвет. У женщин в менопаузе гликогена в клетках меньше, и экзоцервикс окрашивается менее интенсивно.
Здоровая шейка матки окрашивается равномерно. Проблемные зоны прокрашиваются неравномерно – видны светлые пятна – так называемые «йод негативные зоны». Это первые признаки дисплазии, вызванной ВПЧ.
Не связанные с ВПЧ заболевания проявляются по-другому: шейка матки приобретает избыточно яркий оттенок или покрывается большим количеством «пузырьков».
Аномальные клетки (атипические клетки с признаками дисплазии) никогда не окрашиваются – в них попросту нет гликогена. Они не создают запасов – ведь они ориентированы не на работу, а исключительно на размножение, и получают свое питание напрямую через сосуды.
Эндоцервикс (эктопия) во время выполнения пробы Шиллера абсолютно не окрашивается и выглядит белым. Здесь гинекологу важно отслеживать, насколько точно непрокрашиваемая зона совпадает с границами ацетобелого эпителия.
В процессе кольпоскопии много важных нюансов. Именно несоблюдение нюансов и малый опыт врача приводят к недостоверной диагностике. Повторюсь еще раз, что подавляющее большинство случаев рака шейки матки – это результат пропущенной на ранней стадии дисплазии.
Например, нельзя просто окрасить шейку, подождать, и посмотреть на результат.
Гинекологу каждую секунду выполнения пробы очень важно быть «в процессе» – отслеживать характер изменений на шейке матки сразу после обработки уксусом – смотреть, НЕ ОТРЫВАЯ ГЛАЗ.
Многие изменения эпителия протекают стремительно, и исчезают через несколько секунд после обработки.
Если в заключении вы увидите фразы:
- физиологическая эктопия,
- метопластический эпителий,
- Наботовы кисты,
- открытые железы эндоцервикса.
Это все варианты нормы.
Что подозрительного видит врач на кольпоскопии
Если в клетках шейки матки началась предраковая трансформация, метапластический эпителий меняется.
Появляются зоны скопления избыточно растущих клеток. Для обеспечения этих клеток питанием вокруг них формируется сосудистая сеть. Визуально эта сеть проявляется как пунктация и мозаика.
Пунктация
Пунктация – это точки на шейке матки, которые образуют вершины сосудистых петелек – они доходят почти до поверхности эпителия и становятся видны.

Пунктация выглядит как красная сыпь на фоне ацетобелого эпителия
Мелкие точки обычно говорят гинекологу о воспалении, о начальной степени дисплазии LSIL или о присутствии вируса папилломы человека. Крупные и хаотично разбросанные точки обычно говорят об HSIL и даже о раке.
Мозаика
Мозаика появляется только после обработки уксусом.
Это зоны эпителия, границы которых окруженные капиллярами. Мозаику можно сравнить с островками, плотно разбросанными по поверхности реки. Или с мозаичным панно.
Слабые и почти незаметные проявления мозаики обычно говорят об отсутствии проблем или о дисплазии 1 степени (LSIL). Она встречается часто. После обработки уксусом такая мозаика проявляется медленно, и очень быстро исчезает.


Слева – еле заметная мозаика, справа – «булыжная мостовая». Иллюстрация с сайта medgyna.livejournal.com
Грубая мозаика похожа на булыжную мостовую. Она быстро появляется после обработки уксусом – «булыжники» начинают белеть, а расстояние между ними приобретает темно-красную окраску.
Грубая мозаика хорошо заметна и долго сохраняется. Чем выпуклее и заметнее «булыжники», чем сильнее они «вздуваются», тем более выражен диспластический процесс. Гинеколог поставит тяжелую степень дисплазии.
Признаки дисплазии эпителия видны только после окрашивания уксусом
В каждой стране нужно поставить памятник Гансу Гинзельману – человеку, который однажды придумал уксусную пробу.
Уксус дает эффект линзы: все ненормальные поражения шейки становятся более отчетливыми. При обработке он вызывает кратковременный отек эпителия – клетки набухают и выпячиваются, а здоровые сосуды, наоборот, сокращаются и пропадают.
Аномальные клетки, состоящие из клеток с большими ядрами, бледнеют. Такая реакция позволяет врачу заподозрить воспаление, метаплазию или дисплазию. Чем быстрее белеет участок, чем он плотнее, чем дольше сохраняется на шейке после пробы, тем серьезнее ситуация.
Кольпоскопия – это не панацея
В практике часто встречаются ситуации, когда на шейке нет никаких видимых изменений – шейка хорошо «ведет себя» и под уксусом, и под Люголем. Но одновременно в цервикальном канале возможно присутствие полноценного ракового процесса.
Поэтому расширенная кольпоскопия НЕ ОСВОБОЖАДЕТ НАС от цитологического исследования (ПАП теста) один раз в год.
Но кольпоскопия дает гинекологу много сопутствующей информации и позволяет установить диагноз более точно.
Например, показывает плоские кондиломы и подозрительные участки на шейке матки, которые еще до появления визуальных проявлений дисплазии могут говорить об опасной вирусной природе заболевания.
Наличие ВПЧ высокого онкогенного риска + проявлений дисплазии на кольпоскопии + наличие атипических клеток в результатах цитологического исследование является прямым показанием для проведения лечения методом ФДТ – фотодинамической терапии шейки матки.
Чтобы получить консультацию по поводу своего диагноза или по вопросу фотодинамической терапии, высылайте свою историю болезни и анализы на e-mail doctor@drafanasev.com. Или звоните по бесплатному телефону 8-800-555-77-26.
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
Прием проводится в двух клиниках в Москве, а также в Санкт-Петербурге, Махачкале, Ставрополе, Барнауле, Воронеже, Самаре, Набережных Челнах, Саратове, Челябинске, Майкопе и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону 8-800-555-77-26.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
