Фетоплацентарная недостаточность при беременности что это
Содержание:
Фетоплацентарная недостаточность (ФПН) — симптомокомплекс, сопровождающийся функциональными и морфологическими отклонениями в плаценте, которые могут спровоцировать задержку развития, кислородное голодание и гибель плода.

Плацента — важный орган, который обеспечивает единство системы мать-плацента-ребенок и выполняет жизненноважные функции плода (дыхательная, защитная, выделительная, питательная, гормональная и т.д.). Развитие плацентарной недостаточности провоцирует нарушение перечисленных функций, что неблагоприятно влияет на дальнейшее формирование плода и течение вынашивания.
Причины фетоплацентарной недостаточности
Появление ФПН может быть спровоцировано различными факторами. Нарушения деятельности плаценты могут образоваться на фоне следующих экстрагенитальных патологий, которыми страдает будущая роженица:
- легочные патологии (бронхиальная астма);
- нейроэндокринные заболевания (патологии надпочечников, гипоталамуса, гипотиреоз, сахарный диабет и пр.);
- болезни почек (пиелонефрит, почечная недостаточность);
- заболевания сердца, сосудов (гипотензия, артериальная гипертония, патологии кровообращения и пр.).
У беременных, которые страдают анемией, фетоплацентарная недостаточность образуется на фоне дефицита железа. При патологиях свертываемости крови в плацентарных сосудах появляются микротромбы, которые нарушают кровоток между плодом и плацентой. Часто причиной ФПН становится инфекция, которая обостряется в период вынашивания. Бактерии, вирусы и другие патогенные микроорганизмы могут поразить плаценту и привести к расстройству ее деятельности. К факторам риска плацентарной недостаточности относятся болезни матки: эндометриоз, гипоплазия, пороки развития миометрия или матки (седловидная, двурогая) и т.д.
Также причинами возникновения фетоплацентарного комплекса могут стать:
- тазовое предлежание плода;
- резус-конфликт;
- многоплодная беременность;
- гестоз (токсикоз поздних сроков);
- предлежание плаценты.
При наличии перенесенных абортов, социальной или бытовой неустроенности и пагубных привычек (табакокурение, прием алкоголя или наркотических веществ) вероятность образования ФПН увеличивается.
Виды и степени фетоплацентарной недостаточности
Различают несколько классификаций ФПМ. Согласно времени развития нарушения функционирования плаценты бывают вторичными и первичными. Первичная плацентарная недостаточность образуется на 16-18 неделе гестации вследствие нарушения имплантационных и плацентарных процессов. Вторичная форма фетоплацентарного комплекса возникает после 18 недель, когда нормальная плацента уже сформировалась, однако под воздействием определенных факторов ее функции были нарушены.
Учитывая характер течения патологии и клинические проявления болезни ФПН бывает двух видов:
- Острая плацентарная недостаточность. Может образоваться на любом сроке вынашивания или во время родоразрешения. Сопровождается расстройством газообменной функции, что провоцирует острую гипоксию или гибель плода. Острая форма патологии чаще возникает в результате кровоизлияний в краевые синусы, а также инфаркта, преждевременной отслойки или тромбоза сосудов плаценты.
- Хроническая фетоплацентарная недостаточность. Выявляется чаще, нежели острая форма. Обычно хроническая недостаточность возникает во втором или в третьем триместре. Характеризуется преждевременным старением плаценты и отложением фибриноида (специального вещества) на поверхности ворсин, который затрудняет трансплацентарный обмен.
Хроническая плацентарная недостаточность бывает декомпенсированной, компенсированной, субкомпенсированной и критической.
Компенсированная ФПН — наиболее благоприятная форма, при которой плод продолжает полноценно развиваться. Незначительные изменения компенсируются приспособительными и защитными механизмами, которые обеспечивают прогрессирование беременности. При правильном ведении родовой деятельности и грамотно подобранной тактике терапевтического воздействия ребенок может родиться абсолютно здоровым.
Декомпенсированная фетоплацентарная недостаточность сопровождается перенапряжением и расстройством компенсаторных механизмов. Вследствие беременность не прогрессирует. Декомпенсированная недостаточность провоцирует тяжелые нарушения сердечной деятельности, отставание в развитии и гипоксию плода. Может привести к внутриутробной гибели будущего малыша.
Субкомпенсированная фетоплацентарная недостаточность характеризуется нарушением защитно-потребительских реакций, вследствие чего беременность не может протекать нормально. При этом плод значительно отстает в развитии.
Для критической фетоплацентарной недостаточности свойственны функциональные нарушения плаценты, повлиять на которые невозможно. Гибель плода при данной форме патологии неизбежна.
Учитывая характер нарушения кровообращения в плаценте, различают 4 степени ФПН:
- фетоплацентарная недостаточность 1а степени проявляется нарушением маточно-плацентарной системы и сохранением кровообращения между плацентой и плодом.
- 1б степень характеризуется плодово-плацентарной недостаточностью. При этом маточно-плацентарный обмен сохраняется.
- 2 степень ФПН сопровождается нарушением единства систем плод-плацента, матка-плацента и сохранением конечного диастолического кровотока.
- 3 степень проявляется критическим нарушением плодово-плацентарного обмена. Плацентарно-маточный кровоток может сохраняться или нарушаться.
Признаки и симптомы фетоплацентарной недостаточности
Проявления фетоплацентарной недостаточности зависят от ее формы. Хроническая компенсированная ФПН протекает бессимптомно. Состояние будущей роженицы при этом удовлетворительное и стабильное. Диагностировать данную форму патологии можно лишь путем ультразвукового исследования.
Более выраженно протекает острая и хроническая декомпенсированная фетоплацентарная недостаточность. Они сопровождаются чрезмерной активностью плода на протяжении определенного времени с последующим уменьшением его шевелений. С 28 недели гестации будущая мама должна контролировать количество движений плода (в сутки их должно быть не менее 10). Если двигательная активность меньше нормы следует проконсультироваться с доктором. Это может быть признаком фетоплацентарной недостаточности.
К дополнительным признакам декомпенсированной ФПН относятся задержка формирования плода и медленный рост живота. Выявить подобные изменения самостоятельно практически невозможно. Только врач на плановом осмотре путем проведения ряда измерительных манипуляций и клинических исследований может обнаружить патологию.
Самый опасный признак фетоплацентарной недостаточности — возникновение кровянистых вагинальных выделений. При их обнаружении следует обратиться к доктору, поскольку данный симптом указывает на преждевременную отслойку плаценты.
Возможные осложнения фетоплацентарной недостаточности
ФПН неблагоприятно отражается на состоянии будущего малыша. Расстройства плацентарных обменных процессов вызывают гипоксию плода, замедление его развития и роста. Дети, которые перенесли гипоксию и испытали фетоплацентарную недостаточность чаще болеют после рождения и больше подвержены травмам при родоразрешении.
Кроме того, ФПН влияет на состояние будущей роженицы. Патология значительно увеличивает вероятность развития позднего токсикоза, который проявляется отечностью, почечной недостаточностью и повышенным давлением. Также ухудшение работы плаценты провоцирует снижение выработки прогестерона и ХГЧ, дефицит которых может спровоцировать выкидыш или преждевременное родоразрешение.
Диагностика фетоплацентарной недостаточности
Каждое акушерское обследование в период вынашивания подразумевает измерение веса будущей роженицы, определение окружности живота и высоты маточного дна. Несоответствие полученных сведений установленным нормам, глухость тонов и изменение колебания сердцебиения, а также уменьшение числа шевелений — сигнал для проведения дополнительных клинических исследований.
Для выявления плацентарной недостаточности используется три основных методики:
- Ультразвуковое обследование. Данный диагностический метод проводится для оценки состояния плаценты (степень зрелости, расположение, толщина) и плода (соответствие темпов развития сроку вынашивания, рост, наличие патологий формирования). Также процедура позволяет измерять количество амниотической жидкости.
- Допплерометрия. Этот способ диагностики применяется для визуализации кровотока в сосудах плода и матери, что позволяет определить уровень и степень изменений в системе мать-плацента-ребенок.
- Кардиотокография (КТГ). Методика исследования сердечной деятельности плода.
Своевременная и грамотная диагностика ФПГ дает возможность вовремя распознать патологию и назначить целесообразное лечение.
Лечение фетоплацентарной недостаточности у беременных
Поскольку фетоплацентарная недостаточность при беременности может быть спровоцирована различными факторами, стандартной терапевтической схемы не существует. Лечение ФПН направлено на устранение этиологических факторов, поддержание компенсаторных механизмов и предупреждение возможных осложнений.
Компенсированная форма патологии (при отсутствии угрозы для жизни ребенка) лечится в условиях амбулатории. При остальных формах плацентарной недостаточности пациентка госпитализируется и назначается соответствующая терапия.
Основными лекарственными средствами, которые применяются при лечении фетоплацентарной недостаточности, считаются:
- вазодилатирующие препараты — назначаются для нейтрализации гипоксии плода, улучшения микроциркуляции и профилактики нарушений в плаценте;
- лекарства для понижения маточного тонуса;
- лекарственные препараты, направленные на восстановление обменных процессов в тканевых структурах;
- препараты для улучшения кровотока между плацентой и маткой.
Для восстановления нервных процессов и улучшения сна могут назначаться успокаивающие лекарственные средства. При повышенной свертываемости крови показан прием антиагрегантов.
Терапия ФПН осуществляется под контролем кардиотокографии, допплерометрии и УЗИ. Эффективность подобранного лечения зависит от срока вынашивания (на поздних сроках прогнозы лечения более благоприятны) и образа жизни будущей роженицы. Беременным с диагнозом плацентарная недостаточность нужно спать не менее 8 часов (лучше 10), избегать стрессовых ситуаций и различных раздражителей. Также следует больше гулять на воздухе и принимать поливитаминные комплексы.
Способы родоразрешения при фетоплацентарной недостаточности
Тактика родовой деятельности при ФПН зависит от результативности проводимого лечения и формы патологического процесса. При компенсированной плацентарной недостаточности женщина может родить сама. Субкомпенсированная форма ФПН чаще требует хирургического родоразрешения. При обнаружении декомпенсированной плацентарной недостаточности показано экстренное кесарево сечение.
Профилактика фетоплацентарной недостаточности
Профилактика ФПН включает следующие рекомендации:
- полноценный сон;
- здоровый способ жизни (отказ от табакокурения, употребления спиртных напитков);
- правильное и сбалансированное питание;
- прием витаминов и минералов;
- исключение стрессов, тяжелых физических нагрузок;
- терапия хронических патологий и половых инфекций на этапе планирования зачатия.
После наступления беременности важно сразу стать на учет, регулярно посещать акушер-гинеколога и проходить назначенные исследования. Это позволит на ранних стадиях обнаружить возможные отклонения и предпринять соответствующие меры.
Содержание:
Фетоплацентарная недостаточность (ФПН) — одно из наиболее часто встречающихся осложнений беременности. У 50-77% беременных женщин она становится основной причиной невынашивания, у 32% — возникает вследствие гестоза, в 25-45% случаев развивается при наличии экстрагенитальной патологии, после перенесенной вирусной или бактериальной инфекции проявляется более чем в 60% наблюдений.
Фетоплацентарная недостаточность, или плацентарная недостаточность (ПН), характеризуется морфологическими (строение), а также функциональными нарушениями в плаценте, прогрессирование которых может привести к гипоксии, задержке развития и даже к антенатальной гибели плода.
Плацента является крайне важным органом, она становится «посредником» в создании единой функциональной системы «мать-плацента-плод», и выполняет ряд жизненных функций для плода:
- Дыхательная (доставка кислорода, удаление углекислого газа);
- Питание плода и выведение продуктов обмена;
- Защитная (своеобразный барьер и фильтр, защищающий организм плода от неблагоприятного воздействия вредных факторов, попавших в материнский организм: некоторые лекарственные средства, токсические вещества, микроорганизмы);
- Гормональная (вырабатывает гормоны, необходимые для нормального течения беременности и развития плода).
опасноПри появлении ФПН все эти функции нарушаются, и возникает угроза для дальнейшего нормального протекания беременности и развития плода.
Классификация
По времени и механизму возникновения различают два вида ПН:
- Первичная (до 16 недель), связана с нарушением процессов плацентации и имплантации;
- Вторичная (после 16 недель), развивается под влиянием внешних факторов, воздействующих на плод и/или мать, в уже сформированной плаценте.
По клиническому течению ПН выделяют:
- Острая – чаще всего возникает на фоне отслойки низко или нормально расположенной плаценты. Острая ПН происходит преимущественно в родах, однако не исключается ее возникновение на любом сроке гестации;
- Хроническая – возникает в различные сроки беременности. В свою очередь ее подразделяют на:
Компенсированную форму ПН – при которой нарушаются метаболические процессы в плаценте, но кровообращение в системе «мать-плацента-плод» не нарушено. За счет компенсаторных возможностей материнского организма, плод к этим изменениям приспосабливается и не испытывает дискомфорта;
Субкомпенсированную форму ПН – в случае если причины возникновения ПН не были устранены, компенсаторные механизмы организма испытывают нагрузку и постепенно начинают истощаться, достигая следующей стадии;
Декомпенсированную форму ПН – прогрессирование патологического процесса приводит к возникновению гемодинамических нарушений в системе «мать-плацента-плод» на уровне плодово-плацентарного и/или маточно-плацентарного кровообращения.
При использовании метода допплерометрии определяют 3 степени декомпенсированной формы ФПН:
- I степень
- ФПН Iа степени – нарушение гемодинамики происходит только в маточно-плацентарном кровотоке;
- ФПН Iб степени – нарушение возникает только плодово–плацентарном кровотоке;
- II степень – происходит нарушение кровотока на двух уровнях, но они не достигают критических значений;
- III степень – уровень нарушений в плодово–плацентарном кровотоке критический, жизнь плода под угрозой.
В 60% случаев ФПН приводит к внутриутробной задержке развития плода (ЗРП), поэтому ее еще разделяют на:
- Плацентарную недостаточность с ЗРП;
- Плацентарную недостаточность без ЗРП.
Причины
Причины возникновения фетоплацентарной недостаточности носят множественный характер.
Первичная ПН возникает в результате:
- Генетических нарушений;
- После перенесенных на ранних сроках беременности бактериальных и вирусных инфекций;
- Эндокринных патологий (гормональной недостаточности яичников и др.).
Вторичная ФПН развивается в следствии:
- Первичной ПН;
- Акушерско-гинекологических заболеваний (нарушение менструального цикла, бесплодие, гестоз, невынашивание беременности, миома матки, многоплодие и т.д.);
- Экстрагенитальных заболеваний (сахарный диабет, гипертоническая болезнь, болезни крови, легких, почек);
- Врожденной и наследственной патологии у плода или матери;
- Неблагоприятных социально-бытовых факторов (возраст матери больше 30-ти или меньше 18-ти, психоэмоциональные перегрузки, тяжелый физический труд, вредные производственные условия работы, курение, употребление спиртного и наркотиков);
- Воздействия внешних факторов среды (ионизирующие излучение, применение лекарственных средств).
Наиболее значимыми факторами риска развития ФПН являются наличие экстрагенитальной патологии и гестоз, сопровождающиеся поражением сосудов.
Симптомы
ИнформацияКомпенсированная форма хронической ФПН чаще всего никак себя не проявляет. Состояние женщины удовлетворительное, нарушения в системе мать-плацента-плод можно определить лишь при проведении дополнительных исследованиях (УЗИ, допплерометрия).
Симптомы фетоплацентарной недостаточности начинают проявляться лишь при декомпенсированной форме ПН. Однако поначалу беременная может предъявлять лишь жалобы, характерные для экстрагенитальных и акушерских заболеваний, на фоне которых развивается ФПН, например, головная боль при гипертензии или отеки при гестозе. Но параллельно с этим, она может отметить, что число шевелений плода уменьшилось. Помните, что регулярные, но при этом не слишком частые шевеления плода – важный признак его состояния!
В случае если при ПН происходит внутриутробная задержка развития плода, то отмечается некоторое несоответствие высоты стояния дна матки к срокам гестации (косвенный признак), которое может быть выявлено при очередном посещении врача женской консультации.
Появление кровянистых выделений из влагалища на разных сроках беременности – опасный симптом. Он говорит о том, что произошла преждевременная отслойка плаценты, которая может привести к острой ФПН и гипоксии плода. В этом случае лучше немедленно обратиться за медицинской помощью!
Диагностика
Особое внимание необходимо уделять женщинам, входящим в группу риска по развитию ФПН. Таким беременным требуется в регулярное клиническое наблюдение. При каждом акушерском осмотре врач должен обращать внимание на прибавку в весе, измерять высоту стояния дна матки (ВДМ) и окружность живота. Несоответствие разности численного значения срока беременности и ВДМ, уменьшение числа шевелений, изменение частоты и глухость тонов сердцебиения плода является сигналом для проведения дополнительных исследований.
Определить ФПН можно при помощи 3-х основных методов:
- Ультразвуковое исследование. Этот метод позволяет оценить состояние плаценты (толщину, расположение, степень зрелости и т.д.) и плода (размеры, наличие пороков развития, соответствие темпов роста сроку гестации), а так же измерить количество околоплодных вод;
- Допплерометрия. С помощью данного метода диагностики исследуется кровоток в различных сосудах матери и плода, что позволяет точнее установить степень и уровень нарушений в системе мать-плацента-плод, а также позволяет подобрать рациональную терапию;
- Кардиотокография. Исследование, позволяющее оценить сердечную деятельность плода и косвенно судить о его состоянии.
Своевременная диагностика ФПН помогает вовремя распознать и отреагировать адекватным лечением на отклонения в развитии плода и течении беременности.
Лечение
При компенсированной форме ФПН допускается амбулаторное лечение при условии постоянного наблюдения (увеличивается число посещений в женскую консультацию). В остальных случаях необходима госпитализация. К сожалению, все существующие способы лечения не позволяют полностью восстановить нормальные функции и строение плаценты. Они лишь способствуют стабилизации процесса и предотвращают дальнейшее его прогрессирование.
ДополнительноПоскольку основной причиной развития данной патологии является нарушение кровообращения в сосудах, то все действия должны быть направлены на их устранения.
Поэтому лечить ФПН следует с использованием следующих препаратов: Трентал, Курантил, Пентоксифиллин, Эуфиллин. Для улучшения и активизации обменных процессов в тканях плода применяется Актовегин, Троксевазин. Часто ФПН сопровождается повышенным тонусом матки, для снижения его используются лекарственные средства, как Гинипрал, Но-шпа, Сульфат Магния.
Все лечебные мероприятия проводятся исключительно в стационаре, под строгим наблюдением врачей и постоянным контролем допплерометрии, УЗИ и КТГ, в течение не менее 2-х недель.
Риски и последствия
Фетоплацентарная недостаточность при беременности часто приводит к следующим осложнениям:
- Прерыванию беременности;
- Гипоксии плода;
- Задержке развития и роста плода;
- Возникает риск антенатальной (внутриутробной) гибели плода.
важноНаличие ФПН при беременности еще не означает, что ребенок родится с ЗРП или раньше срока. При небольшой степени гемодинамических нарушений в системе мать-плацента-плод, раннем выявлении и адекватном лечении – прогноз для беременности и плода благоприятный. Безусловно, при выраженных нарушениях гемодинамики, положительный исход заболевания подвергается сомнению.
Профилактика
Профилактика ФПН при беременности должна быть направленна на исключение неблагоприятных факторов риска и включать в себя:
- Ведение здорового образа жизни: полный отказ от вредных привычек;
- Полноценный сон;
- Рациональное и правильное питание;
- Прием витаминов;
- Исключение тяжелого физического труда, стрессов;
- Лечение хронических заболеваний и инфекций передаваемых половым путем на этапе планирования беременности.
ФПН – это один из наиболее часто возникающих синдромов в акушерской практике, его развитие – универсальная реакция плаценты на различные повреждающие факторы. Серьезность этих нарушений напрямую зависит от срока гестации, степени развитости плода и плаценты, состояния иммунной системы матери. Фетоплацентарная недостаточность у беременных (ФПН) – это совокупность симптомов, при которых наблюдается нарушение функции плода и плаценты.
Основными компонентами фетоплацентарной системы является кровеносная система матери, кровеносная система плода и объединяющая их плацента. Кроме того, в фетоплацентарную систему входят надпочечники матери и плода (синтезирующие предшественники стероидных гормонов плаценты), печень матери и плода (в них осуществляется метаболизм плацентарных гормонов), материнские почки (как органы, осуществляющие вывод продуктов обмена плаценты и плода).
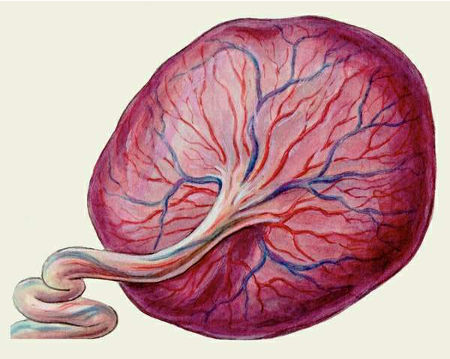
Только слаженная работа всех звеньев системы может обеспечить нормальное созревание плода, сбой в работе какого-то звена, неизбежно ведет к недостаточности всей системы, разной степени выраженности.
Оглавление
- Фетоплацентарная недостаточность при беременности – что это такое
- Классификация ФПН
Фетоплацентарная недостаточность при беременности – что это такое
При ФПН возникает нарушение транспортной, метаболической, трофической и других функций плаценты. Фетоплацентарная недостаточность у беременных – это результат органических и функциональных нарушений плаценты, возникающий при беременности на фоне неспособности плацентарной системы адаптироваться и обеспечить нормальное развитие и рост плода.
Возникает это состояние при различных патологических изменениях в женском организме, что неблагоприятно отражается на состоянии плода. Чаще всего при этом развивается гипоксия плода и его гипотрофия.
Классификация ФПН
Единой классификации фетоплацентарной недостаточности в акушерстве не существует, что связано с полиэтиологичностью состояния.
- В зависимости от времени возникновения ФПН делят:
- Первичная фетоплацентарная недостаточность – возникает на ранних сроках (в 1 триместре) беременности, на этапе эмбриогенеза, причинами патологии могут быть инфекции, экстрагенитальная патология женщины, ятрогенные факторы.
- Вторичная ФПН – возникает на фоне нормально развившейся плаценты, чаще всего как результат различных осложнений беременности.
- По клинической картине:
- острая фетоплацентарная недостаточность – чаще всего является результатом инфаркта плаценты или преждевременной отслойки, может развиться на любом сроке беременности и в родах, прежде всего, страдает газообменная функция плаценты, что приводит к острому кислородному голоданию и гибели плода;
- хроническая фетоплацентарная недостаточность – встречается значительно чаще, прогноз определяется тем, насколько фетоплацентарная система сможет адаптироваться к действию неблагоприятных факторов.
- В зависимости от тяжести ФПН:
- степень 1а – нарушены функции только артерий матки;
- степень 1б – нарушены функции артерий пуповины;
- степень 2 – наблюдаются значительные изменения и в матке, и в плаценте, однако не достигающие опасных величин;
- степень 3 – опасное нарушение плацентарного кровообращения, возможна гибель плода.
Хроническая фетоплацентарная недостаточность – что это значит
Хроническая фетоплацентарная недостаточность – это постепенные нарушения кровообращения в фетоплацентарной системе на фоне нарушенной адаптации ее к новым условиям.
Результатом являются нарушения основных функций плаценты:
- трофической;
- транспортной;
- антитоксической;
- метаболической.
Это значит, то перечисленные изменения лежат в основе патологии плода и заболеваний новорожденного.
Фетоплацентарная недостаточность: причины
Причины ФПН весьма разнообразны и многочисленны.
Практически любое неблагоприятное воздействие на организм женщины может привести к фетоплацентарной недостаточности. К развитию ФПН чаще приводит:
- Социальные факторы (пониженное питание, употребление наркотиков, алкоголя, курение, возраст).
- Причины, связанные с экстрагенитальной патологией (заболевания ССС, хронические заболевания легких, почек, сахарный диабет).
- Особенности протекания данной беременности (инфекции, гестозы, многоплодие).
- Осложненный акушерский анамнез (выкидыши, невынашивание беременности, аборты).
Признаки фетоплацентарной недостаточности
В части случаев при ФПН вообще не бывает никаких симптомов, говорящих об этой непростой патологии, но иногда можно выявить косвенные признаки фетоплацентарной недостаточности:
- Отставание скорости увеличения размеров матки в соответствии со сроком гестации. При плацентарной недостаточности нарушаются трофическая и дыхательная функции плаценты, что ведет к отставанию роста и синдрому задержки роста плода (ЗРП). Как результат – отставание прироста размеров матки.
- Уменьшение активности плода. Недостаток питательных веществ и кислородное голодание приводит к уменьшению числа шевелений плода. Женщине выявить этот симптом самостоятельно бывает очень трудно.
- Повышение АД. Беременным женщинам следует постоянно следить за АД. Гипертензия, в сочетании с периферическими отеками и появлением белка в моче, может быть признаком гестоза – тяжелой патологией беременности, который может спровоцировать фетоплацентраную недостаточность. Кроме того, гестоз может развиться на фоне ФПН. Повышение артериального давления в свою очередь также может вызывать ФПН.
- Периферические отеки – это грозный признак при беременности. Появление отеков может быть признаком преэклампсии, если беременной не будет оказана помощь, состояние может перейти в эклампсию, при которой неизбежно прерывание беременности.
- Боль в нижней части живота. Боли не являются признаком фетоплацентарной недостаточности. Однако они могут сопровождать инфекционные процессы в полости матки, повышенный тонус маточного эндометрия, тромбоз маточных артерий, а все эти состояния способны вызвать ФПН.
- Кровотечение из половых путей. Кровавые выделения из влагалища – неблагоприятный синдром на любом сроке беременности, они могут указывать на повреждение плаценты либо матки. Кровотечения могут быть причиной острой и хронической фетоплацентарной недостаточности.
Наличие хотя бы одного из перечисленных признаков – это разумный аргумент для полного обследования матери и плода на фетоплацентарную недостаточность.
Выкидыш по причине фетоплацентарной недостаточности
Выкидышем называется самопроизвольное прерывание беременности сроком до 20—22 недель (прерывание беременности сроком свыше 22 недель называется преждевременными родами). Выкидыш по причине фетоплацентарной недостаточности – событие вполне вероятное.
Недостаточность плаценты может стать причиной значительного внутриутробного страдания плода, вплоть до его смерти, что и запускает механизм спонтанного абортирования.
В ряде случаев к выкидышу могут привести следующие причины:
- повреждения в структуре генов может привести к формированию первичной ФПН и запустить механизм самопроизвольного абортирования;
- нарушения гормонального статуса во время зачатия или имплантации плодного яйца в эндометрий, может быть причиной значительных структурных нарушений плаценты и вызвать выкидыш;
- наличие акушерско-гинекологической патологии могут стать причиной патологической имплантации и привести к самопроизвольному абортированию;
- процесс имплантации плодного яйца в эндометрий – это очень сложный процесс, от его успешности зависит все дальнейшее развитие беременности, различные сбои этого процесса могут привести либо к выкидышу, либо к формированию ФПН с высоким риском абортирования в будущем;
- в основе ФПН лежит нарушение дыхательной и трофической функции плаценты, от этого в первую очередь страдает ЦНС плода, которая приводит к замедлению, а затем остановке внутриутробного развития плода, что высвобождает биологические агенты, приводящие к абортированию.
Важно! Следует помнить, что фетоплацентарная недостаточность не обязательно приводит к выкидышу. В подавляющем большинстве случаев, своевременно начатое лечение приводит к рождению здорового ребенка.
Профилактика фетоплацентарной недостаточности при беременности
Профилактика ФПН проводится в течение всей беременности и даже до ее возникновения. Профилактика фетоплацентарной недостаточности – это повышенный врачебный контроль над протеканием беременности и состоянием плода.
- Этап планирования беременности очень важен для дальнейшего нормального течения гестации. Супружеская пара должна пройти на этом этапе полное обследование, чтобы выявить все факторы риска ФПН. До наступления зачатия значительно легче пролечить хронические заболевания, минимизировать все остальные факторы риска.
- Очень важно исключить такие вредные факторы как курение (в том числе и пассивное), прием алкоголя, наркотиков, лекарственных препаратов, не назначенных врачом.
- Во время беременности женщине необходимо оберегать себя от всякого рода инфекций (в том числе и капельных), травм, переохлаждения, чрезмерных физических нагрузок. Женщине необходимо выполнять все предписания врача (своевременно и рационально питаться, отдыхать, ей должен быть обеспечен полноценный ночной сон).
- Беременная не должна игнорировать ни одно из назначенных обследований. Своевременно проходить все курсы профилактического лечения, чтобы избежать тяжелых последствий. Женщина должна знать, что все препараты, назначаемые врачом, безопасны, все они тщательно проверены и только после этого разрешены к применению у беременных (если возникают ситуации, требующие назначения какого-либо минимально опасного препарата, врач обязательно об этом скажет пациентке, объявит необходимость его назначения).
- Очень часто беременным при выявлении различных факторов, способных вызвать фетоплацентарную недостаточность, назначают Курантил – вазодилататор с миотропным действием. Курантил для профилактики фетоплацентарной недостаточности используется потому, что он положительно действует на все звенья патогенеза ФПН. Особенно хорошо зарекомендовал себя Курантил для профилактики ФПН инфекционного генеза, так как он повышает устойчивость организма к различным бактериальным и вирусным инфекциям.
Лечение фетоплацентарной недостаточности при беременности
Для корректной терапии вначале необходимо устранить причины, спровоцировавшие ФПН у беременной. Это основной принцип медикаментозной терапии.
Лечение фетоплацентарной недостаточности при беременности включает:
- Лечение причин, вызвавших ФПН. Конечно, устранить все причины, вызвавшие ФПН, не удастся (генетические дефекты, нарушение процессов имплантации, нарушение процессов формирования плаценты). Однако воздействовать на экстрагенитальную патологию женщины можно.
- Нормализацию кровообращения в плацентарной системе. Назначают препараты, предотвращающие дегенеративные изменения плаценты (Курантил).
- Препараты, усиливающие метаболизм (Актовегин).
- Для продления беременности до оптимальных сроков применяют препараты, снижающие тонические сокращения матки (Гинипрал, Но-шпу).
- Препараты, нормализующие реологические характеристики крови (Трентал, Аспирин).
- Препараты, уменьшающие психическое возбуждение (настойка пустырника, валерианы, Глицин).
Роды при фетоплацентарной недостаточности
Успешные роды при фетоплацентарной недостаточности возможны только при условии своевременной диагностики всех отклонений в развитии плода, профессиональной оценке рисков и своевременной подготовке родовых путей женщины к родоразрешению.
При ФПН в компенсированной форме, беременная может рожать обычным способом. Степень компенсации ФПН определяется путем тщательного дородового обследования, как женщины, так и плода.
При субкомпенсированной и, тем более при декомпенсированной форме ФПН, родоразрешение ведут оперативно (через кесарево сечение).
