Гистероскопия труб что это
Содержание:
Гистероскопия — один из известных методов вспомогательной репродукции. Помогает провести эффективную диагностику и избавиться от некоторых патологий. Гистероскопия при бесплодии применяется, например, перед ЭКО, так как позволяет просчитать последствия лечения либо убрать некоторые патологии.
Что такое гистероскопия
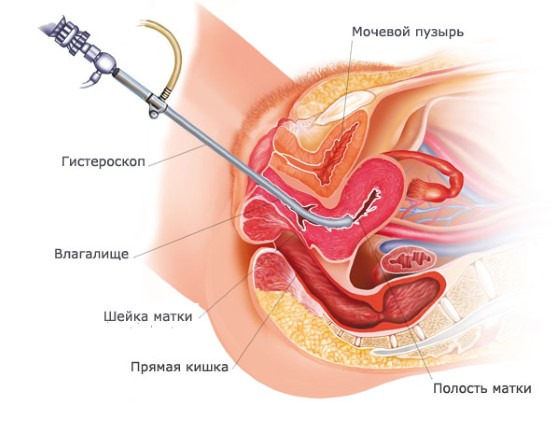
Гистероскопия представляет собой довольно неприятную, но очень нужную процедуру. Это осмотр поверхности матки при помощи специального оптического прибора. Гистероскопия перед ЭКО назначается часто.
В зависимости от случая и целей бывает:
- диагностической или «офисной»;
- контрольной, когда проверяются результаты лечения;
- хирургической (гистерорезектоскопия);
- смешанной, совмещает что-то из перечисленного выше.
Способы совершенствуются, однако сама процедура не является новой. Проводилась гистероскопия еще в XIX веке. Только тогда вместо камер использовались примитивные призмы, линзы и другие гораздо менее совершенные части конструкции. Прибор вводился под определенным углом, что позволяло рассмотреть поверхность органа.
Как выполняется гистероскопия
Сейчас применяются более совершенные методы, перед ЭКО гистероскопия является обязательной. Оборудование и способы проведения могут иметь отличия в зависимости от преследуемых целей. Используется гироскоп — узкая трубка со светодиодом и камерой, которая вводится в полость, и изображение передается на экран монитора. Картинка увеличивается при приближении к интересующему участку.
Гистероскопия перед ЭКО позволяет врачу детально и в удобной форме провести:
- исследование слизистой матки (эндометрия);
- проверить проходимость маточных труб;
- изучить малейшие особенности заболеваний гениталий.
В диагностических целях гистероскопия занимает обычно 5–40 минут. Вернуться домой можно почти сразу. Ее еще называют «офисной», так как процедура проста в проведении и доставляет минимум неудобств. Выполнять можно у гинеколога, без использования хирургического стола.
При диагностической гистероскопии применяется более тонкий прибор: меньше 3 мм. Анестезия обычно не нужна. Иногда используются успокоительные средства. Диагностика предполагает только осмотр и забор небольшого количества материала на исследование.
Дни менструального цикла обязательно учитываются: гистероскопия перед ЭКО назначается на 6–10 сутки менструального цикла. В это время стенки органа тоньше, что облегчает осмотр. На процесс овуляции гистероскопия не влияет. В этот период цикла кровопотери при операции будут меньше. Гистероскопия также является щадящим методом хирургического вмешательства.

За очень короткое время можно, например:
- рассечь спайки;
- прижечь эрозию;
- удалить полип.
Гистероскопии проводят под наркозом, поэтому эта процедура безболезненна. При проведении манипуляций применяются:
- местная анестезия: шейка матки;
- общий наркоз.
Зачем нужна гистероскопия перед ЭКО
Часто гистероскопия перед ЭКО — необходимая мера. Последствия искусственного оплодотворения без нее просчитать заранее сложно, иногда — невозможно. Может оказаться, что проводить ЭКО в принципе бессмысленно в данный период. Это не даст результата, но отнимет время, силы, пошатнет здоровье и приведет к ненужным тратам.
Решение об использовании гистероскопии перед ЭКО принимает врач, не всегда — с первого раза. Диагностика бесплодия без этой процедуры часто оказывается неполной. Проведение может помочь:
- понять причины;
- увидеть особенности нарушений: перегородок, полипов и других.
При успешном обнаружении патологии при гистероскопии бесплодие можно вылечить. Например, очень важно проверить маточные трубы на предмет проходимости. Это посредник, проводник между яичниками и маткой. Если яйцеклетка не сможет преодолеть путь, у подсаженного эмбриона не будет возможности прикрепиться. Это сводит на нет все усилия врачей и женщины.
При выявлении патологий они могут быть аккуратно и эффективно удалены. Гистероскопия важна и для периодического контроля перед ЭКО.
Показания к обследованию
Учитываются все полученные результаты анализов: общее состояние, в котором находятся яичники, матка и другие части организма. Гистероскопию нужно делать перед ЭКО или в рамках обычного планирования беременности в следующих случаях:
- когда причины бесплодия не выяснены;
- при неудачной попытке экстракорпорального оплодотворения;
- в рамках подготовки к беременности, если ранее выполнялось кесарево сечение;
- для проверок: эффективности назначения гормонов, на наличие сгустков крови после операций, при выявлении противопоказаний;
- для уточнения места, где находится спираль.
А также к показаниям для проведения гистероскопии относятся различные нарушения и болезни матки:
- эндометриоз;
- аденомиоз;
- спайки;
- расстройства слизистой;
- миома;
- нарушение менструальной функции;
- перфорации (свищи);
- полипы и другие патологии.
Что могут определить при гистероскопии
Во время прохождения гистероскопии можно найти расстройства, не выявленные на УЗИ и другими методами исследования.
- Патологии эндометрия — слизистой матки.
- Наличие маточной перегородки — аномалии, приводящей к кровотечениям, бесплодию и другим последствиям.
- Исследование позволяет оценить проводимость: насколько полость трубы матки способна пропускать яйцеклетки.
- По состоянию эндометрия судят о причинах нарушения репродуктивной функции.
- Различные образования: например, появление полипа может помешать плоду прикрепиться к стенке органа.
Есть у исследования и минусы. С помощью гистероскопии не удается найти патологии в дальних отделах маточных труб, в яичниках.
Подготовка и проведение гистероскопии
Перед проведением гистероскопии следует подготовиться. Сдаются анализы:
- кровь: общий, на гепатиты и некоторые другие;
- моча;
- мазки: из матки и цервикального канала.
Это нужно, в том числе для того, чтобы исключить аллергию и иные противопоказания. Проводится и ряд других исследований:

Нельзя пренебрегать психологической подготовкой. Простой осмотр, а тем более гистерорезектоскопия, — процедуры не из приятных, поэтому необходима дополнительная мотивация. Нужно еще раз вспомнить, для чего все это делается. Часто психологическую подготовку проводят специалисты.
Важно заблаговременно вылечить воспаление в половых органах перед ЭКО. Это нужно для того, чтобы во время проведения не занести инфекцию в матку. Врачом обычно с этой целью назначаются антибиотики. Они принимаются и после процедуры.
За неделю нужно прекратить:
- спринцевание;
- применение специальных тампонов и свечей.
Гистероскопия перед ЭКО требует еще нескольких условий, выполняемых накануне:
- нельзя есть после 18:00, перед сном можно пить;
- желательно сделать клизму.
При проведении гистероскопии в полость матки вводят газ либо специальный раствор. Под их действием стенки органа раздвигаются, и врач с помощью гистероскопа осматривает поверхность на мониторе.
Проводится в стационаре. Если это просто диагностика, контрольный осмотр, то женщину отпускают через несколько часов. При осуществлении операции, например, прижигания, придется подождать 1–2 дня.
Как вести себя женщине после процедуры
Для удачного проведения циклов ЭКО и сохранения здоровья важно восстановиться. Для этого после гистероскопии необходимо.
- Забыть про бани и сауны, горячие ванны, а также — про пруды, бассейны. Это нужно для того, чтобы обезопасить себя от перегрева и возможных инфекций.
- Минимум 2–3 недели воздерживаться от занятия сексом. Серьезные физические нагрузки стоит исключить на тот же срок.
- Повышенное внимание — гигиене, особенно — половых органов. Нужно отслеживать подозрительные выделения. Иногда возможны зуд, покраснение, сыпь. При обнаружении следует зайти к врачу.
- Пунктуально принимать прописанные лекарства, вплоть до процедуры ЭКО. Например, если выявили нарушения эндометрия, назначаются соответствующие препараты улучшения состояния слизистой.
После проведения гистероскопии обычны кровяные выделения. Не нужно волноваться если:
- они происходят в течение 3 суток;
- кровь заполняет одну прокладку в час.
При невыполнении этих условий необходимо срочно обратиться за медицинской помощью. Например, при обильном выделении возможно внутреннее кровотечение.

Насчет сроков — бывают исключения. Они могут быть продолжительнее, до семи суток, если осуществлялись:
- выскабливание для диагностики;
- некоторые операции.
Однако выделения крови все равно должны заполнять максимум одну прокладку в час. Если больше — нужно немедленно к врачу. Боль в низу живота — как правило, норма. По отзывам, напоминают ту, что возникает во время месячных. Иногда для снижения ощущений специалистами назначаются обезболивающие. Спустя 4–5 дней она должна уйти. Если этого не произошло, следует посетить гинеколога.
Женщина должна проверять температуру. Озноб, слабость — тревожные признаки.
Когда можно делать ЭКО после гистероскопии
ЭКО после гистероскопии проводится в каждом случае по-разному. Сроки зависят от полученной информации. Может понадобиться лечение:
- медикаментозное: борьба с воспалением, улучшение гормонального фона;
- хирургическое: удаление образований и другие манипуляции.
Если все хорошо изначально, цикл искусственного оплодотворения иногда начинают уже спустя 10 дней после гистероскопии. При проведении подготовки, лечения процесс затягивается. В итоге помещение эмбрионов в полость матки иногда может произойти лишь через полгода. Например, при выскабливании нужно 3–6 месяцев для восстановления слизистой.
Для проверки состояния назначают УЗИ, иногда — повторную гистероскопию. Если все в норме, готовиться к ЭКО начинают после окончания месячных.
Более позднее искусственное оплодотворение может стать эффективнее. Повреждение эндометрия во время процедуры побуждает слизистую к активному росту. В итоге качество поверхности матки становится лучше. В итоге эмбриону проще прикрепиться.
Противопоказания
Гистероскопия — внутриматочное вмешательство, поэтому противопоказания здесь будут следующими:
- воспалительные процессы в половых органах;
- беременность;
- маточное кровотечение;
- неподходящее состояние некоторых органов: сердца, почек, печени;
- патологии матки: стеноз, рак шейки;
- результаты мазков: III–IV степень чистоты;
- любые болезни инфекционного характера: грипп, воспаление легких, пиелонефрит;
- менструация (недостаточная видимость).
Причем все они могут быть разбиты на две группы:
Маточное кровотечение принадлежит ко второму типу. Относительные противопоказания не имеют характер жестких ограничений. Иногда ситуация меняется либо есть возможность «обойти» запрет. Например, в случае с маточным кровотечением используется немного другой гироскоп, оснащенный двумя каналами. Требуется иная тактика исследования, применение подходящих медикаментов.
Другой пример — рак или стеноз шейки. Провести можно, но не следует расширять цервикальный канал. Для уменьшения повреждений используется фиброгистероскоп — «офисный» вариант.
Абсолютные противопоказания имеют категоричный характер, исключений обычно не делается.
К ним относится, например, наличие инфекций, особенно — в половых органах. Это объясняется опасностью передачи в матку, брюшную полость. Исключение — пиометра, так как, по мнению некоторых врачей, причиной могут быть и полипы. Хотя перед проведением необходим курс лечения для борьбы с воспалением.
Беременность относят к противопоказаниям из-за риска ее прерывания. Однако и здесь возможны исключения для осмотра плода. Все зависит от квалификации врача и конкретного случая.
Гистероскопия: что это за обследование?
Гистероскопия – это лечебно-диагностический метод исследования, помогающий визуализировать цервикальный канал, полость матки, устья маточных труб. Гистероскопия позволяет также произвести забор тканей для гистологического исследования и лечебные мероприятия.
Для проведения манипуляции используется гистероскоп. Это оптический прибор, оснащенный видеокамерой и подсветкой. Выделяют 2 типа гистероскопов: жесткие и гибкие (амбулаторные, офисные). Современные гистероскопы имеют видеокамеру, изображение подается на монитор. При необходимости ход обследования записывается на цифровой носитель.
Отдельно выделяют гистерорезектоскопию – метод, позволяющий выполнять хирургические манипуляции с помощью электродов в полости матки. В зависимости от задачи гистероскопия делится на диагностическую и хирургическую (лечебную). Это деление условно, так как при проведении обследования можно перейти к лечебным манипуляциям. Лечебная гистероскопия всегда начинается с тщательного осмотра.
Как делают гистероскопию?
Гистероскопию проводят обычно в первой половине цикла, когда физиологически эндометрий (слизистая оболочка матки) тонкий. Это обеспечивает лучшую визуализацию патологических очагов. Однако иногда процедура назначается во второй фазе цикла с целью определения состояния эндометрия в те дни, когда должна произойти имплантация эмбрионов. Оптимальный день цикла определяет лечащий врач-гинеколог.
Амбулаторная гистероскопия не требует обезболивания и специально оборудованного помещения, т.к. диаметр гистероскопа всего 1,3-3 мм. Доктор вместе с пациенткой видит изображение на мониторе, одновременно определяя дальнейшую тактику. Но ценность данного метода ограничена, т.к. нет возможности провести немедленную хирургическую коррекцию выявленных проблем. Кроме того, угол обзора у офисного гистероскопа намного меньше, что затрудняет проведение полноценного осмотра полости матки.
Жесткие гистероскопы имеют несколько больший диаметр, поэтому в них используется более совершенная оптика. Исследование проводится под кратковременным общим наркозом, у пациентки не возникает каких-либо неприятных ощущениий. Процедура занимает, как правило, не более 15 минут. Для лучшей визуализации полости матки используют ее расширение стерильной жидкостью или газом.
При выполнении хирургической гистероскопии через канал гистероскопа в матку вводят необходимые инструменты: биопсийные или захватывающие щипцы, ножницы для иссечения полипа, электроды для электро- и лазерной хирургии.
Показания к проведению гистероскопии
Гистероскопия позволяет поставить точный диагноз и провести лечение заболеваний полости матки.
Гистероскопия показана в следующих случаях:
|
|
|
|
Помимо этого, показания для проведения гистероскопии могут быть выявлены при проведении УЗИ:
- полип эндометрия;
- гиперплазия эндометрия;
- хронический эндометрит;
- несоответствие эндометрия дню менструального цикла;
- внутриматочные синехии (перегородки, сращения);
- подозрение на деформацию полости матки миоматозным узлом;
- выраженный аденомиоз (эндометриоз тела матки);
Также во время гистероскопии можно оценить состояние рубца на матке при подготовке к беременности и проконтролировать эффективность гормональной терапии патологии эндометрия.
Манипуляциями, проводимыми во время хирургической гистероскопии , являются:
- полипэктомия;
- миомэктомия узла небольшого размера, расположенного непосредственно со стороны полости матки;
- рассечение внутриматочных синехий;
- удаление внутриматочной спирали, если отсутствует возможность извлечь спираль с помощью нитей;
- лечебно-диагностическое выскабливание полости матки.
Весь материал, удаленный при проведении гистероскопии , подлежит гистологическому исследованию для определения точного диагноза.
Противопоказания
Гистероскопию не проводят женщинам, у которых имеется:
- прогрессирующая беременность;
- острый воспалительный процесс половых органов;
- рубцовые изменения, сопровождающиеся стенозом цервикального канала, препятствующие введению гистероскопа;
- обильные кровянистые выделения из полости матки;
- острые инфекционные заболевания или хронические заболевания в стадии обострения.
Подготовка к гистероскопии
К проведению гистероскопии , как к любому медицинскому вмешательству, необходимо готовиться, получить консультацию врача-гинеколога по выяснению показаний и противопоказаний к манипуляции. Соблюдение этих правил позволит минимизировать риск развития нежелательных реакций и осложнений.
Перед процедурой доктор назначает исследования:
|
|
За сутки до манипуляции запрещается проведение спринцеваний, введений лекарственных средств во влагалище без рекомендаций лечащего гинеколога. Вечером накануне выполнения гистероскопии рекомендуется принять легкий ужин, в день исследования нельзя есть и пить.
Как проводят гистероскопию в Центре ЭКО Виталис
Мы проводим процедуру с использованием немецкого оборудования Karl Storz. Компания много лет занимает лидирующие позиции в производстве эндоскопического оборудования. Изделия отличаются высоким качеством, надежностью, безопасностью — именно поэтому мы и остановили выбор на гистероскопах Karl Storz.
Что мы еще отметили в процессе работы с аппаратами этой марки?
- Изображение отличного качества, что облегчает диагностику и точность манипуляций при хирургической гистероскопии .
- Специальная атравматичная форма приборов отвечает за безопасное введение инструмента в цервикальный канал. Нет необходимости проводить анестезию, даже если используется жесткий гистероскоп: осмотр и так безболезненный.
- Прибор позволяет использовать одновременно и операционные инструменты, что удобно в ситуациях, когда во время осмотра нужно взять материал для биопсии или провести резекцию полипа. Это исключает повторную процедуру: сделали осмотр, и тут же выполнили все необходимые манипуляции.
- Гистероскоп компактный: специалисту не нужно отвлекаться, чтобы поправлять инструменты во время осмотра, поэтому процедуру он проводит быстро.
Что происходит после процедуры?
Гистероскопия не требует длительной госпитализации в стационар. После процедуры женщина находится в клинике 2-3 часа, после чего выписывается домой. В течение 1-2 дней пациентку могут беспокоить тянущие боли внизу живота, 3-4 дня наблюдаются незначительные кровяные выделения. В это время не рекомендуется принимать горячие ванны, использовать тампоны. Необходимо соблюдать личную гигиену, избегать тяжелых физических нагрузок, переохлаждений. Врач-гинеколог может также прописать половой покой на 2-4 недели.
Осложнения после гистероскопии матки
Гистероскопия относится к малоинвазивным безопасным методикам. Однако, как и после любого вмешательства, в редких случаях возможно развитие осложнений (вероятность развития не превышает 1%).
К осложнениям, развивающимся после проведения процедуры, относят:
- обильные кровотечения;
- гематометра – скопление крови в полости матки;
- развитие воспалительных процессов в полости матки;
- обострение хронических инфекционных заболеваний половых органов, не выявленное до проведения процедуры;
- образование синехий.
Чтобы избежать развития осложнений, пациентке необходимо пройти тщательное обследование перед проведением процедуры. Кроме того, основным в профилактике осложнений является высокая квалификация врача, проводящего гистероскопию — манипуляция должна быть проведена максимально бережно и аккуратно. В этом случае вероятность осложнений будет сведена к нулю.
Рекомендации от наших врачей
Любая манипуляция – это стресс для женщины. Если ваш акушер-гинеколог назначил гистероскопию , не переживайте. Подробно расспросите доктора о том, как будет проходить процедура, как лучше к ней подготовиться. Соблюдайте все предписания лечащего врача. Специалисты нашей клиники всегда доброжелательно проконсультируют и развеют ваши сомнения. Вы всегда можете напрямую связаться с вашим врачом нашей клиники по электронной почте и задать волнующий вас вопрос.
Гистероскопия матки: удаление полипа
Полип эндометрия – это доброкачественное локальное разрастание тканей эндометрия. Относится к гиперпластическим процессам. Причинами формирования полипов являются гормональные нарушения (повышение уровня эстрогенов), аборты, выкидыши, хронические воспалительные заболевания репродуктивной системы женщины. Заподозрить полип эндометрия можно при проведении ультразвукового сканирования.
«Золотым стандартом» в диагностике и лечении полипов эндометрия является гистероскопия. Полипэктомия – операция удаления полипа, проводится путем откручивания его под контролем гистероскопа. Ложе полипа прижигают жидким азотом или электрическим током.
После удаления полипа полученный материал отправляют на патогистологическое исследование, помогающее поставить морфологический диагноз, изучить клеточный состав полипа и определить дальнейшую лечебную тактику.
 Одним из основных диагностических моментов при определении бесплодия является проходимость маточных труб. Этот тест включен в обязательную ключевую пятерку способов обследования при бесплодии, помимо осмотра на кресле, а также ультразвукового, инфекционного и гормонального исследования.
Одним из основных диагностических моментов при определении бесплодия является проходимость маточных труб. Этот тест включен в обязательную ключевую пятерку способов обследования при бесплодии, помимо осмотра на кресле, а также ультразвукового, инфекционного и гормонального исследования.
У каждой второй пациентки, которая лечит бесплодие, обнаруживается спаечный процесс в малом тазу или нарушения в работе маточных труб.
Содержание статьи:
Диагностика проходимости маточных труб
 Маточная труба – это, в первую очередь, своеобразный проводник яйцеклетки от яичника к матке. Для оценки качества этой транспортной функции маточных труб сегодня существует немало методов, и в отдельных случаях проходимость маточных труб поддается восстановлению. Основными методами для определения качества этой функции являются:
Маточная труба – это, в первую очередь, своеобразный проводник яйцеклетки от яичника к матке. Для оценки качества этой транспортной функции маточных труб сегодня существует немало методов, и в отдельных случаях проходимость маточных труб поддается восстановлению. Основными методами для определения качества этой функции являются:
- Анализ на определение уровня антител к хламидиям (в крови);
- Сбор анамнеза;
- Гидросонография;
- Гистеросальпингография;
- Лапароскопия;
- Гистероскопия.
Гистеросальпингография
 Данное исследование проводят в фолликулярную фазу цикла на рентген-аппарате. Оно позволяет определить:
Данное исследование проводят в фолликулярную фазу цикла на рентген-аппарате. Оно позволяет определить:
- Наличие патологий эндометрия (состояние полости матки);
- Проходимость маточных труб;
- Присутствие пороков развития (седловидная или двурогая матка, внутриматочная перегородка и пр.).
При данном виде диагностики возможны и ложноположительные, и ложноотрицательные результаты. В сравнении с лапароскопией несовпадения составляют от пятнадцати до двадцати пяти процентов. Поэтому метод ГСГ считается менее информативным исследованием маточных труб, чем хромосальпингоскопия и лапароскопия.
Как проходит исследование:
- В канал шейки матки пациентке вводится катетердо полости матки;
- Полость матки через катетер наполняется контрастным веществом (вещество, в случае проходимости труб, попадает в полость малого таза);
- Делаются снимки. Один (в начале процедуры) для оценки формы маточной полости, четкости ее контуров, наличия патологии и проходимости труб. Второй – для оценки формы труб и характера распространения жидкости в мало-тазовой полости.
Преимущества гистеросальпингографии:
- Не требуется обезболивание;
- Возможно амбулаторное проведение процедуры;
- Неинвазивность метода (нет проникновения инструментов в брюшную полость);
- Хорошая переносимость (дискомфорт равен установке внутриматочной спирали);
- Нет осложнений.
Недостатки гистеросальпингографии:
- Неприятная процедура;
- Облучение органов малого таза;
- После процедуры следует тщательно предохраняться в течение менструального цикла;
- Отсутствие стопроцентной уверенности в проходимости труб.
Гидросонография
 Широко используемая методика, позволяющая проводить исследование с контрастированием. Высокочувствительная, легко переносимая процедура, которая дает множество ценной информации.
Широко используемая методика, позволяющая проводить исследование с контрастированием. Высокочувствительная, легко переносимая процедура, которая дает множество ценной информации.
Как проходит исследование:
- Пациентке, лежащей на гинекологическом кресле, проводится осмотр для уточнения стороны отклонения матки;
- Вводятся зеркалаво влагалище, после чего шейка матки подвергаетсяобработке;
- В полость матки вводится тонкий катетердля исследования канала шейки матки;
- На конце катетера, после его введения, раздувается баллончик для исключения выпадения катетера из маточной полости;
- Во влагалище вводится УЗИ-датчик(вагинальный);
- Через катетер вводится теплый физраствор, после чего жидкость поступает по фаллопиевым трубам.
Преимущества гидросонографии:
- Отсутствие рентгеновского облучения;
- Возможность проведения исследования в режиме реального времени;
- Более четкое выявление гидро- или сактосальпинксов;
- Более легкая переносимость процедуры, чем при ГСГ;
- Данная методика безопасна, в отличие от ГСГ, после которого следует тщательно предохраняться.
Недостатки гидросонографии:
- Низкая точность результатов в сравнении с ГСГ
Лапароскопия
 Лапароскопия — современный метод хирургической операции для осмотра органов изнутри без разреза и с помощью гастроскопа (лапароскопа). Выполняется для диагностики заболеваний и исследования органов малого таза и брюшной полости, а также для хирургического лечения.
Лапароскопия — современный метод хирургической операции для осмотра органов изнутри без разреза и с помощью гастроскопа (лапароскопа). Выполняется для диагностики заболеваний и исследования органов малого таза и брюшной полости, а также для хирургического лечения.
Показания для лапароскопии:
- Бесплодие в течение года (при условии половой постоянной жизни без использования контрацептивов);
- Гормональная патология;
- Опухоли яичников;
- Миома матки;
- Подозрение на спаечный процесс или эндометриоз;
- Эндометриоз брюшины (придатков);
- Синдром поликистозных яичников;
- Добровольная стерилизация (перевязка труб);
- Подозрение на апоплексию яичника;
- Подозрение на внематочную беременность;
- Подозрение на перекрут опухолевой ножки яичника;
- Подозрение на перфорацию матки;
- Подозрение на разрыв пиосальпинкса (или кисты яичника);
- Потеря ВМС;
- Острый сальпингоофорит при отсутствии результатов от консервативной терапии в течение 1-2 суток.
Преимущества лапароскопии:
Преимущества процедуры бесспорны при необходимом опыте и квалификации специалистов.
- Малая травматичность (снижение болей после операции);
- Быстрое восстановление (один-два дня) физических функций;
- Сниженный риск образования спаек после операции;
- Короткий период нахождения в стационаре;
- Преимущество в косметическом смысле: менее заметные следы от проколов (5-10 мм) в сравнении с рубцами после открытых операций;
- Снижение риска развития грыж после операции, благодаря отсутствию широкого рассечения тканей;
- Рентабельность (несмотря на более высокую стоимость операции), благодаря экономии медикаментов, уменьшении сроков реабилитации и госпитального периода.
Недостатки лапароскопии:
- Высокая стоимость инструментов и технического оснащения для проведения операции;
- Возможные специфические осложнения (нарушения функций сердечно-сосудистой системы, легочной и пр.);
- Не все специалисты обладают достаточным опытом для проведения данной операции;
- Риск повреждения анатомических структур (при отсутствии у врача должной квалификации и опыта).
Гистероскопия
 Данная процедура – один из самых точных методов визуального обследования состояния маточной полости с помощью гистероскопа, благодаря которому можно выявить внутриматочные различные заболевания.
Данная процедура – один из самых точных методов визуального обследования состояния маточной полости с помощью гистероскопа, благодаря которому можно выявить внутриматочные различные заболевания.
Особенности процедуры:
- Медленное введение гистероскопа;
- Исследование с его помощью канала шейки матки, самой полости и всех стенок матки;
- Осмотр областей устьев обеих маточных труб, с исследованием окраса, толщины и равномерности эндометрия.
Преимущества гистероскопии:
- Широкие возможности для диагностики, благодаря осмотру органов изнутри;
- Возможность постановки точного диагноза;
- Возможность обнаружения скрытых заболеваний;
- Возможность проведения биопсии (для определения присутствия раковых клеток или характера опухоли);
- Возможность проведения операций по удалению опухолей, миом, очагов эндометриоза, сохранив при этом репродуктивные свойства матки;
- Возможность своевременной остановки кровотечения и сохранения важных органов во время операции, а также наложения микро-швов;
- Безопасность для соседних органов;
- Минимальный риск последующих осложнений;
- Возможность для регулярного контроля над развитием заболеваний;
- Возможность проведения щадящего аборта, безопасного для последующей беременности;
- Эстетика (отсутствие шрамов).
Недостатки гистероскопии:
- Ограниченность действия. С помощью гистероскопии можно эффективно решать задачи, связанные с заболеваниями шейки матки и самой матки. Другие же органы репродуктивной системы данным методом не решаются, для них предусмотрена лапароскопия.
Отзывы женщин:
Делала лапароскопию пару лет назад. Из плюсов: быстро восстановилась, рубцов – минимум, реабилитация тоже быстрая. Из минусов: очень дорого, и образовались спайки. Предварительно ставили первичное бесплодие и эндометриоз, отправили на лапароскопию… А мне очень хотелось карапузика. Так что пришлось согласиться. Первый день сдавала анализы, на второй – уже операция. Сорок минут делали, наркоз — общий. Болей после операции почти не было, так – тянуло чуть-чуть, и все. Выписали через пару дней, дали ценные указания, видео показали с операцией. 🙂 Что тут сказать… А что тут говорить, если сегодня моему карапузику уже годик. 🙂 В общем, те, кто собираются на эту операцию – не бойтесь. А деньги – ерунда, когда такая цель. 🙂
Лариса:
Лапароскопию пришлось делать около десяти лет назад. В принципе, в себя приходишь весьма быстро, ходить начинаешь тоже быстро. Сначала на УЗИ нашли кисту яичника, поставили эндометриоз предположительно. Все прошло нормально. Когда начали зашивать, я проснулась. 🙂 Разрезы небольшие, почти не болело, на второй день к вечеру уже спокойно вставала. От наркоза и то тяжелее было, голова кружилась. 🙂 В общем, лучше конечно, вообще не делать операции. Но эту я пережила нормально. 🙂
Ольга:
А мне гистероскопию делали. Что хорошо – под местной анестезией, и диагностика четкая. По результатам УЗИ нашли полипы эндометрия и уговорили на удаление, чтобы я смогла потом родить нормально. Сказали, что процедура – одна из самых щадящих. Не хотелось выскабливать матку, как при аборте, поэтому согласилась. Все не так получилось, как обещали. Наркоз я себе выпросила спинальный, местный не дали. Короче, оказалось, что гистероскоп у них диагностический, в итоге они скоблили меня наощупь практически. Результатом расстроена. Так что узнавайте заранее, каким аппаратом собираются делать гистероскопию. Чтобы потом без последствий, и сразу все лишнее максимально щадяще удалить.
Юлия:
У меня гистероскопия прошла без шума и пыли. 🙂 Делала в возрасте 34 лет. Дожила вот и до такого… 🙂 После чтения интернета чуть в обморок не упала, страшно было идти на операцию. Но прошло все хорошо. Подготовка, наркоз, проснулась, сутки в больнице, потом домой. 🙂 Не было боли, не было кровотечений, и главное – теперь можно думать о втором малыше. 🙂
Ирина:
Решила поделиться своим опытом ГСГ. 🙂 Вдруг, кому полезно будет. 🙂 Боялась страшно. Особенно начитавшись комментов в сети про эту процедуру. Заняла она, кстати, не больше 20 минут. При вводе наконечника в матку было жутко неприятно, а когда раствор вводили – ничего не ощущала. Ждала, что вот-вот брякнусь в обморок от боли. 🙂 Пока доктор не сказал – глядите на монитор, у вас все в порядке. 🙂 Продувание воздухом – тоже, в принципе, без ощущений. Вывод: ничего не бойтесь, все будет хорошо. Исследование очень важное, оно имеет смысл.
