Гной в спермограмме
Содержание:
При планировании беременности зачастую только женщины проходят обследование, в то время как мужчины уверены, что здоровы. Но мужское бесплодие тем и опасно, что проходит без симптомов. Репродуктивная функция мужчины во многом зависит от спермы. Ее количество и качество определяет шансы на успешное зачатие и развитие плода. В этой статье подробно опишем патологию под названием пиоспермия.

Для изучения спермы существует такой анализ, как спермограмма. Он позволяет определить наличие лейкоцитов в семенной жидкости. Если обнаруживается более 1 млн лейкоцитов в 1 мл спермы, можно говорить о воспалении. В таком случае врач ставит диагнозом лейкоцитоспермию. Если помимо этого в сперме присутствует гной, диагнозом будет пиоспермия.
Гной в сперме появляется из-за типичных и нетипичных воспалительных процессов. Примечательно, но такое осложнение, как пиоспермия, возникает на самых поздних стадиях воспаления, но зачастую это первый симптом заболевания, которое стало причиной.
Так как гной влияет на качество спермы, могут возникнуть трудности при зачатии ребенка. Сперматозоиды становятся менее активными, что напрямую влияет на возможность зачать здорового ребенка. Однако шансы все-таки есть и гной не делает мужчину бесплодным.
Типы заболевания и причины
Пиоспермию делят на такие типы:
- истинная (зеленоватый оттенок спермы, неприятный запах);
- ложная (без подобных симптомов, ведь гной попадает из мочевого канала).
Факторов, которые провоцируют пиоспермию, много:
- простатит (воспаление предстательной железы);
- эпидидимит (воспаление придатка яичка);
- орхит (поражение яичек);
- везикулит (поражение семенных пузырьков);
- туберкулез простаты в сочетании с туберкулезом яичек;
- инфекции, которые передаются половым путем ( ИППП ).

Симптомы пиоспермии
Признаком пиоспермии будет обнаружение в сперме погибших лейкоцитов, либо уровень живых будет в разы превышен. Такие результаты анализов говорят о наличии серьезной болезни, которая имеет воспалительный характер и локализуется в мочеполовой системе мужчины.
Главными внешними признаками пиоспермии являются цвет (серый, зеленый или желтый) и запах спермы. Для заболевания характерны и другие симптомы:
- отечность в паху;
- боль в тазовой области;
- боль при мочеиспускании и семяизвержении;
- воспаление мошонки;
- трудности с эрекцией.
На поздней стадии воспалительного процесса могут возникать головные боли, повышаться утомляемость, температура достигнет субфебрильных значений. Иногда у мужчины диагностируют симптомы интоксикации (боль в ногах и спине, высокая температура).
Сгустки гноя в сперме и ухудшение ее качества являются единственными внешними признаками пиоспермии. Источником воспаления и, соответственно, гноя могут быть придатки яичек, уретра, предстательная железа или семенные пузырьки. Воспаление появляется в каждой области по разным причинам.
Пиоспермия и зачатие
Все заболевания, вызывающие пиоспермию, объединяет лишь то, что в сперме содержатся вредоносные микроорганизмы. Они угнетают сперматозоиды, повышают риск возникновения патологий и снижают фертильность. Такие изменения только затрудняют зачатие, но не отменяют его.
Гной содержит микроорганизмы, которые снижают активность сперматозоидов, а токсины провоцируют изменения половых клеток мужчины. Эти токсины негативно влияют не только на подвижность половых клеток мужчины, но также на другие их характеристики. Гной заставляет сперматозоиды превращаться в патологические клетки. Оплодотворение измененной клеткой приведет к аномальному развитию беременности.
Именно поэтому врачи не рекомендуют пытаться зачать ребенка при активной пиоспермии. Нужно пройти грамотное обследование, найти причину и пройти курс лечения, назначенный лечащим врачом по результатам анализов.
На этот период исключаются все половые контакты. Искусственное оплодотворение также откладывается до полного выздоровления мужчины. Дело в том, что поврежденные сперматозоиды могут помешать здоровой беременности. Патологии спермы становятся причиной выкидыша или замедления развития плода.
Чтобы получить разрешение врача на искусственное оплодотворение методом ЭКО или ИКСИ, нужно вылечить пиоспермию. Перед ЭКО и ИКСИ нужно проходить дополнительное обследование и повторный анализ спермы.
Оставить проблему без внимания, значит спровоцировать бесплодие. Длительный воспалительный процесс оказывает пагубное влияние на половые органы, и вызывает массу сопутствующих проблем. Лучше вовремя обратиться к врачу, чем заниматься самолечением.

Диагностика
При возникновении любого симптома из списка нужно обращаться к врачу. Пиоспермия является воспалением, которое нужно своевременно лечить. Врач изучит анамнез и жалобы, проведет осмотр, а также направит на спермограмму. Этот анализ позволяет подтвердить наличие гноя в сперме.
Так как пиоспермия является осложнением другого заболеваниям, при обнаружении гноя нужно диагностировать первопричину. Для этого определяют уровень чувствительности спермы к антибиотикам, проверяют наличие ИППП, изучают мочеполовую систему при помощи УЗИ . Если пациент сомневается в результатах анализов, он может сдать их в независимой лаборатории еще раз.
Данная необходимость обусловлена с тем, что пиоспермия может быть ложной или сочетаться с другими опасными заболеваниями, связанными с изменением спермы (гемоспермия, олигоспермия).

Лечение
Чтобы приступить к лечению пиоспермии, нужно выявить причину патологии и провести тщательное обследование. Поэтому схема лечения для каждого пациента будет отличаться.
Для устранения воспалительного процесса применяют антибактериальные и противовоспалительные препараты (тринефрон, ципролет). При патогенной флоре назначают антибиотики направленного действия, а при не идентифицированной препараты широкого спектра действия. Возможно комбинирование этих групп медикаментов. При грибковой инфекции нужны антимикотики.
Для усиления репродуктивной функции часто прибегают к физиотерапии. Процедуры помогают улучшить приток крови к половым органам, поспособствуют быстрому лечению воспалительного процесса. Пиоспермия на начальной стадии лечится довольно оперативно, поэтому ждать зачатия придется недолго.
Хорошей профилактикой вирусных инфекций является озонотерапия. Метод заключается в обработке органов мочеполовой системы озоном через специальный прибор (озонатор). Озонотерапия рекомендована тем, кто желает активизировать репродуктивную функцию.
Дополнительно врач может назначить витамины, которые будут полезны и поспособствуют укреплению мужского организма. Это вещества групп А, В и С. Для улучшения фертильности можно принимать препараты растительного происхождения.
Обязательна терапия после антибиотиков с иммуномодуляторами. Они укрепят иммунитет и восстановят микрофлору, а это очень важно, ведь пиоспермия развивается на фоне сбоя защитной функции организма. Стоит помнить, что многие воспаления могут рецидивировать, поэтому профилактика необходима.
Пиоспермия является корнем относительного бесплодия, а это значит, что с лечением болезни репродуктивная функция восстановится. По результатам повторной спермограммы можно будет увидеть улучшение показателей эякулята.
Если опоздать с обращением к больницу, можно услышать и неутешительный диагноз – абсолютное бесплодие.

Профилактика
Хорошей профилактикой пиоспермии будет использование барьерных контрацептивов при сексуальном контакте с малознакомым человеком. Таким образом мужчина защитит себя от многих инфекций, которые могут спровоцировать пиоспермию.
Все воспалительные заболевания нужно вовремя лечить. Однако из-за того, что воспаления у мужчин проявляются поздно, нужно посещать врача минимум 2 раза в год. На одном из приемов он может выявить начальную стадию воспаления, и тогда лечение пройдет быстрее. При наличии хронических болезней мочеполовой системы нужно совершать профилактику от рецидивов.
При всем этом врачи рекомендуют воздержаться от попыток зачать ребенка и пользоваться контрацептивами даже при контакте с постоянным партнером. Для полной уверенности в том, что плод будет зачат правильно и развитие пройдет успешно, следует дождаться полного выздоровления мужчины.
Пиоспермия – появление в сперме лейкоцитов в повышенном количестве — маркеров воспалительного процесса. Это свидетельствует о том, что в каком — либо органе мужско половой системы идет патологический процесс. Семенная жидкость при этом, в зависимости от микробной флоры, приобретает желтоватый или зеленоватый цвет, с неприятным запахом. Сперма может быть изменена диффузно, а может иметь вкрапления гноя, состоящие из склеенных лейкоцитов и бактерий.
Пиоспермия не является самостоятельным диагнозом, она сопровождает целый ряд патологий урогенитального тракта.
Пиоспермия бывает истинной и ложной. При истинной форме сперма однородно перемешана с гноем, а при ложной скопление лейкоцитов попадает в нормальный эякулят из воспаленной уретры.
Патологический процесс выявляется случайно в 80% случаев.
Откуда гной попадает в сперму
В сперме появляются лейкоциты, когда воспалительный процесс (специфической или неспецифической этиологии) затрагивает следующие органы:
• семенные пузырьки – везикулы,
• предстательную железу,
• мочеиспускательный канал,
• яички, придатки яичка.
Отметим, что в каком бы органе не локализовалась патология, на спермограмме это отражается самым негативным образом: нарушается морфология сперматозоидов и способность к активному поступательному движению. Вышеперечисленное приводит к утрате оплодотворяющей способности (бесплодию). Посткоитальный тест, как правило, отрицательный: мужские половые клетки гибнут в шеечной слизи.
Помимо всего, неполноценный сперматозоид либо не оплодотворит яйцеклетку, либо значительно повышается вероятность аномалий развития плода, генных мутаций, замершей беременности и выкидыша.
Лечение всегда назначает врач, после проведенного обследования и установления причины.
Как заподозрить патологию в сперме

Для того чтобы дать визуальную оценку семенной жидкости, проведите кондом – тест (семяизвержение в презерватив). Обратите внимание на следующие факторы:
• уменьшение объема,
• изменение консистенции, цвета,
• появление неприятного запаха, вкраплений.
Дополнительно должно насторожить:
• отсутствие беременности у партнерши при регулярной половой жизни без средств контрацепции,
• персистирующие инфекции в паре: частые рецидивы молочницы, кольпита у партнерши.
Все эти факторы являются поводом для исследования спермограммы.
Отметим, что воспаление любого органа мочеполовой сферы у мужчины имеет свои симптомы, и в 20-25% при пиоспермии они присутствуют. Степень выраженности напрямую зависит от тяжести, длительности и распространенности воспалительного процесса.
Какие заболевания приводят к пиоспермии и симптомы
Клиника разнится в зависимости от возбудителя. Если своевременно патология не была выявлена, острый процесс переходит в хронический, при котором единственной жалобой пациента будет отсутствие планируемой беременности у партнерши.
В острый период присутствуют все признаки уретрита: выделения из уретры любого характера, зуд, учащенное мочеиспускание, неприятные ощущения во время сексуального контакта, стертость оргазма.
• Туберкулез органов мочеполовой системы у мужчины
Воспаление в этом случае специфическое, вызванное туберкулезной палочкой (микобактерией Коха). Клинические проявления зависят от пораженного органа. Из общих симптомов отмечают слабость, снижение массы тела, плохой аппетит, субфебрильную температуру в вечерние часы.
Иногда пациент жалуется на примесь крови в сперме (гемоспермию).
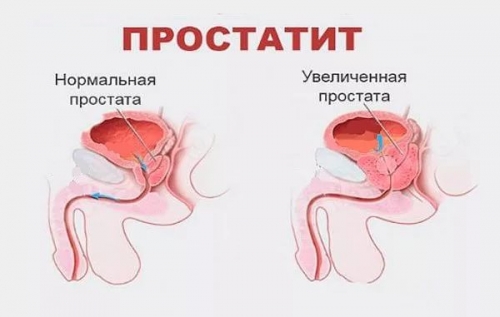
• Простатит (в том числе, и калькулезный)
Воспаление предстательной железы проявляет себя симптомами дизурии и болевыми ощущениями в области промежности, мошонки, внизу живота.
При остром процессе температура тела повышается, при хроническом может быть 37,2-37,4 С; пациент жалуется на слабость и недомогание. Помимо этого, может развиваться эректильная дисфункция: раннее семяизвержение, вялая эрекция, уменьшение яркости оргастических ощущений, снижение либидо.
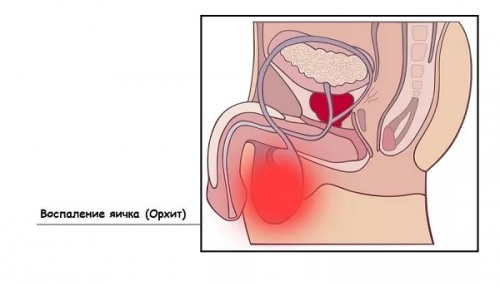
Боли в мошонке на стороне поражения, увеличение яичка в размерах за счет массивного отека, покраснение. В остром периоде пальпация яичка невозможна из-за сильной боли. Если процесс распространился дальше, пальпируется придаток яичка в виде плотного тяжа, болезненный. Увеличение паховых лимфатических узлов.
При хроническом процессе болевой синдром выражен слабо. Боли носят тупой, ноющий характер. Мужчину могут беспокоить разнообразные проявления эректильной дисфункции. В спермограмме, помимо повышения количества лейкоцитов, появляются измененные формы сперматозоидов, их количество снижено, а движение замедлено. При запущенном процессе, особенно, если изначально было единственно функциональное яичко, вероятность развития азооспермии (отсутствие сперматозоидов в эякуляте). Это происходит из-за замещения сперматогенного эпителия рубцовой тканью.
Эпидидимит и пиоспермия весьма связаны между собой: чем сильнее воспаление в придатке яичка, тем большее количество гноя в эякуляте.
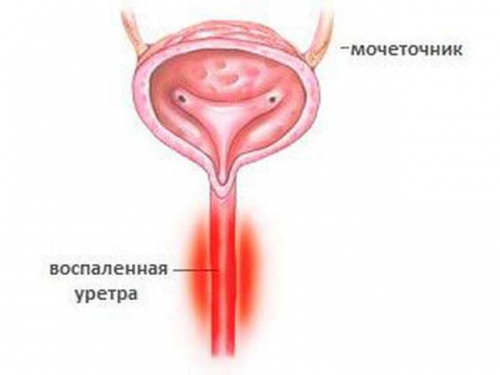
Воспаление мочеиспускательного канала проявит себя резью при учащенном мочеиспускании, зудом в уретре, выделениями, усиливающимися в утренние часы.
• Состояние после операций
Пиоспермия может присутствовать после проведенных оперативных вмешательств на органах урогенитального тракта мужчины, например, после выполненной трансуретральной резекции или пластики по поводу стриктуры уретры.
• Инородные тела уретры
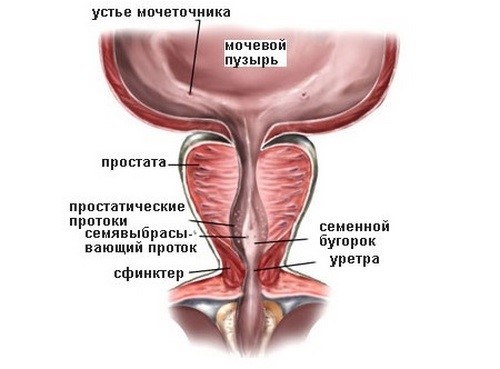
Воспаление в семенных пузырьках получило название «везикулит», а «колликулит» – воспалительный процесс в семенном бугорке, одна из форм заднего уретрита.
Клиника сходна с признаками простатита, разнообразные проявления эректильной дисфункции, в 70% явления гемоспермии, так как при воспалении происходит микроразрыв сосудов семенных пузырьков.
В спермограмме часто отмечают присутствие малоподвижных сперматозоидов (астенозооспермия).
Колликулит в ряде случаев приводит к приапизму (развитие стойкой болезненной эрекции, не связанной с сексуальным возбуждением). Иногда мужчина жалуется на болезненные ночные эрекции, ухудшающие качество жизни.
Что еще влияет на патологию
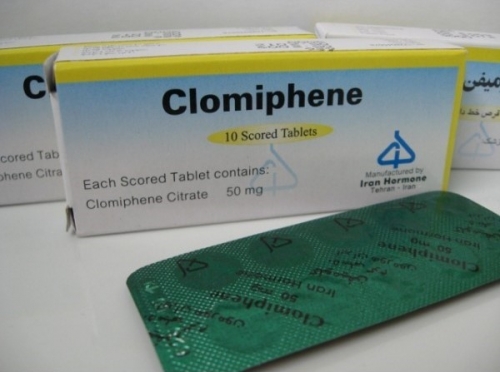
К повышенному содержанию лейкоцитов в семенной жидкости приводит употребление некоторых лекарственных препаратов. Так, применение Кломифена у 2 из 10 мужчин приводит к пиоспермии.
Кломифен назначают в качестве антогониста эстрогенов при гипоандрогении (пониженном содержании мужских половых гормонов в крови).
Лейкоциты в сперме диагностируются у мужчин, чья работа связана с профессиональными вредностями.
Длительная интоксикация алкоголем, никотином, наркотиками негативно влияет на спермограмму.
Использование агрессивных местных контрацептивов – предрасполагающий фактор для развития воспаления, особенно при сниженном иммунитете.
Почему лейкоциты вредят сперматозоидам
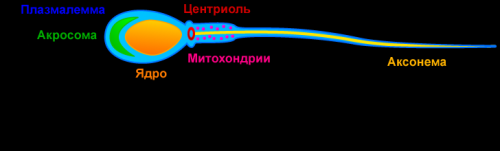
Лейкоциты в очаге воспаления продуцируют реактивные формы кислорода, иначе их называют свободные радикалы и перекиси. Именно они разрушают клеточные мембраны мужских гамет, состоящие из фосфолипидов и полиненасыщенных жирных кислот. Это приводит к мощным окислительным реакциям (растворяются липиды), аналогичный процесс протекает при воздействии радиоактивного излучения. Мембрана утрачивает защитную функцию и становится проницаемой для реактивных форм кислорода. Возникает повреждение митохондрий, функция которых обеспечение энергией клеток. Без необходимой энергетической поддержки сперматозоид утрачивает подвижность и жизнеспособность.
Диагностические мероприятия при появлении гноя в сперме
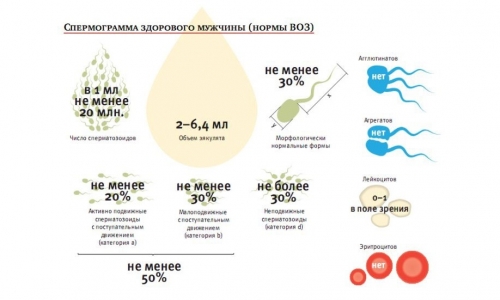
В норме допускается присутствие единичных лейкоцитов в эякуляте. При обнаружении 6-10 лейкоцитов обосновано исследование секрета простаты после провокации (Пирогенал, либо алиментарная пищевая провокация). Если лейкоцитов слишком много, речь идет о пиоспермии. Что касается медицинских критериев, пиоспермией считается состояние, при котором количество лейкоцитов более 1 млн на 1 мл семенной жидкости (1*10^6)
Помимо этого, в спермограмме при воспалении обнаруживают бактерии и клетки слущенного эпителия.
Пиоспермии часто сопутствуют астенозооспермия, тератозооспермия.
• Общий анализ мочи.
При острых воспалительных процессах мочеполовой сферы в ОАМ в 80% случаев обнаруживается лейкоцитурия. Для диагностики уретрита уместно проведение 3-хстаканной пробы.
• Посев биоматериала (секрета простаты, семенной жидкости, мочи, отделяемого мочеиспускательного канала) на определение возбудителя и чувствительности к антибиотику.
• Общий анализ крови.
При воспалительных процессах отмечают сдвиг лейкоцитарной формулы влево и ускоренную скорость оседания эритроцитов (СОЭ).
• Дополнительно, для исключения туберкулеза органов мочеполовой системы, назначают реакцию Манту.
• Исследование на ЗППП.
Так как вовремя не диагностированные инфекции, передающиеся половым путем провоцируют хроническое воспаление с последующими всевозможными осложнениями, лучше будет выполнить ПЦР – диагностику на ЗППП.
Инструментальные методы обследования
• ТРУЗИ простаты и семенных пузырьков.
• УЗИ органов мошонки.
• По показаниям возможно проведение уретроцистоскопии и МРТ (магнитно-резонансной томографии).
Отметим, что все исследования назначаются индивидуально, исходя из состояния больного и на усмотрение лечащего доктора.
Пиоспермия и беременность

Если пиоспермия у мужчины выявилась после наступления беременности у партнерши, ничего страшного, женщине необходимо просто более внимательно отнестись к здоровью. Природа мудра настолько, что существуют механизмы, позволяющие прервать беременность с нежизнеспособным плодом на очень ранних сроках. Иногда женщина и сама не знает о беременности, а прерывание выглядит как 5-10 дневная задержка менструации. Если беременность развивается, и это подтверждается ультразвуковой диагностикой, ростом уровня ХГЧ в крови, нормальными скринингами – беспокоиться не о чем.
Отметим, что мужчине все равно предстоит курс антибактериальной терапии. Постоянное попадание спермы с патогенными микроорганизмами и бактериями во влагалище беременной женщины может привести к воспалительным процессам женских половых органов, тем более что иммунитет во время беременности снижен.
Поэтому при сексе нужно использовать презерватив до тех пор, пока показатели анализов у партнера не нормализуются. Есть инфекции (все ИППП), при которых необходимо лечиться вместе. Пугаться этого не стоит, гинеколог подберет необходимые препараты, применение которых допускается на вашем сроке, это снизит риск неблагоприятного воздействия на плод.
ЭКО при пиоспермии нежелательно, лучше к вспомогательным репродуктивным технологиям прибегнуть после купирования явлений воспаления. Иногда после лечения беременность наступает и без всех вмешательств, так как воспаление – веская причина нарушений сперматогенеза.
Лечение пиоспермии

Антибиотики – препараты первой линии для лечения пиоспермии, применяют антибактериальные препараты с учетом результатов чувствительности.
Перед началом лечения важно выяснить причину. При специфическом воспалении (хламидиоз, уреаплазмоз, трихомониаз, микоплазмоз, туберкулез, сифилис, гонорея и пр.) важно правильно выбрать антибактериальный препарат, так как эмпирически не всегда можно угадать с чувствительностью. Неправильный выбор приведет к дальнешей хронизации процесса и бесплодию. Поэтому при любых симптомах нездоровья не стоит заниматься самолечением без диагностики, разумнее обратиться к специалисту.
Для усиления эффекта от антибиотикотерапии применяют нестероидные противовоспалительные средства. Помимо всего, они уменьшают проявления болевого синдрома и снижают температуру.
Иммуномодуляторы и биостимуляторы
Для того чтобы усилить все звенья работы иммунной системы (в том числе, для поднятия местного иммунитета), применяют Иммунал, экстракт Алоэ, Лидазу. Курс Лидазы препятствует образованию спаек в семявыносящих протоках, что является хорошей профилактикой обструктивного бесплодия.
Прием поливитаминов с минеральными комплексами укрепляет общий тонус организма.
Иногда назначаются растительные препараты для улучшения параметров спермограммы. Например, Спеман, Верона.
Физиотерапия и санаторно – курортное лечение
«Можно ли вылечить пиоспермию навсегда?» — такой вопрос часто задают мужчины на форумах. Отвечаем, что у современной медицины много эффективных способов решения этой проблемы, в том числе и физиотерапевтических, при комплексном подходе и соблюдении всех рекомендаций избавиться от гноя в сперме вполне возможно.
Физиотерапевтические мероприятия используются в качестве дополнительной меры. Применение магнитотерапии, лазеролечения, озонотерапии, массажа предстательной железы позволяют быстрее вылечить воспаление.
Эффективность грязелечения и бальнеотерапии при заболеваниях органов мужской половой сферы не оспаривается самыми ведущими урологами и андрологами. В острый период лучше воздержаться от посещения курортов, а после основной терапии противопоказаний к санаторно-курортному лечению нет.
Все мероприятия, проведенные вместе, помогут улучшить показатели спермограммы, избавят от воспаления и приведут к наступлению долгожданной беременности.
Пиоспермия — что это и причины патологии
Пиоспермия — это не качественный состав семенной жидкости мужчины, характеризующийся присутствием в эякуляте гноя. Гнойные примеси в сперме появляются при течении патологических процессов в мочеполовой системе мужчины. Основным виновником гнойной спермы является воспалительное заболевание в организме.
Состав спермы имеет большое количество лейкоцитов (основной показатель присутствия воспаления), клетки болезнетворной микрофлоры и погибшие сперматозоиды. Пиоспермия не возникает, как самостоятельное заболевание, а всегда служит последствием или осложненным фактором после недостаточного лечения либо его полным отсутствием.

Инфекции мочеполовой системы
Инфицирование органов мочеполовой системы, как правило, сопровождается неприятными симптомами самочувствия и измененным биохимическим составом крови, мочи, спермы. Очаги воспаления быстро распространяются на соседние с больным органом участки, поражаются сосуды, лимфатическая система, репродуктивные органы. Бактериальная и другие инфекции попадают в организм при сексуальном контакте от больного партнера к здоровому при заражении заболеваниями, передаваемые через половые пути — гонорея, уреаплазмоз, хламидиоз.
Вначале страдает мочеиспускательный канал, мошонка, затем инфекция переходит другие органы, в сперме присутствуют гнойные примеси — продукт жизнедеятельности инфекционных агентов. Гной в спермы может попасть в результате сперматогенеза и через воспаленные органы, двигаясь наружу в процессе семяизвержения. Инфекции в мочеполовой системе являются одной из основных причин появления пиоспермии. Необходимо на раннем этапе проявления патологической симптоматики выявить возбудитель и подобрать лечение, чтобы сохранить репродуктивную функцию мужчины.

Воспалительные процессы в организме
Воспалительные заболевания в организме мужчины влияют на качество и количество вырабатываемой спермы. Может нарушаться количество активных сперматозоидов, необходимых для зачатия. При пиоспермии на фоне воспалительного процесса мужчину беспокоят боли в паховой области, уретральном канале, нарушение эректильной функции. Воспаление органов мочеполовой системы, участвующие в сперматогенезе, наиболее пагубно действуют на мужские сексуальные способности.
Спровоцировать пиоспермию может:
| уретрит | воспаление мочеиспускательного канала |
| везикулит | патология семенных пузырьков |
| орхит | воспаление яичек |
| эпидидимит | нарушение функционирования семенных придатков |
| простатит | воспаление предстательной железы |
Все эти органы в процессе воспаления несут осложнения качеству спермы, присоединяя эякуляту гной по пути его движения и созревания в больных органах. Примеси гноя от оболочек воспаленных органов изменяют внешний вид спермы. Она становится зеленоватой, с резким зловонным запахом, густая и комковатая по внешнему виду.
Другие факторы приводящие к дисфункциям мочеполовых органов
Послужить источником пиоспермии могут также заболевания, приводящие к дисфункциям мочеполовых органов:
При отсутствии лечения сперма уже имеет гной в составе, помимо крови, так как поражаются яички и мочевые пути. В результате болезни органы перестают нормально работать, начинается рубцевание соединительной ткани, что излечивается только хирургической операцией.
Любые факторы нездорового образа жизни могут спровоцировать пиоспермию. Это будет следствием застойных явлений, размножения активных патологических микрофлор, отсутствием терапии.
Похожие статьи по теме:

Симптомы и диагностика болезненного состояния
Понять, что в организме происходят неприятные явления можно по общему самочувствию и внешним признакам организма и выделяемой спермы. Мужчине достаточно обратить внимание на цвет эякулята, чтобы заподозрить ненормальный процесс сперматогенеза. Большинство заболеваний при пиоспермии диагностируются, когда мужчина испытывает проблемы с зачатием, если нет резких проявлений болезненного состояния здоровья.
Основные признаки воспалительных и инфекционных процессов
При пиоспермии помимо нестандартных внешних признаков спермы (серый, желтый и зеленый оттенок, неприятный запах) наблюдаются:
- отек и боль в мошонке;
- нарушение мочеиспускания и проблемы с эякуляцией;
- ослабление потенции;
- головокружение;
- мигрень;
- усталость;
- боль в поясничном отделе;
- повышение температуры тела.
Степень проявление симптомов воспалительных и инфекционных процессов зависит от стадии заболевания в мочеполовых органах, иногда пиоспермия, выявленная в результате анализа эякулята является основным признаком болезни.
Комплексное обследование эякулята и проведение спермограммы
Для выявления причин пиоспермии необходимо обратиться к андрологу или урологу. Первичным диагностическим методом является сбор анамнеза предполагаемого заболевания. Второй метод исследования организма заключается в сдаче эякулята и проведение спермограммы. Анализ помогает установить состав спермы, и понять какое отклонение существует у мужчины в семенной жидкости (геноспермия, алигоспермия, тератозооспермия или пиоспермия). Присутствие гноя в сперме позволяет выявить фертильность мужчины. Когда установлена пиоспермия необходимо сделать ряд исследований организма, чтобы найти виновника осложнения.
- УЗИ органов мочеполовой системы. Позволяет определить состояние диагностируемого участка и выявить изменения в работе органов;
- Бактериологический посев порции эякулята. Определяется среда размножения патологических организмов и реакция их на антибактериальную флору;
- Тест на ЗППП. Выявляет возбудителя инфекции;
- Общий анализ крови и мочи. Необходимо сделать для выявления количества лейкоцитов и определения стадии развития патологии.
Во время выясненная причина пиоспермии поможет избежать неприятных последствий для мужского организма — импотенции, бесплодия, онкологии органов.
Рекомендуем посмотреть эти препараты

Какими препаратами лечится пиоспермия
Лечение пиоспермии направлено на устранения симптомов патологии, то есть блокирование источника осложнения.
Избавиться от гноя в сперме помогают следующие группы препаратов:
- антибиотики;
- противовоспалительные средства;
- иммуномодуляторы;
- средства для улучшения состава спермы из растительных и натуральных компонентов;
- антимикотические (противогрибковые) лекарства.
На фоне тяжелых воспалительных и инфекционных патологий допустимо принимать обезболивающие и жаропонижающие средства для снятия острой симптоматики болезни. Физиотерапевтическое лечение назначается с целью улучшить деятельность мочеполовых органов за счет естественных сил организма, немного катализируя природные процессы аппаратами или другими способами.
Какие антибиотики пить при присутствии гноя в сперме
Антибактериальные средства прекращают рост и развитие бактерий в организме, восстанавливая нормальное качество и состав спермы. Идентифицирование агента воспаления после исследований предполагает прием антибиотика, поражающего очаг бактериальной флоры.
В большинстве случаях применяют средства или их комбинации, действующие сразу на несколько видов бактериальных агентов:
Средства назначаются для системного применения. Дозировка и схема приема устанавливается лечащим врачом и зависит от течения патологического процесса. Средний курс лечения препаратами составляет 7-14 дней. При полном выздоровлении сперма восстанавливается.
Таблетки с противомикробным действием при урогенитальных инфекциях
Вместе с антибиотиками врач обязательно выписывает рецепт на растительные средства. Это является сопутствующей терапией при воспалительных процессах. Препарат Тринефрон оказывает противомикробное действие, снижая симптомы воспаления в мочеполовой системе (боль, отек, жжение, трудности с эякуляцией и мочеиспусканием). Состав препарата представлен листьями розмарина, травой золототысячника и корнями любистока. Экстракты трав не оказывают негативного действия, применяются, как самостоятельное средство и в комплексной терапии при лечении воспалительных заболеваний мочевыделительных путей.
При приеме препаратов против патогенных микроорганизмов комплексно назначаются средства, поддерживающие и восстанавливающие защитные силы организма:
Выраженный эффект препараты оказывают при урогенитальных инфекциях, туберкулезе, воспалительных процессах в организме. Длительность приема препаратов составляет 7-10 дней. Врач может назначить повторный курс иммуностимуляторов для полного восстановления сил организм.
Витаминные комплексы желательно пить при любом заболевании. В аптеках достаточно большой выбор препаратов с комплексным составом необходимых веществ. Лечащий врач посоветует какие витамины необходимо приобрести.
Физиотерапевтические мероприятия для восстановления сперматогенеза
Не только медикаментозная терапия оказывает положительное влияние на качество спермы. Избавившись от гноя в эякуляте необходимо улучшить количество и качество спермиев, чтобы полностью восстановить правильный сперматогенез и фертильность мужчины.
Физиотерапевтические процедуры, применяемые при пиоспермии:
- Озонотерапия. Озон, вводимый в организм способствует скорейшему заживлению пораженных органов, улучшению обмену веществ, повышению сексуальной активности и качеству семенной жидкости;
- Массаж предстательной железы. Улучшает функцию органа, снижает вероятность развития на нем дополнительных очагов воспаления;
- Магнитотерапия. Действие магнитных волн улучшает циркуляцию крови, снимает болезненность, улучшает обменные процессы, повышает тонус мышц, способствует скорейшему выздоровлению.
Положительное действие на фертильность мужчины дают процедуры грязелечения, лазеротерапии, бальнеотерапии.
Народные методы и средства лечения гноя в семенной жидкости
Пиоспермия — это заболевание, приводящее мужчину к бесплодию. Народные рецепты лечения некачественной спермы основаны на эффекте восстановления процесса сперматогенеза и повышения количества здоровых спермиев. Для правильного производства семенной жидкости необходимо одновременно улучшать функционирование мочеполовых органов. Есть народные рецепты, которыми пользуются люди несколько веков, и многим мужчинам они помогли восстановить мужскую силу и репродуктивность.
Нетрадиционные способы лечения принесут пользу при регулярном применении и после консультации с врачом, чтобы не возникло побочного эффекта в комплексе с консервативным лечением.

Как лечить пиоспермию в домашних условиях
Вспомогательным лечением в домашних условиях будет прием:
- натуральных антибиотиков-чеснок, лимон, мед;
- кисломолочных продуктов для восстановления естественной микрофлоры организма;
- использование травяных настоев и отваров.
Не лишним будет соблюдение правильного образа жизни:
- отказ от вредных привычек;
- гигиена;
- активный образ жизни;
- правильное питание;
- избегание стрессов, перегрева и переохлаждения организма;
- регулярная половая жизнь.
Использование настоек и отваров
Болезни мочеполовой системы хорошо лечатся отварами из:
| Шиповника. | Столовая ложка плодов заливается кипятком, настаивается и принимается в течение дня |
| Семян подорожника или льна. | Сырье заливают в термос в количестве 30 гр на 1 литр воды. Фильтруют настоявшийся в течение 5 часов отвар. Принимают по столовой ложке 3 раза в день во время еды |
| Плодов боярышника. | Залить плоды кипятком в произвольном количестве. Выпить готовый настой по стакану в сутки |
| Петрушки, кинзы. | Растительные компоненты можно смешать, залить кипятком. Накрыть емкость с раствором и остудить при комнатной температуре. После принимать по полстакана 2 раза в день |
| Цветков душицы, девясила, зверобоя. | Сбор готовят по аналогичной рецептуре, используя по 1 части лекарственных компонентов, заливая их кипятком. Можно выдержать смесь на водяной бане 10 минут или поместить в термос для заваривания. Пить полученный раствор после процеживания по полстакана дважды в сутки на протяжении месяца. |
Лекарственные отвары помогают нормализовать деятельность мочеполовых органов, повысить работоспособность, улучшить качество мужской спермы.
