Гормональная терапия перед эко
Содержание:
К сожалению, не каждый человек может стать родителем из-за проблем со здоровьем. Иногда помогает ЭКО, хотя здесь есть и плюсы, и минусы. Процедура дает шанс, которого многие не имели еще 10–15 лет назад. Однако не нужно забывать, что последствия ЭКО могут быть тяжелыми.
Опасности экстракорпорального оплодотворения 
Искусственное оплодотворение — процедура, которая дается организму непросто. Риски ЭКО — многочисленны, и о них всегда стоит помнить:
- синдром гиперстимуляции яичников;
- внематочная или многоплодная беременность;
- отклонения в развитии ребенка;
- осложнения после хирургических вмешательств, например, ранение мочевого пузыря;
- проблемы со щитовидкой, сосудами и прочие.
Многие из последствий связаны с применением гормонов. Причем эффективность ЭКО в большинстве клиник редко превышает 30–40%. То есть вред организму наносится обязательно, а забеременеть и выносить получается далеко не всегда. На следующую попытку может просто не хватить здоровья или денег.
ЭКО известно еще с 1978 года. В России первый ребенок с его помощью родился в 1986. Хотя остается еще много неясного. Существуют разные методики, споры между специалистами до сих пор не утихают. Например, некоторые шведские ученые уверены, что есть такие негативные последствия ЭКО:
- родившиеся гораздо чаще страдают раком;
- высок риск, что такие дети в будущем не смогут сами стать родителями.
Часть врачей видит и другие угрозы и последствия. Их коллеги считают некоторые предостережения надуманными, а опасности — всего лишь мифами.
Есть и объективные трудности, признаваемые всеми или большинством. ЭКО — тяжелая процедура, не каждый организм способен ее выдержать. Например, запрещено проводить, если есть:
- злокачественная опухоль в половых органах;
- патологии матки, мешающие закреплению плода;
- воспаление, которое не проходит;
- психические расстройства: лечение — большая нагрузка и в эмоциональном плане.
Риски на стадии подготовки
О последствиях нужно думать уже со стадии подготовки. Чаще всего угрозы связаны с применением специальных лекарств.
Побочное действие гормональной терапии 
Стимуляция проводится с помощью гормональных препаратов. Это большая нагрузка на организм. Измененный гормональный фон может стать причиной:
- шума в ушах, расстройства слуха;
- нарушения зрения;
- кровотечений, похожих на менструальные;
- патологий сердца: повышения давления, тахикардии;
- аллергии: кожных сыпей, бронхоспазмов;
- сухости во влагалище, дискомфорта при сексе;
- проблемы со щитовидкой;
- ухудшения аппетита, тошноты и других пищеварительных расстройств;
- вялости, депрессии;
- нарушения обмена веществ, повышения сахара в крови;
- снижения веса или, наоборот, набора лишних килограммов.
Есть и другие риски искусственного оплодотворения. Не факт, что последствия наступят. Тем более не стоит опасаться, что они проявятся все сразу. Для исключения или смягчения вреда очень важна хорошая диагностика.
Стимуляция яичников 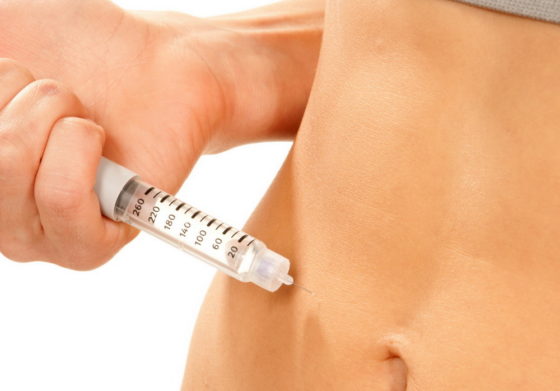
При стимуляции растут фолликулы, а затем в них появляются готовые яйцеклетки. Минусы ЭКО здесь в том, что для процесса нужны сильные препараты. Большинство из них могут привести к следующим последствиям:
- увеличению молочных желез;
- тромбоэмболии — закупорке сосуда сгустком, принесенным кровью из другого места;
- болям в области живота;
- патологическому скоплению жидкости в грудной клетке или брюшной полости: гидротораксу, асциту;
- расстройствам пищеварения, например, вздутию или диарее;
- синдрому гиперстимуляции яичников (СГЯ).
Последний возникает, если воздействие на орган при ЭКО оказывается чересчур сильным. Лечение невозможно без стимуляции яичников, СГЯ — только осложнение, когда процесс выходит из-под контроля. Эта патология влечет за собой другие: сгущается кровь, хуже работает выделительная система. Итогом становится накопление жидкости в животе, груди.
Кровотечение из кисты
Есть и другие опасности ЭКО. Среди редких осложнений — кисты. Они появляются:
- в результате гормональной терапии;
- после пункции на месте забора фолликула для ЭКО.
Кисты могут представлять серьезную угрозу. Разрыв приводит к кровотечению в малом тазу. Состояние можно определить по следующим симптомам:
- болям в промежности или животе тянущего характера;
- вялости, апатии;
- головокружению;
- давление падает;
- тахикардии;
- кожа становится бледной, выступает пот.
Для лечения нужно провести операцию (лапароскопия). Удаляются кисты (резекция) либо яичники. Иногда образования пунктируют, высасывают из них жидкость.
Последствия на основных стадиях процедуры
У каждого вида искусственного оплодотворения есть как плюсы, так и минусы. Процедура ЭКО дает шанс родить, но связана с рисками для здоровья. Кроме ЭКО, популярна также искусственная инсеминация. Последняя — проще в проведении: осеменение происходит с помощью переноса спермы в матку. Разница — в механизме зачатия: при ЭКО оплодотворение наступает в пробирке, и лишь затем эмбрион отправляется в женский организм.
Некоторые опасности при обеих процедурах — одни и те же, например, незначительный риск инфицирования или кровотечения. Хотя ЭКО сложнее, поэтому «подводных камней» здесь больше. Пункция яичников может закончится повреждением, ранением:
Однако риск таких последствий невелик. Если верить статистике, они происходят в одном случае из тысячи или даже реже. Не менее важен следующий этап — подсадка. Перенос оплодотворенных яйцеклеток может провоцировать воспаление в матке.
Последствия во время беременности
Осложнения при проведении ЭКО не всегда проявляются сразу. Некоторые из них заметны или возникают во время беременности.
Многоплодная беременность 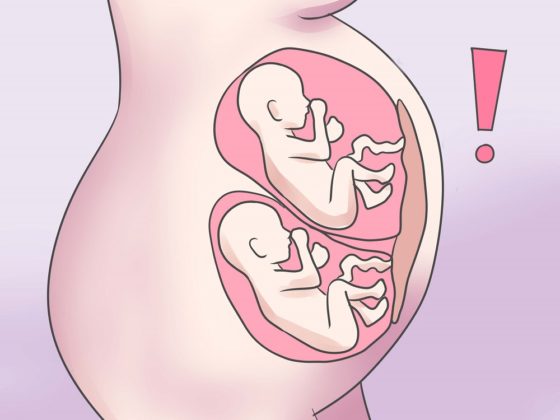
Чтобы шансов было больше, при ЭКО подсаживается несколько эмбрионов. Бывает что они приживаются все, и может возникнуть многоплодная беременность. Поэтому в большинстве клиник подсаживают максимум три эмбриона. При большем количестве возможны неблагоприятные последствия для женщины и детей.
- Нагрузка на организм при вынашивании сильно увеличивается. Обычно не хватает важных веществ, таких, как железо или кальций. Нередко хронические болезни обостряются. Позвоночник нагружается сверх меры и страдает.
- Если количество плодов — 2–3, растет опасность преждевременных родов. При 4–5 это почти неизбежно. Вряд ли удастся доносить хотя бы до 38 недель.
- Чем больше детей, тем они, как правило, меньше весят и чаще страдают от различных патологий. Рождаются часто недоношенными.
- Несколько детей развиваются неравномерно. Чаще это наблюдается у троен. Один из детей растет гораздо медленнее, могут появиться серьезные нарушения. Для других это тоже не проходит бесследно.
- Обычно требуется кесарево сечение.
Чтобы не допустить осложнений, врачи сразу предлагают сократить число прижившихся эмбрионов (редукция). Как правило, это тяжелое решение для родителей.
Внематочная беременность
Внематочная беременность чаще возникает после зачатия естественным путем. Однако при ЭКО она в числе возможных рисков. Особенно если маточные трубы удалены. Эмбрион нередко крепится именно в районе культи.
До разрыва маточной трубы патологию узнают по следующим признакам.
- Неприятным ощущениям в боку (любом), внизу живота. Их сила бывает разной: от легкого дискомфорта до интенсивных болей.
- В полости матки нет плода, а сама труба — увеличена. Устанавливают с помощью УЗИ.
- Эмбрион хуже растет. Для проверки беременности применяют особый гормон (хорионический гонадотропин). Его уровень ниже, чем должен быть.
При разрыве трубы возникает ситуация, опасная для жизни. Требуется немедленная помощь врачей. Признаки здесь — следующие:
- сильная боль;
- женщина может потерять сознание;
- кровотечение из матки, кровь в брюшной полости.
Для ЭКО больше свойственна гетеротопическая беременность. Здесь эмбрион крепится и в матке, и за ее пределами одновременно.
Пороки развития плода
Врачи и ученые считают, что на детях экстракорпоральное оплодотворение сказывается не лучшим образом. Вероятность пороков развития выше. Это, например, расщепление неба или губы. В подтверждение приводится статистика. Пока неясно, в чем причина такого положения.
Есть и противники теории. Точно утверждать, что «виновато» ЭКО, а не другие современные факторы в последствиях, пока рано.
Иная ситуация — с повреждениями хромосом у будущего ребенка. Патологии в этой области вызывают, например, синдромы Патау или Дауна. При ЭКО подобных нарушений не больше, чем при обычном оплодотворении. Есть даже преимущество: патологии находят в эмбрионах и не подсаживают поврежденные. Поэтому ЭКО рекомендуют носителям опасных генов, даже если они способны на естественное зачатие.
Проблемы психологического характера 
При проведении ЭКО почти всегда возникают психологические сложности. Особенно это касается женщин.
- Основная нагрузка приходится на них. Лечение, беременность занимают много времени. Часто все это сопровождается плохим самочувствием.
- Женщины больше подвержены переживаниям.
Существует много причин для беспокойства, они индивидуальны. Однако выделяются несколько распространенных проблем.
- Снижение самооценки. Человеку кажется, будто он физически ненормален.
- Высока вероятность неудачи. Отсюда — тревога, депрессия, раздражение.
- ЭКО, особенно с участием донора, противоречит консервативным взглядам, религиозным принципам. Человек может страдать, так как процедура идет вразрез с его убеждениями или мнением других.
- Социальные сложности. Иногда пары не делятся с окружающими своим решением из-за страха осуждения. Это трудно, так как человеку всегда нужна поддержка, одобрение родственников, коллектива.
Последствия в будущем
ЭКО может влиять на дальнейшую жизнь пары, не всегда с хорошей стороны. К возможным последствиям относят:
- болезни щитовидки;
- риск развития кардиомиопатии;
- ранний климакс;
- снижается продолжительность жизни женщины после родов, это распространенный миф.
Развитие рака
Существует мнение, что ЭКО приводит к онкологии. Впечатлительные женщины вспоминают Жанну Фриске. ЭКО подтачивает здоровье, и риск онкологии растет. Однако не все так плохо. Большинство врачей не видят прямой связи между процедурой и раком. Скорее, играет роль поздняя беременность или предрасположенность к онкологии. Даже если здоровью нанесен вред, часто его можно поправить. Главное, вовремя обратиться к нужному врачу.
Экстракорпоральное оплодотворение для некоторых женщин является единственным способом зачатия ребенка. Но любое вмешательство в деятельность организма может вызвать негативную реакцию с его стороны. Следовательно, тяжелые последствия для женщины после ЭКО тоже имеют место. Правда, статистических данных по этой теме нет: после констатации беременности пациентка переходит под наблюдение врачей обычных клиник, и связь с ней на этом обрывается.
Опасности ЭКО
Негативное влияние ЭКО на организм женщины обусловлено технологией проведения этой процедуры. Она реализуется в несколько этапов, и не все они поддаются контролю. Гиперстимуляция яичников, извлечение яйцеклеток и их подсадка, гормональная терапия – на любую операцию женщина реагирует в соответствии с особенностями своего организма.

Врачи могут предугадать последствия, если у пациентки наблюдается:
- болезнь, при которой беременность в принципе противопоказана;
- воспаления, опухоли яичников;
- злокачественные образования – в настоящем и прошлом;
- заболевание матки, требующее вмешательства хирургов.
Собственно, все перечисленные случаи относятся к противопоказаниям ЭКО. Если организм женщины на момент начала процедуры находится в удовлетворительном состоянии, исход дела зависит от его выносливости.
При неблагоприятном стечении обстоятельств радость будущего материнства может омрачить:
- синдром гиперстимуляции яичников;
- нежелательные результаты гормонотерапии;
- проблемы с многоплодной беременностью;
- внематочная и гетеротопическая беременность.
К тяжелой моральной травме могут привести пороки развития плода и преждевременный климакс.
Последствия гормональной терапии
Гормоны – это регуляторы работы организма. Они служат катализаторами химических процессов, которые происходят в наших клетках. Вырабатываются гормоны специальными железами:
- щитовидной и паращитовидной;
- гипофизом;
- надпочечниками;
- яичниками и пр.
По организму они перемещаются с кровотоком.
Если у человека наблюдается гормональный, ему назначаются препараты, созданные на основе натуральных или синтетических гормонов. Цель такого лечения – восстановить гормональное равновесие.
В обычных условиях за один менструальный цикл производится 1 яйцеклетка. При манипуляциях, предусмотренных технологией ЭКО, существует опасность ее потери (размер яйцеклетки не превышает 0,5 мм) или травмирования. Для обеспечения резерва производится стимуляция яичников. Цель – получить от 5 до 10 яйцеклеток.
Достичь этого результата можно только путем гормональной терапии. В технологии ЭКО применяется два протокола:
- Длинный: сначала природная функция яичников подавляется при помощи Бусерелина или Диферелина. Данные препараты блокируют функцию гипофиза, что влечет за собой прекращение выработки фолликулостимулирующего и лютеинизирующего гормонов. Затем яичники искусственно стимулируют.
- Короткий: в этом случае ограничиваются стимуляцией яичников.
Препараты, используемые на данном этапе, могут привести к:
- ожирению или, наоборот, потере веса;
- нарушению обмена липидов – веществ, принимающих активное участие в защитных и регенеративных процессах, транспортировке питательных веществ;
- образованию кист (пузырей, наполненных жидкостью) на яичниках;
- гидротораксу и асциту – скоплению жидкости в брюшной полости и грудной клетке;
- тромбоэмболии – закупорке кровеносных сосудов тромбом.
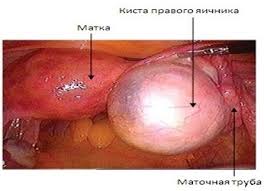
Последняя патология может привести к параличу, инфарктам, ишемии – в зависимости от назначения закупоренного сосуда.
СГЯ (синдром гиперстимуляции яичника)
Стимулирование овуляции приводит к увеличению объема яичников. На этом фоне может возникнуть СГЯ. Эта патология известна давно: еще в 1962 году были описаны случаи, спровоцированные приемом больших доз кломифена. В 1967 году медики предложили классификацию СГЯ, которой пользуются и сейчас.
Всего различают 6 степеней тяжести заболевания, которые делятся на три группы:
Легкая форма
К этой группе относятся 2 степени СГЯ:
- 1-я – характеризуется отсутствием выраженных симптомов. Лабораторные исследования показывают повышенное содержание эстрадиола в плазме (более 150 мкг) и моче (более 10 мг);
- 2-я – помимо биохимических изменений наблюдается рост яичников (их диаметр может достигать 5 см).
Средняя тяжесть СГЯ
Сюда отнесли третью и четвертую степени:
- при 3-й степени к симптомам предыдущей добавляется боль. Пациентка ощущает тяжесть внизу живота;
- 4-й характерны тошнота, рвота, расстройство кишечника. Размеры яичников превышают 5 см.
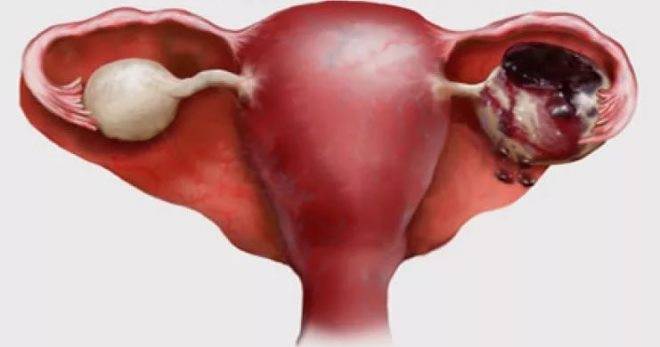
Тяжелая форма
Данная группа объединяет 5-ю и 6-ю степени СГЯ. В первом случае состояние пациентки усугубляется гидротораксом, асцитом. Яичники разрастаются до 12 сантиметров. На самой тяжелой стадии (6-я степень) они резко увеличиваются, перекручиваются и разрываются.
Резко снижается свертываемость крови, перфузия (кровоснабжение) почек. Суточное количество мочи снижается, постепенно нарастает почечная недостаточность.
Многоплодие
В естественных условиях даже двойняшки рождаются редко – 1 случай на 70-80 родов. Еще реже встречаются тройня (1:9000) и четверня (1:50000). При ЭКО многоплодие повторяется в 50% беременностей. Данное явление чревато высокими рисками и для матери, и для ребенка.
Способы удаления «лишних» эмбрионов есть. Их развитие останавливают введением специальных растворов. в дальнейшем замершие зародыши рассасываются. На оставшиеся эмбрионы процедура влияния не оказывает и выкидыша не провоцирует.
Многоплодие может вызвать у женщины:
- анемию;
- гипертонию;
- тяжелый токсикоз и пр.
Иногда возникает гестоз — нарушение функций органов и систем, играющих важнейшую роль в жизнеобеспечении организма. Этот вид осложнения может привести к эклампсии – судорожному припадку, который часто заканчивается комой или гибелью женщины и ее будущего ребенка.
Внематочная беременность
По каким-то причинам плодное яйцо после его помещения в матку может мигрировать в другую область и прикрепиться там. Это грозит женщине аномальной беременностью:
- абдоминальной (брюшной);
- трубной (яйцо крепится в маточной трубе);
- яичниковой (если «местом посадки» служит поверхность яичника).
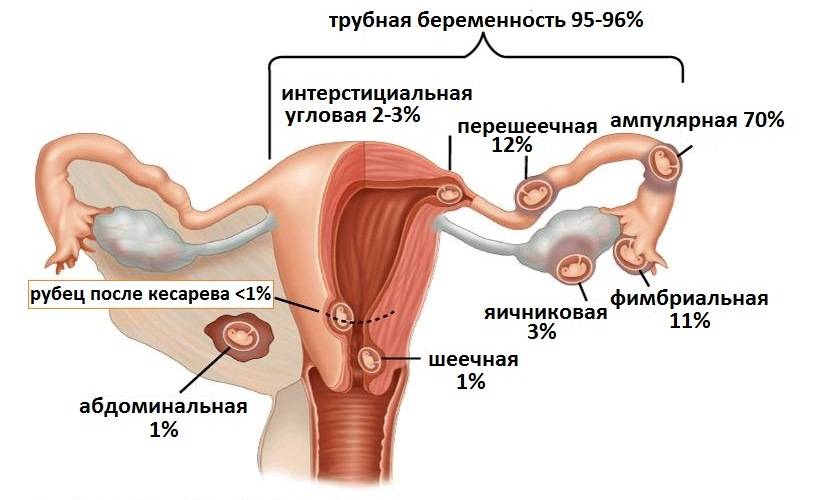
95% внематочной беременности приходится на трубную. В любом варианте процесс развития плода в неправильном месте приводит к разрыву плодовместилища. В результате возникает обильная кровопотеря. Если вовремя не оказать помощь, женщина погибает.
Внематочную беременность можно определить по ранним симптомам: болям в боку – правом или левом, или внизу живота. Они могут быть ярко выраженными или ощущать с на уровне дискомфорта. При ультразвуковом исследовании в полости матки плодное яйцо не обнаруживается, а иногда можно увидеть расширенную маточную трубу.
Для ЭКО характерна гетеротопическая (смешанная) беременность. Поскольку в матку вводится сразу несколько плодных яиц, некоторые из них могут прикрепиться за ее пределами.
Ранний климакс
Вмешательство в работу организма почти всегда имеет долгосрочные последствия. Не стало исключением из этого правила и процедура экстракорпорального оплодотворения. Последствия ЭКО для организма женщины могут выражаться в раннем климаксе. Это большая проблема для женщины, не получившей нужного результата с ЭКО. Истощение яичников суперовуляцией нередко приводит к наступлению менопаузы в молодом возрасте – ведь многие женщины обращаются к ЭКО в 30 лет.

Последствия гиперстимуляции могут выражаться в следующем: в естественных условиях организм продолжает вырабатывать несколько яйцеклеток за цикл. Их запасы быстро истощаются, и репродуктивная функция угасает.
Прочие последствия
Кроме раннего климакса последствия после ЭКО могут выражаться в:
- проблемах со щитовидной железой: она может не справиться с большими нагрузками, вызванными гормональной терапией;
- кардиомиопатии — заболевании миокарда. Прогноз течения этой болезни неблагоприятный: наблюдается нарастание сердечной недостаточности, возникновение осложнений – тромбоэмболических и аритмических. Нередко ситуацию спасает только пересадка сердца.
Осложнения могут возникнуть в любом «слабом звене» организма. Известен случай, когда после ЭКО у женщины развилась дисгормональная ретинопатия. Пациентка начала резко терять зрение. Правда, пришла она к этому диагнозу, имея за плечами 6 попыток ЭКО.
Негативно действуют на женщину неудачи. Немало пациенток в такой ситуации впадает в депрессию. Она может усугубиться, если в качестве побочного эффекта женщине достался ранний климакс.
Распространенное мнение о возрастании риска онкологических заболеваний после ЭКО статистикой не подтверждено. Встречаются случаи, когда у женщины, проходившей в прошлом процедуру, обнаруживают рак. Но связь между ЭКО онкологией не доказана. Возможно, что гиперстимуляция служит спусковым крючком этой болезни – если изначально у пациентки есть предрасположенность к ней. Но все эти размышления пока находятся на уровне страшилок, которые рассказывают люди, далекие от медицины.
Вывод
Методика экстракорпорального оплодотворения появилась на фоне проблемы бесплодия. Тяга к продолжению рода у человека настолько велика, что заставляет жертвовать своим благополучием ради появления в семье ребенка. Здоровье женщины после ЭКО, несомненно, меняется не в лучшую сторону. И немало времени понадобится на его восстановление. Но степень риска можно существенно снизить, если ответственно подойти к выбору репродуктолога. А, определившись с выбором, остается только скрупулезно выполнять все его предписания.
D.R.A Medical — Лечение в Израиле

Главный врач
Профессор Марта Дирнфельд
Специалист по ЭКО и фертильности
Гормональная стимуляция яичников является одним из этапов подготовки к процедуре ЭКО. Исключение составляет ЭКО в естественном цикле, хотя и в этом случае, как правило, предусмотрен прием гормональных препаратов — для подготовки эндометрия к имплантации эмбриона и для поддержки нормального гормонального фона.
Каждый месяц в естественном цикле в яичниках женщины созревает 1-2 фолликула. Этого количества недостаточно для процедуры ЭКО, поэтому перед пункцией ооцитов женщина проходит курс гормональной терапии, целью которой будет созревание сразу нескольких яйцеклеток. Чем больше яйцеклеток удастся получить, тем выше шансы на беременность. Стоит сказать, что гормональная индукция яичников может породить серьезный побочный эффект — синдром гиперстимуляции яичников, но об этом мы поговорим ниже.
Как и какие гормоны управляют овуляцией
Для того, чтобы понять принцип действия гормональной стимуляции яичников, рассмотрим, как происходит овуляция в естественных условиях.
Зарождение и развитие яйцеклетки управляется двумя основными гормонами, которые вырабатываются в гипофизе: лютеинизирующим гормоном и фолликулостимулирующим гормоном. Под воздействием фолликулостимулирующего гормона в фолликулярной фазе менструального цикла (до овуляции) фолликул яичника начинает расти и постепенно достигает 2 см в диаметре. Внутри фолликула развивается яйцеклетка. При созревании фолликул выделяет эстрогены — гормоны, оказывающие системное воздействие, прежде всего на репродуктивные органы женщины. Под действием эстрогенов передняя доля гипофиза выделяет увеличенное количество лютеинизирующего гормона (ЛГ), который, достигая своего максимума, запускает «созревание» яйцеклетки. 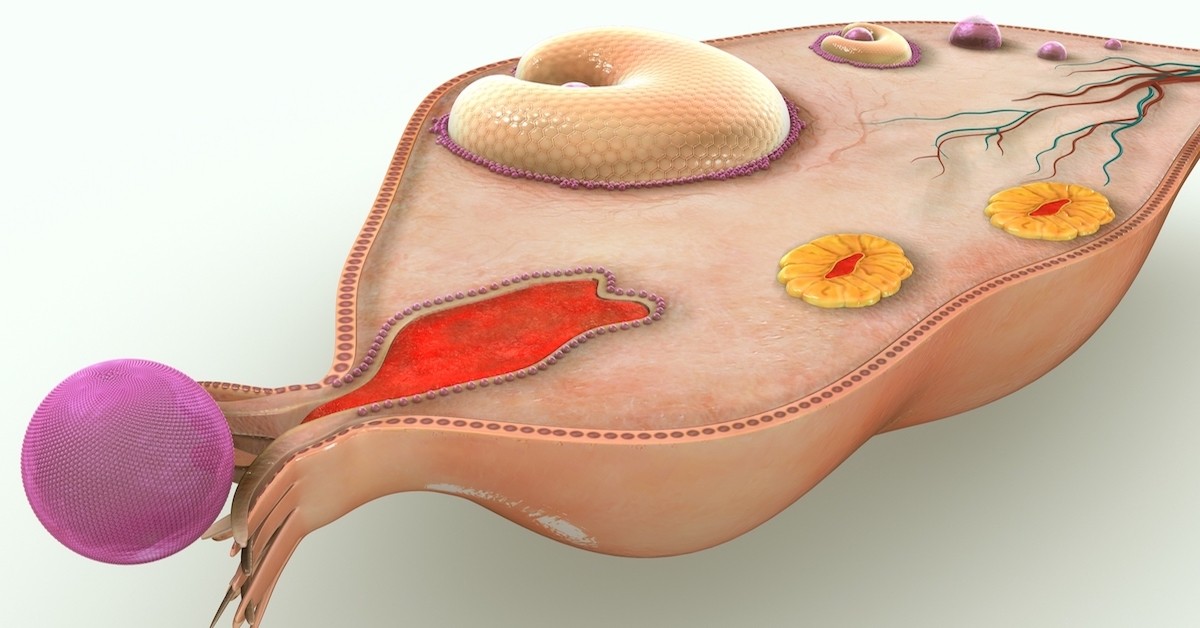 Между овуляторным пиком ЛГ и овуляцией проходит около 36-48 часов. Если овуляция состоялась, желтое тело яйцеклетки начинает выработку гормона прогестерона, который имеет большое значение для имплантации эмбриона и успешного протекания беременности.
Между овуляторным пиком ЛГ и овуляцией проходит около 36-48 часов. Если овуляция состоялась, желтое тело яйцеклетки начинает выработку гормона прогестерона, который имеет большое значение для имплантации эмбриона и успешного протекания беременности.
В гормональной стимуляции перед ЭКО участвуют искусственные гормоны и препараты, имитирующие их функции. Для каждого естественного гормона есть несколько препаратов-аналогов и в каждом конкретном случае использование того или иного препарата обусловлено решением лечащего врача и состоянием пациентки, поэтому называть торговые марки медикаментов нет смысла.
Перед вступлением в протокол ЭКО женщина сдает анализы на гормоны, результаты этих анализов определят схему гормональной терапии и дозировку препаратов.
Основной список гормонов, отвечающих за женское репродуктивное здоровье и участвующих в протоколе ЭКО, таков: ТТГ (тиреотропный гормон щитовидной железы), эстрадиол, прогестерон, фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ).
Тиреотропный гормон (ТТГ) — этот гормон продуцируется щитовидной железой и отвечает за работу многих систем, в том числе за репродуктивную. Отклонение от нормы как в большую, так и в меньшую сторону служит причиной различных нарушений цикла у женщины. Проявляться нарушения баланса ТТГ могут в виде таких состояний, как аменорея (прекращение менструаций), ановуляторность циклов (когда яйцеклетка не высвобождается из фолликула), прогестероновая недостаточность (при отсутствии овуляции не вырабатывается желтое тело, соответственно, не происходит выработки прогестерона), первичное бесплодие. Данные о концентрации ТТГ в крови женщины важны еще и потому, что этот гормон влияет на выработку других гормонов щитовидной железы T3 и T4, которые оказывают прямое воздействие на зачатие и развитие беременности. Дисбаланс этих гормонов способен привести к тяжелейшим порокам развития плода, угрозе прерывания беременности или ее полной невозможности. Вот почему на этапе планирования нужно обязательно сдать анализ на ТТГ (и далее на Т3 и Т4), чтобы в случае обнаружения гормональных нарушений откорректировать их и избежать дальнейших осложнений.
Фолликулостимулирующий гормон (ФСГ) — гормон передней доли гипофиза, оказывающий непосредственное влияние на функции половых желез. ФСГ участвует в развитии в женских яичниках фолликулов и участвует в создании эстрогенов.
Его уровень меняется в течение менструального цикла, достигая максимума перед овуляцией. Определение уровня ФСГ в крови играет важную роль при оценке женской фертильности. ФСГ при ЭКО имеет большое значение, т.к. на основании его изначальных показателей подбирается протокол стимуляции яичников.
Лютеинизирующий гормон (ЛГ) вырабатывается клетками гипофиза, под его действием происходит синтез половых гормонов: эстрогена, прогестерона, тестостерона. Достижение максимума концентрации ЛГ в крови дает толчок к овуляции и стимулирует развитие желтого тела, вырабатывающего прогестерон. Во время гормональной индукции для запуска созревания яйцеклеток чаще всего используется хорионический гонадотропин в качестве замены ЛГ. Если у женщины есть предрасположенность к синдрому гиперстимуляции яичников, в качестве “триггера” овуляции используются агонисты гонадотропина.
Эстрадиол — гормон, образующийся в яичниках и надпочечниках, участвующий в развитии органов репродукции, а также наступлении беременности естественным путем или в результате ЭКО. Эстрадиол при ЭКО отвечает за обеспечение условий, необходимых для благоприятной имплантации эмбриона в полости матки.
По концентрации эстрадиола в крови можно определить примерное число созревающих фолликулов. Его уровень увеличивается вдвое каждые 48 часов.
Прогестерон — ключевой гормон для всех процессов, связанных с планированием беременности, ее протеканием и последующим грудным вскармливанием. Его не зря еще называют «гормоном беременности». У небеременных женщин он вырабатывается желтым телом фолликула, во время беременности — плацентой.
Основной функцией прогестерона является подготовка женского организма к репродукции: он отвечает за необходимые изменения в матке, связанные с подготовкой к возможному зачатию и вынашиванию, благодаря ему формируется плацента. При ЭКО уровень прогестерона в крови имеет критически важное значение, поскольку успех последующей имплантации во многом зависит от концентрации этого гормона в крови.
От баланса концентрации всех этих гормонов зависит состояние женской репродуктивной системы. Перекос в любую сторону любого компонента вызовет дисбаланс всей системы, а значит, с зачатием и вынашиванием будут сложности. Поэтому, чтобы минимизировать риски, гормональная стимуляция “отключает” на время производство некоторых своих гормонов и женщина получает заново те дозы гормонов, которые будут оптимальными в ее конкретном случае.
Что такое протокол ЭКО
Расписанный по дням и часам график приема гормональных препаратов называется протоколом ЭКО. Существует несколько вариантов протоколов — короткий, длинный, ультракороткий, ультрадлинный, французский, японский, криопротокол и другие.
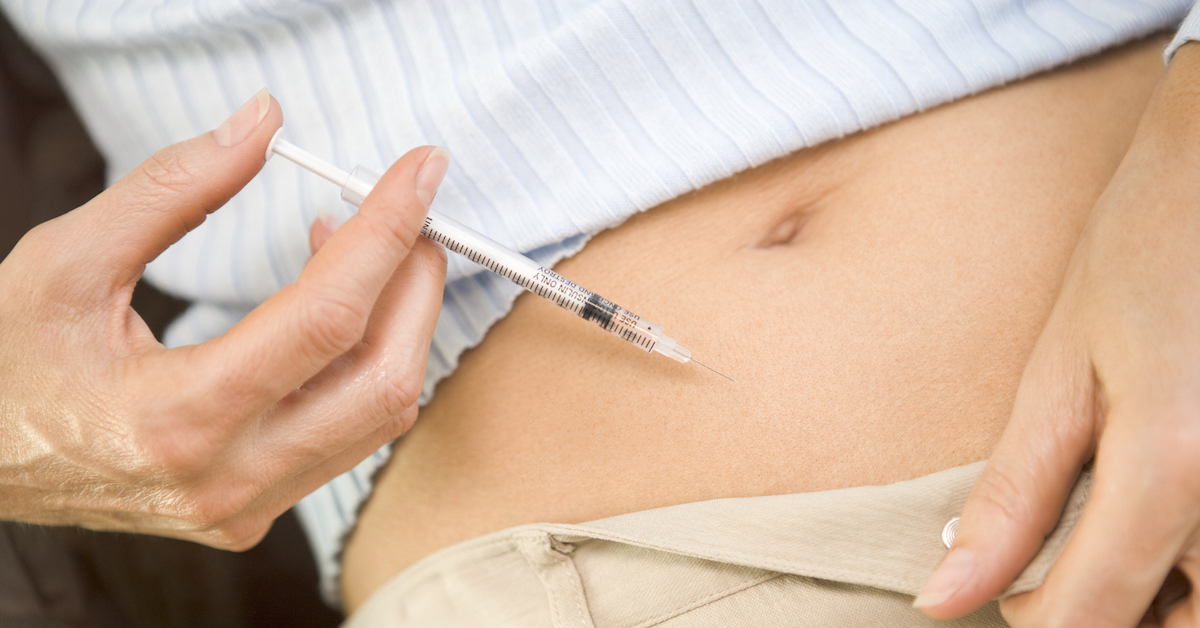 Выбор верного протокола является одним из ключевых факторов успеха всей процедуры ЭКО. Этот выбор зависит от состояния гормонального фона пациентки, особенностей ее здоровья, прошлого опыта в области репродукции.
Выбор верного протокола является одним из ключевых факторов успеха всей процедуры ЭКО. Этот выбор зависит от состояния гормонального фона пациентки, особенностей ее здоровья, прошлого опыта в области репродукции.
Принцип действия всех протоколов ЭКО в целом одинаков и преследует одну цель — созревание оптимального количества фолликулов в яичниках. Разница будет в количестве дней приема гормональных препаратов и их последовательности. Само собой разумеется, список этих препаратов и их дозы тоже будут отличаться. Поэтому нет смысла спрашивать знакомых, какая схема приема препаратов была им назначена, для каждой пациентки она все равно будет своя.
Длинный и короткий протоколы ЭКО
Чаще всего используются эти две схемы. Другие протоколы также разрабатываются на их основе.
Длинный протокол показан женщинам со средним овариальным резервом, проблемами эндометрия, кистами яичников, миомами. Он начинается на 21-22 день предыдущего цикла с приема препаратов, подавляющих выработку собственных гормонов ФСГ и ЛГ. Это делается для того, чтобы созревание фолликулов и овуляция произошли в нужный врачу момент, строго под его контролем. На фоне приема этих препаратов со 2-3 дня нового цикла начинается стимуляция яичников, и прием стимулирующих препаратов длится 10-12 дней. Гормональные препараты в протоколах ЭКО стимулируют продукцию двух гормонов: ФСГ и ЛГ. В обычном цикле недоминантные фолликулы погибают до наступления овуляции, поскольку падает уровень ФСГ. Инъекции ФСГ поддерживают его на высоком уровне, поэтому яичники продуцируют сразу несколько яйцеклеток.
Когда фолликулы достигают нужного размера, вводится препарат, принцип действия которого схож с естественным ЛГ, чтобы запустить процесс созревания яйцеклеток. Этот препарат вводится с таким расчетом, чтобы процесс созревания яйцеклеток был запущен, а овуляция еще не произошла, поскольку забор яйцеклеток должен быть произведен до момента выхода яйцеклетки из фолликула. После чего появляется возможность успешно пунктировать фолликул и «достать» яйцеклетку.
Короткий протокол более жесткий в сроках, он четко завязан на менструальный цикл женщины. Стимулирующая терапия должна начаться не позже 2 дня цикла. В коротком протоколе стимуляция яичников производится 10 дней. По достижении фолликулами нужного размера назначается прием препарата “триггера”, запускающего овуляцию. Чаще всего это большая доза гормона человеческого хорионического гонадотропина (ХГЧ), который запускает процесс созревания сразу нескольких фолликулов. Главным условием для назначения ХГЧ является наличие нескольких фолликулов нужного размера. Кроме того, на достаточном уровне должна быть концентрация эстрадиола. Через 35 часов производится пункция фолликулов.
На месте пунктированных фолликулов образуются желтые тела, которые продуцируют выработку прогестерона, задача которого подготовить слизистую оболочку матки к имплантации эмбриона. В стимулированных циклах уровень эстрадиола выше уровня прогестерона, поэтому вводятся дополнительные дозы прогестерона для восстановления баланса эстрогенов и прогестерона.
За время стимуляции женщина несколько раз сдает кровь на гормоны и делает УЗИ, чтобы врач мог понять, как организм отвечает на гормональную терапию и все ли идет по плану.
Преимущества и недостатки длинного и короткого протоколов ЭКО
 Плюсом длинного протокола является его управляемость и гибкость: стимулирующая терапия может быть начата со 2-6 дня нового цикла. Также можно сместить дату пункции фолликулов — на 1-2 дня, если это необходимо. При использовании длинного протокола врачи добиваются созревания бОльшего числа яйцеклеток одинакового качества и размера, но в этом и его минус — он может привести к синдрому гиперстимуляции яичников, поэтому женщинам, склонным к этому осложнению, длинный протокол не назначается.
Плюсом длинного протокола является его управляемость и гибкость: стимулирующая терапия может быть начата со 2-6 дня нового цикла. Также можно сместить дату пункции фолликулов — на 1-2 дня, если это необходимо. При использовании длинного протокола врачи добиваются созревания бОльшего числа яйцеклеток одинакового качества и размера, но в этом и его минус — он может привести к синдрому гиперстимуляции яичников, поэтому женщинам, склонным к этому осложнению, длинный протокол не назначается.
Что такое синдром гиперстимуляции яичников
Мощная атака женского организма большими дозами гормонов несет в себе большую нагрузку. Говоря о гормональной стимуляции перед ЭКО, нельзя не сказать о таком серьезном осложнении, как синдром гиперстимуляции яичников. Он возникает чаще всего в длинном протоколе ЭКО у женщин с богатым овариальным запасом. Он связан с образованием большого количества фолликулов — по 15 с каждой стороны. Увеличение числа фолликулов увеличивает концентрацию эстрогенов в крови, а также содержание вазомоторных веществ, которые влияют на стенки кровеносных сосудов всего организма. В результате из сосудов просачивается жидкость и накапливается в брюшной полости, перикарде. Недостаток жидкости в сосудистом русле нарушает деятельность мозга, почек и других жизненно важных органов. Это серьезное осложнение, и лечащий врач должен просчитать все возможные риски, выбирая протокол стимуляции.
Преимуществом короткого протокола является возможность назначения в качестве “триггера” препарата агониста гонадотропина (не ХГЧ), чтобы свести к нулю риск развития синдрома гиперстимуляции яичников. Применение этих препаратов, однако, снижает и шансы на беременность. В таких случаях применяются сегментированные протоколы, когда стимуляция производится в одном цикле, а перенос эмбрионов в следующем.
Каждый протокол имеет свои плюсы и минусы, если в одном цикле не сработает один, в следующий раз врач может предложить другую схему и ответ организма может кардинально измениться. В целом все они преследуют одни цели и примерно равны по эффективности и стоимости.
