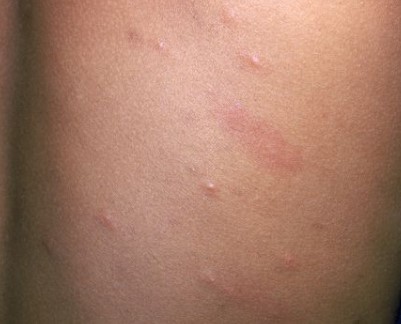
Инкубационный период ветрянки
Содержание:

Ветряная оспа представляет собой очень заразную детскую инфекцию, поэтому контакт с больным ребенком у большинства малышей дошкольного или младшего школьного возраста приводит к заражению. Чтобы понять, когда ожидать первых проявлений инфекции, родителям следует знать, сколько дней длится инкубационный период при ветряной оспе.

Что это такое
Инкубационным называют период, во время которого вирус развивается в организме ребенка, но симптомов инфекции пока нет. Он начинается с момента заражения и заканчивается с началом первых признаков болезни. Знать длительность инкубационного периода важно для того, чтобы понимать, когда ожидать первых проявлений ветрянки. Также такая информация учитывается для проведения карантинных мер.

Как заражаются ветряной оспой
Возбудителем ветрянки выступает вирус Varicella Zoster, являющийся представителем группы вирусов герпеса. Он передается здоровым, не болевшим ветряной оспой ранее детям от болеющего ребенка либо от взрослого с опоясывающим лишаем, поскольку у этого заболевания тот же возбудитель. Наиболее часто болезнь диагностируют осенью и весной, когда защитные силы организма понижаются. Каждые несколько лет врачи отмечают эпидемию такой инфекции.

Заразность
Если в организме ребенка развивается вирус Varicella Zoster, малыш становится заразным для других людей в конце инкубационного периода. Он начинает выделять вирус за сутки до первых симптомов ветряной оспы. Заболевший ребенок заразен весь период высыпаний и некоторое время после того, как на его коже появились последние пузырьки (5 дней).
Пути и способы передачи вируса
В основном вирус Varicella Zoster передается от больного ветряной оспой малыша к здоровым детям воздушно-капельным путем. При таком способе передачи возбудитель попадает к другим людям через частички слюны и слизи с оболочек дыхательных путей. Вероятность заражения при общении с больным ребенком для людей без иммунитета составляет 90%.
Кроме того, ребенок может заразиться:
- Контактным путем – если в организм здорового ребенка попадет вирус из лопнувших везикул на теле больного малыша.
- Внутриутробно – от заболевшей ветрянкой во время вынашивания мамы. При заражении женщины в первом триместре повышается риск тяжелых патологий развития, а ветрянка у беременной на сроке больше 12 недель приводит к проявлению инфекции у младенца после рождения.

Передается ли через вещи и предметы
Передача вируса Varicella Zoster через разные предметы возможна, но это случается крайне редко, поскольку возбудитель ветрянки считается малостойким. Вне тела человека он достаточно быстро гибнет — за 10-15 минут. К тому же, устранить осевшие на предметах вирусы помогает высокая температура, ультрафиолет и любые дезинфицирующие растворы. В то же время, если вирус с лопнувших пузырьков попадет на одежду, а не болевший ранее человек сразу же наденет ее, заражение возможно.
Как распространяется и как передается через третьих лиц
Возбудитель отличается высокой летучестью и может распространяться по воздуху на расстояние до 20 метров. Через третьих лиц вирус Varicella Zoster практически не передается, что связано с его малой стойкостью во внешней среде.

Кто чаще болеет
Наиболее часто ветряную оспу диагностируют у ребенка дошкольного и раннего школьного возраста (2-7 лет), когда дети больше контактируют с другими детьми. Максимальную восприимчивость к вирусу Varicella Zoster отмечают в 4-5 лет. При этом инфекция встречается и в другом возрасте.
У грудничка первых месяцев жизни ветрянки практически не бывает, поскольку младенец до 6-месячного возраста находится под защитой маминых антител, которые он получает из ее организма еще внутриутробно (при условии, что мама в детстве болела ветрянкой). Детки, которым уже исполнилось полгода, менее защищены от вирусов, поэтому ветрянка у них бывает, но часто протекает в легкой форме.

У детей старше 10 лет ветряная оспа отличается более тяжелым течением и риском появления осложнений. У подростка и взрослого такая инфекция вызывает сильный подъем температуры, обильную сыпь, выраженную интоксикацию. Она также может протекать в атипичной форме, например, геморрагической, когда пузырьки на коже заполняются кровью, либо буллезной, когда внутри пузырьков находится гной.

Что происходит в организме ребенка во время инкубационного периода
Различают такие этапы инкубационного периода ветряной оспы:
- Начальный. Вирус Varicella Zoster попадает на слизистую дыхательных путей ребенка и начинает развиваться в ее клетках, адаптируясь в организме малыша.
- Этап развития. Возбудитель активно размножается в слизистых и накапливается в инфицированных клетках.
- Завершающий. Вирус преодолевает защитный барьер дыхательных путей и проникает в кровь, что становится причиной начала клинических проявлений ветрянки и выработки антител.

Продолжительность инкубационного периода
При ветрянке инкубационный период у большинства детей варьируется от 13 до 17 дней. Наиболее часто длительность такого периода в детском возрасте составляет 14 дней. При этом в зависимости от состояния иммунитета ребенка и других факторов данный период может как удлиняться, так и сокращаться.
Если ребенок ослаблен, первые проявления ветрянки возникают раньше. Также более быстрое развитие вируса наблюдают у грудничков. Минимальный инкубационный период составляет 7 дней. У подростков ветрянка может проявиться через 10-21 день после контакта с вирусом. В редких случаях длительность инкубационного периода увеличивается до 23 дней.

Первые симптомы ветрянки
У ребенка, который заболел ветряной оспой, первыми признаками болезни будут симптомы общего недомогания, возникающие при большинстве вирусных инфекций. Это головные боли, ломота в мышцах, слабость, ухудшение аппетита, капризы и беспокойное поведение, першение в горле, вялость и другие. Вскоре родители отмечают и более характерные для ветрянки симптомы – резкое повышение температуры тела и сыпь на коже.
Высыпания при данной инфекции сначала представлены розово-красными маленькими пятнами, которые довольно скоро преобразуются в папулы (они похожи на укус комара), а затем – в однокамерные пузырьки, называемые везикулами. Когда пузырьки лопаются, на их месте образуется корочка. Как правило, высыпания достаточно сильно чешутся и зудят.

Пока одни везикулы заживают, рядом на теле малыша нередко появляются новые пятна, превращающиеся в папулы и пузырьки. Одновременно отмечают повышение температуры тела. Таким образом, на одном участке тела можно видеть разные элементы.
Первые высыпания у большинства детей выявляют на коже туловища, но вскоре сыпь покрывает конечности (кроме ладоней и стоп) и область головы. У некоторых деток элементы сыпи возникают не только на коже, но и во рту, на глазных яблоках и других слизистых оболочках. При легкой форме высыпания могут быть одиночными, а повторных «волн» сыпи не наблюдают.

Лечение
Поскольку противовирусного лечения ветряной оспы нет, все меры направляют на облегчение симптомов инфекции. При высокой температуре ребенок должен лежать в постели, а снизить жар помогут парацетамол или ибупрофен. Большое внимание следует уделить питьевому режиму малыша, о чем говорит и изпестный педиатр Комаровский. Ребенку нужны обильное теплое питье и щадящая пища.
Чтобы малыш не расчесывал пузырьки, их рекомендуют обрабатывать такими препаратами, как ПоксКлин, Циндол или Кламин. Эти средства снимут зуд и ускорят заживление кожи. Подходит для обработки и традиционная «зеленка» или фукорцин. Такие препараты защитят пораженную кожу ребенка от инфицирования.

Еще больше о ветрянке вы сможете узнать, посмотрев передачу доктора Комаровского.

- Проставив сноски, внести более точные указания на источники.
Пожалуйста, после исправления проблемы исключите её из списка параметров. После устранения всех недостатков этот шаблон может быть удалён любым участником.
| Ветряная оспа | |
|---|---|
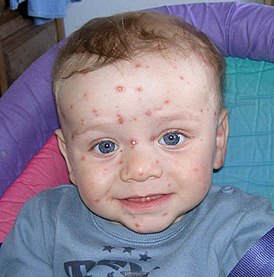 Ребёнок с ветряной оспой |
|
| МКБ-11 | 1E90 1E90 , KA62.2 KA62.2 |
| МКБ-10 | B 01 01. |
| МКБ-10-КМ | B01 и B01.9 |
| МКБ-9 | 052 052 |
| МКБ-9-КМ | 052 [1] [2] и 052.9 [2] |
| DiseasesDB | 29118 |
| MedlinePlus | 001592 |
| eMedicine | ped/2385 |
| MeSH | D002644 |
Ве́тряна́я [3] о́спа, ветря́нка (лат. Varicella ) — острое высококонтагиозное вирусное заболевание с воздушно-капельным путём передачи. Обычно характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением.
Возбудитель ветряной оспы — вирус варицелла-зостер, лат. Varicella Zoster семейства Herpesvir >[4] .
Заболеванию подвержены люди всех возрастов, болеют преимущественно дети. Переболевшие имеют пожизненный иммунитет [4] .
В большинстве случаев у детей ветряная оспа проходит в лёгкой форме. Однако болезнь может приводить к смерти, в частности, в результате осложнений. Более высокая заболеваемость и смертность — у новорождённых и людей с ослабленным иммунитетом [5] . У лиц старше 18 лет чаще наблюдается более тяжелое течение и осложнения [6] .
Ветряную оспу можно предотвратить с помощью иммунизации [5] .
Содержание
История [ править | править код ]
Ветряная оспа впервые описана в середине XVI века итальянскими врачами V >[4] .
Немецкий ученый Р. Фогель (1724—1774) впервые применил термин «варицелла» (1772) и выделил ветряную оспу как самостоятельную нозологическую форму [7] .
В 1911 году в содержимом везикул был обнаружен возбудитель ветряной оспы, после чего заболевание стали считать отдельной нозологической формой. Вирус-возбудитель был выделен в 1958 году [4] .
Эпидемиология [ править | править код ]
Эпидемиология ветряной оспы отличается в умеренном и тропическом климате, причины этого не ясны. Предположительно различия являются результатом свойств вируса — он чувствителен к температуре, климату, плотности населения, риску заражения [5] .
Заболеванию подвержены люди всех возрастов. Около половины детей болеют в возрасте 5−9 лет, реже — 1–4 и 10–14 лет. Около 10% заболевших — 14 лет и старше [4] .
Источник инфекции — больной человек с конца инкубационного периода (10–21 день) и до тех пор, пока все поражения не покроются коркой (7-10 дней). Возбудитель распространяется воздушно-капельным путём или при прямом контакте [5] . Контагиозность ветряной оспы 100% — заболевает каждый, ранее не встречавшийся с вирусом [4] .
Как и все герпесвирусы, вирус ветряной оспы обладает способностью подавлять иммунную систему [8] .
Иммунитет при ветряной оспе обусловливает невосприимчивость к новому заражению, но не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях и/или ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее поражёнными при первичной инфекции. Повторная активация вируса происходит в условиях ослабленного иммунитета в виде опоясывающего герпеса [8] .
У лиц с тяжелым иммунодефицитом возможно повторное заражение [4] .
Больной опоясывающим лишаём является источником вируса и представляет эпидемиологическую опасность по ветряной оспе [9]
Этиология [ править | править код ]
Возбудителем ветряной оспы является Вирус ветряной оспы (Varicella Zoster), видимый в обычный световой микроскоп вирус, крупных размеров, который с 3—4-го дня обнаруживается в содержимом оспенных пузырьков. Вирус ветряной оспы нестоек во внешней среде — он быстро погибает при воздействии солнечного света, нагревании, ультрафиолетовом облучении. Вне организма, на открытом воздухе выживаемость вируса примерно 10 минут. Возбудитель ветряной оспы относится к вирусам группы герпеса третьего типа [10] .
Восприимчивость к ветряной оспе составляет 70 %. Заразными больные ветряной оспой становятся за 20—24 ч до появления сыпи и остаются ими до 4 дней. [ источник не указан 170 дней ]
Вирус ветряной оспы поражает только человека, единственный резервуар дикого вируса — человек [4] .
Вирус варицелла-зостер является причиной двух заболеваний: ветряной оспы, возникающей преимущественно в детском возрасте, и опоясывающего герпеса (опоясывающего лишая), в основном поражающего пожилых и людей с иммунодефицитом [4] . Ветряная оспа является первичной инфекцией вируса варицелла-зостер, а опоясывающий герпес в подавляющем большинстве случаев является результатом активизации латентного вируса варицелла-зостер [4] [5] .
Патогенез [ править | править код ]

Вирус проникает в организм через слизистые оболочки верхних дыхательных путей и внедряется в эпителиальные клетки слизистой оболочки. Затем вирус проникает в кровь и фиксируется в коже, вызывая в её поверхностном слое патологический процесс: ограниченное расширение капилляров (пятно), серозный отёк (папула), отслоение эпидермиса (везикула).
Из-за размножения вируса и аллергического ответа организма возникают лихорадка и другие общие неспецифические проявления инфекции.
После болезни возникает стойкий иммунитет.
Возбудитель может персистировать в организме; в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания — опоясывающий лишай.
Клиника [ править | править код ]
В течении ветряной оспы выделяют следующие периоды: инкубационный, продромальный период, периоды высыпания и образования корочек.
- Инкубационный период для больных в возрасте от 30 лет составляет 11—21 день, до 30 лет 13—17 дней (в среднем 14).
- Продромальный период наступает в течение 1—2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).
Продромальные явления у детей могут быть не выражены. У взрослых продромальные явления проявляются чаще и протекают тяжелее (головная боль, пояснично-крестцовые боли, лихорадка).
- Период высыпания у большинства детей протекает без особых нарушений общего состояния, лихорадочное состояние совпадает с периодом массового появления сыпи, высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
У взрослых высыпание часто бывает массивным, сопровождается повышением температуры тела, общетоксическими явлениями, сильным зудом.
Образовавшаяся сыпь имеет вид розовых пятен величиной 2—4 мм, которые в течение нескольких часов превращаются в папулы, часть которых, в свою очередь, становится везикулами. Везикулы однокамерные, окружены венчиком гиперемии. Через 1—3 дня они подсыхают, образуя поверхностные корочки темно-красного или коричневого цвета, которые отпадают на 2—3-й неделе. Поскольку высыпания появляются повторно, сыпь имеет полиморфный характер, то есть на ограниченном участке можно увидеть одновременно пятна, папулы, везикулы и корочки.
Одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро мацерируются , превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1—3 элементами. Заживает энантема в течение 1—2 дней.
Лихорадочный период длится 2—5 дней, иногда — до 8—10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней.
Обычно ветряная оспа протекает доброкачественно, но при развитии буллёзной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты. Заболевание приводит к смерти в 1 случае из 60 000 [11] .
Ветряная оспа у беременной женщины не рассматривается врачами как показание к искусственному прерыванию беременности. При заражении ветрянкой во время беременности в сроки до 14 недель риск для плода составляет 0,4 %, а при заражении в сроки от 14 до 20 недель — не более 2 %. После 20 недель для ребёнка риска фактически нет [ источник не указан 562 дня ] . Лечение специфическим иммуноглобулином во время беременности резко снижает даже этот очень маленький риск для будущего ребёнка.
Однако же при заболевании женщины за 4-5 дней до родов у ребёнка с вероятностью 17 % может развиться врождённая ветряная оспа, которая протекает тяжело, сопровождается развитием обширной бронхопневмонии, поносом, перфорацией тонкой кишки, а также поражением внутренних органов, и приводит к гибели до 31 % заболевших [12] .
Беременные относятся к группе риска развития заболеваний, связанных с вирусом Варицелла Зостер. Внутриутробное инфицирование плода в течение первых 20 недель беременности может приводить к самопроизвольному аборту, внутриутробной смерти плода или рождению ребёнка с синдромом врождённой ветряной оспы. Синдром врождённой ветряной оспы характеризуется пороками развития конечностей, головного мозга и органов зрения [9] .
Лечение [ править | править код ]
Не существует методов, которые позволили бы полностью избавить организм от данного вируса.
Лечение проводится как в амбулаторных условиях (легкая форма), так и в условиях стационара (при наличии осложнений).
Принцип лечения предполагает одновременное решение следующих задач: предупреждение развития патологических процессов и осложнений, предупреждение формирования остаточных явлений и инвалидности.
При выборе методики лечения учитываются следующие факторы: клиническая картина, степень проявления симптомов, наличие осложнений, возраст, другие имеющиеся заболевания у больного.
Комплексное лечение наиболее эффективное и включает в себя: режим, диету, медикаментозное лечение, а также методы немедикаментозного лечения (аэрация помещения, гигиенические мероприятия, физическое снижение температуры) [13] . Постельный режим следует соблюдать в течение всего лихорадочного периода [14] .
Местное лечение в местах поражения предусматривает обработку кожи и слизистых оболочек дезинфицирующим раствором для профилактики бактериальных заражений (раствор Кастеллани, генциановый фиолетовый, метиленовый синий, раствор марганцово-кислого калия). Бриллиантовый зелёный не является обязательным лечением [15] . Для подсушивания везикул используют синтетические танины [16] , для смягчения и заживления кожи — наружные средства с аллантоином, декспантенолом.
Для снижения температуры широко используется парацетамол. Ибупрофен не рекомендуется из-за возможных осложнений [17] [18] . Аспирин и содержащие его продукты не должны даваться детям с ветрянкой (как и любой другой болезнью, вызывающей лихорадку), так как имеется риск возникновения тяжёлого и потенциально смертельного синдрома Рея [19] .
Прямое противовирусное действие обнаружено у глицирризиновой кислоты, которую используют в местной и системной терапии. При среднетяжелых и тяжелых формах заболевания назначают нуклеозиды и нуклеотиды, кроме ингибиторов обратной транскриптазы, например, ацикловир [19] [13] . Применение антивирусных средств является оправданным только для недоношенных детей, пациентов с нарушениями иммунной системы и взрослых [4] .
Прогноз при ветряной оспе обычно благоприятный. Рекомендуется не срывать корочки во избежание остаточных следов.
Осложнения при ветряной оспе встречаются редко и могут быть связаны с действием самого вируса или наслоением бактериальной инфекции. В таком случае начинают приём антибиотиков. При инфицировании везикул применяют бацитрацин+неомицин (банеоцин) [20] .
Вирус ветряной оспы склонен к персистенции, как и вирус простого герпеса, и при ослаблении иммунитета (вследствие старения организма, химиотерапии злокачественных опухолей, и т. д.) может возникнуть рецидив в виде опоясывающего лишая (в то время как повторное заболевание собственно ветряной оспой встречается очень редко).
Традиционное «лечение» ветряной оспы «зеленкой» неэффективно. Более эффективны ванночки с добавлением соды, антигистаминные средства и обезболивающие мази [4] .
Профилактика и мероприятия в очаге [ править | править код ]
Методом специфической профилактики является вакцинация.
Вакцина была разработана Митиаки Такахаси в 1974 году в Японии в лабораториях Фонда Бикен. Полученный вакцинный штамм был назван Ока (в честь мальчика, из везикул ветряночной сыпи которого был выделен вирус). Первая вакцина получила название «Окавакс». Впоследствии японские разработчики передали штамм Ока фармацевтическим компаниям Merck & Co и GlaxoSmithKline, которые модифицировали штамм и разработали ещё две вакцины: «Варивакс» и «Варилрикс».
В США вакцинация против ветряной оспы с использованием вакцины «Варивакс» проводится с 1995 г., вакцина включена в схему национального прививочного календаря. На территории Российской Федерации первой была зарегистрирована вакцина для профилактики ветряной оспы — «Варилрикс» (GlaxoSmithKline Biologicals S.A.) в 2008 г., а с 2009 г. вакцинация стала широко применяться в рамках региональных программ иммунизации. В ряде стран Европы (напр., в Великобритании), вакцинация рекомендуется только лицам, находящимся в группе риска [21] . В 2010 году в России зарегистрирована оригинальная японская вакцина «Окавакс».
Вакцина против ветряной оспы включена в национальный прививочный календарь Австралии [22] , Австрии [23] , рекомендации постоянного комитета по вакцинации Германии [24] , прививочные календари большинства канадских провинций [25] . В Великобритании нежелание вводить прививку против ветряной оспы в национальный календарь мотивируется опасениями, что это может повысить риск заболевания опоясывающим герпесом среди пожилых людей, для которых контакт с больными детьми является бустером иммунитета [26] .
Вакцина формирует стойкий иммунитет на долгие годы. По опыту Японии, первой начавшей применять вакцину, иммунитет у пациентов сохранился через 20 лет после вакцинации, ни у одного вакцинированного заболевание не развилось [27] [4] .
Прививка производится по следующей схеме:
- вакцина «Окавакс»: все лица старше 12 месяцев — подкожно 1 доза (0,5 мл) однократно [28] ;
- вакцина «Варилрикс»: детям старше 12 месяцев и взрослым — 1 доза (0,5 мл) подкожно двукратно с интервалом не менее 6 недель [29] ;
- экстренная профилактика любой из вакцин: 1 доза (0,5 мл) в течение первых 96 часов после контакта, предпочтительно в течение первых 72 часов [29][28] .
В случае заболевания человек обычно изолируется на дому. Госпитализируются пациенты, проживающие в общежитиях, в специализированных учреждениях или в многодетных семьях. Также госпитализации подлежат тяжёлые формы ветряной оспы, дети раннего возраста, при наличии осложнений или другого тяжёлого заболевания. Изоляция прекращается через 5 дней после последнего высыпания. Для детей, посещающих организованные детские коллективы, существует предусмотренный инструкцией порядок допуска в детские учреждения. Дезинфекция ввиду нестойкости вируса не проводится, достаточно частого проветривания и влажной уборки помещения.
Эффективность вакцин [ править | править код ]
Эффективность вакцинации против ветряной оспы по данным Тайваня составила 82,6% [30] .
Существует опасность развития инфекции у вакцинированного пациента — ветрянка прорыва. Заболевание возможно как на фоне снижения поствакцинального иммунитета со временем (так называемая «вторичная вакцинальная недостаточность»), так и при первичной толерантности, неспособности организма индуцировать эффективный иммунный ответ. По опыту Тайваня прорыв инфекции произошел у 2,1% привитых, а в 0,016% для лечения болезни потребовалась госпитализация. Частота «ветрянки прорыва» была тем ниже, чем больше детей были охвачены вакцинацией [30] .
Ветряночные вечеринки [ править | править код ]
Поскольку ветряная оспа у взрослых протекает тяжелее, чем у детей, некоторые родители сознательно приводят своих детей в семью с ветряночным ребёнком, называя это «ветряночной вечеринкой». Такая практика была особенно широко распространена до того, как в 1995 году в США начала применяться вакцина против ветряной оспы. Врачи констатируют, что для детей безопаснее получить вакцину, которая содержит ослабленную форму вируса, а не заболевание, которое может быть фатальным [31] .
Ветряная оспа, или по-народному просто ветрянка, как и любое заболевание, характеризуется различными стадиями возникновения и протекания в организме. Инкубационный период ветрянки у детей имеет свои особенности, которые необходимо выявить, чтобы быстро и правильно поставить диагноз и предотвратить инфицирование окружающих.
Ветряная оспа относится к наиболее заразным инфекционным заболеваниям. Ее возбудитель – вирус герпеса 3-го типа. Передаваться может двумя путями:
- Воздушно-капельным – только в том случае, если заболевший разговаривает, чихает или кашляет, находясь с вами в одной комнате. Если он молчит, заразиться невозможно.
- От взрослого человека, страдающего опоясывающим лишаем, к малышу. Объясняется это просто: возбудителем этого заболевания также является герпес 3-го типа.
С воздушным потоком вирус распространяется достаточно далеко, на расстояние до 20 м. Невозможно заразиться им через предметы быта, например, игрушки, посуда, дверные ручки и т.д. Быстро погибает он и в окружающей среде, хотя при комнатной температуре может сохранять свою активность от нескольких минут до нескольких часов.
Вовсе не обязательно заниматься дезинфекцией всей квартиры, достаточно лишь с особой осторожностью общаться с заболевшим. Особенно при обработке ранок. Очень редко, но возможно заражение через кожные покровы в тот момент, когда пузырьки лопаются.
Вспышка вируса наблюдается раз в пять лет в осенне-зимний период. Чаще всего от этого страдают дети от 5 до 10 лет.
Продолжительность инкубационного периода ветрянки у детей
Инкубационный период начинается с момента попадания вируса в организм человека и до проявления первых симптомов болезни. Минимальный инкубационный период составляет 7 дней, максимальный – 21 день. Принято считать, что у детей он длится в среднем 14 дней, у взрослых – 16 дней.
Сколько дней длится инкубационный период, зависит от нескольких факторов, связанных с индивидуальными особенностями пациента и состоянием его иммунитета в первую очередь:
- количеством вируса , одномоментно попавшего в организм;
- состоянием иммунной системы . При ослаблении защитных сил инкубационный период у детей может протекать значительно быстрее, а вот болезнь – достаточно тяжело, с ярко выраженными симптомами и высокой температурой;
- места, где произошло инфицирование . В закрытом помещении, где отсутствует доступ свежего воздуха, вирус герпеса гораздо быстрее проникает в организм, распространяется и размножается в нем. Поэтому концентрация будет более высокой.
У детей с отличным иммунитетом может появиться всего несколько высыпаний в области волосистой части головы, а болезнь будет проходить достаточно легко. Но он все равно остается источником заражения окружающих.
У грудных детей
У грудных детей ветрянка встречается гораздо реже, чем у тех, кому уже исполнился годик. Но только в том случае, если роженица уже переболела и имеет в организме антитела к вирусу, передающиеся плоду еще в утробе. В таком случае до полугода младенцу ничто не грозит. А если он питается молоком матери, то и до 12 месяцев.
Хуже дело обстоит, если мать ветрянкой не болела. В таком случае риск заражения очень велик. Ветрянка может возникнуть у новорожденного до 3-х месяцев. Инкубационный период в этом случае протекает всего 5 дней, и болеет грудничок очень тяжело.
Этапы инкубационного периода ветряной оспы
Врачи делят инкубационный период ветряной оспы на 3 этапа:
| Этап болезни | Характеристика |
| Начальный этап | Время, за которое инфекция проникает в организм и полностью там адаптируется. То есть те патогенные микроорганизмы, которые не погибли благодаря работе иммунной системы, начинают свое развитие. |
| Этап размножения | Постепенно вирус достигает наиболее благоприятных для него мест и начинает активно размножаться. Возникает первоначальный очаг, откуда он начинает распространяться по всему организму. Для ветрянки такими местами являются слизистые дыхательных путей и конъюнктивы глаз. |
| Завершающий этап |
Основные симптомы:
Возникает сыпь обычно в виде розовых пятнышек в волосистой части головы и на лице. Буквально за несколько часов она поражает почти все кожные покровы и слизистые, даже в районе половых органов, где особенно зудит и чешется.
Через 2 дня такие пятнышки превращаются в пузырьки, наполненные жидкостью, которые лопаются, покрываются корочкой и постепенно отпадают.
Температура держится около 6 дней, после чего начинает постепенно спадать, как и появление новой сыпи. Приблизительно через 10 суток кожные покровы очищаются.
Симптомы, появляющиеся в конце инкубационного периода, очень яркие, поэтому обычно диагностирование не вызывает у врача особых вопросов.
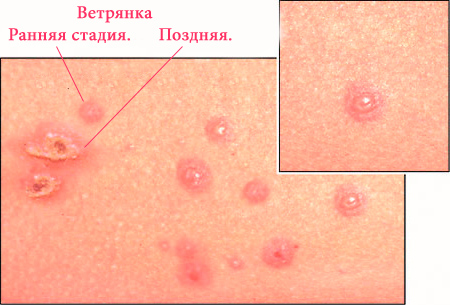
Заразен ли ребенок
После инкубационного периода ветрянки вирус герпеса может быть опасен еще в течение 10 дней, пока не отпадет последняя корочка последней болячки. Именно столько времени обычно протекает само заболевание.
За 10 дней до окончания инкубационного периода начинается самое активное распространение вируса воздушно-капельным путем. С этого моменты больной опасен для окружающих. Многие педиатры считают, что опасным является весь период скрытого течения ветрянки.
По истечении этого срока детям разрешается возобновить посещение детских учреждений.
Лечение ветрянки в инкубационный период
Какие меры можно предпринять в том случае, если вы точно знаете, что ваш ребенок пообщался с носителем инфекции, а сам ветрянкой еще не болел?
Как предотвратить развитие болезни или минимизировать симптомы ее протекания:
- обратиться в специализированные центры, где малышу проведут вакцинацию . Длительность такого курса – неделя, начиная со дня контактирования. Особенно это необходимо детям, чья иммунная система ослаблена, и детям до года;
- в период возможного инкубационного периода, если есть подозрение на заражение, усильте его питание витаминами и минералами . Пусть он больше пьет полезных напитков – отвар шиповника, свежевыжатые соки, домашние компоты;
- при первых признаках ветрянки вызовите участкового педиатра . Если болезнь будет протекать тяжело, то одной зеленкой не обойдешься. В этом случае врач назначит курс медикаментозных препаратов;
- обязательно изолируйте малыша от окружающих.
Лечение ветрянки по Комаровскому
Украинский педиатр Е. Комаровский, очень популярный сегодня благодаря серии книг и передач о детях, которые вызывают горячие отклики в сердцах абсолютно всех мам, дает свои рекомендации по лечению и контролю за процессом выздоровления.
- чтобы зуд как можно меньше беспокоил малыша, следует давать ему антигистаминные и успокаивающие препараты. Иначе при расчесывании он будет постоянно сдирать корочку и в итоге на этом месте обязательно останется шрам;
- как можно меньше применять мази в связи с угрозой передозировки;
- больше времени проводить с малышом, стараться отвлечь его при помощи новых совместных игр;
- родители должны обязательно поддерживать чистоту ногтей у своего малыша. Грудничкам можно даже надевать специальные рукавички;
- в случае обильного выделения пота необходимо обеспечить малышу прохладный душ;
- переодевать ребенка следует несколько раз в день по мере необходимости. Белье должно быть сухим и чистым;
- не кутать, обеспечить доступ свежего воздуха, постоянно проветривать комнату, где находится малыш;
- при высокой температуре не принимать Аспирин. Лучше заменить его на Ибупрофен или Парацетамол;
- больше давать ребенку пить. Это может быть простая вода или витаминизированные соки;
- вместо столь популярной зеленки использовать обычный раствор перманганата калия, или попросту марганцовку;
- обеспечить бережный уход и контроль за течением болезни.
Сегодня в интернете можно найти множество благодарных отзывов от мамочек, которые благодаря доктору Комаровскому справились с ветрянкой, избежали ее тяжелого течения и шрамов на нежной коже. Особенно много комментариев вызывает его совет не использовать зеленку во время лечения.