Как проявляется бешенство у человека
Содержание:
Бешенство – это острое инфекционное заболевание, вызванное вирусом, попадающим в организм человека при укусе больным животным или попадании на кожу его слюны. Клинически характеризуется тяжелым поражением нервной системы. Является одним из самых опасных инфекционных заболеваний.
Без специфического лечения – введения вакцины против бешенства – заболевание заканчивается смертельным исходом. Чем раньше человек обратится за медицинской помощью после укуса, тем меньше шансов заболеть. Давайте познакомимся с причинами, признаками бешенства у людей, поговорим о принципах его диагностики и лечения, а также о том, как избежать этого опасного недуга.

Что это такое?
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Патогенез
Вирус нестоек во внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
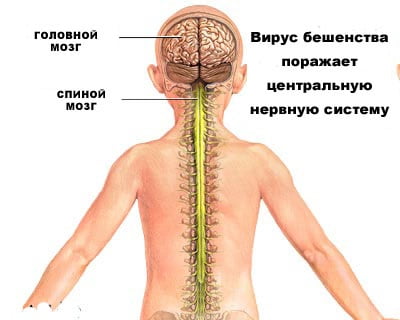
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час. Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения. Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Симптомы бешенства у человека
Инкубационный период бешенства составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года, то есть вирус может существовать в организме без проявления симптомов. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня.
Описаны единичные случаи крайне продолжительного инкубационного периода. Так, он составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Бешенство у человека проходит три стадии развития, каждая из которых проявляется различными симптомами.
1 стадия
Начальная стадия бешенства (1-3 дня):
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
2 стадия
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
- Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
- Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
- Дыхание больного становится редким и судорожным.
- Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
- Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
- Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
- Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
3 стадия
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
Диагностика
Диагностика основывается на данных анамнеза: укус животного или ослюнение кожи. Затем играют роль специфические признаки бешенства: водобоязнь, повышенная чувствительность к раздражителям (звукам, свету, сквозняку), обильное слюнотечение, приступы психомоторного возбуждения с судорогами (даже в ответ на малейшее движение воздуха).
Из лабораторных методов можно отметить обнаружение антигенов вируса бешенства в отпечатках с поверхности роговицы. В анализе крови отмечается лейкоцитоз за счет увеличения содержания лимфоцитов. После гибели больного на вскрытии в веществе головного мозга обнаруживают тельца Бабеша-Негри.
Лечение бешенства у человека
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Однако, бешенство неизлечимо в последней стадии. Вероятность летального исхода при заражении – 99,9 %.
Особенности вакцинации
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он поранился предметами, на которых была слюна заражённого;
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов.
При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
Профилактика
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
Бешенство (от лат. рабиес; устар. гидрофобия или водобоязнь) – это название смертельно опасного инфекционного заболевания, вызванного попаданием в организм человека вируса бешенства (rabies virus).

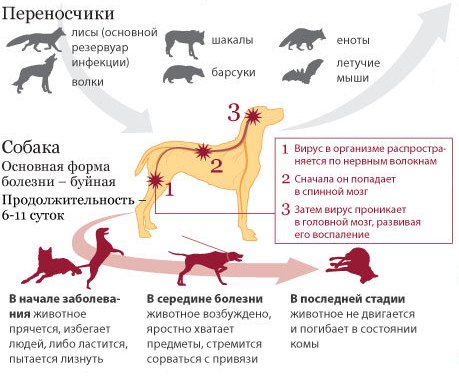
Переносчиками его являются животные-носители, которые заражают человека при укусе, царапании или ослюнении (инфекция содержится в слюне). В старину считалось, что заболевший человек одержим нечистой силой, бесами. Отсюда и происхождение названия «бешенство».
Ежегодно в мире от заражения вирусом бешенства умирает около 50 000 человек.
Дикие животные, которые могут стать переносчиками бешенства:
Носителями вируса могут стать также домашние животные:
- собаки;
- кошки;
- животные сельскохозяйственного типа.
Имеется теоретическая вероятность передачи вируса от человека к человеку через укус (не подтверждено).
Бешенство у человека после укуса
Вирус проникает в тело с попаданием слюны животного в рану или любую другую царапину на коже (реже – на слизистую оболочку глаз или рта) и по близлежащим мышечным волокнам внедряется в нервную ткань.
Он достигает следующих отделов человеческого организма, нарушая их работу:
- слюнные железы;
- нервные клетки;
- кора головного мозга;
- гиппокамп;
- бульбарные центры;
- спинной мозг.
Тело вируса неустойчиво к условиям высоких температур (выше 56° C) и плохо переносит попадание ультрафиолетовых лучей, но игнорирует воздействие антибиотиков. Однако организм человека – идеальная среда для его размножения.
Нервные волокна выступают площадкой для дальнейшего деления вируса и его продвижения (проходит через аксоны, образуя тельца Бабеша-Негри). Он оканчивает свой путь в коре головного и центрах спинного мозга, приводя к менингоэнцефалиту. Возбудитель заболевания, передвигаясь по нервным волокнам, также провоцирует развитие энцефалита (воспаление ЦНС).
Из другой статьи вы можете узнать более подробную информацию о первых симптомах энцефалита.
Во время своего продвижения по организму вирус провоцирует следующие патологические изменения нервной ткани:
Если не предпринимать оперативных мер, то эти нарушения приведут к смерти больного. Летальный исход наступает в связи с удушением или остановкой сердечной мышцы.

Первые признаки
Человек, заражённый бешенством, на первых стадиях может испытывать симптомы простудного заболевания:
- появление лихорадки;
- головная боль;
- мышечная боль;
- потеря аппетита;
- тошнота;
- упадок сил.
В дальнейшем симптоматика будет прогрессировать и ориентироваться нужно уже на следующие приметы:
- повышение температуры после укуса (до 40,5° C);
- бредовые состояния;
- галлюцинации;
- тревога и возбуждение;
- судороги и покалывание в области укуса.
Если после укуса никаких изменений не наблюдается, в любом случае следует обратиться к доктору: животное могло быть переносчиком других инфекций и заболеваний.
Через сколько проявляются?
У бешенства имеется свой инкубационный период. Зачастую, чтобы первые признаки заболевания проявились, необходимо время – от 1 до 4 месяцев. Иногда для развития патологии хватает и 10 дней, а порой требуется, чтобы прошёл год.
Известен случай, когда период от попадания вируса в организм до развития симптоматики составил 6 лет. Столь высокая длительность инкубационного периода объясняется тем, что вирус продвигается в организме по нервным волокнам, а не по кровеносным сосудам, что значительно задерживает проявление клинической картины.
Сроки проявления бешенства также зависят от следующих факторов:
- тип зараженного животного;
- количество вируса;
- сила иммунитета;
- локализация укуса (наиболее опасны места с широкой сетью нервных окончаний – кисти, половые органы, голова).


Наблюдения за болезнью позволили выделить 3 основные фазы её протекания:
Развитие заболевания не всегда однозначно и не всегда сохраняет именно такую последовательность. Известны случаи, когда бешенство дебютировало сразу с третьей стадии (паралитическое бешенство) или было ограничено признаками лишь второй стадии (буйное бешенство).
Продромальная стадия (3 дня) характеризуется лёгким повышением температуры тела (до 37,3° C). У больного возникает необъяснимое беспокойство, нарушается сон. Затянувшаяся рана, оставленная от укуса, начинает болеть.
В стадии разгара (4 дня) наблюдается повышение чувствительности, мышцы сводит судорогой. Возникает водобоязнь и аэрофобия. Пациентов посещает чувство страха, они становятся раздражительными и агрессивными.
На финальной стадии паралича (последние дни) человек полностью обездвижен, наступает асфиксия.
Симптомы бешенства у человека
Симптоматика развивается только после того, как вирус распространится по всему телу.
Классические проявления, которые сопровождают заболевание следующие:
- Изменение в поведении:
- раздражительность;
- агрессивность.
- Мышечное расстройство:

- чрезмерное возбуждение;
- мышечные спазмы;
- неконтролируемые движения диафрагмы и дыхательных мышц;
- неестественные позы;
- конвульсии;
- слабость;
- паралич.
- Нарушение когнитивных функций:
- путаница в мыслях;
- галлюцинации;
- бред.
- Проблемы с восприятием:
- светочувствительность;
- гиперчувствительность к прикосновениям и звукам;
- нарушения зрения;
- аэрофобия;
- водобоязнь.
- Нарушение работы слюнных и слёзных желез:
- усиленное слюноотделение;
- слезотечение;
- трудности при сглатывании;
- появление пены у рта.
Симптомы могут вовсе не давать о себе знать в случае малого количества вируса, попавшего в организм.
Лечение бешенства у человека
Немедленный вызов врача после контакта с возможным носителем бешенства – главное правило, с которого начинается успешная терапия заболевания.
Дожидаясь специалиста, необходимо предпринять ряд подготовительных действий:
- В течение 10 минут промывайте место укуса с мылом.
- Обработайте рану спиртом или йодом.
- Повяжите на повреждённый участок бинт или чистую марлю.
- Сообщите в ветклинику о том, что в окрестностях разгуливает потенциально опасное животное (его поимка необходима для установления статуса носителя инфекции).
- Если вы знаете его владельца, сообщите его контакты ветеринару (это облегчит поимку питомца с дальнейшим помещением его в карантин).
Диагностической процедуры для подтверждения бешенства обычно не требуется. Специалисту достаточного осмотреть заражённого и по хрестоматийным симптомам (водобоязнь, аэрофобия) составить представление о картине заболевания. Последние достижения в диагностике позволяют определить антиген бешенства на верхних слоях глазного яблока.
Оперативность врачебного вмешательства определяет исход заболевания. В комплексе с вакциной специалисты применяют дополнительные препараты.
Итак, современная медицина обладает следующими инструментами по избавлению пациента от вируса:
- вакцина Луи Пастера;
- антирабическая сыворотка;
- антирабический иммуноглобулин.
Вакцинация проводится в несколько этапов:
- в день обращения;
- на 3 день;
- на 7 день;
- на 14 день;
- на 30 день;
- на 90 день.
До 2005 г. лечение заболевания считалось невозможным на стадии появления признаков бешенства. После проявления клинической картины у пациента, врачи были ограничены рамками симптоматического лечения (применение успокоительных средств, курареподобных препаратов, аппарата искусственного дыхания). Однако современные исследования позволили продвинуться в изучении заболевания.
Переменный успех в лечении на стадии развития симптоматики (5 случаев выздоровления у 37 зараженных на 2012 г.) продемонстрировали ученые из США, применив т. н. протокол Милуоки – помещение больного в состояние комы и введение ему комбинации из фармакологических средств:
- противовирусные препараты;
- седативные средства;
- анестетики;
- иммуностимулирующие препараты.
В мировой практике зафиксировано всего 8 случаев благоприятного исхода после длительного пребывания вируса в организме человека. Один из них – выздоровление Джины Гис, которая была искусственно введена в кому американскими специалистами.
В этом и заключается суть метода «протокола Милуоки» – с помощью комы снизить активность нервной системы, в надежде, что в этом состоянии организм самостоятельно начнёт выработку антител. Этот метод лечения до сих пор остаётся в статусе экспериментального.
Профилактика бешенства
Профилактические меры:
- Вакцинация животных.
- Прохождение курса профилактических прививок для человека (иммунизация).
- Ограничение в употреблении алкоголя и индивидуально непереносимых продуктов на период проведения вакцинации человека.
- Ограничение физической активности в период курса лечения.
- Нахождение в стационаре в случае тяжёлого состояния или беременности.

- Апатия
- Боль в месте укуса
- Боязнь воды
- Возбужденность
- Воспаление участка укуса
- Галлюцинации
- Жжение в области раны
- Нарушение сна
- Обезвоживание
- Паралич
- Повышенная температура
- Потеря аппетита
- Потеря веса
- Потливость
- Прерывистое дыхание
- Сокращение двигательной активности
- Судороги
- Тяжелое дыхание
- Увеличение зрачков
- Учащенное сердцебиение
Бешенство – тяжёлая инфекционная патология, развивающееся у человека после укуса кошки, собаки, диких зверей. Данное заболевание характеризуется тяжёлой симптоматикой и очень часто заканчивается смертью человека.
Почти до конца XIX столетия люди не имели никаких средств против этого заболевания, а любое лечение было нерезультативным, поэтому человек, заразившийся им от домашних или диких животных, был обречён на смерть. Затем была разработана вакцина против бешенства, которая позволила останавливать болезнь на ранних этапах и спасать укушенных пациентов. Честь и признание за создание вакцины заслужил французский учёный Луи Пастер – именно он сделал первые прививки от бешенства и спас жизнь маленькому пациенту.
Причины
Бешенство вызывается вирусом, который относится к семейству Rhabdovtrida — Neuroiyctes rabid. Патогенным для человека является уличный вирус, который циркулирует в природе, в то же время в условиях лаборатории учёные создают так называемый фиксированный вирус, на основе которого разрабатывается вакцина против бешенства.
Актуален вопрос — как передаётся бешенство? Недуг передаётся через заражённую слюну после укуса больного человека и животного. Чаще всего источником передачи вируса являются собаки (до 60% всех случаев заражения), реже патологию вызывают лисицы, кошки и другие животные. Самое неприятное при этом то, что у самих животных на момент их нападения на человека (или других животных) признаки бешенства ещё отсутствуют – они становятся опасны для окружающих за неделю до появления выраженной симптоматики. Поэтому если у человека бешенством заражён домашний питомец, он может и не подозревать об этом до того момента, пока животное не нападёт на него или у него не проявятся клинические симптомы – отчего возрастает вероятность инфицирования.
Прогноз патологии обычно зависит от своевременного обращения к врачу после укуса кошки, собаки или другого животного и от соблюдения режима профилактической вакцинации. Те, у кого выявлен вирус бешенства на поздней стадии, и кто не своевременно обращался за медицинской помощью после инцидента – в 100% случаев умирают.
Чаще всего в больницы с подозрение на вирус бешенства поступают дети и подростки – это связано с тем, что дети более подвержены контактам с разными животными. Взрослые страдают от данного недуга лишь при условии нападения больного животного и несвоевременного обращения в стационар, тогда как ребёнок может не обратить внимания на незначительный укус или попадание заражённой слюны носителя в открытую рану на его теле.
Отметим также, что чаще от такого заболевания, как бешенство у человека страдают жители сельской местности, так как они более подверженные контактам с разными видами животных.
Вирус бешенства, попадая внутрь организма, распространяется по нервным стволам, поражая всю ЦНС. После этого он направляется в слюнные железы, делая слюну заражённого опасной для окружающих.
Основным местом размножения вируса бешенства являются нервные ткани. Активный рост приводит к образованию отёков и дегенеративно-некротических изменений в поражённых нервных клетках, что объясняет типичные симптомы бешенства.
Особенности симптоматики
Симптомы бешенства у человека проявляются не сразу, а лишь по прошествии 1–3 месяцев с момента заражения. Иногда болезнь проявляется и намного позже – через полгода или даже год после укуса кошки, собаки и другого больного животного, что происходит в тех случаях, когда укус локализуется на нижних конечностях. Если же укус локализуется на руках, лице или туловище, признаки бешенства могут появляться в течение нескольких недель.
В медицинской практике различают 3 стадии данного заболевания:
- первая стадия – стадия депрессии;
- вторая – стадия психомоторного возбуждения;
- третья – стадия развития параличей.
Первые признаки бешенства у человека связаны с возникновением неприятных ощущений в месте укуса, хотя рана, которая была нанесена, уже может к тому моменту полностью зажить. Иногда появляется повторное воспаление участка укуса – происходит нагноение и гиперемия.
Пациент жалуется на жжение в области раны, ощущение тянущих болей и припухлость. Если укус располагался на лице, первые признаки могут выступать развитие зрительных и слуховых галлюцинаций.
Другие симптомы, которые вызывает вирус бешенства на начальной стадии:
- субфебрильная температура;
- появление необъяснимых страхов и развитие апатичного состояния (реже состояния возбуждения);
- нарушается сон – сопровождается пугающими сновидениями;
- понижается аппетит, и, соответственно, снижается масса тела.
На стадии появления первых симптомов прививки от бешенства и лечение болезни уже не дают необходимого результата. После нескольких дней такого состояния человек становится возбуждённым и не контролирует себя – болезнь переходит на вторую стадию.
Характерным симптомом второй стадии такого заболевания, как бешенство у человека, является развитие гидрофобии. Человек патологически боится воды – даже необходимость попить вызывает у него панические атаки со спазмами мышц гортани и нарушениями дыхательной функции. Один звук льющейся воды может вызвать приступ паники и спазмы, из-за чего происходит нарушение питьевого режима и наступает обезвоживание организма.
Также на второй стадии бешенства человек весьма чувствителен к другим раздражителям. Судороги могут возникать от дуновения ветра, от яркого света и громкого звука, причём проявляется приступ не только судорогами, но и неконтролируемой реакцией в виде буйства и бешенства. Больные рвут на себе одежду, бьются, кусаются и плюются – благодаря этому вирус бешенства распространяется вне организма носителя.
Зрачки человека расширяются, он часто смотрит в одну точку, повышается потоотделение, дыхание становится тяжёлым и прерывистым. Сознание человека помрачается, он переживает галлюцинации.
Очень часто на высоте приступа происходит остановка сердца и человек погибает. Если же этого не произошло, то после окончания приступа сознание больного проясняется. Данная стадия может продолжаться от одного дня до трёх суток, после чего (если человек не умер) наступает стадия паралича.
Признаки третьей стадии со стороны кажутся улучшением, поскольку судороги и гидробоязнь прекращаются, и у больного снижается двигательная активность и чувствительное восприятие. На самом деле это сигнал о скорой смерти человека – температура его тела резко возрастает до 40 градусов, появляется тахикардия и постепенный паралич всех органов и систем в организме. Когда парализуется дыхательная система или сердце наступает смерть.

Активные проявления такого заболевания, как бешенство, могут длиться от 5 до 8 дней. Иногда болезнь начинается сразу со второй стадии, а у детей она, вообще, может протекать стремительно — без выраженной симптоматики с быстрым приходом смерти (в течение суток).
Диагностика и лечение
Диагностируется бешенство на основании клинических проявлений и наличии характерных укусов на тех или иных частях тела. Диагностика должна отличать данную патологию от других заболеваний, таких как энцефалит, столбняк, приступ белой горячки. Поэтому клинические симптомы следует учитывать в первую очередь, ведь у каждого заболевания есть характерные проявления, которые ни с чем не спутать.
Лечение, прежде всего, заключается в оказании человеку неотложной помощи при укусе бешеным животным. Людей помещают в отдельные палаты, и проводят симптоматическую терапию, позволяющую облегчить их состояние.
В больших дозах показано введение морфина, димедрола, аминазина для подавления развития судорожного синдрома. Также лечение предусматривает создание благоприятных условий для больных людей – их палаты необходимо оградить от резких звуков, света и шума льющейся воды и т. д. Но даже такое лечение не даёт гарантии, что у человека не возникнет приступ, на пике которого он умрёт.
К сожалению, несмотря на несколько подтверждённых случаев выздоровления от такой болезни, как бешенство, в мире, учёными и медиками так и не найдено эффективное средство от данного недуга. Поэтому прогноз при появлении первых признаков заболевания неблагоприятный, так как лечение позволяет лишь немного продлить жизнь человека, но не вылечить его.

Профилактика
Так как лечение не даёт эффекта, самое важное значение отводится профилактике бешенства. С этой целью показана прививка от бешенства человеку, подвергшемуся нападению. Кроме того, в обязательном порядке прививают людей, имеющих профессиональную необходимость работать с животными – охотников, ветеринаров, собаколовов.
Существует специфическая и неспецифическая профилактика бешенства. Специфическая заключается во введении антирабической сыворотки или иммуноглобулина, с последующей вакцинацией. Неспецифическая заключается в тщательной обработке раны 20% раствором медицинского мыла.
Особенности вакцинации
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он поранился предметами, на которых была слюна заражённого;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя.
Прививка от бешенства не нужна, если укус был нанесён через одежду, которая осталась неповрежденной, при употреблении обработанного должным образом мяса животных, больных таким заболеванием, как бешенство, а также в том случае, если после укуса в течение недели у животного не развились признаки заболевания.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов. При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
