Корь у взрослых симптомы и лечение
Содержание:
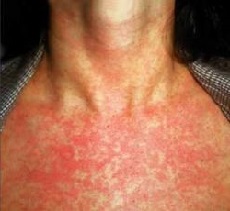 Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год. А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации. Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
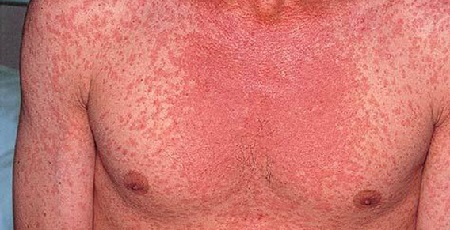
Симптомы кори у взрослых
При возникновении кори у взрослых основные симптомы остаются такими же, как и у детей, но тяжесть течения болезни у взрослого человека будет выражена больше. Это особенно заметно в период высыпаний, во время бактериемии, когда вирус интенсивно размножается в крови.
Основными симптомами кори у взрослых являются:
- увеличение температуры (лихорадка) до 38 — 40 °C;
- головные боли, слабость;
- снижение аппетита;
- конъюнктивит, ринит, светобоязнь;
- сухой, надсадный кашель;
- охриплость голоса;
- коревая энантема – крупные красные пятна на мягком и твердом небе;
- сыпь на коже (на лице, туловище, руках, ногах);
- возможен бред, нарушение сознания;
- дисфункция кишечника и др.
Инкубационный период при заражении корью продолжается у взрослых 1-3 недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
- Катаральный период (начальный) . Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
- Стадия формирования высыпаний . На пятый день на коже человека появляются высыпания. Они распространяются сверху внизу – сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Корь проявляется типичной для нее обильной ярко-красной сыпью в виде пятен, имеющих тенденцию к слиянию. Сыпь держится на коже на протяжении 1 – 1,5 недель и носит пятнисто-папулезный характер. Пигментация, которая появляется на месте сыпи, также имеет нисходящий характер, то есть появляется в направлении от головы к ногам.
- Стадия реконвалесценции . Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых людей заболевание корью протекает особенно тяжело. Часто к основному заболеванию присоединяется пневмония и бактериальные осложнения. Иногда последствием заболевания может стать слепота и значительное ухудшение слуха.
Одним из самых опасных осложнений кори является вирусный менингоэнцефалит (воспаление мозговых оболочек), приводящий к летальному исходу в 40% случаев. Вирус кори сильно подавляет иммунитет взрослого человека, вследствие чего обостряются хронические заболевания и приобретаются новые.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
- Стертая (митигированная) форма кори . Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
- Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
- Гипертоксическая . Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
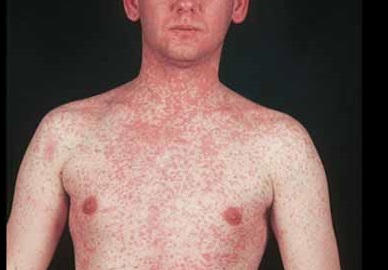
Корь у взрослых: фото
Как выглядит данный недуг на фото, предлагаем к просмотру подробные фото.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Обычно лечение кори проводят в домашних условиях. Доктор будет вас периодически посещать в этот период и следить за течением болезни. Он выпишет вам необходимые лекарства, порекомендует хорошо питаться и пить много жидкости, а также принимать витамины А и С.
Лечение в инфекционном отделении больницы требуется в таких случаях:
- когда появились серьезные осложнения;
- тяжелое течение болезни, сильное отравление организма (интоксикация);
- невозможно изолировать больного от других членов коллектива (в интернате или в армии).
В домашних условиях при наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
При насморке назначаются сосудосуживающие средства:
Для снятия воспаления в носоглотке применяют:
Антибактериальная терапия назначается только при развитии бактериальных осложнений (например, при пневмониях, отитах).
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются :
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение.
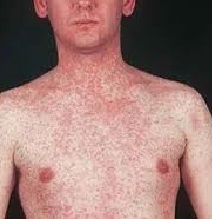 Корь – это легко передающееся инфекционное заболевание, причина которого вирус, содержащий РНК (семейства парамиксовирусов).
Корь – это легко передающееся инфекционное заболевание, причина которого вирус, содержащий РНК (семейства парамиксовирусов).
Инкубационный период инфекции продолжается от 7 до 10 дней. В это время человек не чувствует ухудшения самочувствия. Но при этом он становится заразным уже в конце первой недели, а также во время высыпаний.
Источник болезни – больной человек. Инфекция передаётся воздушно-капельным путём при разговоре, чихании или кашле. Вирус попадает в дыхательные пути с частицами слизи от больного человека. На месте внедрения он вызывает симптомы воспаления. Одновременно он проникает в сосудистое русло и циркулирует по организму. После перенесённого заболевания у человека формируется устойчивый иммунитет.
Как можно заразиться?
Возбудитель заболевания – РНК-содержащий вирус, относящийся к роду Morbillivirus. Неустойчив во внешней среде, инактивируется при воздействии прямых солнечных лучей, высушивании, нагревании до 50 °С. Вирус сохраняется при комнатной температуре на протяжении одного-двух дней, при охлаждении до -20 °С возбудитель остается жизнеспособным в течение нескольких недель.
Источником и носителем инфекции является больной человек. Выделение вируса в окружающую среду начинается в последние 1-2 дня инкубационного периода, всю катаральную стадию, завершается в течение 4-х суток фазы высыпаний. Иногда время контагиозности затягивается до 10 дней. Возбудитель кори передается воздушно-капельным путем по аэрозольному механизму. Заболевший человек выделяет вирус при чихании, кашле или при обычном выдохе.
Люди очень восприимчивы к вирусу кори, после перенесенного заболевания сохраняется пожизненный иммунитет. Как правило, болеют дети в дошкольном возрасте, у взрослых инфекция встречается редко и переносится тяжело. Пик заболеваемости отмечается в весенне-зимний период. Вследствие массовой плановой вакцинации, количество случаев кори значительно снизилось.
Возбудитель кори — что известно о вирусе?
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами).
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Стадии
В клинической картине заболевания различают 4 стадии:
- Инкубационный период 7–10 дней.
- Катаральный период 2–7 дней.
- Стадия высыпаний 3 дня.
- Период пигментации 4–5 дней.
Период реконвалесценция затягивается на 2–3 недели. У пациентов сохраняется слабость и вялость, отсутствие аппетита.
Первые признаки
При возникновении кори у взрослых клиническая картина такая же, как и у детей, но симптомы выражены сильнее. Основными проявлениями этого инфекционного поражения являются:
- увеличение температуры тела (лихорадка) до 38-40 °C;
- слабость;
- головные боли;
- снижение аппетита;
- жесткое дыхание;
- конъюнктивит;
- воспаление верхних дыхательных путей;
- надсадный сухой кашель;
- охриплость голоса;
- крупные красные или розовые пятна на небе (коревая энантема) ;
- сыпь и пигментация на всем кожном покрове;
- нарушение сознания(бред, обмороки и др.);
- шелушение, пигментация кожи;
- кровоподтеки;
- дисфункция кишечника.
Отличие кори у взрослых от кори у детей
Любая «детская» инфекция у взрослых протекает значительно тяжелее, чем у детей и корь не является исключением. Кроме общей схожести симптомов кори, у взрослых симптомы имеют отличительные особенности:
- Температуры тела очень высокая 40С-40,5С
- Резкое ухудшение самочувствия, человеку моментально требуется постельный режим
- Высыпания очень интенсивные, покрывают все тело, этапность появления сыпи сохраняется как и у детей
- У взрослых корь протекает тяжело, чаще всего с ларингитом, бронхитом, иногда осложняется пневмонией и менингоэнцефалитом
- Более медленное выздоровление и восстановление, чем у детей
- Корь у взрослых в большинстве случаев требует госпитализации больного, когда как детей чаще всего лечат на дому
Корь у взрослых: симптомы
Корь (см. фото) имеет довольно интересную картину симптомов, благодаря которой диагностика заболевания у взрослых не отнимает много времени и зачастую не требует дифференциального анализа, исключающего другие респираторные инфекции.
В зависимости от преобладания тех или иных симптомов выделяют следующие периоды болезни:
- Инкубационный период. После того как вирус проник в организм, в течение 1–2 недель человек не чувствует никаких проявлений болезни. Иногда инкубационный период может затянуться до трех недель, что связано с особенностями работы иммунной системы у конкретного человека. Стоит напомнить, что, несмотря на это, человек, являющийся носителем вируса, становится заразным для всех восприимчивых к вирусу кори людей.
- Катаральный период (начальный). Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
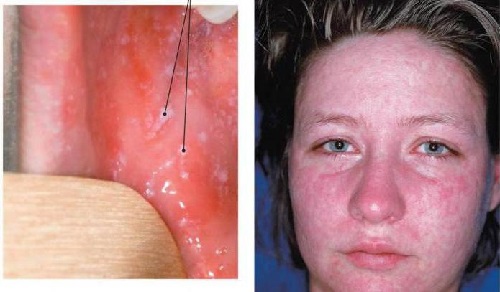
- Наружные проявления. Со второго дня появления симптомов у человека появляется покраснение слизистой оболочки глаз (конъюнктивит), высыпания на щеках в виде маленьких белых пятнышек, с характерной красной окантовкой (см. фото). Основные дерматологичекие проявления начинаются с 5 дня начального периода болезни, и представляют собой красные пятна, сливающиеся в одно большое пятно, покрывающее кожу лица, шеи, туловища, рук и ног. В этот период температура может снова повыситься до максимальной за все течение заболевания отметки – до 40,5 градусов.
- Этап реконвалесценции. Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых корь имеет такие же закономерности развертывания симптомов. Но их выраженность обычно намного больше, да и вероятность развития осложнений выше. Инкубационный период у взрослых непродолжительный, признаки интоксикации проявляются остро и ярко. Сыпь обильная, сливная, с сопутствующим выраженным лимфаденитом, пятна Бельского-Филатова-Коплика множественные и долго не проходящие. А вот катаральные явления при неосложненном течении заболевания могут быть слабовыраженными.
Атипичная корь
Проявление патологии может быть типичным или атипичным. К атипичному относят:
- Стертую форму. В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму. Заболевание сопровождается множественными кровоизлияниями на кожных покровах, мочой и стулом с примесью крови. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую. Такая форма наблюдается при усиленной интоксикации организма. Гипертоксическая форма проявляется очень высокой несбиваемой температурой (40°C и выше), симптомами менингоэнцефалита, сердечной и дыхательной недостаточности (одышка, тахикардия, снижение артериального давления,синюшность губ и кожных покровов).
Особенности сыпи
Сыпь является самым характерным признаком кори, и именно ее появление позволяет правильно установить диагноз. Ведь симптомы инкубационного и продромального периодов неспецифичны и связаны с интоксикацией и инфекционно-воспалительной реакцией тканей в месте внедрения вируса. А типичные пятна Бельского-Филатова-Коплика на слизистой оболочке щек зачастую остаются без должного внимания.
К особенностям коревой сыпи относят:
- Сыпь носит пятнисто-папулезный характер и не приводит к нарушению целостности эпидермиса. Она имеет достаточно однородный ярко-розовый или насыщенно-красный цвет. Иногда, при тяжелом течении кори, появляются также отдельные петехиальные высыпания и даже внутрикожные кровоизлияния диаметром свыше 3 мм.
- Узелковые элементы сыпи имеют размер около 2 мм и располагаются на фоне неизмененной кожи.
- При обильной сыпи отмечается тенденция к слиянию отдельных ее элементов, при этом кожа выглядит припухшей.
- Первые элементы сыпи первоначально появляются в заушной области и на лице. В последующем происходит достаточно быстрое ее распространение сверху вниз, с поражением всей поверхности тела.
Коревые высыпания держатся в среднем 4 дня, после этого начинается их угасание. Элементы бледнеют, на их месте появляется необильное шелушение и гиперпигментация.
Диагностика
Диагностика в первую очередь основана на:
- тщательном сборе анамнеза у больного,
- характерной сыпи и распространением ее по телу (начало процесса с головы),
- длительности периода высыпаний (в большинстве случаев 3 дня).
Для подтверждения диагноза проводятся следующие лабораторные исследования:
На ранних стадиях заболевания можно сдать кровь из вены и определить иммуноглобулин М (IgM, ранние антитела) к вирусу кори. Обнаружение данного вида антител говорит о начальной стадии заражения вирусом кори. Организм уже начал бороться с заболеванием.
При заражении корью происходит нарастание титра IgM (антител) к вирусу кори в четыре или более раз. Проводится анализ крови при появлении клинических признаков и через 2-3 недели, это является достоверным критерием заражения коревой инфекцией.
Поздние антитела к вирусу кори (иммуноглобулин G, IgG) определять не нужно при диагностике, так как они формируются и после прививки, и после перенесенного заболевания. Выработка G-иммуноглобулинов происходит через 1-2 месяца после перенесенной коревой инфекции. Если человек никогда не прививался от кори, то их появление говорит о том, что он когда-то перенес корь. Наличие IgG защищает человека от повторного заражения.
Осложнения кори у взрослых
Во время болезни корью у пациентов сильно снижается иммунитет. Это способствует вторичному заражению другими патогенными микроорганизмами, которые легко проникают в ослабленный организм. Также могут сформироваться следующие осложнения:
- Различные заболевания ЛОР органов, такие как отит, синусит, ларингит, стоматит, ангина. У некоторых пациентов могут развиться расстройства дыхания.
- При вторичной инфекции часто страдают органы дыхательной системы, развивается бронхит, пневмония.
- Самыми опасными осложнениям являются вторичные поражения центральной нервной системы. У пациентов может развиться миелит, энцефалит, рассеянный склероз. Воспаление мозга сопровождается сильными головными болями, судорогами, нарушением жизненно важных функций организма и часто приводит к летальному исходу.
- В некоторых случаях повышенная нагрузка на печень может привести к гепатиту.
- При вторичной инфекции, воздействующей на органы желудочно-кишечного тракта может начаться диарея и энтероколит.
- Пиелонефрит может развиться из-за проникновения бактериальной инфекции в органы мочеполовой системы.
- Кровотечения из-за поражения кровеносных сосудов могут быть крайне опасны, приводят к критическому снижению артериального давления, малокровию, снижению количества тромбоцитов.
Течение кори во время беременности
Вирус кори особенно опасен для беременных женщин. Поэтому каждой будущей маме нужно знать некоторые важные моменты:
- Перенесённая в I триместре беременности корь способна вызывать пороки развития плода и может быть основанием для решения о вынужденном аборте.
- Единственным средством профилактики кори является прививка против неё, которую необходимо сделать до зачатия.
- Специальных лекарств против вируса кори в настоящий момент не существует, поэтому лечение заболевшей будущей мамы проводится под контролем врача-гинеколога симптоматическими средствами и путём создания оптимальных условий для борьбы с инфекцией.
У беременных корь проявляется так же как и у любого другого человека.
Беременным с корью врач назначает постельный режим, обильное питьё, гигиену слизистых и кожных покровов, симптоматические препараты. Парацетамол — разрешённое при беременности жаропонижающее и обезболивающее средство. При осложнениях прописывают антибиотики. Лечение осуществляется под тщательным контролем врача-гинеколога и инфекциониста.
Несмотря на то что терапия кори у беременных сводится к симптоматической, инфекция опасна последствиями. Одно из осложнений — коревая пневмония, которая может привести к гибели и малыша, и будущей мамы.
На ранних сроках беременности заболевание приводит к самым разным порокам развития плода, особенно опасны поражения центральной нервной системы. К сожалению, до родов невозможно сделать вывод, насколько поражён головной мозг ребёнка. Решение о необходимости прервать беременность, если корь была перенесена на ранних сроках, врачи принимают в каждом случае индивидуально. При кори риск пагубного влияния вируса на малыша всё же ниже, чем при краснухе, когда аборт или искусственные роды являются абсолютным показанием.
Заражение корью в последнем триместре чревато рождением ребёнка с врождённой коревой инфекцией, которую педиатры успешно лечат, однако существует риск того, что малыш может её не перенести. Узнать, передалась ли инфекция ребёнку, до родов не представляется возможным. В некоторых случаях заражение корью во время беременности может угрожать преждевременными родами, самопроизвольным абортом или внутриутробной гибелью ребёнка.
Планирующей беременность женщине рекомендуют сдать кровь на наличие антител к кори. Их присутствие в крови говорит о защите организма от инфекции.
Как лечить корь?
На сегодняшний день не разработано препаратов для специфического лечения кори, поэтому лечение заболевания носит симптоматический характер.
Если корь протекает в легкой форме, больной в госпитализации не нуждается. Ему показан постельный режим, обильное питье, ограничение светового режима, т.к. корь сопровождается светобоязнью. Для улучшения процесса отхаркивания назначаются препараты из группы муколитиков — бромгексин, амброксол, АЦЦ (см. список всех отхаркивающих средств от кашля) и противовоспалительные средства.
Для снижения температуры, уменьшения головной боли и симптомов общей интоксикации применяются нестероидные противовоспалительные препараты в таблетках и порошках: аспирин, нимесулид, парацетамол, ибупрофен, колдрекс, нимесил, а также антигистаминные препараты.
Явления конъюнктивита снимаются закапыванием в глаза левомицетиновых капель, сульфацила-натрия, промывании глаз растворами фурацилина, черного чая, пищевой соды.
Для снижения зуда кожи, ее промывают раствором специального порошка – Деласкина. Для дезинфекции полости рта используют крепкий настой ромашки, коры дуба, эвкалипта, хлоргексидина (см. как и чем полоскать горло при ангине). Если корь протекает с осложнениями и присоединяется бактериальная флора, назначаются антибиотики.
Существенно облегчает состояние больного подкожное введение на ранних стадиях заболевания противокоревого иммуноглобулина. При тяжелом течении кори необходима госпитализация. В условиях стационара больному проводят дезинтоксикационную, противосудорожную и противовоспалительную терапию.
Профилактика
Пассивная профилактика инфекции осуществляется введением иммуноглобулина. Препарат получают из плазмы доноров. Вводят иммуноглобулин на протяжении 72 часа после контакта с больным корью.
Самая эффективная профилактика кори у взрослых – это прививка. В рамках плановой вакцинации по национальному Календарю прививки делают бесплатно лицам до 35 лет. Для людей старшего возраста вакцинация платная. Но после контакта с больным все люди прививаются бесплатно.
Для иммунизации используют вакцину от кори, краснухи, ветряной оспы и паротита. Вакцинацию проводят в 2 этапа. Интервал между инъекциями 3 месяца. В России используется отечественная моновакцина Рувакс или американская поливакцина Приорикс. Вакцинные штаммы готовят на культуре куриного эмбриона. Поэтому прививка противопоказана людям с аллергией на куриный белок или компоненты вакцины. Прививка от кори защищает человека на 20 лет и более.
Врачам иногда задают вопрос, можно ли заболеть корью после прививки? Да, корь взрослых после прививки может развиться. Однако это может произойти в том случае, если была сделана только одна прививка. По схеме вакцинация против кори включает вторую инъекцию через 3 месяца. Стойкий иммунитет вырабатывается только после второй прививки.

Симптомы кори у взрослых
Заболевание корью у взрослых начинается как ОРВИ, только симптомы обычно тяжелее, то есть выражены сильнее, чем у «обычной» простуды, поясняет доктор Тимаков. Как правило, наблюдается такой набор симптомов кори:
- высокая температура — 38 — 40 градусов;
- заложенность носа, насморк;
- сухой надсадный кашель;
- слезоточивость, покраснение глаз, возможно загноение (конъюнктивит);
- слабость, потеря аппетита;
- сыпь (экзантема), появляется на 4 — 5 день, сначала на лице, шее, верхней части туловища, потом спускается вниз, расходится по рукам и ногам; высыпания не чешутся.
Через 3 — 5 дней экзантема начинает бледнеть и постепенно уходит. На месте сыпи остается шелушение.
Лечение кори у взрослых
На сегодня в мире нет препаратов, которые действовали бы непосредственно на вирус кори и боролись с ним. У иммуномодуляторов/иммуностимуляторов доказанного эффекта тоже нет. Поэтому, если вам предлагают такие препараты, имейте в виду, что в лучшем случае они не помогут, а в худшем создадут дополнительную нагрузку на печень и почки.
Лечение кори у взрослых заключается в назначении симптоматических лекарств. То есть препаратов, которые снижают неблагоприятные последствия инфекции. В частности, могут применяться:
- жаропонижающие и противовоспалительные препараты;
- обезболивающие;
- антигистаминные (для снятия отеков);
- сосудосуживающие (на короткий срок в случае сильного насморка).
Больным рекомендуется постельный режим и обильное питье, добавляет доктор Тимаков.
Какие антибиотики можно применять при кори?
Сама по себе корь, как и ОРВИ, грипп, это вирус. Антибиотики на вирусы не действуют, напоминают инфекционисты. Более того, если вы начнете принимать антибактериальные препараты при появлении первых же симптомов кори (см. выше), то навредите микрофлоре кишечника, которая во многом отвечает за наш иммунитет. Так что в итоге состояние может ухудшиться.
А вот если корь дает осложнение, то применение антибиотиков уже необходимо. Однако определить, началось ли осложнение, и подобрать необходимый антибиотик из соответствующей группы (в зависимости от типа осложнения) может только врач, подчеркивает Евгений Тимаков. Ни в коем случае не занимайтесь самолечением — в случае кори оно особенно чревато.
Прививка от кори
Народные средства лечения
Врачи отмечают, что среди народных средств лечения кори, которые точно не навредят, можно выделить подкисленные напитки. Морсы из черной смородины, клюквы, брусники. Отвар шиповника.
Облегчить кашель помогут отхаркивающие сборы — их можно купить в аптеке и приготовить по инструкции.
Смягчить боль в горле помогут отвары шалфея или ромашки.
Если воспаляются глаза, рекомендуется протирать их ватными тампонами, смоченными в теплой кипяченой воде или охлажденной чайной заварке.
Профилактика в домашних условиях
Вирус кори передается воздушно-капельным путем. То есть, когда частицы вируса при кашле или чихании больного человека попадают на слизистые здорового — в нос, рот, глаза. Также небольшое время (до двух часов) вирус может сохраняться в воздухе и на поверхностях в помещении, где кашлял-чихал больной.
Исходя из этого, для профилактики кори врачи рекомендуют обязательно мыть руки по возвращении с улицы, из общественных мест и помещений. Протирать мобильный телефон антибактериальными салфетками.
Самое надежное, эффективное и безопасное — сделать прививку. В случае контакта с больным корью по эпидпоказаниям человеку экстренно делается прививка — в течение первых 72 часов после контакта. Если прошло больше времени (до 5 — 7 дней), то назначается введение человеческого иммуноглобулина, то есть готовых антител к вирусу кори. Беременным женщинам также назначается не прививка, а введение иммуноглобулина.
