Краснуха у женщин
Содержание:

Краснуха у взрослых возникает гораздо реже, чем у детей, однако у невакцинированных лиц данная инфекция может протекать в тяжелой форме и сопровождаться развитием тяжелейших осложнений. Краснуха у вакцинированных взрослых чаще всего протекает в бессимптомных либо стертых вариантах.
Согласно классификации МКБ10 заболевание кодируется как В06. Следует отметить, что диагноз «коревая краснуха» у взрослых и детей не является отдельным заболеванием. Это устаревшее название обычной краснухи.
Чем опасна краснуха
Инкубационный период заболевания составляет от 10-ти до 25 суток (чаще от 16-ти до 20-ти). Однако активное выделение вируса со слизью и мокротой начинается за две недели до окончания инкубационного периода.
В подавляющем числе случаев, краснуха у детей имеет доброкачественный характер. То есть, заболевание может лечиться в домашних условиях, пациенту не требуется специфическая терапия, а осложнения от заболевания возникают крайне редко.
Однако, такая краснуха отмечается у детей с нормальным иммунитетом, не имеющих сопутствующих патологий, которые могут отягощать течение инфекции.
Осложнениями заболевания могут быть энцефалиты, артриты, нефриты, миелиты, тромбоцитопенические пурпуры, менингоэнцефалиты и т.д.
К факторам риска, увеличивающим вероятность развития осложнений, относят:
- первичные и вторичные иммунодефицитные состояния;
- сопутствующие патологии внутреннего уха или глаз;
- органические заболевания нервной системы;
- врожденные или приобретенные пороки сердца;
- выраженные авитаминозы и истощение;
- тяжелые эндокринные заболевания.
Чем опасна краснуха при беременности
 Краснуха у взрослых должна обязательно обсуждаться с женщинами в детородном возрасте. Для женщины, только планирующей беременность, уже перенесенная краснуха не представляет в будущем рисков для малыша.
Краснуха у взрослых должна обязательно обсуждаться с женщинами в детородном возрасте. Для женщины, только планирующей беременность, уже перенесенная краснуха не представляет в будущем рисков для малыша.
Болезнь сопровождается формированием стойкого и пожизненного иммунитета к заболеванию, который передастся малышу и будет защищать его от краснухи на протяжении первых шести месяцев жизни.
Планировать беременность после перенесенного заболевания рекомендовано не ранее, чем через три месяца.
У вакцинированных женщин с достаточным уровнем иммунитета к заболеванию, антитела к краснухе при беременности также передаются малышу.
Прививка от краснухи должна быть выполнена за три и более месяцев до планируемой беременности.
При заражении вирусом краснухи беременной, не имеющей иммунитета к данному заболеванию, возможно внутриутробное поражение плода.
Краснуха при беременности – последствия
Инфицирование плода во время беременности происходит через материнский кровоток. Вначале вирусы попадают в эпителиальные ворсинки в хорионе и эндотелий кровеносных плацентарных сосудов. Далее, вирусы проникают в кровоток плода, поражая формирующиеся ткани.
Инфицирование на поздних сроках может сопровождаться обратимыми поражениями печени, появлению геморрагической сыпи и т.д.
 При инфицировании на ранних сроках возможны самопроизвольные аборты или нарушение закладки внутренних органов.
При инфицировании на ранних сроках возможны самопроизвольные аборты или нарушение закладки внутренних органов.
Читайте также по теме
Тяжелое внутриутробное поражение головного мозга наблюдается при инфицировании беременной с третьей по 11-ю неделю.
Поражение глаз и формирование врожденных пороков сердца характерно для инфицирования с 4-й по 7-ю неделю.
Органы слуха плода поражаются при заражении беременной вирусом краснухи с 7-й по 12-ю неделю.
Следует отметить, что положительная краснуха при беременности не является стопроцентным показанием к проведению аборта. Решение о прерывании беременности принимает только сама беременная. Врач может лишь провести комплексное обследование и уведомить женщину о рисках для плода.
Для оценки вероятности поражения плода после контакта с больным, при беременности выполняется анализ крови на краснуху и УЗИ плода (несколько раз с интервалами в 1-2 недели)
Расшифровка анализа на краснуху при беременности должна проводиться исключительно профильным специалистом.
Симптомы краснухи у вакцинированных взрослых
Бессимптомная краснуха у взрослых протекает полностью без клинических проявлений и может быть выявлена только при обследовании на краснушные антитела при обследовании лиц, имевших контакт с больным краснухой.
Симптомы краснухи у невакцинированных взрослых
У невакцинированных пациентов симптомами заболевания являются:
- лихорадка;
- интоксикация;
- сухой кашель, насморк, конъюнктивит;
- экзантема;
- лимфоаденопатия.
Краснуха при беременности – симптомы
Симптомы заболевания у беременных женщин ничем не отличаются от классических симптомов краснухи.
При бессимптомном или стертом течении болезни женщина может не знать, что она перенесла краснуху. При типичном течении болезни на начальной стадии краснухи у взрослых отмечается катаральная симптоматика и лимфоаденопатия, затем присоединяется классическая краснушная экзантема.
Краснуха у взрослых – лечение
Легкие формы заболевания не требуют специфической терапии. Пациентам рекомендован покой, щадящая диета, жаропонижающие и обильное питье.
Основные признаки врожденных форм заболевания
Краснуха при беременности может вызвать формирование различных сердечных патологий. Наиболее частыми поражениями сердца у таких детей являются:
- незаращенный артериальный проток;
- стеноз легочной артерии;
- ДМЖП и ДМПП.
Поражение органов зрения и слуха сопровождается появлением врожденной глухоты, глаукомы, катаракт и т.д.
Поражение нервных тканей может сопровождаться параличами и парезами, развитием умственной отсталости, недоразвитием головного мозга и т.д.
Врожденная глаукома у пациентов с врожденной краснухой
 Одним из наиболее часто встречаемых признаков врожденной краснухи является врожденная глаукома.
Одним из наиболее часто встречаемых признаков врожденной краснухи является врожденная глаукома.
Данное заболевание часто сочетается с врожденными пороками сердца и недоразвитием головного мозга.
Врожденная глаукома сопровождается частичным или полным помутнением глазного хрусталика и часто приводит к слепоте. Следует отметить, что данное заболевание чаще всего поражает оба глаза.
Клинически врожденная глаукома проявляется:
- повышенным внутриглазным давлением;
- нистагмом;
- появлением белого пятна на радужке;
- косоглазием;
- увеличением размеров глазных яблок;
- светобоязнью;
- постоянным слезотечением;
- отеком роговицы;
- атрофией диска ЗН (зрительный нерв);
- истончением конъюнктивы;
- разрывом склеры и т.д.
Поражение опорно-двигательного аппарата у пациентов с врожденной краснухой
 У больных с врожденными дисплазиями тазобедренных суставов происходит нарушение формирования суставов, приводящее к вывихам или подвывихам бедренной головки.
У больных с врожденными дисплазиями тазобедренных суставов происходит нарушение формирования суставов, приводящее к вывихам или подвывихам бедренной головки.
Читайте также по теме
В зависимости от тяжести патологии, у пациента может отмечаться полное недоразвитие сустава или его гиперподвижность из-за дисплазии соединительной ткани.
При отсутствии современного лечения данное заболевание может стать причиной ограничения подвижности и оформления инвалидности.
Симптомами заболевания являются:
- ассимметричные кожные ягодичные складки;
- укороченное бедро;
- постоянные вывихи или подвывихи бедра;
- нарушение подвижности конечности;
- боли в суставе;
- атрофия мышц и т.д.
Микроцефалия у пациентов с врожденной краснухой
 Недоразвитие головного мозга и черепа сопровождается тяжелыми неврологическими нарушениями, умственной отсталостью, идиотией, имбецильностью и т.д.
Недоразвитие головного мозга и черепа сопровождается тяжелыми неврологическими нарушениями, умственной отсталостью, идиотией, имбецильностью и т.д.
Данное состояние относится к тяжелейшим врожденным порокам развития нервной системы.
Специфического лечения не существует. Вся терапия сводится только к устранению симптомов осложнения заболевания (судорожные приступы, нарушение мозгового кровообращения и т.д.).
Основными проявлениями заболевания являются:
- малые размеры черепной коробки;
- судорожные припадки;
- отсутствие нормальных возрастных рефлексов;
- раннее смыкание родничков;
- задержка умственного развития;
- интеллектуальные дефекты;
- отсутствие нормальной речи;
- нарушение мелкой моторики и координации движений;
- снижение памяти;
- неспособность к полноценному обучению;
- эмоциональная неустойчивость;
- гиперактивность;
- косоглазие;
- мышечная дистония и т.д.
Дефекты в перегородке между сердечными желудочками (ДМЖП)
 ДМЖП относятся к врожденным сердечным патологиям, характеризующимся появлением дефектов в перегородке между сердечными желудочками. Вследствие этого происходит патологическое шунтирование крови из одной сердечной камеры в другую.
ДМЖП относятся к врожденным сердечным патологиям, характеризующимся появлением дефектов в перегородке между сердечными желудочками. Вследствие этого происходит патологическое шунтирование крови из одной сердечной камеры в другую.
При небольших дефектах, не приводящих к выраженным гемодинамическим расстройствам (нарушенное кровообращение) больные могут полноценно жить без специфического хирургического лечения. При минимальных дефектах, возможно их самостоятельное закрытие.
Данные патологии могут сочетаться с другими врожденными поражениями сердца (аортальными коарктациями, дефектами в перегоодке между предсердиями, открытым аортальным протоком и т.д.).
Выраженность гемодинамических расстройств данном заболевании зависит от размера дефекта. При дефектах малых размеров специфическая симптоматика может отсутствовать.
При средних и крупных размерах дефектов гемодинамические расстройства начинают выявляться к концу первой недели жизни. Из-за патологических шунтирований крови происходит рост давления в ПЖ (правый желудочек) и ЛА (легочная артерия), что приводит к перегрузкам сосудов в МКК (малый круг кровообращения) и формированию легочной гипертензии.
При отсутствии своевременной хирургической операции развивается необратимое склерозирование легочных сосудов.
Основными симптомами данного патологического состояния являются:
- частые пневмонии;
- плохой набор массы;
- отставание в физ.развитии;
- появление одышки и учащенного сердцебиения;
- формирование гепатоспленомегалии;
- обморочные состояния;
- кровохаркание;
- отеки ног;
- цианоз;
- изменение пальцев по типу «барабанные палочки»;
- формирование СГ (сердечный горб) и т.д.
При своевременном лечении у кардиохирурга прогноз, как правило, благоприятный.
Дефекты в перегородке между предсердиями у больных с врожденной краснухой
 ДМПП относится к распространенным врожденным сердечным патологиями сопровождающимся поражением перегородки между желудочками и появлением патологического кровяного шунтирования. У женщин данная патология регистрируется чаще, чем у мужчин.
ДМПП относится к распространенным врожденным сердечным патологиями сопровождающимся поражением перегородки между желудочками и появлением патологического кровяного шунтирования. У женщин данная патология регистрируется чаще, чем у мужчин.
ДМПП может сочетаться с другими сердечными патологиями.
Патологические шунтирования приводят к развитию диастолических перегрузок в ПЖ и повышению давления в устье ЛА.
Проявлениями болезни могут быть:
- аритмии;
- экстрасистолии;
- предсердная фибрилляция;
- легочная гипертензия;
- формирование сердечной недостаточности (одышка, отеки, цианоз, быстрая утомляемость и т.д.);
- ишемическая болезнь сердца и приступы стенокардии;
- частые бронхиты и воспаления легких (пневмония);
- цианоз;
- утолщение кончиков пальцев по типу «барабанных палочек»;
- инфекционные эндокардиты и т.д.
При своевременных хирургических вмешательствах прогноз благоприятный.
Краснуха чаще всего встречается у детей, поэтому считается детской инфекцией. Однако от неё не застрахованы и взрослые. Взрослая краснуха — явление редкое, но требующее особого внимания, поскольку имеет свои особенности и представляет серьёзную опасность. Необходимо знать симптомы заболевания и уметь отличать его от других инфекционных процессов, понимать, как выглядят его специфические проявления, ведь своевременно начатое лечение — гарант благополучного прогноза, а грамотная профилактика способна снизить риск заражения до минимума.
Что такое краснуха
Краснуха — одна из представительниц высококонтагиозных (чрезвычайно заразных) вирусных инфекций с характерными кожными проявлениями. Эти проявления выражаются сыпью красной окраски, благодаря чему заболевание получило своё название.
Краснуха входит в перечень детских инфекций и у взрослых встречается довольно редко. Однако протекает в таком возрасте намного тяжелее, чем в детском — может привести к серьёзным осложнениям.

Краснуха у взрослых протекает тяжелее, чем в детском возрасте
Примечательно, что риск заболеть в уже недетском возрасте есть только у тех взрослых, кто не успел переболеть краснухой в детстве или не прививался от неё. Если вы привиты или уже переболели этой инфекцией, краснуха вам не страшна. Но помните, что перенесённое заболевание даёт пожизненный иммунитет, а прививка — временный (на 10–15 лет).
Особую важность наличие иммунитета к этой инфекции приобретает в случае, если женщина планирует стать мамой. Это обусловлено сильным патологическим воздействием вируса на плод, особенно в первые 3 месяца беременности. Заболевание приводит к серьёзным патологиям развития плода (пороки развития головного мозга, сердца и других внутренних органов и систем). Поэтому при наличии симптомов краснухи у беременной в большинстве случаев решается вопрос об аборте. Если же есть веские причины сохранять беременность, или краснуха проявилась на поздних сроках, беременной вводят иммуноглобулин и оставляют под строгим врачебным контролем. Учитывая такую особенность взрослой краснухи, девочкам желательно переболеть этой инфекцией ещё в детстве.
Интересно, что краснуха имеет цикличность — вспышки инфекции регистрируются примерно каждые 5–7 лет.
Видеоролик о заболевании
Причины возникновения и пути передачи
Главный виновник возникновения краснухи — вирус из рода Рубивирусы (семейство Тогавирусов). Он очень неустойчив в окружающей среде — боится ультрафиолета, высоких температур, низкой влажности и перепадов давления. Сохраняет свою активность только в организме носителя, а также при низких температурах.
Носителем краснухи является человек – заразиться можно воздушно-капельным путём (поэтому эта инфекция считается высококонтагиозной). Если же заболевает беременная женщина, то вирус передаётся через плаценту и плоду.

Краснуха передается от матери ребёнку через плаценту
Особенно опасен больной краснухой тогда, когда ещё даже не подозревает о своём заболевании — в инкубационный период, ещё до появления краснушной сыпи. Способность к передаче инфекции сохраняется и после её появления ещё на протяжении 5 дней.
Чаще всего источником взрослой краснухи становятся дети, у которых это заболевание проходит легко, а иногда незаметно. Поэтому в группу риска в первую очередь попадают:
- родители детей, посещающих организованные коллективы (сады, учебные учреждения, секции, кружки);
- педагоги, медики, тренеры, работающие с детьми.
Симптомы и признаки
Инкубационный период взрослой краснухи такой же, как и детской — от 10 до 21 дня. Таким образом, заболевший может распространять инфекцию задолго до того, как заболевание проявится клинически. Особенно опасными в плане заражения считаются последние два — три дня инкубационного периода.
Клиническая картина взрослой краснухи также во многом схожа с симптоматикой детской, но имеет некоторые особенности:
- начало (первые двое суток) – недомогание, сильные головные, мышечные боли и боли в суставах, увеличение лимфоузлов (шейных, затылочных), лихорадка, потеря аппетита, симптомы простуды (сильный насморк, кашель, боль и першение в горле); у мужчин может быть боль в паху, в яичках;
- период высыпаний (третьи — пятые сутки) – сыпь мелкая, розоватая, элементы сыпи могут сливаться в большие тёмные пятна, продолжается до 7 дней, сопровождается вышеперечисленными симптомами простуды.
Краснушная сыпь появляется сначала на лице, затем опускается на верхние конечности и туловище, а после — на нижние конечности. Характерная локализация высыпаний — лицо, поясница, ягодицы, внешние поверхности рук и передняя часть ног. «Уходит» сыпь бесследно, не оставляя после себя пигментации или корочек.

У взрослых элементы краснушной сыпи имеют свойство сливаться
Бессимптомное течение краснухи у взрослых встречается крайне редко.
Диагностика заболевания
Очень важно ещё на этапе осмотра отличить краснуху от других детских инфекций, имеющих подобную симптоматику, к которым относятся:
- Ветрянка. Имеет короткий инкубационный период (7 дней), сыпь появляется одновременно с другими симптомами (высокой температурой, недомоганием, головной болью), распространяется быстро, видоизменяется (пятнышки — папулы), сопровождается зудом.
- Корь. До сыпи проявляется конъюнктивитом, светобоязнью, «лающим» кашлем, повышением температуры, головной болью, белыми пятнышками с красной каймой на внутренней поверхности щёк (исчезают при появлении сыпи). Высыпания возникают на 4–5 день, сначала за ушами, на лице и шее, потом постепенно распространяется вниз по всему телу (за 2–3 дня). Коревая сыпь ярко-розовая, сливается в большие очаги, держится до 5 дней, оставляет после себя пигментированные пятнышки и шелушение (около 7–10 дней).
- Скарлатина. Вызвана гемолитическим стрептококком. Инкубационный период короткий (2–3 дня), начинается симптомами интоксикации (лихорадка, слабость, головные боли). Высыпания появляются на 1–3 день болезни, чаще всего — на щеках, по бокам туловища, в паху, на сгибах (в локтевой, подмышечной, подколенной областях). Сыпь держится 3–7 дней, она мелкоточечная, при нажатии меняет цвет на золотистый, оставляет после себя шелушение. Характерный симптом скарлатины – «малиновый» язык: на 2–4 день заболевания язык становится ярко-красным и выражено зернистым. Заболевание сопровождается ангиной.

Характерный «малиновый» язык при скарлатине
Помочь окончательно определиться с диагнозом взрослой краснухи может анализ крови:
- серологический (на наличие иммуноглобулинов М и G): выявление IgG говорит о присутствии иммунитета к инфекции, IgM — о наличии активного инфекционного процесса;
- общий — чаще всего выявляется повышение содержания лимфоцитов, понижение числа лейкоцитов, ускорение свёртываемости крови, могут обнаруживаться плазмоциты.
В случае подозрений на наличие осложнений назначаются дополнительные методы исследований:
- рентгенография (для диагностики пневмонии);
- ЭЭГ (электроэнцефалография головного мозга), эхо-ЭГ, рео-ЭГ (при неврологических осложнениях).
Лечение
В неосложнённых случаях взрослая краснуха, как и детская, лечится в амбулаторных условиях.
Медикаментозное
Препарат, призванный воздействовать на непосредственного возбудителя краснухи, пока что не создан. Поэтому целью назначения лекарственных средств при взрослой краснухе является стимуляция собственных иммунных сил пациента и снятие неприятных симптомов простуды (кашля, насморка, высокой температуры, головной боли и т. п.). В первом случае назначаются противовирусные и иммуномодулирующие средства (Изопринозин, Арбидол, Виферон, Амиксин, Циклоферон, интерфероны, Анаферон).

Для лечения краснухи у взрослых назначаются иммуномодуляторы и симптоматические препараты
В зависимости от клинических проявлений заболевания для облегчения состояния назначаются следующие препараты:
- жаропонижающие (Нурофен, Парацетамол, Колдрекс, Анальгин);
- общеукрепляющие (витамин С, Аскорутин);
- противокашлевые (при сухом кашле — Коделак, Синекод; при влажном — муколитики, Эреспал);
- сосудосуживающие, уменьшающие проявления насморка (Ксилен, Риностоп, Отривин, Називин);
- антигистаминные при болях в суставах и мышцах (Супрастин, Пипольфен);
- противовоспалительные и болеутоляющие (Ибупрофен, Кетопрофен).
Помните, что только врач знает, как действует то или иное средство в каждом конкретном случае, какая необходима дозировка, сколько необходимо принимать препарат. Самолечение недопустимо!
Народные средства
В качестве природных стимуляторов иммунитета при краснухе можно использовать фитонциды (лук, чеснок), овощи (свёклу, редьку, капусту), а также шиповник, лимонник, алоэ, женьшень, эвкалипт, элеутерококк, крапиву.
Наиболее эффективные домашние рецепты:
- Витаминный чай. Заварите кипятком в равных количествах шиповник и ягоды чёрной смородины (или брусники), пейте 2–3 раза в день.
- Ванны с чистотелом. Залейте 4 ст. л. растительного сырья 6 стаканами кипятка, дайте настояться час, процедите и добавляйте в ванну при купании.
- Лечебный напиток перед сном. Смешайте по 1 ст. л. липового цвета, плодов брусники и малины, листьев мать-и-мачехи, залейте 2 ст. л. получившегося сбора 0,5 л кипятка. Отставьте всё настаиваться в течение 20 минут, процедите и пейте по половине стакана перед отходом ко сну.
- Отвар с мёдом. Залейте кипятком (0,5 л) смесь травы мать-и-мачехи (1 ст. л.), цвета липы (2 ст. л.) и мёда (1 ст. л.), отставьте настаиваться на 60 минут, после чего на медленном огне прокипятите настой в течение 5 минут. Остудите, процедите и пейте средство перед сном.
Природные помощники при краснухе на фото
Сопутствующие мероприятия
Обязательным условием выздоровления при краснухе является соблюдение дополнительных мероприятий. К ним относятся:
- постельный режим (на 5 дней);
- изоляция больного;
- регулярное проветривание и влажная уборка помещений;
- диета с преобладанием молочной и растительной пищи.

Больным краснухой, как правило, назначается постельный режим
Запрета на проведение гигиенических процедур нет, мыться при высыпаниях можно. Кроме того, ванна с травами решит сразу несколько задач — очистит кожу (что особенно важно в случае потения), окажет лечебное действие и снимет зуд (если он есть).
Возможные последствия и осложнения
Взрослая краснуха протекает не так легко, как детская, и может привести к серьёзным осложнениям в виде:
- пневмонии;
- отита;
- ангины;
- воспалительных процессов в головном мозге (энцефалита, энцефаломиелита, менингоэнцефалита);
- артрита.
Причиной мужского бесплодия краснуха бывает крайне редко — в случаях вовлечения в воспалительный процесс яичек и тяжёлого протекания этого осложнения. Однако при своевременном обращении к врачу и выполнении всех его рекомендаций прогноз краснухи у взрослых благоприятный.
Профилактика
Неспецифические меры профилактики краснухи — это соблюдение правил личной гигиены, изоляция больного (минимум на 4 дня) и ограничение контактов с ним.
К специфическим мерам профилактики заболевания относится вакцинация. Она проводится путём введения живой моновакцины (Рудивакс) или в комплексе с вакцинами против кори и паротита (При-орикс, MMR II).
Первую противокраснушную прививку делают в возрасте 12–15 месяцев, ревакцинация проводится в 6 лет.

Специфическая профилактика краснухи проводится живой вакциной
У взрослых вакцинация проводится в следующих случаях:
- если они не болели краснухой и не проходили вакцинацию от неё;
- если была только однократная вакцинация;
- если введение вакцины проводилось меньше чем полгода назад.
Вакцинация контактировавших с больным краснухой будет эффективной только в том случае, если проведена в первые 3 суток после регистрации первого случая заболевания. После введения вакцины женщинам детородного возраста рекомендуется предохраняться на протяжении 3 месяцев.
Противопоказаниями к проведению вакцинации являются:
- онкозаболевания;
- инфекционные заболевания в острой фазе;
- обострение хронических болезней;
- выраженная реакция на предыдущее введение вакцины;
- беременность.
Реакции на введение вакцины встречаются очень редко и проявляются в виде отёка и покраснения в месте укола, повышения температуры тела, сыпи, боли в суставах, простудных симптомов. Такие проявления кратковременны и проходят сами собой.
Краснуха у взрослых — заболевание, которое требует к себе должного внимания. Чтобы избежать опасных осложнений и быстро выздороветь, не пренебрегайте необходимостью обратиться к врачу вовремя. Кроме того, помните, что заболевание во взрослом возрасте лучше предупредить, чем лечить.
Краснуха – это инфекционное заболевание, вызываемое одноименным вирусом. Само название произошло от картины красной сыпи – основного симптома этой болезни. Раньше ее еще называли немецкой корью или трехдневной корью из-за короткой продолжительности высыпаний.
Краснуха – традиционно детская инфекция. Но непривитые взрослые также могут быть инфицированы, причем проявляется краснуха у взрослых гораздо тяжелее, чем у детей.
Эта инфекция особенно опасна для беременных женщин. Внутриутробное заражение плода происходит в 90% случаев.
Специфического лечения этого заболевания нет. Защитить от инфекции может только прививка.
Как заражаются краснухой?
Болезнь распространяется воздушно-капельным путем. То есть вирус может попасть на слизистые рта и носа при вдыхании мелких частиц слюны или слизи больного человека.
Инкубационный период у краснухи – от 11 до 22 дней. То есть в течение этого времени вирус размножается в организме, но пока никак себя не проявляет.
Особенно высока вероятность выделения вируса от больного:
- в конце инкубационного периода, то есть когда сыпи еще нет,
- в период высыпаний и
- сохраняется в течение 5-7 дней после исчезновения сыпи.
Заражение происходит только при достаточно тесном контакте, краснуха менее заразна, чем корь. Обычно вспышки краснухи возникают в детских коллективах. Взрослые заражаются в основном от своих детей. Чаще всего среди взрослых заболевают молодые люди до 30 лет. После попадания на слизистые оболочки, инфекция всасывается по кровеносным и лимфатическим сосудам.

Чаще всего болеют не привитые взрослые
Статистика
Доля взрослых среди всех заболевших краснухой составляет 22%. Взрослые иногда заболевают этой инфекцией, не смотря на то, что болели ею в детстве. Но в основном болеют непривитые. Периоды подъема заболеваемости встречаются раз в 3-5 лет.
С 2000 года после введения обязательных прививок заболеваемость стала заметно снижаться. На настоящий момент частота ее выявления менее 1 случая на 100 тыс. населения (для сравнения в 2006 году эта цифра была более 500). Однако в 2016 году отмечалась вспышка краснухи в Ярославской области (23 заболевших), причем почти все заболевшие – это были непривитые взрослые в возрасте 25 – 39 лет.
Симптомы краснухи
Краснуха обычно поражает детей до 6 лет и не является для них серьезной инфекцией. У большинства детей ее течение нетяжелое, с мягкими симптомами и умеренной сыпью. Другое дело – краснуха у взрослых, симптомы у них гораздо тяжелее. В течение заболевания выделяют следующие периоды:
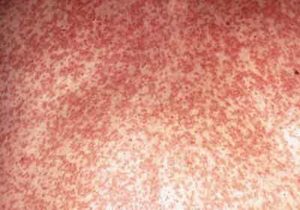
Зуда при сыпи нет, она может сливаться на сгибах рук и ног
Инкубационный . Это время с момента попадания вируса до проявления заболевания. Длительность обычно 2-3 недели. Симптомов нет, но выделение вируса в окружающую среду уже возможно.
Начальная стадия (продромальный период). Это время заболевания до появления сыпи.
- За несколько дней до высыпаний увеличиваются лимфатические узлы. Обычно это заушные, шейные, но могут быть и подмышечные, паховые. Они прощупываются под кожей в виде болезненных подвижных уплотнений размерами 1 -2 см.
- Боли в горле, насморк.
- Слезотечение, покраснение глаз.
- Мышечные боли.
- Могут быть боли и даже припухание суставов.
- Слабость, вялость, потеря аппетита.
- Повышение температуры тела.
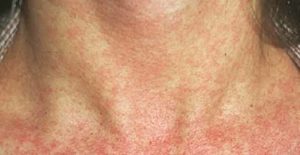
Сыпь при краснухе у взрослых
- Сыпь при краснухе у взрослых ярче и обильнее, чем у детей. Она проявляется пятнами овальной формы от бледно-розового до ярко-красного цвета, не возвышающимися над кожей. В отличие от детей, сыпь появляется почти одномоментно по всему телу и держится до 5 дней, сопровождаясь высокой температурой (до 39 градусов). Сыпь ярче и обильнее на разгибательных поверхностях рук и ног, здесь она может сливаться. Зуд обычно не характерен.
- Увеличение печени и селезенки, что может проявляться тянущими болями в подреберьях.
- У женщин возможны полиартриты – припухание и скованность в суставах, сохраняющееся до 2-х недель.
Период разрешения . Сыпь проходит бесследно, без шелушения. Температура снижается. Уменьшаются катаральные явления в носу и горле. Но выделение вируса может продолжаться до 2-х недель.
Отличия течения краснухи у детей и взрослых
| Дети, симптом | Взрослые |
| Выраженные мышечные боли, высокая температура, общая слабость, боли в горле, слезотечение | |
|
Бледно-розовая, несливная, появляется сначала на лице и шее, затем по всему телу, держится 1-3 дня |
Яркая, обильная, может сливаться в сплошное покраснение, появляется сразу по всему телу, держится до 5 дней, с высокой температурой |
| Формы средней тяжести и тяжелые встречаются в 8 раз чаще, чем у детей | |
| Часто, артриты, менингоэнцефалиты, отиты, кровотечения |
Диагностика
Клиническая картина краснухи очень типична, и ее трудно спутать с другими инфекциями. Раньше диагноз ставили только на основании симптомов.
Но сейчас, поскольку это заболевание стало встречаться очень редко, и стоит задача ликвидировать его полностью, любой случай ее должен быть подтвержден.
Основные методы лабораторного подтверждения:
- обнаружение вируса методом ПЦР в соскобе со слизистых горла и носа;
- выявление антител класса М в парных сыворотках методом ИФА, или же нарастание титра антител класса G во втором анализе.

Когда делают прививку от краснухи
Краснуха у беременных
Особенно опасна инфекция для женщин на ранних сроках беременности. Вирус легко проникает через плаценту. Внутриутробное заражение происходит в в 90% случаев, вызывая синдром врожденной краснухи (СВК).
Младенцы, зараженные внутриутробно, могут родиться с врожденными уродствами — катарактой, глухотой, дефектами мозга, пороками сердца, увеличенной печенью и селезенкой.
Если беременная женщина контактировала с больным краснухой, ее наблюдают.
Необходимо помнить, что признаки краснухи у взрослых, в том числе и у беременных, могут быть стертыми или отсутствовать совсем. Беременным обязательно берется кровь на антитела Ig G и Ig M сразу после получения информации о контакте и через 10-14 дней (метод парных сывороток). Ig G- это следствие перенесенной краснухи неизвестной давности или же это иммунитет после прививки. Ig M- это свидетельство «свежей» инфекции, при их обнаружении в крови беременную предупреждают о возможном заражении и риске для плода.
Настоятельно рекомендуется прерывание беременности, если заражение произошло на ранних сроках (4-6 недель).
Лечение
Специфического лечения краснухи ни у детей, ни у взрослых не проводится. Основная задача – изоляция больного и снятие симптомов.
Лечить краснуху можно дома, госпитализируются только тяжелые формы, больные из общежитий и казарм.
- Пациент изолируется в отдельной комнате на срок не менее недели. Любые контакты нежелательны, особенно опасны контакты для беременных женщин.
- Необходимо обильное питье – вода, чай, соки, морсы.
- Для снижения температуры применяется парацетамол или ибупрофен.
- Если беспокоит зуд – можно принимать антигистаминные препараты тавегил, супрастин, диазолин.
- Мытье под душем не противопоказано, мочалкой тереть кожу не нужно.
- Беременным женщинам может быть назначено введение иммуноглобулина, однако это не предупреждает инфицирование плода.
Профилактика
Единственным методом профилактики является вакцинация живой вакциной. С 1997 года вакцинация против краснухи является обязательной для всех детей. Сначала ее проводили однократно, с 2002 года – двухкратно. Вакцину вводят в возрасте одного года и 6 лет. Эффективность двухкратной иммунизации 96%, иммунитет сохраняется до 20 лет.
В 13 лет прививают девочек, ранее не получавших прививку. Обязательными являются также прививки для женщин 18-25 лет.
Кроме этого, сейчас рекомендовано прививать женщин детородного возраста, планирующих беременность, ранее не привитых и не болевших краснухой. После вакцинации не рекомендуется беременеть в течение месяца.
Прививка от краснухи взрослым также проводится работникам лечебных учреждений, призывникам, работникам детских организаций.
Не стоит отказываться от прививок. Помните: взрослые сейчас болеют краснухой чаще детей только потому, что не получали прививку в детстве.
