Лапара что это такое
Содержание:
7 минут Автор: Любовь Добрецова 13172

Лапароскопия с каждым годом набирает популярность, и именно этому методу отдают предпочтение врачи разных направлений медицины. Для ее выполнения необходимо современное оборудование, которое позволяет делать точные надрезы и визуально контролировать процесс, чтобы избежать ошибочных действий хирурга.
Безопасной данная методика становится исключительно в руках профессионалов. Они должны не только знать, что такое лапароскопия, но и иметь большой опыт оперирования таким способом. Обучение данной методики требует длительного времени и усердия. Наиболее часто лапароскопия используется гинекологами, но и в других направлениях медицины она также нашла широкое применение.
Области применения
Лапароскопия — это малоинвазивный метод диагностики и хирургического лечения. В процессе ее выполнения все хирургические манипуляции производятся через маленькое (около 10–15 мм) отверстие в брюшной полости с помощью специальных инструментов. А визуализировать происходящее во время процедуры позволяет лапароскоп, который оснащен видеосистемой.
Чаще всего к лапароскопии прибегают при выполнении таких операций:
- удаление желчного пузыря или камней в нем;
- цистэктомия яичника;
- миоэктомия;
- операции на тонком и толстом кишечнике;
- удаление аппендицита;
- резекция желудка;
- удаление пупочной и паховой грыжи;
- цистэктомия печени;
- резекция поджелудочной железы;
- адреналэктомия;
- устранение непроходимости маточных труб;
- устранение варикозного расширения вен семенного канатика;
- хирургические методы лечения ожирения.
С помощью лапароскопического метода возможно выполнять все традиционные операции и при этом сохранять целостность тканей брюшной стенки. Кроме того, лапароскопия используется также в диагностических целях в таких случаях: серьёзное повреждение органов брюшной полости с раздражением брюшины, патологии гепатобилиарной системы, патологии внутренних органов, вызванные травмами.
Перечень пролдолжают излияние крови в полость тела, асцит брюшной полости, гнойное воспаление брюшины, новообразования во внутренних органах. Делают лапароскопию как в плановом порядке, так и в экстренных случаях. Гидросальпинкс – это патология маточных труб, вызванная накоплением транссудата в их просвете.
Гинекологическая практика
В гинекологии часто происходит сочетание гистероскопии и лапароскопии, когда необходимо поставить точные диагноз и тут же осуществить ряд терапевтических действий. Так, гистероскопия позволяет провести диагностику, сделать забор материала для проведения гистологического анализа или сразу устранить незначительные дефекты в матке (перегородки или полипы). А лапароскопия, в отличие от первой процедуры, позволяет удалять даже опухоли. Она может полностью заменить полостное хирургическое вмешательство.
Без этих диагностических манипуляций не обойтись, когда женщина обследуется на предмет бесплодия. Если в ходе гистеросальпинографии была подтверждена непроходимость маточных труб, то по показаниям под общим наркозом делается лапароскопия гидросальпинкса. После его удаления шансы успешно забеременеть увеличиваются до 40–70%. Если же потребовалось удаление трубы, то женщина может прибегнуть к ЭКО.
Противопоказания
При всех своих преимуществах лапароскопия имеет ряд абсолютных и относительных противопоказаний. Выполнять такую процедуру категорически нельзя в таких случаях:
- острая кровопотеря;
- разрастание соединительно-тканных тяжей в брюшине;
- гнойные полости на стенках брюшины;
- болевой синдром в животе и выраженный метеоризм;
- послеоперационная грыжа на месте рубца;
- тяжелые сердечно-сосудистые патологии;
- повреждения головного мозга;
- печеночная и почечная недостаточность;
- выраженные патологии дыхательной системы;
- злокачественные образования придатков.
Кроме того, имеется еще ряд ограничений:
- вынашивание ребенка на сроке до 16 недель;
- доброкачественная опухоль из мышечной ткани больших размеров;
- подозрение на онкопатологию органов малого таза;
- острая респираторная инфекция в острой стадии;
- аллергическая реакция на анестетики или другие препараты.
Подготовка к операции
Если рекомендована экстренная лапароскопия, то подготовка ограничивается очищением желудочно-кишечного тракта с помощью клизмы и опорожнением мочевого пузыря. Сдаются самые необходимые анализы — клинический анализ крови и мочи, RW, проверяют сердце на электрокардиограмме и оценивают свертываемость крови на коагулограмме.
Подготовка к запланированной диагностике осуществляется более детально и длительно. В течение 3–4 недель пациента тщательно обследуют. Начинается все со сбора анамнеза, поскольку от него во многом зависит успех операции. Врач должен выяснить такие нюансы: наличие травм, повреждений или перенесенных ранее операций, хронические заболевания и лекарственные препараты, принимаемые на постоянной основе, аллергические реакции на медикаменты.
Затем рекомендуется консультация у специалистов узкого профиля (кардиолог, гинеколог, гастроэнтеролог). Кроме того, проводятся все необходимые лабораторные исследования и при необходимости дополнительные диагностические процедуры (УЗИ, МРТ).
Успешное проведение операции зависит от соблюдения таких правил:
- за 3–5 дня до операции запрещается пить алкоголь;
- в течение 5 дней принимать препараты, снижающие газообразование;
- непосредственно перед операцией очистить кишечник с помощью клизм;
- в день лапароскопии принять душ и сбрить волосы в необходимых местах;
- не позднее чем за 8 часов до операции следует воздержаться от приемов пищи;
- освободить мочевой пузырь за 60 минут до лапароскопии.
Если есть необходимость выполнить экстренную лапароскопию, то месячные не являются противопоказанием для этого. Если операция плановая, то ее можно проводить начиная с 6 дня цикла.
Выполнение лапароскопии
В связи с проведением запланированной операции, пациентов часто волнует то, как проходит лапароскопия, под каким наркозом и сколько заживают швы. Выполнение лапароскопии включает следующие этапы. Наложение пневмоперитонеума — для этих целей применяется игла Вереша. Манипуляция подразумевает нагнетание углекислого газа в брюшную полость для улучшения визуализации и перемещения инструментов.
Введение тубусов: когда в брюшину нагнетается нужное количество газа, игла Вереша извлекается, а в имеющиеся места проколов вставляют полые трубки (тубусы). Введение троакара: как правило, во время проведения лечебной лапароскопии вводят 4 троакара, причем первый вслепую. Они необходимы для дальнейшего введения специальных инструментов (препаровочные зонды, шпатели, зажимы, аспираторы-ирригаторы).
Визуальный осмотр брюшной полости осуществляется с помощью лапароскопа. Изображение передается с камеры на блок управления, а с него видео выводится на экран монитора. После осмотра внутренностей специалисты принимают решение о дальнейшей тактике лечения. В процессе может быть взят биоматериал для дальнейшего исследования. По окончании операции извлекают тубусы, удаляют газ из брюшины и ушивают подкожную клетчатку канала.
Диагностическая лапароскопия выполняется под местной анестезией, лечебная – под общим наркозом. Во многих случаях врачи отдают предпочтение спинальной анестезии, поскольку она не требует погружения пациента в медицинский сон и не приносит существенного вреда организму.
Период реабилитации
Послеоперационный период, как правило, проходит быстро и без выраженных осложнений. Через несколько часов уже можно и даже нужно двигаться. Пить и кушать в привычном количестве можно только через сутки. Выписка из отделения хирургии происходит на следующий день. Болит внизу живота, как правило, только первые 2–3 часа после манипуляций.
У некоторых пациентов незначительно повышается температура (37,0–37,5 °C). Если операция проводилась по гинекологической части, то в течение 1–2 дней могут наблюдаться кровянистые выделения. В первый день пациенты могут столкнуться с расстройством пищеварения, а в последующие дни с нарушением стула (понос или запор).
Пациентки, которые так обследовались по причине невозможности завести детей, могут пытаться забеременеть уже спустя месяц после проведения процедуры. Если в процессе была удалена доброкачественная опухоль, то пробовать зачать ребенка можно лишь спустя полгода. Снятие швов после лапароскопии проводится через 7–10 дней. Решает это лечащий врач. Если шов не заживает долго, то срок может увеличиться до одного месяца, и на протяжении всего этого времени за ними следует правильно ухаживать.
Отзывы
Лапароскопические методы сейчас очень популярны в разных направлениях медицины, поэтому и отзывы об этом найти не составляют труда.
Преимущества лапароскопии — малая травматичность, незначительный риск осложнений, более быстрая реабилитация и отсутствие послеоперационных рубцов. Но в то же время при некоторых диагнозах абдоминальный доступ остается более правильным решением, поэтому врачам необходимо все тщательно взвешивать прежде, чем отдавать предпочтение лапароскопическим методам диагностики и лечения.
Операция лапароскопия является малоинвазивной, поэтому она настолько популярна в гинекологии. Главным ее преимуществом является возможность провести сложную операцию без сильного повреждения тканей. Это позволяет значительно сократить период реабилитации, вплоть до 1-2 суток.

Особенности методики лапароскопии
Лапароскопия – малоинвазивный метод диагностики и лечения патологий органов малого таза. Во время лапароскопии все манипуляции осуществляются при помощи специальных инструментов через маленькие отверстия в брюшной полости. Преимущество метода заключается в возможности визуально контролировать ход операции, поскольку на инструменты закрепляют телескопическую трубку с видеосистемой (эндоскоп). Лапароскопия может выполняться хирургом и гинекологом.
Операция заключается в проникновении через брюшную полость в малый таз всего через несколько проколов. Это стало осуществимо благодаря изобретению инновационного аппарата, манипуляторы которого оснащены микроинструментами, подсветкой и камерой. За это лапароскопия считается исключительной операцией, дающей хороший обзор при минимальном травмировании тканей.
Хирургическое вмешательство осуществляют под общим наркозом. Чтобы брюшная стенка не мешала обзору, ее поднимают путем наполнения брюшной полости воздухом (пневмоперитонеум).
Какие операции проводят лапароскопически:
- диагностика при бесплодии;
- консервативная миомэктомия (удаление миомы);
- гистерэктомия (удаление матки);
- удаление образований из яичников и маточных труб (киста, цистаденома, поликистоз);
- экстренная помощь при острых состояниях (внематочная беременность, апоплексия яичника);
- аднексэктомия (удаление яичников и фаллопиевых труб).
Гинекологические операции посредством лапароскопии становятся стандартом. Метод позволяет осуществлять вмешательство разного объема и сложности при минимальном повреждении тканей. Раньше многие операции требовали открытого доступа и обширного чревосечения, что вызывало сильный послеоперационный дискомфорт и множество осложнений. Если сравнивать, лапароскопия действительно является исключительной инновационной методикой.
Показания и противопоказания к лапароскопии
Сегодня лапароскопия является стандартом диагностики и лечения причин женского и мужского бесплодия. В сравнении с полостными операциями, которые сильно травмируют органы малого таза и негативно влияют на общее состояние пациента, лапароскопия имеет ряд важных преимуществ. Не удивительно, что это лучший метод лечения молодых пациентов.
Показания к лапароскопии:
- бесплодие неясной этиологии;
- отсутствие эффекта от гормональной терапии;
- острые и хронические патологии матки, яичников и фаллопиевых труб;
- спаечный процесс;
- внематочная беременность;
- диагностика нарушений в малом тазу.

Противопоказания:
- нарушение свертываемости крови;
- выраженные изменения в клинических анализах;
- истощение организма, ослабленный иммунитет;
- шок, кома;
- тяжелые патологии сердца и сосудов;
- выраженные заболевания легких;
- грыжа диафрагмы, белой линии живота и брюшной стенки.
Плановую лапароскопию следует отложить на месяц при развитии острой респираторной вирусной инфекции. При гипертонии и бронхиальной астме операцию назначают в случае острой необходимости.
Преимущества и недостатки лапароскопии
Лапароскопическая операция остается процедурой на выбор. Врач должен учитывать характер патологии, наличие осложнений и противопоказаний, выбирая метод лечения. До сих пор лапароскопия недостаточно усовершенствована, поэтому остаются патологии, которые лучше оперировать традиционными методами. Если же нет противоречивых факторов, следует выбирать лапароскопию, поскольку малоинвазивный доступ безопасен и легче переносится пациентами.
Преимущества лапароскопии:
- отсутствие больших шрамов;
- уменьшение боли и послеоперационного дискомфорта;
- быстрое восстановление;
- короткий период пребывания в стационаре;
- минимальный риск осложнений, в том числе спаечного процесса и тромбоэмболических нарушений.
После лапароскопии пациенты быстро возвращаются к привычной активности ввиду малой травматичности операции, поэтому госпитализация занимает 1-2 дня. Поскольку лапароскопию зачастую проводят в рамках гинекологического лечения, хороший косметический эффект очень важен.
Еще одно преимущество лапароскопии – точность. Эндоскопические аппараты позволяют хирургу хорошо визуализировать нужную область. Современное оборудование может увеличивать изображения до сорока раз, что помогает при работе с мелкими структурами. Благодаря этому диагностическая лапароскопия и лечебная нередко проводятся в одну процедуру. К недостаткам лапароскопии можно отнести наличие осложнений, но последствия бывают и после любого другого вмешательства в организм.

Область применения
Лапароскопию невозможно осуществить без современного оборудования, поэтому такие операции проводят исключительно в оснащенных клиниках. Метод применяют для диагностики и лечения патологий брюшины и органов малого таза.
Возможности лапароскопии:
- диагностика опухолей в брюшине и малом тазу;
- определение лечения при различных состояниях (эндометриоз, аднексит);
- выявление и лечение причин бесплодия;
- получение тканей для биопсии;
- оценка распространения ракового процесса;
- выявлений повреждений;
- стерилизация;
- определение причин тазовой боли;
- удаление матки, яичников, желчного пузыря, аппендикса, селезенки;
- сложные резекции (удаление толстой кишки).
Лапароскопию осуществляют по всем правилам хирургии. Допускается проводить как плановые операции с дополнительной подготовкой и обследованием, так и экстренные, необходимые для спасения жизни человека.
Показания к плановой лапароскопии:
- Стерилизация.
- Эндометриоз (разрастание эндометрия матки).
- Рецидив гиперплазии эндометрия.
- Миома и другие доброкачественные патологии матки.
- Патологии, вызывающие бесплодие.
- Опухоли и кисты в яичниках.
- Поликистоз яичников.
- Дефекты анатомии половых органов (врожденные и послеоперационные).
- Синдром хронической тазовой боли.
Показания к срочной лапароскопии:
- Внематочная беременность.
- Разрыв кисты.
- Апоплексия яичника (разрыв тканей, сопровождаемый кровоизлиянием).
- Осложнения при доброкачественных образованиях в матке (геморрагия, отмирание тканей).
- Перекрут придатков.
- Кровотечение при аденомиозе (прорастание эндометрия в слои матки).
- Острые поражения фаллопиевых труб, сопровождаемые воспалением.
- Дифференциальная диагностика при наличии неясных симптомов острой патологии.
Благодаря инновационным аппаратам врач имеет возможность следить за процессом и делать надрезы с идеальной точностью. Лапароскопия существенно снизила процент врачебной ошибки, однако доверять такую операцию можно только профессионалу.

Предоперационная диагностика
Подготовка к лапароскопии должна быть тщательной, но в случае экстренного вмешательства ее сокращают для экономии времени. Перед плановой операцией необходимо сдать анализы, важно определить степень свертываемости крови и уровень глюкозы. Проверка группы крови и резус-фактора обязательна.
В течение месяца перед лапароскопией пациента проверяют на сифилис, гепатиты и ВИЧ . Перед операцией назначают ЭКГ и флюорографию, делают контрольное УЗИ органов малого таза и гинекологический мазок.
При наличии каких-либо индивидуальных особенностей организма и хронических патологий требуется разрешение терапевта, в частности, на проведение анестезии. Анестезиолог должен проверить наличие аллергии и противопоказаний к наркозу. Перед операцией нужно сообщить врачу о сильной потере крови в анамнезе (при наличии) и приеме препаратов, которые увеличивают кровоточивость. Также следует обсудить возможность беременности в будущем.
В отдельных случаях может быть назначена психологическая или медикаментозная подготовка к лапароскопии. Непосредственно перед операцией хирург должен рассказать пациенту о процедуре и перечислить все этапы. При отсутствии противопоказаний пациент подписывает письменное согласие на лечение и выбранный вид анестезии.
Этапы лапароскопии
Плановые операции проводят в утренние часы. Обычно рекомендуется придерживаться легкой диеты перед процедурой. В день перед операцией нельзя есть, запрещается пить после десяти вечера. Отсутствие пищи и жидкости в желудке предотвращает рвоту во время операции.
До отправления пациента в операционную проводят дополнительное очищение кишечника с помощью клизмы. Если имеется риск тромбоза, ноги перебинтовывают эластичным материалом, либо надевают антиварикозные компрессионные чулки. Перед лапароскопией нужно снять очки, контактные линзы и зубные протезы.
Возможен как ингаляционный, так и внутривенный наркоз. На время операции в трахею помещают интубационную трубку для поддержки дыхания, а в мочевой пузырь – катетер для контроля функциональности почек.
Количество проколов при лапароскопии будет зависеть от локализации патологии и объема вмешательства. Обычно делают 3-4 прокола. Врач вводит троакар (устройство для прокалывания тканей и введения инструментов) под пупок, еще два по бокам брюшины. Один из троакаров оснащен камерой, другие инструментами, а третий освещает полость.
Через троакар брюшную полость наполняют углекислым газом или закисью азота, чтобы улучшить доступ к малому тазу. Обычно технику и объем операции определяют уже после введения инструментов и осмотра патологии.
Лапароскопия без операционных осложнений может длиться от 15 минут до нескольких часов. Все зависит от тяжести заболевания. По окончанию манипуляций врач осматривает полость вновь, проверяет результаты, удаляет кровь и жидкости, скопившиеся в процессе. Очень важно проверить наличие кровотечений.
После контрольной ревизии устраняют газ и выводят троакары. Проколы зашивают подкожно, на кожу накладывают косметические швы.

Реабилитация после лапароскопии
Как правило, пациентов приводят в сознание на операционном столе, чтобы проверить рефлексы и состояние. Затем их перевозят в послеоперационную палату для контроля. После операции чувствуется сонливость и усталость.
При правильном выполнении лапароскопии послеоперационные боли незначительны. В зависимости от выбранной анестезии боль может сохраняться несколько дней. Также возникают неприятные ощущения в горле после нахождения там трубки, но их можно устранить с помощью лечебного полоскания.
После лапароскопии рекомендуется как можно раньше проявлять активность и ходить. Уже через несколько часов пациента поднимают на ноги для гигиенических процедур и приема пищи. Это помогает активизировать кровообращение.
В зависимости от сложности вмешательства и наличия осложнений выписка происходит на 2-5 дни. После лапароскопии не требуется специальный уход за швами, только применение антисептиков.

Возможные осложнения
Количество неприятных последствий после лапароскопии минимально, как и шанс их развития. После традиционных операций с обширными разрезами осложнения случаются гораздо чаще. Малая инвазивность метода позволяет сократить список возможных осложнений в процессе операции и после нее. Это стало возможным при использовании специальных инструментов, которые почти не затрагивают ткани и органы, не подлежащие оперированию.
Однако всегда остается риск ранения внутренних органов и сосудов тракарами. Иногда после лапароскопии открывается кровотечение, обычно незначительное. При введении газа может образоваться подкожная энфизема. К осложнениям лапароскопии можно отнести кровотечение, возникающее при недостаточном прижигании сосудов в оперируемой зоне. Большинство последствий операции слабо выражены и обратимы.
Бесспорно, лапароскопия является грандиозным достижением медицины. Эта операция значительно упрощает лечение многих гинекологических патологий, позволяя женщинам быстро возвращаться к привычному ритму жизни без осложнений.
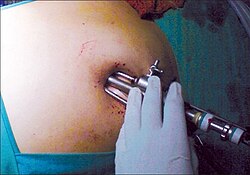
Лапароскопи́я (др.-греч. λαπάρα — пах, чрево + др.-греч. σκοπέω — смотрю) — современный метод хирургии, в котором операции на внутренних органах проводят через небольшие (обычно 0,5—1,5 см) отверстия, в то время как при традиционной хирургии требуются большие разрезы. Лапароскопия обычно проводится на органах внутри брюшной или тазовой полостей.
Первые «лапароскопические пробы» были проведены в начале 20 века французским хирургом Бернхаймом. До начала 21 века использовалась в основном диагностическая лапароскопия.
Основной инструмент в лапароскопической хирургии — лапароскоп: телескопическая трубка, содержащая систему линз и обычно присоединённая к видеокамере. Современные лапароскопы оснащены цифровыми матрицами и обеспечивают изображение высокой четкости. К трубке также присоединён оптический кабель, освещённый «холодным» источником света (галогеновая или ксеноновая лампа). Брюшная полость обычно наполняется углекислым газом (наложение т. н. карбоксиперитонеума) для создания оперативного пространства. Фактически, живот надувается как воздушный шар, стенка брюшной полости поднимается над внутренними органами как купол. Спектр хирургических вмешательств, выполняемых лапароскопическим доступом, широк: от холецистэктомии и герниопластики, до гастрэктомии, панкреатодуоденальной резекции и операций на толстой и прямой кишках.
Содержание
Преимущества [ править | править код ]
Малая травматичность и короткие сроки пребывания пациента в стационаре (6—7 суток), быстрое восстановление после операции, отсутствие болезненных ощущений, отсутствие послеоперационных рубцов, которые наблюдаются, например, при лапаротомии и других полостных операциях с разрезом. Восстановление пассажа кишечника также протекает быстрее, пациент после лапароскопической операции может самостоятельно питаться значительно раньше.
Лапароскопическая хирургия успешно заменила открытую хирургию, так как изображение гораздо больше, чем то, что видит хирург глазами (современная лапароскопическая аппаратура дает увеличение до 40 раз, то есть операция выполняется почти как под микроскопом), используемая оптика позволяет посмотреть на объект операции под разными углами (с разных сторон), что дает гораздо большую возможность обзора, чем при традиционных операциях.
Лапароскопическое удаление желчного пузыря имеет много положительных сторон в сравнении с лапаротомией (открытой полостной операцией):
Недостатки [ править | править код ]
Хотя лапароскопическая хирургия имеет очевидные преимущества с точки зрения результатов лечения пациентов, механизм проведения таких операций гораздо сложнее с точки зрения хирурга, по сравнению с традиционными — открытыми:
- Ограниченный диапазон движения в оперируемой области приводит к потере хирургом ловкости;
- Искажённое восприятие глубины;
- Необходимость использовать инструменты для взаимодействия с тканью, а не работать непосредственно руками. Это приводит к невозможности точно судить о силе, прилагаемой к ткани, что может провоцировать возникновение травм. Это ограничение также снижает тактильные ощущения, что значительно осложняет работу хирурга при диагностике (руки зачастую служат важным диагностическим инструментом, например, при работе с опухолями) и проведения тонких операций, таких как сложное наложение швов.
- Режущие поверхности инструмента движутся в противоположном рукам хирурга направлении, то есть в основе лапароскопии лежат неинтуитивные двигательные навыки, которым сложно обучиться.
Возможные осложнения [ править | править код ]
- Наиболее значительны риски повреждений троакаромкровеносных сосудов или кишечника. Вероятность подобных травм выше у пациентов с недостаточной массой тела или с другими абдоминальными операциями в анамнезе. Троакар изначально, как правило, вставляется вслепую. Хотя такие травмы случаются довольно редко, могут возникнуть значительные осложнения: сосудистые травмы могут привести к опасным для жизни кровоизлияниям, повреждения кишечника могут стать причиной перитонита. Очень важно выявить подобные травмы как можно раньше.
- Некоторые пациенты получают значительные электроожоги, незаметные хирургам, работающим с электродами, подающими ток в окружающие ткани. Результатом травмы могут стать прободения внутренних органов, а также перитонит. Этот риск минимизируется за счет использования активного мониторинга электрода.
- Еще одно возможное осложнение при проведении лапароскопический операции — гипотермия и возникновение перитонеальной травмы из-за продолжительного воздействия холодных сухих газов при инсуффляции. Для снижения данных рисков используется нагретый увлажненный углекислый газ.
- У многих пациентов с лёгочными заболеваниями проявляется непереносимость пневмоперитонеума (введение газа в брюшную полость), что приводит к необходимости переключения с лапароскопической на открытую операцию. Не весь углекислый газ, вводимый в брюшную полость, удаляется через разрез во время операции. Газ имеет тенденцию к расширению, и когда углекислый газ поднимается в брюшную полость, она давит на диафрагму, а также может оказывать давление на диафрагмальный нерв. Это создает ощущение боли, которая может отдаваться в плечах пациента. К примеру, при операции на аппендиксе боль отдается в правое плечо. В некоторых случаях возникает сильная боль при дыхании. Во всех случаях, однако, боль является временным явлением, так как ткани тела будут поглощать углекислый газ и выводить его посредством дыхания.
- Проблемы со сворачиванием крови, а также рубцы от предыдущих операций могут представлять дополнительный риск при проведении лапароскопической операции и считаются относительным противопоказанием для проведения подобных операций.
Сложные лапароскопические операции [ править | править код ]
Лапароскопические операции выполняются и в крайне сложных ситуациях: экстренная хирургия, доброкачественные и злокачественные опухоли органов брюшной полости, крайняя степень ожирения. Выполнение их требует лучшей оснащенности и подготовленности хирургов. При этом, такие вмешательства сохраняют все преимущества малотравматичного лапароскопического доступа для пациента. Выздоровление протекает значительно легче.
Лапароскопический доступ также используется для операций дискэктомия, спондилодез.
Одной из наиболее сложных операций, выполняемых лапароскопически, является гастропанкреатодуоденальная резекция при злокачественной опухоли головки поджелудочной железы.
Лапароскопические операции в онкологии с применением медицинской визуализации [ править | править код ]
Традиционная лапароскопическая хирургия без применения медицинской визуализации не в состоянии эффективно проводить операции, в которых нужно видеть внутреннюю структуру органов. Например, если раковая опухоль в почках, печени, или поджелудочной железе находится внутри органа, а не на поверхности, хирург не в состоянии видеть опухоль через отверстия в животе. Поэтому в последние годы распространение получила лапароскопическая хирургия с применением медицинской визуализации, проводимая в гибридных операционных. Качество изображений в медицинской визуализации, возможность получать изображения прямо в операционной и возможность точно направить хирургические инструменты во время операции способствуют распространению этого подхода. [2] Операция производится таким образом [3] :
- С помощью компьютерной томографии или магнитно-резонансной томографии определяется расположение опухоли в почках, печени или поджелудочной железе
- Во время операции с помощью ангиографического оборудования положение опухоли определяется интраоперационно и дополняется информацией, полученной перед операцией с помощью компъютерной томографии или магнитно-резонансной томографии
- 3-мерная модель опухоли передаётся на эндоскоп
- Во время лапароскопической операции хирург видит на эндоскопе с помощью технологии дополненной реальности положение опухоли, не видимой на поверхности органа
Робот-хирург [ править | править код ]
Новым этапом развития лапароскопической хирургии явилось использование специализированных роботов, одним из наиболее известных среди которых является «daVinci». Этот робот снабжен микроинструментами, гораздо меньше стандартных лапароскопичесих инструментов, а также миниатюрной видеокамерой, воспроизводящей цветное, трехмерное изображение операции в режиме реального времени. Движения хирурга переносятся роботом в плавные движения микроинструментов, способных двигаться во всех направлениях. С их помощью операция совершается намного точнее, сохраняя неповреждёнными самые тонкие сплетения нервов и кровеносных сосудов.
