Лечение после угревой сыпи
Содержание:

Дорогие друзья, здравствуйте!
Полагаю, что к женским проблемам, о которых мы говорили в последнее время, мы еще вернемся, и не раз.
А сегодня я хочу побеседовать с вами об акне.
И хотя я довольно подробно разбираю эту проблему в своей книге «Повышаем средний чек», которую приобрели многие из вас, и привожу там алгоритм рекомендаций при разных формах акне, заявки рассказать об угревой болезни продолжают поступать.
Ну, что ж, давайте вникнем в суть этой проблемы и разберем:
- Что называют «угревой болезнью»?
- Как образуются угри?
- Какими они бывают?
- Как их лечить в зависимости от формы и степени тяжести?
- Каким может быть комплексное решение этой проблемы?
Но сначала вспомним анатомию и физиологию сальных желез.
Строение сальных желез
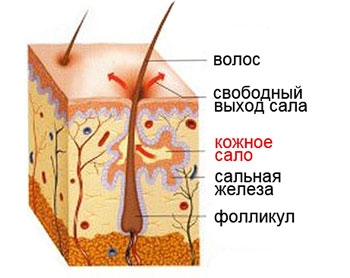
Сальные железы являются придатками кожи. По телу они распределены неравномерно.
На ладонях, подошвах и тыле стопы они отсутствуют.
Больше всего их на лице и волосистой части головы: 400-900 на 1 квадратный сантиметр. Меньше (но все равно много) на верхней части туловища: грудь, спина.
Сальные железы вырабатывают кожное сало, которое попадает в устье волосяного фолликула (а волосы покрывают почти все наше тело), представляющее собой что-то вроде футляра для части волоса, сокрытой от наших глаз. Этот футляр покрыт многослойным ороговевающим эпителием. Это означает, что в нижних его слоях зарождаются новые клетки, которые по мере своего роста и развития продвигаются вверх, уплотняются, превращаются в роговые чешуйки, которые смешиваются с секретом сальных желез.
А дальше, благодаря сокращениям маленьких мышц, поднимающих волос, этот состав выходит на поверхность кожи. Роговые чешуйки удаляются естественным путем в процессе гигиенических процедур, а сало распределяется по ней, образуя тонкую пленку толщиной 7-10 микрон. Одновременно сюда попадает секрет потовых желез, который вместе с кожным салом формирует на поверхности тела водно-липидную мантию.
Она придает коже эластичность, предупреждает ее пересушивание, поддерживает постоянную температуру тела, подавляет размножение бактерий, грибов.
В норме за сутки вырабатывается примерно 20 грамм кожного сала.
Этот процесс регулируется гормонами на четырех уровнях: гипоталамус, гипофиз, надпочечники, половые железы. Поэтому многие болезни эндокринной системы могут сопровождаться появлением прыщей.
А теперь внимание:
Основным гормоном, усиливающим продукцию кожного сала, является тестостерон. К нему на мембранах клеток сальных желез имеются рецепторы. Тестостерон взаимодействует с ними и под действием фермента 5-альфа-редуктазы преобразуется в свой активный метаболит – дигидротестостерон, который непосредственно увеличивает продукцию кожного сала.
Чувствительность рецепторов клеток сальных желез к нему и активность 5-альфа-редуктазы передаются по наследству, поэтому во многих случаях проблема акне прослеживается из поколения в поколение.
Интересно, что сальные железы разной локализации имеют разное количество рецепторов к тестостерону.
Поэтому если у вас прыщи вскакивают все время на одних и тех же местах, например, на подбородке или спине, значит, расположенные здесь сальные железы богаты этими самыми рецепторами.
А вот эстрогены, напротив, подавляют салоотделение, но этот эффект выражен меньше, чем салообразующий эффект тестостерона.
У кого-то угри появляются перед критическими днями, и это тоже объяснимо: прогестерон, который в эту фазу менструального цикла командует парадом, обладает андрогенным и антиэстрогенным действием на сальные железы.
В регуляции салоотделения участвует еще и вегетативная нервная система, поэтому стрессы тоже могут влиять на появление прыщей.
Как образуются угри?
Угревая болезнь, или акне – это ХРОНИЧЕСКОЕ РЕЦИДИВИРУЮЩЕЕ заболевание, сопровождающееся закупоркой и воспалением волосяных фолликулов.
Один прыщ – это еще не болезнь, и два прыща – не болезнь, и появление угрей за 1-2 дня до менструации – это тоже не болезнь.
«Болезнью» прыщи становятся, когда одни из них пропадают, другие появляются, причем, это не просто черные точки, а красные уплотнения в коже, местами с нагноениями.
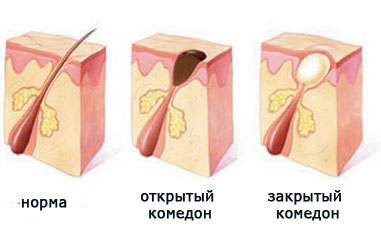
Но все начинается с образования комедонов. Что это такое?
Комедон по своей сути представляет собой кисту – полость, заполненную неким содержимым. В случае с прыщами содержимым кисты становятся кожное сало, роговые клетки, частички пыли и косметических средств.
Как они там оказались? — спросите вы.
Во-первых, кожного сала у некоторых людей вырабатывается зачастую больше, чем нужно, и оно не успевает удаляться из волосяного фолликула.
Во-вторых, при угревой болезни отмечается гиперкератоз, поэтому имеется не только избыток кожного сала, но и роговых чешуек, которые тоже вносят свой вклад в образование пробки.
Частички пыли – результат плохого очищения кожи, а косметические средства бывают комедоногенные и некомедоногенные. Комедоногенные забивают поры и препятствуют выходу кожного сала наружу. Они содержат ланолин, кокосовое, льняное масло, масло зародышей пшеницы. По этой причине людям, склонным к образованию угрей, нужно выбирать косметику, на которой указано: «некомедоногенно».
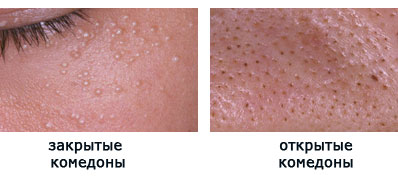
Пока вся эта смесь находится ниже поверхности кожи, ничего не видно. Но со временем пробка становится все больше, и в один день она достигает поверхности кожи, начиная ее выпячивать. Становятся видны маленькие белые точки – закрытые комедоны. Их еще называют «милиумы», что в переводе с латинского означает «просо».
Что происходит дальше? Пробка продолжает увеличиваться в размерах и, в конце концов, прорывает кожу. Выбравшись наружу, она под действием кислорода окисляется и чернеет. Так образуются «черные точки», или открытые комедоны.
Чаще всего комедоны можно видеть на коже лба, носа, подбородка.
Вот как это выглядит «живьем»:
Закупоренный волосяной фолликул – идеальная среда для размножения пропионбактерий акне, которые являются анаэробами (т.е. живут без доступа кислорода). Они начинают усиленно размножаться и выделять биологически активные вещества, которые вызывают воспаление как самого волосяного фолликула, так и окружающих его тканей.
Но микроорганизмы — ребята дружные и очень любят объединяться со своими братьями по разуму. К пропионбактериям присоединяются эпидермальные стафилококки, стрептококки и грибы, обитающие на поверхности кожи. Воспаление усиливается.
Теперь понятно, что в развитии угревой болезни могут быть повинны 4 фактора:
- Избыток секрета сальных желез.
- Фолликулярный (происходящий в волосяном фолликуле) гиперкератоз, т.е. утолщение рогового слоя.
- Размножение бактерий в сально-роговой пробке.
- Воспаление внутри волосяного фолликула и окружающих его тканях.
Отсюда следует, что для лечения угревой болезни нужно:
- снизить выработку кожного сала,
- уменьшить толщину рогового слоя,
- при наличии воспалительных элементов (узелков, гнойничков на гиперемированном фоне) подключить антибиотики.
Причины акне
Свою лепту в появление акне вносят:
- Гормональные эксцессы: гормональная перестройка у подростков, гормональный дисбаланс с повышением уровня мужских половых гормонов, беременность, эндокринные заболевания надпочечников, гипофиза, прием гормональных препаратов и пр.
- Дефицит витамина А (ведет к гиперкератозу).
- Стрессы.
- Неправильная косметика.
- Недостаточный уход за кожей.
- Избыточный уход за кожей.
- Жара и влажный климат.
- Выдавливание прыщей.
- Трение, давление на отдельные участки, что вызывает защитную реакцию кожи в виде усиленного размножения рогового слоя, в том числе, в волосяных фолликулах.
Замечено также, что на развитие угревой болезни оказывают влияние некоторые продукты питания и проблемы с ЖКТ.
Степени тяжести акне
Лечение угревой болезни зависит от ее степени тяжести.
Выделяют 4 степени тяжести акне.
1 ст. Есть закрытые комедоны (белые высыпания, напоминающие просо). Воспаленные узелки и гнойнички отсутствуют.
2 ст. Есть открытые (черные точки), закрытые комедоны, узелки (воспаленные уплотнения) и единичные гнойнички. Узелков и гнойничков не больше 20 элементов.
3 ст. Множественные узелки и гнойнички (20-40 штук).
4 ст. Больше 40 элементов: гнойнички, узелки и крупные уплотнения в коже (узлы).
Лечение угревой болезни
При 1 и 2 степени достаточно наружных средств.
При 3 и 4 степени назначают системную терапию.
Разберем чуть подробнее.
- Если на лице есть только комедоны, лечение начинают с препаратов, содержащих Адапален (торговые названия: Дифферин, Адаклин, Клензит) или Азелаиновую кислоту (Скинорен, Азелик, Азикс-Дерм).
Адапален (Дифферин и аналоги) – структурный аналог витамина А. Он рассасывает пробки, убирает комедоны, уменьшает воспаление.
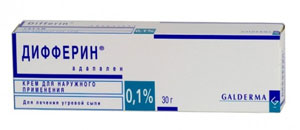
Показан с 12 лет. Беременным нельзя, кормящим можно (по крайней мере, так написано в инструкции к препарату Дифферин).
Улучшение заметно только через 4-8 недель применения, а стойкое улучшение наступает через 3 мес.
Есть в виде геля и крема.
Гель предназначен для жирной кожи, крем – для сухой и чувствительной кожи, т.к. он содержит увлажняющие компоненты. Пусть вас это не смущает. Угри не всегда бывают на жирной коже.
Адапален наносится вечером, 1 раз в сутки, иначе может вызвать солнечный ожог.
Азелаиновая кислота (Скинорен и аналоги) – разрыхляет роговой слой, открывает поры, удаляет пробку, уменьшает жирность кожи, уничтожает пропионбактерии акне и оказывает противовоспалительное действие.
Казалось бы, препарат действует на все звенья патогенеза акне и со всех сторон хорош, только почему-то отзывы говорят о его меньшей эффективности по сравнению с Дифферином.
А что скажете вы?
При беременности и лактации его применение возможно (пишут, правда, что по согласованию с врачом). Детям с 12 лет.
Наносят его 2 раза в день, утром и вечером. Пребывание на солнце на фоне лечения им НЕ противопоказано.
По аналогии с Адапаленом – гель идет для комбинированной и жирной кожи, крем – для нормальной и сухой.
Видимое улучшение – через 4 недели. Применять его нужно несколько месяцев.
Оба препарата наносятся на все проблемные участки, а не только на отдельные прыщики.
- Если комедоны чередуются с воспалительными элементами (узелками, гнойничками), но последних немного, то подойдут либо комбинированные препараты, содержащие Адапален и антибиотик Клиндамицин (Клензит С), либо средство на основе Бензоил пероксида (Базирон АС). Оно обеспечивает более выраженный антибактериальный эффект. В последнем случае лучше его чередовать с Адапаленом: утром Базирон АС, вечером Дифферин, т.к. Дифферин будет работать с комедонами, а Базирон – с воспалительными элементами.
Чем примечателен Базирон АС : он уничтожает не только пропионбактерии акне, но и эпидермальный стафилококк. Плюс размягчает пробку, плюс подавляет продукцию кожного сала.
Кстати, вы не знаете, что означает аббревиатура «АС»? Мне что-то ничего в голову не приходит.
Показан тоже с 12 лет. Беременным и кормящим не рекомендуется, хотя системного действия практически не оказывает.
Наносится 1-2 раза в день на высыпания.
Эффект виден через 4 недели, применять его следует не менее 3 мес.
Гель Базирон АС есть в разной концентрации действующего вещества: 2,5% и 5%. Если берут его впервые, рекомендуйте меньшую концентрацию (2,5%). При недостаточном эффекте от первого – 5%.
Важно! Врачи не рекомендуют использовать Базирон АС, если на коже есть только комедоны, чтобы не сформировать к нему резистентность бактерий.
При его применении не следует долго находиться на солнце.
Лаборатория Галдерма не остановилась на разработке Дифферина и Базирона. Она их соединила в одном препарате Эффезел, который содержит Адапален и Бензоила Пероксид.
Если кожу украшают комедоны, узелки, гнойнички, можно не заморачиваться использованием двух средств, а приобрести одно.
Гель Эффезел наносится 1 раз в сутки вечером. Но он рецептурный.
- При множественных воспалительных элементах на коже назначаются антибактериальные наружные средства: Далацин 1%, Клиндовит, Зинерит и др.
Далацин и Клиндовит применяют 2 раза в день. Детям с 12 лет.
Лосьон Зинерит содержит эритромицин и цинк, поэтому подсушивает кожу, оказывает противовоспалительное действие, уничтожает бактерии (пропионбактерии акне и эпидермальный стрептококк).
Другие его преимущества:
- Можно использовать на солнце.
- Можно беременным и кормящим.
- Можно под макияж.
- Не имеет возрастных ограничений.
Курс лечения 10-12 недель.
- При тяжелых формах угревой болезни, при неэффективности местных средств врач назначает системную терапию. Чаще всего это Юнидокс Солютаб, Клиндамицин, Тетрациклин, Эритромицин.
- А если и это не сработало, в ход идет последнее, самое убойное средство: Изотретиноин ( Роаккутан ). У него «миллион» противопоказаний и побочных. И самое, пожалуй, страшное – это тератогенный эффект. Посему при его применении женщине рекомендуют использовать 2 средства контрацепции. А если его принимает мужчина, тоже не исключены пороки развития у ребенка. Так что… тоже пусть использует два средства контрацепции.

Но зато, как говорят доктора и пациенты, эффект волшебный. Роаккутан подавляет активность сальных желез и даже уменьшает их размеры. Назначают его 1-2 раза в день длительно (16-24 недели, бывает дольше).
Что еще?
Если угревая болезнь развилась у женщины на фоне гиперандрогении, обязательно назначаются КОК с антиандрогенным эффектом: Диане-35, Хлое, Ярина и др.
В комплексном лечении угревой болезни важен правильный уход за кожей. Вы можете посоветовать средства лечебной косметики Avene (серия Клинанс), Bioderma (линейка Себиум), Ла Рош Позе (Эфаклар) и др.
На этом все. Как вам понравилась статья, друзья? Что бы вы могли к этому добавить?
Все свои комментарии, вопросы, дополнения пишите внизу в окошечке комментариев.
И очень вас прошу: если вам понравилась статья, не забывайте, пожалуйста, кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться со своими коллегами.
Если вы еще не являетесь подписчиком блога, то вы можете подписаться на рассылку, и я буду присылать вам уведомления о выходе новых статей. В благодарность за подписку вы сразу получите на почту сборник ценных для работы шпаргалок.
Форма подписки находится под каждой статьей и в правой колонке.
Если что-то непонятно, вот здесь инструкция.
А если письма со ссылкой на скачивание шпаргалок вы по какой-то причине не получили, пишите, не стесняйтесь!
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Дорогие мои читатели!
Если статья вам понравилась, если вы хотите что-то спросить, дополнить, поделиться опытом, вы можете это сделать в специальной форме ниже.
Только, пожалуйста, не молчите! Ваши комментарии — это моя самая главная мотивация на новые творения для ВАС.
Буду вам крайне признательна, если вы поделитесь ссылкой на эту статью со своими друзьями и коллегами в социальных сетях.
Просто нажмите на кнопки соц. сетей, в которых вы состоите.
Кликанье по кнопкам соц. сетей повышает средний чек, выручку, зарплату, снижает сахар, давление, холестерин, избавляет от остеохондроза, плоскостопия, геморроя!
Disclaimer: я не имею медицинского образования, а только делюсь опытом своего лечения. Статья исключительно ознакомительная. Препараты, описанные ниже можно применять только после консультации с врачом и по его назначению. Да и вообще, лучшее, что вы можете сделать после прочтения данной статьи — пойти к дерматологу, но уже немного более подготовленными 🙂
Мне 29 лет, акне страдаю лет с 18. Сначала это были небольшие воспаления, которые со временем переросли в стабильные очаги. Два года назад, посмотрев на себя в зеркало без макияжа, я ужаснулась — на лбу, щеках, подбородке стойкие прыщи вперемежку с пятнами постакне, а ведь уже и первые морщины под глазами! Это было предпосылкой к обращению к дерматологу в частную клинику. До этого, кстати, был один поход к дерматологу и один — к косметологу на “чистку (не делайте этого до полного выздоровления), первый я свела на нет невыполнением рекомендаций врача в течение требуемого времени (нужно было 3 месяца лечения, я провела 1 и забила не увидев “волшебного” результата), косметолог же сделала только хуже, выдавив воспаленные прыщи, теперь на том месте у меня рубцы.
Так вот, за два последних года усиленного лечения у двух разных дерматологов и самостоятельного изучения проблемы я успела накопить некоторый опыт, которым хочу с вами поделиться, потому что проблема настолько распространена, что часто ее недооценивают, считая нормой или обычным явлением.
Очень много подростков страдает от прыщей, а родители не выделяют достаточно материальных средств и внимания для лечения ребенка, считая, что достаточно “чаще умываться с мылом” и все само пройдет. Из-за такого отношения болезнь может перейти в более тяжелые стадии. Отсюда может появляться пониженная самооценка, замкнутость, депрессии. Сколько слёз пролито у зеркала над новыми прыщами, над пятнами и рубцами, которые после них остаются!
При этом так много мифов, заблуждений, неэффективных средств и методов “лечения”, а также всевозможных мифических “внутренних причин”, что я просто не могу смотреть на очередную статью в каком-нибудь журнале, в котором пишут лайфхак “нанесите немного зубной пасты на прыщ, она снимет воспаление и уймёт зуд”, у меня начинает просто подгорать.
Грустный факт, что прыщи, в основном, заболевание наследственное. То есть если у вас генетически заложена гиперчувствительность сальных желёз к андрогенам (в частности, к тестостерону), то, даже если уровень гормонов в норме, соблюдены все правила ухода за кожей и вы ведете ЗОЖ, все равно прыщи будут появляться. Когда я это узнала, я была в шоке, честно! А как же проблемы с ЖКТ, житовидкой, печенью, пресловутый демодекс? Оказывается, что нет, если вас не беспокоят никакие органы, нет проблем с гинекологией, то причина только одна — гиперчувствительность сальных желёз к тестостерону. Но есть еще и
Факторы, провоцирующие высыпания
— неправильный уход за кожей (слишком частые умывания с агрессивными средствами или, наоборот, пренебрежение очищением, не смывать макияж);
— может усугублять уже имеющиеся воспаления избыточное потребление молочных продуктов и быстрых углеводов (мучное, сахар, десерты);
— несоблюдение правил гигиены (грязное постельное бельё, полотенца для лица, трогать лицо руками и т.д.).
За период лечения я посещала двух дерматологов, первый поставил мне диагноз “демодекоз” и назначил целую серию косметических средств под названием СтопДемодекс, которая оказалась полнейшей бессмыслицей и результата не дала. Уж как меня пугали этим клещиком, рассказывали о его цикле жизни и о том, как он “роет ходы” у меня в лице. Жуть полнейшая. Второй дерматолог, махровый советский доктор, лишь чуть улыбнулся, держа в руках заключения предыдущего о страшном клеще и отложил их в сторону, тактично промолчав. Это он мне рассказал об истинной причине акне, которую я описала выше. А дальше я уже сама прочитала, что данные клещи являются нормальными обитателями кожи человека. Понятно, что при акне и при избыточной активности сальных желёз условия для них создаются более благоприятные и клещиков становится больше, но сами они очень редко становятся причиной акне.
Нельзя не упомянуть миф о том, что прыщи вызваны недостатком половой активности и пройдут, как только вы начнете жить половой жизнью на регулярной основе. Это не так.
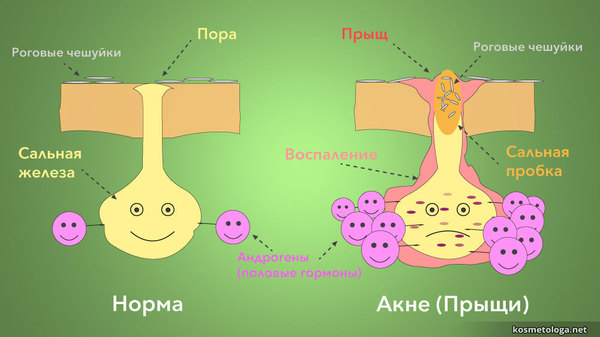
Итак, причина акне заключается в воздействии андрогенных гормонов на сальные железы, а
Андрогены не только активируют секрецию сальных желез, но и влияют на состав кожного сала так, что оно становится более густым. Эти процессы ведут к повышенной сальности кожи (себорее). При этом сальные железы разрастаются и развивается реактивное ороговение их устьев и протоков, что затрудняет выделение сального секрета. В итоге происходит закупорка комедонов и формируются черные угри. Застоявшееся кожное сало в блокированных сальных железах разлагается, являясь отличной питательной средой для анаэробных (им не нужен кислород для жизни) пропионибактерий (Propionibacterium acnes), которые играют ключевую роль в запуске иммунно-воспалительных механизмов, обусловливающих всю клиническую картину угревой сыпи. Кроме того, коварные пропионибактерии способны дополнительно активировать образование кожного сала.
Все остальные причины – неправильное питание, стрессы, прием лекарственных препаратов и многие другие факторы сами по себе не являются причиной прыщей, однако могут усугублять течение угревой болезни. Поэтому прежде всего нужно воздействовать на процессы образования прыщей, и по возможности свести к минимуму все провоцирующие факторы.
Уход за проблемной кожей и лечение акне
Предупреждаю сразу, что лечение и нормализация занимает довольно длительное время. Сейчас (декабрь) хорошее время для начала лечения акне и профилактики новых высыпаний, так как нет активного солнца.
Базовый уход за кожей это очищение — тонизирование — увлажнение.
Важно выбрать мягкое средство для умывания. Часто обладатели жирной кожи стремясь убрать излишнюю жирность используют слишком агрессивные средства и даже мыло. Такие средства нарушают эпидермальный барьер, состоящий из липидов (жиров) и защищающий нашу кожу от потери влаги и проникновения вредных веществ (и полезных тоже :)).
Умываться нужно не горячей и не холодной водой, так как горячая негативно влияет на защитный барьер кожи, а холодная вызывает ненужный стресс и плохо очищает.
Избегайте механического воздействия на кожу: скрабы, выдавливание прыщей.
Не злоупотребляйте антибактериальными средствами (например, хлоргексидин).
Откажитесь от тонального крема, вместо него хорошая качественная минеральная пудра. Если же без тонального крема никак, то выберите крем на водной основе, т.н. "oil free".
В общем и целом следует избегать ненужных манипуляций с кожей и большого количества средств по уходу за ней. Так вы избежите обострения угревой болезни и лишних трат.
Всё, что вам нужно это хорошая умывалка, тоник по типу кожи, лечебное средство на ночь и увлажняющий крем днём.
Вот мы и подошли к главному.
Для начала, нужно определиться со степенью выраженности угревой болезни.
Для этого необходимо посчитать количество прыщей.
Лёгкая степень угревой болезни:
На коже не более 10 воспалительных узелков (прыщей) величиной до 5 мм
Средняя степень угревой болезни:
На коже от 10 до 25 воспалительных узелков (прыщей) и несколько гнойничков, содержащих беловато-желтую гнойную жидкость.
Тяжёлая и очень тяжелая степень угревой болезни:
На коже более 25 воспалительных узелков (прыщей) несколько крупных плотных болезненных узлов синюшно-розового цвета величиной более 5 мм.
Но если у вас тяжелая форма угревой болезни, вам лучше сразу обратится к врачу, потому что наружных средств для лечения этой формы будет недостаточно.
Мы поговорим о лёгкой степени.
Самые эффективные средства это бензоил пероксид наружно (Базирон), азелаиновая кислота наружно (Скинорен), антибиотики наружно и в виде таблеток и ретиноиды наружно (Дифферин, Дерива С) и в виде таблеток (например, Роаккутан или Акнетутан можно принимать только под наблюдением врача!). Иногда врачи назначают девушкам оральные контрацептивы (лично я этот метод не могу порекомендовать).
У меня было что-то среднее между лёгкой и средней степенью и мне назначали почти всё из вышеперечисленного. За два года я принимала много чего.
* аутогемотерапия (берется кровь из вены, вкалывается в ягодичную мышцу)
* средства СтопДемодекс (вся линейка)
* серная, ихтиоловая и салицилово-цинковая мази
* пероральные контрацептивы (это были два месяца ада и депрессии, тошноты и рвоты, головные боли, а прыщи никуда не делись). Начинать и заканчивать приём гормональных препаратов можно только под присмотром врача.
Мне не назначали, но я использовала эфирное масло чайного дерева разных производителей точечно на воспаления. Не помогало.
* антибиотики (местно и внутрь)
* азелаиновая кислота местно
* крем для лица Bioderma Sebium AKN (это косметическое средство, но назначил мне его дерматолог, поэтому напишу сюда)
Еще не испробовала бензоил пероксид и Роаккутан/Акнекутан. Бензоил пероксид планирую ввести в свою схему, а вот применять пероральные ретиноиды очень боюсь пока, так как очень много побочных эффектов. Самые страшные для меня это потеря остроты зрения и волос, ну и печень жалко.
Схема ухода за кожей с лёгкой степенью угревой болезни может быть такая (так было у меня):
1. Умывание с мягким очищающим средством.
2. Тонизирование (тоник без спирта, можно протереть лицо минеральной водой или отваром трав).
3. Увлажняющий гель-крем на водной основе или средство с азелаиновой кислотой(Скинорен гель или крем, Розамет). Можно чередовать через день.
1. Умыть лицо с мягким очищающим средством.
2. Протереть лицо тоником без спирта, минералкой или настоем/отваром трав вроде ромашки.
3. Нанести средство с ретиноидами (Дифферин, Клензит, Дерива водный гель или Дерива С с антибиотиком книндамицином). У меня Дерива С, но Дифферин лучше.
На период лечения больше ничего не используем, чтобы не пересушить кожу. Никаких глиняных масок, локальных средств, мазей и прочего. Напоминаю, что такой уход-лечение подойдет только при лёгкой или средне-лёгкой степени акне.
Оценка результатов проводится через 3 месяца. Если через 3 месяца не будет заметного улучшения – нужно обратится к врачу-дерматологу. Врач сделает ряд анализов и при необходимости в дополнение к домашнему уходу назначит вам курс антибиотиков, для девушек назначит оральные контрацептивы (ОК не советую, если с гормонами и гинекологией все в порядке).
слева январь 2016, справа октябрь 2016
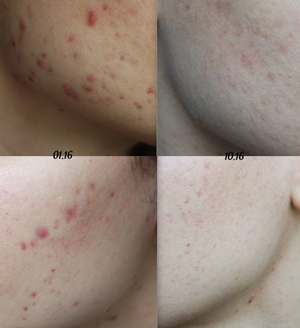
Сейчас, к сожалению, этот результат потерян, из-за оральных контрацептивов, которые я имела глупость принимать 2 месяца "для закрепления результата" и "улучшения состояния кожи". Но получилось наоборот, высыпания вернулись, сейчас прохожу курс снова.
Что еще хотелось сказать насчет угревой болезни, так это отметить её сезонность. Круговорот состояния моей кожи такой: осенью обострение, зимой стабильно плохо, весной улучшение, летом — почти чистая кожа. Кто может подсказать, с чем это связано? У меня есть мысли на этот счет, но всё какие-то догадки. Может быть кто-нибудь знает наверняка причину такой зависимости от времени года?
И еще, что очень важно поддерживать состояние кожи после курса лечения. Для меня это отдельная тема: уход за проблемной кожей косметическими средствами (тоже ретиноиды, но в другой, более лёгкой форме, различные кислоты, кремы, сыворотки и лосьоны).
Аптечные средства имеют побочные эффекты в виде сухости, раздражения, шелушения, покраснения кожи и др. У некоторых людей может быть аллергия, проверяйте на небольшом участке кожи, прежде, чем нанести на лицо новый препарат.
Лучшее, что вы можете сделать, если у вас есть акне — обратиться к дерматологу, но надеюсь, что статья окажется полезной и хоть кому-то поможет разобраться с причинами своего заболевания, добиться улучшения состояния кожи и уменьшить проявления прыщей.

Лечение акне естественным образом связано с механизмами возникновения патологии. Однако до сих пор причины болезни до конца не выяснены. Считается, что заболевание начинается при снижении бактерицидного эффекта кожного сала, что приводит к активизации кокковой флоры.
В древнем Риме лечение акне сводилось к принятию ванн с минеральной водой. По ходу изучения болезни трансформировались и взгляды на ее лечение. В настоящее время принят ряд схем, которые считаются наиболее эффективными после апробации.
Механизм возникновения угревой болезни
Толчком к возникновению высыпаний в пубертатном периоде служит изменение гормонального фона, приводящее к увеличению секреции сальными железами кожного сала (при этом его нормальные бактерицидные свойства резко снижены) и развитию фолликулярного гиперкератоза (разрастанием рогового слоя дермы).
Данный процесс сопровождается развитием жидкой, густой или смешанной себореи (заболевание, сопровождающееся гиперсекрецией сальными железами кожного сала).
Развитие жидких форм себореи сопровождается расширением, зиянием пор и постоянным выделением большого количества кожного сала. Также пациентов беспокоит быстрое засаливание волос на голове.
Густая консистенция сала сопровождается закупоркой сальных желез и формированием комедонов.
При контакте с воздухом отмечается потемнение кожного сала до темно-серого или черного цвета (черные точки).
Смешанные формы себореи сочетают симптомы жидких и густых форм.
Лечение акне – схемы лечения
Лечение акне на лице, шее и т.д. должно подбираться врачом-дерматологом индивидуально для каждого пациента.
Лечение акне включает в себя: 
- обеспечение психологической помощи пациенту (многие пациенты страдают от тяжелых депрессивных расстройств и неврозов, обусловленных переживаниями за собственную внешность);
- подбор здоровой диеты, направленной на нормализацию массы тела пациента, снижение уровня холестерина, нормализацию уровня сахара, восстановления нормальной микрофлоры кишечника и т.д.;
- снижение уровня обсемененности кожных покровов патогенными и условно-патогенными бактериями;
- уменьшение воздействия на кожу андрогенных гормонов (при гормональных акне);
- снижение секреции кожного сала;
- нормализацию состава кожного сала и восстановление его бактерицидных свойств;
- устранение имеющихся воспалительных процессов и профилактику развития свежих комедонов;
- профилактику возникновения рубцовых изменений кожи;
- восстановление дермы и устранение рубцов;
- подбор для пациента ежедневного индивидуально ухода за кожей.
В большинстве случаев для лечения акне назначают:
- гормональные противозачаточные таблетки;
- препараты цинка, серы, магния, биотина, витамины А, Е и В;
- ретиноиды (изотретиноин, адапален, третиноин);
- бензоила пероксин;
- азелаиновую кислоту;
- антибиотики (тетрациклин, доксициклин, джозамицин, эритромицин, метронидазол, клиндамицин, азитромицин);
- местные антисептики (хлоргексидин);
- кератолитики (салициловая кислота).
Читайте также по теме
Лечение гормональных акне у женщин с гиперандрогенией
 У пациенток с высоким уровнем андрогенов (оволосение по мужскому типу, отсутствие или задержки менструаций, очаговая алопеция, огрубевание голоса, уменьшение размера молочных желез и т.д.) лечение акне на лице, в первую очередь, включает в себя нормализацию гормонального фона.
У пациенток с высоким уровнем андрогенов (оволосение по мужскому типу, отсутствие или задержки менструаций, очаговая алопеция, огрубевание голоса, уменьшение размера молочных желез и т.д.) лечение акне на лице, в первую очередь, включает в себя нормализацию гормонального фона.
После исследования гормонального профиля пациентки (тестостерон, гормоны щитовидной железы и гипофиза, ДЭАС, ФГ, ЛГ, прогестерон) назначается антиандрогенная терапия.
Для лечения гормональных акне могут назначаться препараты:
- ципротерона (Андрокур);
- этинилэстрадиола;
- диеногеста;
- дроспиренона.
Лечение акне гормональными противозачаточными
 При тяжелых формах болезни лечение акне у женщин часто начинается с подбора гормональных противозачаточных таблеток. Данный метод лечения основан на снижении уровня андрогенов, вызывающих себорею и акне, а также на повышение уровня эстрогенов, отвечающих за здоровье кожи женщины.
При тяжелых формах болезни лечение акне у женщин часто начинается с подбора гормональных противозачаточных таблеток. Данный метод лечения основан на снижении уровня андрогенов, вызывающих себорею и акне, а также на повышение уровня эстрогенов, отвечающих за здоровье кожи женщины.
Наиболее эффективен данный метод для лечения гормональных акне у женщин старше двадцати пяти лет. Однако, данные препараты также могут назначаться и пациенткам младшего возраста.
Чаще всего используются такие препараты как Диане 35, Жанин, Джаз, Ярина и т.д.
Гормональные контрацептивы противопоказаны беременным и кормящим грудью, а также пациенткам с:
- тромбозами и тромбоэмболиями (как на период обследования, так и в анамнезе);
- заболеваниями печени;
- высоким риском развития тромбоза;
- инфарктом миокарда;
- транзиторными ишемическими атаками, стенокардией;
- мигренозными приступами;
- сахарным диабетом, сопровождающимся поражением сосудов и нарушением микроциркуляции;
- неконтролируемой артериальной гипертензией;
- поражением клапанного аппарата сердца;
- наличием гормонозависимых опухолей, злокачественных образований в молочной железе, рака матки;
- отосклерозом;
- тяжелым панкреатитом.
Препарат назначается индивидуально после проведения исследования гормонального фона пациентки. В связи с тем, что гормональные контрацептивы для лечения акне назначаются длительными курсами, вся терапия должна проходить под контролем лабораторных показателей.
Побочное действие гормональных контрацептивов может проявляться:
- появлением болезненности и напряженности молочных желез,
- увеличением объема молочных желез,
- появлением кровомазания и маточных кровотечений (при резкой отмене средства),
- снижением полового влечения,
- сухостью конъюнктивы глаз,
- слабостью,
- сонливостью,
- болями в животе,
- тошнотой,
- сухостью влагалища,
- повышением утомляемости,
- зудом кожи,
- холестатической желтухой,
- хлоазмой (очаговой гиперпигментацией кожных покровов) и т.д.
Лечение акне антибиотиками
Препаратами выбора (для системной антибактериальной терапии) для лечения акне являются:
- тетрациклины (тетрациклин, доксициклин, миноциклин);
- макролиды (джозамицин, азитромицин, эритромицин).
Лечение акне на лице доксициклином противопоказано: 
- пациентам с индивидуальной непереносимостью тетрациклинов;
- беременным и кормящим грудью;
- детям младше девяти лет;
- пациентам с порфирией, тяжелой почечной недостаточностью, лейкопенией.
Для предупреждения обострений гастрита или развития пептидной язвы пищевода, доксициклин следует запивать большим количеством воды.
Доксициклин для лечения акне назначают в дозировке 50-100 мг один раз в сути, курсом от шести до двенадцати недель.
Джозамицин (Вильпрафен) не назначают пациентам с непереносимостью макролидных антибиотиков и лицам с тяжелыми патологиями печени. По показаниям, джозамицин может использоваться для лечения беременных и кормящих грудью.
Джозамицин для лечения акне назначают по 0.5 грамм дважды в сутки первые две-четыре недели лечения, а далее по 0.5 грамм раз в сутки в течение восьми недель (поддерживающая терапия).
