Лечение респираторного дистресс синдрома
Содержание:

Респираторный дистресс-синдром (РДС) — острая легочная патология, угрожающая жизни больного и проявляющаяся симптомами двусторонней диффузной инфильтрации легких, альвеолярного коллапса, гипоксемии. При повреждении легочных структур нарушается газообмен и транспорт кислорода в легкие. Состояние больных критическое, патология быстро прогрессирует. Альвеолярно-капиллярные мембраны набухают и отекают, образуются межклеточные щели, развивается интерстициальный отек. Нарушенный газообмен не обеспечивает потребностей организма в кислороде. В крови накапливается углекислота, развивается гиперкапния, что приводит к появлению смертельно опасных осложнений.

Впервые синдром был описан Эсбахом в прошлом столетии и назван аналогично дистресс-синдрому новорожденных, обусловленному врожденным дефицитом сурфактанта. Развивается данный симптомокомплекс у недоношенных новорожденных, появившихся на свет путем кесарева сечения, а также у детей, родившихся от матерей, больных сахарным диабетом.
Этиология
Причинами острого респираторного дистресс-синдрома (ОРДС) являются легочные и внелегочные патологии.
Заболевания легких, приводящие к развитию ОРДС:
- Воспаление легких инфекционного происхождения,
- Травмы и ушибы легких,
- Аспирация жидкости,
- Легочное кровотечение,
- Трансплантация легкого,
- Радиационный пневмонит,
- Пневмоторакс,
- Тромбоэмболия легочной артерии,
- Отравление токсическими газами.
К внелегочным причинам дистресс-синдрома относятся:
- Тяжелые травмы,
- Ожоги,
- Сепсис,
- Трансплантация костного мозга,
- Передозировка лекарств или наркотиков,
- Массивная гемотрансфузия,
- Обширные оперативные вмешательства,
- Шок,
- ДВС-синдром,
- Уремия, кетоацидоз,
- Панкреонекроз,
- Системные патологии,
- Онкозаболевания,
- Переохлаждение и перегревание организма.
Патогенез
В основе острого респираторного дистресс-синдрома лежит диффузное воспаление легких, в котором выделяют три стадии: экссудация, пролиферация и фиброз.
 Во время экссудации в кровь выделяются цитокины и простагландины, активирующие макрофаги и нейтрофилы. Последние прикрепляются к эндотелию кровеносных сосудов и эпителию альвеол, повреждая их. Изменяется тонус мускулатуры бронхов и реактивность сосудов, нарушается альвеолярно-капиллярный барьер, экссудат проникает в легкие. При поражении альвеолоцитов возникает дефицит сурфактанта, альвеолы спадают, растяжимость легких снижается. Под воздействием медиаторов воспаления легочные сосуды спазмируются и обтурируются тромбами, повышается давление в МКК. Проницаемость легочных мембран повышается, развивается отек легочной ткани, газообменная функция нарушается.
Во время экссудации в кровь выделяются цитокины и простагландины, активирующие макрофаги и нейтрофилы. Последние прикрепляются к эндотелию кровеносных сосудов и эпителию альвеол, повреждая их. Изменяется тонус мускулатуры бронхов и реактивность сосудов, нарушается альвеолярно-капиллярный барьер, экссудат проникает в легкие. При поражении альвеолоцитов возникает дефицит сурфактанта, альвеолы спадают, растяжимость легких снижается. Под воздействием медиаторов воспаления легочные сосуды спазмируются и обтурируются тромбами, повышается давление в МКК. Проницаемость легочных мембран повышается, развивается отек легочной ткани, газообменная функция нарушается.- Затем наступает стадия пролиферации. Экссудат в легких рассасывается, возникает лимфоцитарная инфильтрация, образуется новый сурфактант, легкие восстанавливаются. У больных при этом сохраняется одышка и тахипноэ.
- Пролиферативная стадия переходит в фибротическую. Через поврежденный эндотелий в альвеолы проникают белковые молекулы, на стенках выпадает фибрин, вместе с которым в просвет альвеол попадают эритроциты и макрофаги. В легких накопленный фибрин ремоделируется, что приводит к развитию фиброза.
Патоморфология
Патоморфологически дыхательный дистресс-синдром у взрослых проходит 3 стадии развития: острую, подострую и хроническую.
- Острая фаза — отек интерстиция и легочных альвеол, поражение эндотелия легочных капилляров и эпителия альвеол. Если патология была своевременно выявлена и было проведено необходимое лечение, то через 3-5 дней острые явления стихают. В противном случае острая стадия переходит в подострую.
- Подострая стадия — воспаление интерстиция легких и бронхо-альвеолярных структур. В полости альвеол начинает синтезироваться коллаген.
- Хроническая стадия – фиброзирующий альвеолит, который характеризуется разрастанием соединительной ткани в легких и уплотнением базальной мембраны. Длится эта стадия более 3 недель. Кровеносные сосуды запустевают, развиваются микротромбозы, интима сосудов перестраивается.
У больных ОРДС патоморфологически определяют: увеличение массы легкого на целый килограмм, микроателектазы, фиброз.
Симптоматика

Основными симптомами ОРДС являются:
- Одышка,
- Дискомфорт в груди,
- Сухой кашель,
- Учащенное дыхание,
- Учащенное сердцебиение,
- Синюшность кожи,
- Аускультативно – двусторонние рассеянные хрипы,
- Участие межреберных мышц в акте дыхания,
- Стон на выдохе,
- У новорожденных — срыгивания или рвота, периоды апноэ более 10 секунд, приступы асфиксии,
- Гиподинамия,
- Гипорефлексия.
В тяжелых случаях появляются признаки повышенной кровоточивости: на губах – пенистые выделения с примесью крови, на коже — петехии и геморрагии. Легочное кровотечение сопровождается коллапсом, выраженной синюшностью кожи, падением гематокрита.
Неблагоприятный исход патологии при отсутствии лечения наступает через 2-3 дня. У больных развивается предтерминальное состояние: одышка уменьшается, тахикардия сменяется брадикардией, приступы апноэ учащаются. Возможна гибель больного.

респираторный дистресс-синдром взрослых
Клинику РДС условно подразделяют на 4 периода:
- Скрытый период начинается с момента воздействия стрессового этиологического фактора и длится сутки. Жалобы больных и рентгенологические признаки отсутствуют.
- Период скрытого благополучия проявляется одышкой, тахикардией, беспокойством больных.
- Период выраженной клиники — наличие перечисленных выше симптомов острой дыхательной недостаточности.
- Терминальный период – прогрессирование дыхательной недостаточности, появление признаков гипоксемии и гиперкапнии. У больных возникает гипергидроз, аритмии, гипотония, коллапс, кашель с пенистой кровянистой мокротой, обильная крепитация. К симптомам интерстициального отека легких присоединяются признаки полиорганной недостаточности.
После выздоровления больным требуется длительная реабилитация. Это связано с развитием склеротических изменений в легких. Последствиями ОРДС являются: воспаление бронхов, легких, пневмосклероз, эмфизема, бронхоэктазы. Нагрузка на правые отделы сердца постепенно увеличивается, достигает своего максимума, и больной погибает.
Диагностика
Диагностика дистресс-синдрома включает в себя следующие мероприятия: выслушивание жалоб больных, сбор анамнеза жизни и болезни, общий осмотр, измерение артериального давления и пульса, аускультация с целью выслушивания хрипов и шумов.

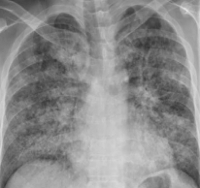
рентгеновский снимок: слева – норма, справа – ОРДС
Больных с признаками ОРДС направляют на общий анализ крови и мочи, электрокардиографию, исследование КОС (кислотно-основное состояние крови) и газового состава крови.
- В диагностике ОРДС огромную роль играет рентгенография. На рентгенограмме легких обнаруживают двусторонние диффузные инфильтраты — тени, так называемый симптом «снежной бури», уменьшение прозрачности легочной ткани, а в тяжелых случаях – плевральный выпот. Для ОРДС характерна картина «матового стекла», обширное поражение паренхимы легких, периферическое расположение инфильтративных теней.
- Подтвердить или опровергнуть предполагаемый диагноз поможет компьютерная томография. На томограмме – негомогенная инфильтрация задне-нижних отделов легких, максимально выраженная у лежачих больных.
- Бронхоальвеолярный лаваж проводят с помощью гибкого фибробронхоскопа. Его вводят в пораженный сегмент легкого, который промывают изотоническим раствором, а затем исследуют промывную жидкость.
- Пульсоксиметрия – метод определения концентрации кислорода в крови по уровню гемоглобина.
Лечение
Специфического лечения ОРДС не существует. Терапия направлена на устранение основного заболевания, ставшего причиной угрожающей жизни патологии, и на поддержание нормальной жизни больного.
Лечение проводят в отделении интенсивной терапии. Оксигенотерапия направлена на ликвидацию гипоксии. Ее проводят с первых часов заболевания через носовые катетеры или лицевые маски. Если состояние больного не стабилизируется, его переводят на ИВЛ.
 Лечение антибиотиками проводится, если причиной ОРДС стала бактериальная инфекция. Больным назначают препараты широкого спектра действия – «Азитромицин», «Амоксиклав», «Цефтриаксон».
Лечение антибиотиками проводится, если причиной ОРДС стала бактериальная инфекция. Больным назначают препараты широкого спектра действия – «Азитромицин», «Амоксиклав», «Цефтриаксон».- «Преднизолон» и «Гидрокортизон» стимулируют синтез сурфактанта, снимают шоковое состояние и отечность тканей.
- Антиоксидантная терапия для улучшения метаболических процессов в мышечной ткани – «Рибоксин», «Актовегин», «Триметазидин», «Кудесан».
- Нестероидные противовоспалительные средства – «Ибупрофен», «Бутадион».
- Десенсибилизаторы снимают отек – «Цетрин», «Кларитин», «Зодак».
- Для предупреждения тромбообразования назначают антикоагулянты – малые дозы «Гепарина».
- Нитраты разгружают малый круг кровообращения – «Нитропруссид», «Нитроглицерин».
- При гипотонии — кардиотоники «Допамин», «Добутрекс».
- Мочегонные средства уменьшают отек легких – «Лазикс», «Альдактон».
- Обезболивающие препараты – «Морфин» и «Промедол».
- Сердечные гликозиды повышают сократительную способность миокарда – «Строфантин», «Коргликон».
- Вибрационный массаж — эффективный метод физиотерапевтического лечения ОРДС.
Профилактика
Специфическая профилактика ОРДС отсутствует. Чтобы предотвратить развитие патологии, необходимо остерегаться воздействия стрессовых повреждающих факторов: своевременно лечить инфекционные заболевания легких, избегать травм грудной клетки, не вдыхать токсические вещества. Врачам следует тщательно контролировать процесс переливания крови.
Профилактика дыхательного дистресс-синдрома у новорожденных заключается в предупреждении преждевременных родов, раннем выявлении и лечении острой гипоксии плода.
- Для этого беременным женщинам назначают «Дексаметазон», «Бетаметазон», которые способствуют созреванию сурфактанта в легких. Польза правильного профилактического применения лекарственных препаратов для новорожденного должна превосходить потенциальный риск и выражаться в снижении перинатальной заболеваемости и смертности.
- Для лечения гипертензии беременным назначают «Эуфиллин».
- Легкие быстрее созревают у плода под влиянием «Фолликулина», «Метионина», «Эссенциале», «Лазолвана» и «Бромгексина».
Профилактику дистресс-синдрома не проводят женщинам на сроке более 34 недель.
Своевременная диагностика ОРДС и адекватная терапия позволяют вылечить даже новорожденных. В противном случае дистресс-синдром приводит к смерти больных. При развитии полиорганной недостаточности частота летальных исходов возрастает во много раз. Смертность больных зависит от легочной дисфункции. После перенесенного заболевания легкие могут восстановить почти нормальную функцию.
Видео: лекция Научного Клинического Центра ОАО “РЖД”: Острый респираторный дистресс-синдром
Респираторный дистресс-синдром взрослых (РДСВ) – крайне тяжелое проявление дыхательной недостаточности, сопровождающееся развитием некардиогенного отека легких, нарушений внешнего дыхания и гипоксии. Несмотря на многообразие факторов, приводящих к РДВС, в его основе лежат повреждения легочных структур, вызывающие несостоятельность транспортировки кислорода в легкие. Другими названиями респираторного дистресс-синдрома являются «шоковое», «влажное», «травматическое» легкое.
МКБ-10
Общие сведения
Респираторный дистресс-синдром взрослых (РДСВ) – крайне тяжелое проявление дыхательной недостаточности, сопровождающееся развитием некардиогенного отека легких, нарушений внешнего дыхания и гипоксии. Несмотря на многообразие факторов, приводящих к РДВС, в его основе лежат повреждения легочных структур, вызывающие несостоятельность транспортировки кислорода в легкие. Другими названиями респираторного дистресс-синдрома являются «шоковое», «влажное», «травматическое» легкое.
Резкое снижение оксигенации и вентиляции организма вызывает кислородную недостаточность сердца и головного мозга и развитие угрожающих для жизни состояний. При РДСВ летальность в случае несвоевременно или неадекватно оказанной помощи достигает 60-70%.

Причины и механизм развития РДСВ
Механизмом, запускающим развитие респираторного дистресс-синдрома, служит эмболизация мелких сосудов легких микросгустками крови, частичками поврежденных тканей, каплями жира на фоне образующихся в тканях токсичных биологически активных веществ — кининов, простагландинов и др. Микроэмболизация легочных сосудов развивается в результате прямого или опосредованного воздействия на капиллярно-альвеолярную мембрану легочных ацинусов различного рода повреждающих факторов.
Прямое повреждающее воздействие оказывает аспирация крови, рвотных масс и воды, вдыхание дыма и токсических веществ, контузия легких, перелом ребер, разрыв диафрагмы, передозировка наркотических средств. Опосредованное, непрямое повреждение капиллярно-альвеолярных мембран вызывает активация и агрегация форменных элементов крови при бактериальных и вирусных пневмониях, сепсисе, ожогах, сочетанных травмах и травматическом шоке, сопровождающихся массивной кровопотерей, панкреатите, аутоиммунных процессах, электротравме, эклампсии и т. д.
Повышение проницаемости мембраны для белка и жидкости вызывает отек интерстициальной и альвеолярной тканей, снижение растяжимости и газообменной функции легких. Эти процессы приводят к развитию гипоксемии, гиперкапнии и острой дыхательной недостаточности. Респираторный дистресс-синдром может развиваться на протяжении нескольких часов или суток от момента воздействия повреждающего фактора. В течении РДСВ выделяют три патоморфологические фазы:
- Острая фаза РДСВ (до 2-5 суток) – интерстициальный и альвеолярный отек легких, поражение капилляров легких и эпителия альвеол, развитие микроателектазов. В случае благоприятного течения респираторного дистресс-синдрома спустя несколько дней острота явлений стихает, транссудат рассасывается; в противном случае возможен переход в подострое либо хроническое течение.
- Подострая фаза РДСВ – развитие бронхоальвеолярного и интерстициального воспаления.
- Хроническая фаза РДСВ – соответствует развитию фиброзирующего альвеолита. Происходит утолщение и уплощение капиллярно-альвеолярных мембран, разрастание в них соединительной ткани, формирование микротромбозов и запустевание сосудистого русла. Исходом хронической фазы респираторного дистресс-синдрома служит развитие легочной гипертензии и хронической дыхательной недостаточности. Выраженный альвеолярный фиброз может возникнуть уже спустя 2-3 недели.
Симптомы респираторного дистресс-синдрома
Развитие респираторного дистресс-синдрома взрослых характеризуется последовательной сменой стадий, отражающих патологические изменения в легких и типичную картину остро нарастающей дыхательной недостаточности.
I (стадия повреждения) – первые 6 часов со времени воздействия стрессового фактора. Жалобы, как правило, отсутствуют, клинико-рентгенологические изменения не определяются.
II (стадия мнимого благополучия) – от 6 до 12 часов со времени воздействия стрессового фактора. Развиваются нарастающая одышка, цианоз, тахикардия, тахипноэ (учащение дыхания более 20 в мин.), беспокойство пациента, кашель с пенистой мокротой и прожилками крови. Одышка и цианоз не купируются кислородными ингаляциями, содержание кислорода в крови неуклонно падает. Аускультативно в легких – хрипы, крепитация; рентгенологические признаки соответствуют диффузному интерстициальному отеку.
III (стадия дыхательной недостаточности) – спустя 12-24 часа после воздействия стрессового фактора. Клокочущее дыхание с выделением пенистой розовой мокроты, нарастающая гипоксемия и гиперкапния, поверхностное дыхание, увеличение центрального венозного и снижение артериального давления. По всей поверхности легких выслушиваются влажные, множественные хрипы различного калибра. На рентгенограммах определяется слияние очаговых теней. В этой стадии происходит образование гиалиновых мембран, заполнение альвеол фибрином, экссудатом, распадающимися кровяными тельцами, поражение эндотелия капилляров с образованием кровоизлияний и микроателектазов.
IV (терминальная стадия) — метаболический ацидоз, гипоксемия и гиперкапния не устраняются предельно большими объемами интенсивной терапии и ИВЛ. Ложноположительная рентгенологическая динамика (появление очагов просветлений) вызвана разрастанием соединительной ткани, замещающей паренхиму легких. В этом терминальном периоде респираторного дистресс-синдрома развивается полиорганная недостаточность, характеризующаяся:
- артериальной гипотонией, выраженной тахикардией, фибрилляцией предсердий, желудочковой тахикардией;
- гипербилирубинемией, гиперферментемией, гипоальбуминемией, гипохолестеринемией;
- ДВС-синдромом, лейкопенией, тромбоцитопенией ;
- повышением мочевины и креатинина, олигурией;
- желудочно-кишечными и легочными кровотечениями;
- угнетением сознания, комой.
Осложнения респираторного дистресс-синдрома
В ходе купирования респираторного дистресс-синдрома возможны осложнения в виде баротравм легких, бактериальных пневмоний, развития ДВС-синдрома, левожелудочковой сердечной недостаточности. Проявлениями баротравмы, развивающейся вследствие проведения аппаратной вентиляции легких, служат подкожная эмфизема, пневмоторакс, пневмомедиастинум. Повышенный риск развития баротравм у пациентов с респираторным дистресс-синдромом обусловлен перерастяжением альвеол при снижении эластичности легочной ткани.
Острая левожелудочковая недостаточность (или кардиогенный отек легких) при РДСВ обусловлена застоем кровообращения в малом круге. ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) развивается при сепсисе, панкреонекрозе и других повреждающих факторах и выражается в полиорганном поражении различных систем.
Диагностика респираторного дистресс-синдрома
Респираторный дистресс-синдром является критическим состоянием и требует экстренной оценки состояния пациента. Ранними объективными проявлениями РДСВ служат нарастающие одышка, тахикардия и цианоз. Аускультативная картина легких изменяется соответственно стадиям респираторного дистресс-синдрома: от жесткого «амфорического» дыхания к клокочущим влажным хрипам и симптому «немого» («молчащего») легкого в терминальной стадии.
Характерным показателем газового состава крови при РДСВ является РаО2 ниже 50 мм рт. ст. (гипоксемия), несмотря на проводимую оксигенотерапию (при FiО2 более >60%.), нарастание гиперкапнии. У пациентов с РДСВ выраженная дыхательная недостаточность и гипоксемия сохраняются даже при ингаляциях высококонцентрированной кислородной смеси.
Биохимические показатели венозной крови характеризуются гипоальбуминемией, повышением свертывающих факторов, нарастанием трансаминаз и билирубина. При рентгенографии легких на периферии выявляются диффузные множественные тени (симптом "снежной бури"), снижение прозрачности легочной ткани, плевральный выпот обычно отсутствует.
Показатели функции внешнего дыхания свидетельствуют об уменьшении всех дыхательных объемов и статического растяжения легочной ткани менее 5 мл/мм вод. ст. Измерение давления в легочной артерии катетером Суона–Ганца показывает его «заклинивание» на уровне менее 15 мм рт.ст. Респираторный дистресс-синдром следует отличать от кардиогенного отека легких, пневмонии, ТЭЛА.
Лечение респираторного дистресс-синдрома
Лечение респираторного дистресс-синдрома осуществляется в условиях отделения интенсивной терапии и реанимации. Мероприятия по купированию РДСВ включают:
- устранение стрессового повреждающего фактора;
- коррекцию гипоксемии и острой дыхательной недостаточности;
- лечение полиорганных нарушений.
На первом этапе лечения респираторного дистресс-синдрома устраняются прямые повреждающие факторы легких, назначается массивная антибактериальная терапия при бактериальных пневмониях, сепсисе, осуществляется соответствующее лечение ожогов и травм. Для устранения гипоксии проводится подбор адекватного режима кислородотерапии с динамическим контролем газов крови (с поддержанием РО2 не менее 60 мм рт.ст.). Подача кислорода может осуществляться чрез маску или носовой катетер, при неэффективной оксигенации показана ИВЛ (при ЧД 30 в минуту).
Для профилактики развития ДВС-синдрома назначаются ацетилсалициловая кислота, дипиридамол и реополиглюкин, гепарин. Несмотря на интерстициальный и альвеолярный отек, проводится инфузионная терапия для улучшения питания органов, нормализации диуреза и поддержания уровня АД. Эффективность лечения респираторного дистресс-синдрома зависит от его своевременности: оно успешно лишь на ранних стадиях данного состояния до наступления необратимых поражений легочной ткани.
Прогноз и профилактика респираторного дистресс-синдрома
Летальность в III стадии респираторного дистресс-синдрома составляет около 80%, в терминальной стадии, соответствующей полиорганной недостаточности, обычно все пациенты погибают. При благоприятном исходе после купирования РДСВ функция легких может практически полностью восстановиться, однако чаще требуется длительная поддерживающая терапия.
Специфические профилактические мероприятия респираторного дистресс-синдрома отсутствуют. Следует остерегаться воздействия стрессовых повреждающих факторов, ведущих к развитию РДСВ.
Версия: Справочник заболеваний MedElement
24-25 октября, Казахстан, Нур-Султан
Новое место проведения! Территория Астана-ЭКСПО, павильон С3.5
Получить бесплатный билет

Международная выставка по здравоохранению
24-25 октября, Казахстан, Нур-Султан
Новое место проведения! Территория Астана-ЭКСПО, павильон С3.5
Получить бесплатный билет
Общая информация
Краткое описание
В 1994 г. на Американо-Европейской согласительной конференции (АЕСК) было предложено следующее определение острого респираторного дистресс-синдрома:
Помимо этого, на AECK было предложено выделять две формы данного заболевания:
1. Острое повреждение легких (ОПЛ) (acute lung injury), которое включает в себя как начальный, более легкий, этап заболевания, так и наиболее тяжелые формы.
2. Собственно ОРДС, являющийся наиболее тяжелым заболеванием.
Таким образом, любой ОРДС можно отнести к ОПЛ, но не все формы ОПЛ являются ОРДС.
В 2012 г. Европейское общество интенсивной терапии (ESICM) иницировало новый подход к проблеме, результатом которого стало так называемое Берлинское соглашение (консенсус) по ОРДС. Согласно этому соглашению, ОРДС получил новое определение:
Острый респираторный дистресс-синдром — это острое, диффузное, воспалительное поражение легких, ведущее к повышению проницаемости сосудов легких, повышению массы легких и уменьшению аэрации легочной ткани.
Основные клинико-физиологические звенья: гипoксемия и двусторонние инфильтраты на рентгенограмме органов грудной клетки, увеличение венозного шунтирования, рост физиологического мертвого пространства, снижение податливости легочной ткани.
Термин "острое повреждение легких" был исключен, ввиду того, что многие клиницисты на практике стали так называть любую нетяжелую гипоксемию.
Примечание. В связи с изменением определения и отсутствием исследований, соответствующих новым критериям, далее в тексте рубрики иногда будет встречаться старый термин ОПЛ (СОПЛ).
Период протекания
Чаще всего почти у всех пациентов между фактором, вызвавшим поражение, и ОРДС, проходит не менее 72 часов и не более 7 дней.
Классификация
Согласно Берлинскому консенсусу ESICM — 2012, имеются три взаимоисключающие формы острого респираторного дистресс-синдрома:
— легкий;
— средней тяжести;
— тяжелый.
Разделение на указанные выше формы осуществляется по тяжести нарушения оксигенации (гипоксемии):
2. Умеренная: 100 мм рт.ст.
Этиология и патогенез
| Более частые | Менее частые |
| Прямые | |
| Непрямые |
Примечания: Группа признаков "А": Группа признаков "Б": |
| Риск | Fowler, 1983 | Shelling, 1998 | Hudson, 1995 |
| Бактериемия | 3,8 | ||
| Сепсис | 28,8 | 41,2 | |
| Травма | 33,3 | 25,5 | |
| Переломы | 5,3 | 11,1 | |
| Контузия легких | 21,8 | ||
| Ожоги | 2,3 | ||
| Тяжелая пневмония | 11,9 | 27,3 | |
| ДВС-синдром | 22,2 | ||
| Аспирация | 35,6 | 22,0 | |
| Утопление | 33,3 | ||
| Передозировка наркотиков | 8,5 | ||
| Неизвестная причина | 22,7 | 10,6 | 21,1 |
Воспаление при ОРДС проходит следующие патофизиологические стадии:
Механика дыхания
У пациентов с ОРДС наблюдаются выраженные изменения механики дыхания.
Статический комплаенс респираторной системы (Crs), представляющий собой изменение легочного объема на заданное изменение транспульмонального давления, у больных ОРДС практически всегда снижен.
Согласно исследованиям, в которых использовались пищеводные катетеры, легочный комплаенс CL также снижен до 32-72 мл/см H2O (40-60% от нормы), комплаенс грудной клетки Ccw составляет 59-147 мл/см H2O (50-80% от нормы). Ccw снижен вследствие нарушений эластических свойств грудной клетки и стенок брюшной полости (повышение давления в брюшной полости и повышение ригидности стенок).
Поскольку статический комплаенс не дает информации о региональных особенностях легких у больных ОРДС, большое значение приобретает оценка кривой “давление-объем”. Данная кривая обычно строится во время инфляции в дыхательные пути последовательных порций заданных объемов с помощью большого шприца (super-syringe method).
Полученная кривая имеет два “колена”: нижнее “колено” (low inflection point) и верхнее “колено” (upper inflection point). Считается, что альвеолы находятся в спавшемся, коллабированном состоянии при уровне давления менее точки нижнего “колена”; альвеолы перерастянуты при давлении больше точки верхнего “колена”. В идеале во время респираторной поддержки колебания положительного давления в дыхательных путях больного должны происходить между точками верхнего и нижнего “колен”.
При ОРДС также, как правило, значительно повышены все компоненты сопротивления в дыхательных путях. Такие изменения обусловлены накоплением клеточных элементов и жидкости в дыхательных путях, отеком бронхов, бронхиальной гиперреактивностью, уменьшением легочных объемов и количества функционирующих дыхательных путей.
Легочная гемодинамика
Повышение давления в легочной артерии — достаточно типичный признак ОРДС. Среднее давление в легочной артерии обычно составляет около 30 мм рт. ст. Вследствие легочной гипертензии у больных ОРДС возникают нарушение функции правого желудочка, снижение сердечного выброса и снижение транспорта кислорода к тканям. Легочная гипертензия также может выступать дополнительным фактором развития полиорганной недостаточности.
Легочная гипертензия при ОРДС, как правило, имеет мультифакторный генез: гипоксическая вазокoнстрикция, вазоспазм, вызванный вазоактивными медиаторами (тромбоксан, лейкотриены и эндотелин), внутрисосудистая обструкция тромбоцитарными тромбами и периваскулярный отек.
На поздних этапах ОРДС большую роль могут играть такие механизмы, как фиброз и облитерация легочных сосудов (ремоделирование).
Эпидемиология
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Возникновение острого респираторного дистресс-синдрома (ОРДС) наиболее часто происходит в первые 12-48 часов от начала развития основного заболевания или события. В ряде случаев возможно развитие ОРДС и спустя 5 дней.
Облигатный признак ОРДС — гипоксемия (SpO2 ниже 90%, часто — ниже 75%).
Больные с ОРДС практически всегда рефрактерны к терапии кислородом, что отражает основной механизм нарушения газообмена при ОРДС – развитие внутрилегочного шунта.
Диагностика
Критерии Delphi — 2005
1. Временной интервал: возникновение синдрома (новые симптомы или усугубление симптомов поражения легких) в пределах одной недели от момента действия известного причинного фактора.
3. Механизм отека: дыхательную недостаточность нельзя объяснить сердечной недостаточностью или перегрузкой жидкостью. Если факторов риска сердечной недостаточности нет, необходимы дополнительные исследования, прежде всего эхокардиография.
4. Нарушение оксигенации (гипоксия):
— легкая: 200 мм рт.ст. КТВР — компьютерная томография высокого разрешения
).
Тяжелый ОРДС предполагает затемнение минимум 3-4 полей.
Характерная рентгенологическая находка — возникновение картины “матового стекла” и диффузных мультифокальных инфильтратов довольно высокой плотности с хорошо очерченными воздушными бронхограммами, то есть развитие обширного поражения паренхимы легких.
Часто может визуализироваться небольшой плевральный выпот.
Определенные трудности возникают при дифференциации рентгенографической картинй ОРДС с кардиогенным отеком легких. В пользу ОРДС свидетельствуют:
— более периферическое расположение инфильтративных теней;
— нормальные размеры сердечной тени;
— отсутствие или небольшое количество линий Керли Линии Керли — горизонтальные линейные тени на рентгенограмме нижних отделов легких, наблюдаемые при уплотнении (отеке) междольковых перегородок, например у больных с легочной гипертензией
типа В (короткие, параллельные, располагающиеся на периферии легких).
На рентгенологическую картину ОРДС могут влиять терапевтические вмешательства. Например, избыточное введение растворов может привести к усилению альвеолярного отека и усилению выраженности рентгенологических изменений; терапия диуретиками, наоборот, может уменьшить рентгенологические изменения. Уменьшение регионарной плотности легких, приводящее к ошибочному впечатлению об улучшении патологического процесса, может быть вызвано искусственной вентиляцией легких (в особенности при использовании РЕЕР), которая повышает среднее давление в дыхательных путях и инфляцию легких.
На поздних этапах развития ОРДС очаги консолидации сменяются интерстициальными изменениями, возможно появление кистозных изменений.
Компьютерная томография (КТ) позволяет получить данные, которые не могут быть получены при обычной рентгенографии. В частности, получить дополнительную информацию о степени и протяженности поражения паренхимы легких, а также выявить наличие баротравмы Баротравма — повреждение воздухсодержащих органов (ухо, придаточные пазухи носа, легкие), вызванное разницей давлений между внешней средой (газ или жидкость) и внутренними полостями
или локализованной инфекции.
Ранние КТ-исследования структуры легких показали, что локализация легочных инфильтратов носит пятнистый, негомогенный характер, причем существует вентрально-дорсальный градиент легочной плотности:
— нормальная аэрация легочной ткани в вентральных (так называемых независимых) отделах;
— картина “матового стекла” в промежуточных зонах;
— плотные очаги консолидации в дорсальных (зависимых) отделах.
Возникновение плотных очагов в дорсальных отделах обусловдено зависимым от силы тяжести распределением отека легких и, в большей степени, развитием “компрессионных ателектазов” зависимых зон вследствие их сдавления вышележащими отечными легкими.
Из критериев диагностики в Берлинских соглашениях — 2012 устранено давление в левом предсердии, поскольку в настоящее время редко используют соответствующий катетер.
Предполагать развитие ОРДС возможно в тех случаях, когда нарастающая дыхательная недостаточность не может быть объяснена сердечной недостаточностью и перегрузкой жидкостью.
В случае отсутствия явной причины ОРДС требуется проведение дополнительных исследований. Например, эхокардиоскопии для исключения застоя в легких.
Оксигенация. Согласно Берлинским соглашениям — 2012, минимальный уровень ПДКВ, при котором замеряется отношение PaO2/FiO2, составляет 5 см вод. ст., для тяжелого ОРДС – 10 см вод.ст.
Дополнительные показатели
Поскольку измеить мертвое пространство в клинике нелегко, специалисты рекомендуют использовать взамен минутную легочную вентиляцию, стандартизированную к PaCO2 40 мм рт.ст. (VECORR = МВЛ * PaCO2/40). Для определения ОРДС предложено использовать высокую VECORR > 10 л/мин. или низкий комплайенс (
Лабораторная диагностика
2. Общий анализ крови:
— лейкоцитоз или лейкопения;
— анемия;
— нередко — тромбоцитопения, отражающачя системную воспалительную реакцию или повреждение эндотелия.
3. Биохимия: возможно выявление недостаточности функции печени (цитолитиз, холестаз) или почек (повышение креатинина, мочевины). это связано с тем, что ОРДС часто является проявлением полиорганной недостаточности.
Дифференциальный диагноз
Проводят дифференциальную диагностику ОРДС со следующими заболеваниями:
1. Кардиогенный отек легких. Для исключения данного заболевания проводится эхокардиография.
2. Острая интерстициальная пневмония является редкой и быстро прогрессирующей формой поражения легких. Характерные проявления: эозинофилия и нейтрофилия жидкости, полученной при бронхоальвеолярном лаваже (БАЛ). Для подтверждения диагноза проводят патогистологическое исследование.
5. Злокачественное новообразование (в особенности лимфогенный карциноматоз) может симулировать картину ОРДС в случае быстрого диссеминирования в тканях легких. Для дифференциации применяют бронхоскопию с БАЛ и биопсией.
