Метипред при гиперандрогении
Содержание:


Метипред для лечения гиперандрогении. Планирование и беременность на Метипреде. Правильная схема приёма
Никогда не назначайте сами себе препараты! Особенно гормональные!
Дозировка Метипреда должна подбираться индивидуально лечащим врачом!
После того, как моя вторая беременность замерла на сроке 17-18 недель (а первая — в 8-9 недель), я решила, что обследуюсь обязательно. Перечитала очень много информации, читала истории других женщин.
Через год после выскабливания, т.е. летом 2014 года я пошла обследоваться.
В списке самым первым и главным для меня был эндокринолог. К нему и пошла. Параллельно сходила и к гинекологу. Гемостазиолога оставила на потом. Генетика вообще вычеркнула из своего списка.
Гинеколог направил сдавать анализы на ИППП. С этим всё было хорошо и я целиком и полностью надеялась на помощь эндокринолога.
Сразу скажу, пришла к эндокринологу с весом около 100 кг. Перед приемом сходила на УЗИ органов малого таза и щитовидной железы. Синдром поликистозных яичников под вопросом. Цикл нерегулярный у меня. С щитовидкой всё нормально.
При первом же приёме эндокринолог поставил предварительные диагнозы: синдром гиперандрогении (СГА) неуточненного генеза, ожирение, нарушение толерантности к глюкозе (НТГ), привычное невынашивание беременности (ПНБ).
Были назначены анализы на гормоны в разные фазы цикла.
В фолликулярную (первую) фазу на 3-7 день цикла нужно было сдать:
- Пролактин
- 17-ОН прогестерон
- ДГЭА-С
- ДГЭА
- Андростендион
- Кортизол
- АКТГ
- Т4
- ТТГ
В лютеиновую (вторую) фазу на 22-26 день цикла:
- Прогестерон
- 17-ОН прогестерон
- ДГЭА-С
- ДГЭА
- Андростендион
- Сахарная кривая в 4 точках
- С-пептид и ИРИ в 2 точках
- Липидограмма
- Гликозилированный гемоглобин
По результатам у меня повышены в 1 фазу ДГЭА-С, ДГЭА; во 2 фазу — андростендион, ДГЭА-С, ДГЭА понижен прогестерон. Также повышены натощак С-пептид и ИРИ.
Про прогестерон я писала в отзыве на Дюфастон, про нарушенную толерантность к глюкозе напишу в отзыве на Глюкофаж. Здесь про гиперандрогению и Метипред.
Результаты до лечения:


По результатам анализов были уточнены диагнозы: Первичная недостаточность коры надпочечников, СГА надпочечникового генеза, НТГ, дисфункция яичников (недостаточность лютеиновой фазы), ПНБ.
Назначены: Метипред (1 табл. утром, 1/2 табл. вечером), Комбилипен (витамины группы В) + препараты и витамины для лечения других диагнозов.
Далее через 1-2 месяца примерно нужно пересдать в обе фазы ДГЭА и ДГЭА-С, во вторую ещё прогестерон.
Результат на фоне лечения (препараты не отменяя)


Видно, что лечение помогает. Все назначения остались. Ещё немного и можно было начинать планировать ребёнка. Но на тот момент планировать мы не собирались.
Я попила какое-то время Метипред и другие препараты и бросила. Бросала не постепенно. Не знала я тогда, что Метипред нужно постепенно отменять.
Что могу сказать, никаких побочек ни во время приёма, ни после отмены я не заметила. Гораздо хуже я переносила приём Глюкофажа.
- Я похудела за 2 месяца на 9 кг.
- Усиленного оволосения не заметила.
- Про округление щёк ничего не могу сказать, не заметила. Но они и были не худыми.
- С настроением всё хорошо было.
- Волосы на месте, не выпали.
- Зрение не изменилось.
Когда в конце 2015 года мы задумались о ребенке, я возобновила приём всех назначенных препаратов. Записалась к гемостазиологу, сдала анализы.
Метипред я решила пить по 1/2 таблетки 2 раза в день. И это было моей ошибкой, как я позже узнала. Об этом чуть ниже.
Беременность наступила быстро. Все назначенные препараты я принимала.
К эндокринологу попала в 15 недель. Я сказала, что принимаю Метипред и всё остальное, показала назначения (в этот раз эндокринолог другой был). Но вот то, что я уменьшила утреннюю дозировку, я не сказала. Эндокринолог назначил анализы:
- АКТГ
- Кортизол
- 17-ОН
- ДГЭА-С
- Т3 свободный
- Т4 свободный
- ТТГ 3 генерация
- АТ к ТПО
- Сахарная кривая + ещё некоторые анализы, которые не относятся к теме.
Причём, первые 4 гормона нужно было сдавать 2 раза в день: утром в 8:00 и вечером в 17:00.




Видно, что гормоны "пляшут". Я же пью Метипред, почему такие результаты? Из-за них ещё и под вопросом поставили гестационный гипотиреоз. Вот только этого диагноза мне не хватало 😏
Когда я сказала врачу, что пью утром и вечером по 1/2 таблетке Метипреда, он всё понял. Сказал, что так нельзя. Нужно, чтобы обязательно утренняя дозировка была в 2 раза выше вечерней. Поэтому результаты у меня такие вышли. Поэтому было назначено пересдать ТТГ 3 генерация.
При правильной дозировке результат был такой:

Эндокринолог сказал, что пересдавать остальные гормоны не было смысла, они будут в норме при правильной дозировке.
Слава Богу, гипотиреоз сняли.
Метипред я продолжила принимать. Отменили мне его только в отделении патологии беременных к 38 неделе.
В беременность я также не наблюдала никаких побочек. За беременность не набрала ни одного килограмма (даже 2 кг сбросила по сравнению с добеременным весом), а вышла из роддома на 10 кг меньше, чем до беременности. Такая лёгкость нереальная была. Сейчас, правда, уже поправилась, но это уже другая история, таблетки я не пью.
Знаю, что некоторые эндокринологи против Метипреда. За границей совсем другие методы лечения. Но там же и ничего не делают для сохранения беременности до 12 недель, полагаются на естественный отбор. И знаю, что некоторые пары, у которых как раз случаются выкидыши и ЗБ на ранних сроках, едут в Россию, чтобы здесь иметь возможность сохранить беременность на раннем сроке.
Я не могу со 100% уверенностью сказать, что именно Метипред помог мне выносить ребёнка. Возможно, я бы выносила и без него. Но рисковать и полагаться на судьбу я не хотела. С меня хватило 2 ЗБ. Я бы себе не простила, если бы сама себе отменила Метипред и всё повторилось.
Я описала метод приёма при гиперандрогении. Как принимать Метипред при других заболеваниях, я не знают. Поэтому обязательно консультируйтесь с врачом (иногда полезно послушать нескольких врачей). Да и в принципе, ещё раз повторю, только врач вам должен назначать такой серьёзный препарат!
Увеличение содержания мужских половых гормонов у женщин. Лечение гиперандрогении.
Гиперандрогения — увеличение содержания мужских половых гормонов у женщин — одно из наиболее частых эндокринных нарушений. Оно наблюдается у 5% женщин и возникает при повышении выработки мужских половых гормонов или повышенной чувствительности тканей и органов к мужским половым гормонам.

Как ни парадоксально это звучит, в организме каждой женщины вырабатываются мужские половые гормоны (андрогены). Это происходит в яичниках — женских половых железах, а также в надпочечниках — эндокринных органах, расположенных над почками. О гиперандрогении говорят, когда в яичниках или надпочечниках вырабатывается избыточное количество андрогенов.
"Мишенями" мужских половых гормонов являются яичники, кожа, сальные, потовые железы и волосы.
Проявления гиперандрогении
При гиперандрогении в яичниках могут возникать необратимые изменения, приводящие к образованию мелких кист (пузырьков с жидким содержимым) и формированию плотной капсулы вокруг яичников. При повышенной выработке андрогенов в яичниках или надпочечниках может возникнуть такое явление, как ановуляция. При этом яйцеклетка не выходит из яичника в середине менструального цикла, что приводит к бесплодию. Если беременность все же наступает, то велика вероятность ее преждевременного прерывания в первом-втором триместре. Этому способствует как повышенное количество мужских половых гормонов, так и недостаток прогестерона (гормона беременности), который часто сопутствует гиперандрогении.
Нарушение работы яичников выражается в нарушении менструального цикла. При врожденной гиперандрогении первая менструация, которая в норме бывает и 12-13 лет, может наступить на несколько лет позже. Менструации у таких женщин часто бывают нерегулярными, задержки чередуются с обильными длительными кровянистыми выделениями.
Женщины с гиперандрогенией относятся к группе повышенного риска по возникновению осложнений родов. Наиболее частыми из них являются несвоевременное излитие околоплодных вод и слабость родовой деятельности.
Повышенное количество андрогенов приводит к усиленному росту волос на ногах, руках (гирсутизму). Этот симптом, как правило, особенно беспокоит женщин.
Если причиной гиперандрогении является нарушение работы главного эндокринного органа — гипофиза, то это состояние сопровождается ожирением.
Изменения на коже проявляются образованием акне, которые в просторечье называются угрями.
Известно, что при гиперандрогении часто нарушается чувствительность тканей к инсулину. Уровень инсулина в крови при этом состоянии повышается и возрастает риск развития сахарного диабета.
Причины гиперандрогении
Самой распространенной причиной повышенного количества мужских половых гормонов — андрогенов — является так называемый адреногенитальный синдром. Дело в том, что в надпочечниках вырабатываются не только мужские половые гормоны, но и целый ряд других жизненно важных гормонов, в том числе глюкокортикоиды. Наибольшее количество мужских половых гормонов в яичниках под действием специального фермента превращается в глюкокортикоиды. Выработка ферментов программируется генетически. Если же женщина рождается с дефектом фермента, способствующего этому превращению, то мужские половые гормоны не преобразуются в глюкокортикоиды, а накапливаются, оказывая действие на органы и ткани.
Еще одной причиной гиперанодрогении является наличие опухолей надпочечников. При увеличении количества клеток, вырабатывающих андрогены, значительно возрастает количество этих гормонов.
К причиним гиперандрогении можно отнести и увеличение выработки мужских половых гормонов в яичниках, а также опухоли яичников, состоящие из клеток, продуцирующих мужские половые гормоны.
Увеличение количества мужских половых гормонов может быть связано и с патологией других эндокринных органов, например гипофиза — железы, расположенной в головном мозге и регулирующей работу всех желез внутренней секреции.
Проявления гиперандрогении, такие как гирсутизм и акне, могут возникать при повышенной чувствительности кожи к мужскому половому гормону — тестостерону. Этими обусловлены этнические особенности южанок, у которых отмечается гирсутизм. В этом случае, в отличие от ранее перечисленных, количество мужских половых гормонов в крови не изменяется.
Диагностика гиперандрогении
Для того чтобы определить причину повышения количества мужских половых гормонов, доктор обращает внимание на время появления этих симптомов, которые могут проявляться постепенно, с начала полового созревания, а могут — внезапно, уже в репродуктивном возрасте. Это позволяет предположить или отвергнуть связь гиперандрогении с опухолью яичников или надпочечников.
Для диагностики гиперандрогении проводят различные исследования, в том числе:
- Анализы крови и мочи. В этих биологических жидкостях определяют мужские половые гормоны, продукты их распада (кетостероиды, ДГА-С — дегидроэпиандростерон-сулъфат) и некоторые другие гормоны.
- Ультразвуковое исследование половых органов.
- Исследование надпочечников с помощью томографии, ультразвука.
Применяются и другие специальные методы исследования.

Лечение гиперандрогении
Методы лечения, применяемые при гиперандрогении, зависят от формы заболевания.
Так, при повышенной выработке мужских половых гормонов опухолевой тканью яичников или надпочечников проводят хирургическое лечение.
Если повышение выработки мужских половых гормонов в надпочечниках или яичниках связано не с опухолью, а с нарушением работы гипоталамуса и гипофиза (регулирующих структур, расположенных в головном мозги), проводимая терапия зависит как от причины заболевания, так и от цели, которая стоит перед врачом и пациентом. Такой целью может быть устранение внешних проявлений гиперандрогении или восстановление репродуктивной функции при бесплодии.
В том случае, когда речь идет о повышении андрогенов при нейрообменноэндокринном синдроме (нарушении функции гипоталамуса и гипофиза), заболевание сопровождается значительным увеличением массы тела. При этом одним из самых важных звеньев лечения является нормализация веса тела. Это достигается с помощью снижения калорийности пищи и достаточных физических нагрузок.
Если беременность не планируется, а лечение назначается для того, чтобы устранить такие проявления, как гирсутизм, акне и нерегулярные менструации, применяют оральные контрацептивы с антиандрогенным действием. Самым распространенным из них является препарат Диане-35.
Если причиной гиперандрогении является повышенная выработка мужских половых гормонов в надпочечниках (адреногенитальный синдром), связанная с отсутствием фермента, превращающего андрогены в глюкокортикоиды, то применяют препараты глюкокортикоидов (Дексаметазон, Метипред). Поскольку недостаток одного из глюкокортикоидов воспринимается головным мозгом и в ответ на это в организме происходят самые разнообразные неполадки, то после восстановления количества этого гормона путем введения его извне все эти неполадки нормализуются и количество андрогенов снижается. Эти же препараты применяют для подготовки к беременности и лечения во время беременности при данной форме гиперандрогении.
При бесплодии, связанном с гиперандрогенией надпочечникового или яичникового происхождения, возможно применение препаратов, стимулирующих выход яйцеклетки из яичника, в частности Кломифена.
Если стимуляция овуляции с помощью лекарственных препаратов оказывается неэффективной, то применяются хирургические методы лечения. В настоящее время широко используется лапароскопия, когда в брюшную полость через небольшой разрез передней брюшной стенки вводят аппарат, с помощью которого картина происходящего в брюшной полости передается на экран, а через второе небольшое отверстие вводят хирургические инструменты. С их помощью на яичники, покрытые плотной капсулой, наносят насечки, как бы "окошки", через которые сможет выйти яйцеклетка.
Таким образом, гиперандрогения — состояние, требующее серьезного обследования. Своевременное лечение под наблюдением врача позволит женщине сохранить репродуктивную функцию, а при бесплодии — добиться положительных результатов.
Патологическое состояние гормонального баланса в женском организме, при котором происходит избыточное производство мужских половых гормонов – андрогенов имеет название гиперандрогенией. Заболевание связано с нарушениями в работе эндокринной системы. Синдром гиперандрогении отмечают примерно у 5-7 % женщин, около 20 % из них не могут забеременеть или выносить ребенка.
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
В норме андрогены вырабатываются половыми органами в количестве, которое обеспечивает рост волосяного покрова на лобке и в области подмышек, формирование клитора, своевременное половое созревание и сексуальное влечение. Андрогены несут ответственность за нормальную работу печени и почек.
p, blockquote 3,0,0,0,0 —>

p, blockquote 4,0,0,0,0 —>
Активная выработка андрогенов происходит в подростковом возрасте, во время формирования вторичных половых признаков. В зрелом возрасте андрогены необходимы для укрепления костной ткани. Однако, чрезмерная выработка данных гормонов приводит к патологическим изменениям, которые значительно ухудшают качество жизни женщины. К наиболее плачевным результатам относятся отсутствие менструаций и бесплодие. В этих случаях необходимо лечение, которое будет способствовать нормализации гормонального фона.
p, blockquote 5,0,0,0,0 —>
p, blockquote 6,0,0,0,0 —>
Разновидности и причины синдрома
Процесс созревания андрогенов происходит в яичниках и надпочечниках. Нормальное количество вырабатываемого гормона и его правильное соотношение с эстрогенами обеспечивает необходимый для полноценного функционирования организма гормональный баланс.
p, blockquote 7,0,0,0,0 —>
В зависимости от происхождения патологии выделяют несколько ее форм:
p, blockquote 8,0,0,0,0 —>
- Гиперандрогения яичникового генеза – возникает при синдроме поликистозных яичников. Причина – нарушение работы системы гипоталамус-гипофиз. Нарушение носит наследственный характер.
- Гиперандрогения надпочечникового генеза вызвана нарушением работы коры надпочечников. Заболевание носит врожденный характер, а также может быть вызвано опухолями (болезнь Иценко-Кушинга). В этом случае первые месячные начинаются поздно, со скудными выделениями, а со временем могут и вовсе прекратиться. Другие характерные признаки – обилие угрей в области спины и груди, недоразвитие молочных желез, формирование фигуры по мужскому типу, увеличение клитора.
У ряда пациенток диагностируются гиперандрогения смешанного генеза. В этом случае в организме одновременно нарушено функционирование яичников и надпочечников. Данная патология вызвана гипоталамическими и нейроэндокринными нарушениями. Сбои в гормональном балансе усугубляются вегетативно-невротическими расстройствами. В ряде случаев диагностируется слабовыраженная гиперандрогения, при которой показатели андрогенов отвечают норме, а УЗИ не обнаруживает наличие опухолей во внутренних органах.
p, blockquote 9,0,0,0,0 —>
Смешанная форма препятствует наступлению беременности и делает невозможным успешное вынашивание ребенка.
Учитывая степень превышения допустимого уровня андрогенов, выделяют абсолютную и относительную форму адреногенитального синдрома. В первом случае концентрация мужских гормонов превышает допустимые нормы. Относительная гиперандрогения диагностируется при допустимых показателях мужских гормонов. При этом отмечают повышенную чувствительность органов и желез женщины к их воздействию.
p, blockquote 11,0,0,0,0 —>
Подводя итог, можно выделить следующие главные причины данного синдрома:
p, blockquote 12,0,0,0,0 —>
- неправильная выработка особого фермента, синтезирующего андрогены, в результате чего происходит их чрезмерное накопление в организме;
- наличие опухолей надпочечников;
- заболевания и сбои в работе яичников, провоцирующие излишнюю выработку андрогенов;
- патологии щитовидной железы (гипотериоз), опухоли гипофиза;
- длительный прием стероидов во время профессиональных занятий силовыми видами спорта;
- ожирение в детском возрасте;
- генетическая предрасположенность.
При нарушениях работы яичников, увеличении коры надпочечников, гиперчувствительности клеток кожи к воздействию тестостерона, опухолях половых и щитовидных желез возможно развитие патологии и в детском возрасте.
p, blockquote 13,0,0,0,0 —>
Врожденная гиперандрогения иногда не позволяет с точностью установить пол родившегося ребенка. У девочки могут отмечаться большие половые губы, увеличенный до размеров пениса клитор. Внешний вид внутренних половых органов соответствует норме.
p, blockquote 14,0,0,0,0 —>
Одной из разновидностей адреногенитального синдрома является сольтеряющая форма. Заболевание носит наследственный характер и обычно выявляется в первые месяцы жизни ребенка. В результате неудовлетворительной работы надпочечников у девочек появляется рвота, диарея, судороги.
p, blockquote 15,0,0,0,0 —>
В старшем возрасте гиперандрогения вызывает избыточный рост волос по всему телу, задержку формирования молочных желез и появление первых месячных.
p, blockquote 16,0,1,0,0 —>
p, blockquote 17,0,0,0,0 —>
Клинические проявления
Симптомы могут варьировать от незначительных (избыточный рост волос на теле) до тяжелых (развитие вторичных мужских половых признаков).
p, blockquote 18,0,0,0,0 —>
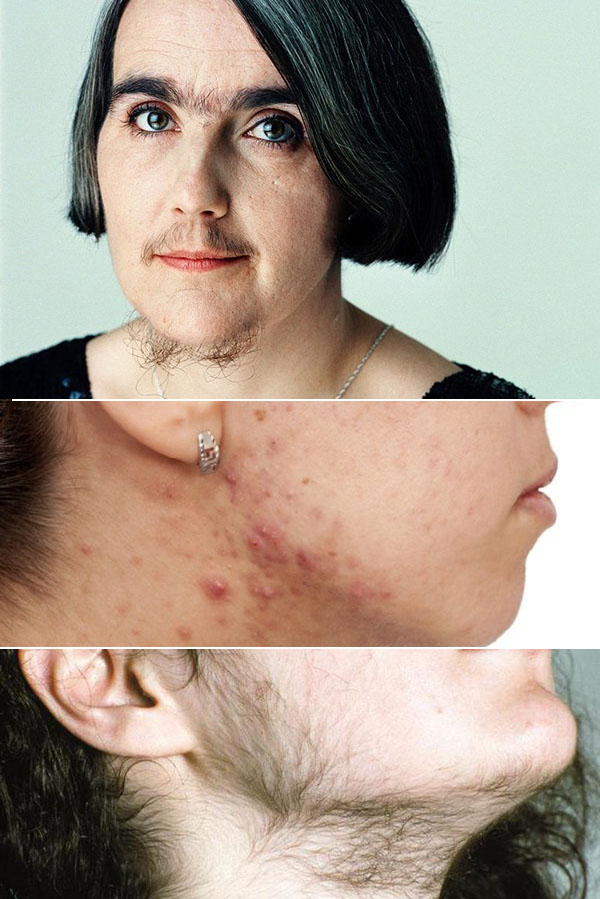
Клинические проявления гиперандрогении у женщин в виде акне и оволосения по мужскому типу
Главными проявлениями патологических нарушений являются:
p, blockquote 19,0,0,0,0 —>
- акне – возникает при повышенной жирности кожи, которая приводит к закупорке и воспалениям сальных желез;
- себорея волосистой кожи головы;
- гирсутизм – появление сильного оволосения в местах нетипичных для женщин (лице, груди, животе, ягодицах);
- истончение и выпадение волос на голове, появление залысин;
- усиленный рост мышц, формирование мускулатуры по мужскому типу;
- огрубление тембра голоса;
- нарушение менструального цикла, скудость выделений, иногда полное прекращение менструаций;
- повышенное половое влечение.
Происходящие сбои в гормональном балансе становятся причиной развития сахарного диабета, появления лишнего веса, нарушений липидного обмена. Женщины становятся очень восприимчивы к различным инфекционным заболеваниям. У них нередко развиваются депрессии, хроническая усталость, повышенная раздражительность и общая слабость.
p, blockquote 20,0,0,0,0 —>
Одним из наиболее тяжелых последствий гиперандрогении является вирилизация или вирильный синдром. Так называют патологию развития женского организма, при которой он приобретает ярко выраженные мужские признаки. Вирилизация относится к редким отклонениям, ее диагностируют только у одной пациентки из 100, у которых отмечают чрезмерный рост волос на теле.
p, blockquote 21,0,0,0,0 —>
У женщины формируется мужская фигура с усиленным ростом мышц, полностью прекращаются месячные, значительно увеличивается размеры клитора. Очень часто подобные признаки развиваются у женщин, которые бесконтрольно принимают стероиды для повышения выносливости и физической силы при занятиях спортом.
p, blockquote 22,0,0,0,0 —>
p, blockquote 23,0,0,0,0 —>
Постановка диагноза
Диагностика патологического состояния включает внешний и гинекологический осмотр пациентки, анализ ее жалоб на общее самочувствие. Обращают внимание на длительность менструального цикла, локализацию избыточного оволосения, индекс массы тела, внешний вид половых органов.
p, blockquote 24,0,0,0,0 —>
Какие анализы нужно сдать для определения уровня андрогенов?
p, blockquote 25,0,0,0,0 —>
Врачи (гинеколог, эндокринолог, генетик) назначают следующие исследования:
p, blockquote 26,0,0,0,0 —>
- определение уровня тестостерона, фолликулярного гормона, пролактина, эстрадиола в крови и кортизола в моче;
- пробы с дексеметазоном для определения причины развития синдрома;
- УЗИ яичников и надпочечников;
- КТ гипофиза;
- исследования уровня глюкозы, инсулина, холестерина.
УЗИ органов малого таза позволит определить возможное наличие поликистоза яичников. Проведение анализов необходимо для установки разновидности заболевания.
p, blockquote 27,0,0,0,0 —>
Материалы для исследований берут в утренние часы, до приема пищи. Поскольку гормональный фон отличается нестабильностью, для точного диагностирования берут три пробы с перерывами не менее получаса. Желательно сдавать анализы во второй половине менструального цикла, ближе к предполагаемому началу месячных.
p, blockquote 28,0,0,0,0 —>
p, blockquote 29,0,0,0,0 —>
Принципы терапии
Лечение гиперандрогении должно быть комплексным и, в первую очередь, направлено на устранение проблем и заболеваний, которые выступают провоцирующими факторами. В перечень таких болезней входят патологии щитовидной железы, синдром поликистозных яичников, адреногенитальный синдром.
p, blockquote 30,0,0,0,0 —>
Выбор методов лечения зависит от формы патологии и цели, которую преследует терапия (борьба с гирсутизмом, восстановление репродуктивной функции, сохранение беременности при угрозе выкидыша).
p, blockquote 31,0,0,0,0 —>
Главные лечебные меры включают:
p, blockquote 32,0,0,0,0 —>
- медикаментозную терапию;
- хирургическое вмешательство;
- использование средств народной медицины;
- нормализацию питания и физические нагрузки.
Консервативная терапия
Применяется для снижения количества вырабатываемых мужских гормонов и для блокировки процессов, которые способствуют их чрезмерной активности. Наличие опухолей в половых органах, вызывающее яичниковую гиперандрогению, устраняется при помощи хирургического вмешательства.
p, blockquote 33,1,0,0,0 —>
Если в ближайшее время женщина не планирует беременность, но страдает от угревой сыпи и чрезмерного количества волос на теле, для избавления от данных симптомов назначают оральные контрацептивы с антиандрогенным действием (например, Диане 35).
p, blockquote 34,0,0,0,0 —>
Подобные препараты не только устраняют неприятные внешние признаки, но и способствуют нормализации менструального цикла. Для косметического эффекта назначают противовоспалительные мази, которые уменьшают выработку кожного сала.
p, blockquote 35,0,0,0,0 —>
При наличии противопоказаний к применению контрацептивов для лечения применяют Спиронолактон. Его назначают при тяжелом протекании предменструального синдрома и при поликистозных яичниках. Препарат успешно лечит угревую сыпь и избыточный рост волос.
p, blockquote 36,0,0,0,0 —>
Аналоговым препаратом является Верошпирон. Его главным действующим веществом также является спиронолактон. Прием Верошпирона крайне нежелателен без согласования с врачом длительности использования и необходимой дозировки.
p, blockquote 37,0,0,0,0 —>
Если гипреандрогения вызвана отсутствием фермента, превращающего андрогены в глюкокортикоиды, показаны средства, которые нормализуют данный процесс. Большой эффективностью обладает препарат Метипред. Формы его выпуска – таблетки и порошки для инъекций. Средство противопоказано при наличии инфекционных и вирусных заболеваний, туберкулеза, сердечной недостаточности. Длительность курса лечения и дозировку определяет врач.
p, blockquote 38,0,0,0,0 —>

Препараты применяемые для лечения гиперандрогении
Одним из успешных методов консервативного лечения является низкокалорийная диета. Она необходима для избавления от лишнего веса, который нередко осложняет течение заболевания и приносит женщине дополнительный психологический дискомфорт.
p, blockquote 39,0,0,0,0 —>
Общее количество калорий, употребляемых ежедневно, не должен превышать 2000. В этом случае, при достаточной физической активности, количество потребляемых калорий будет ниже расходуемых, что и приведет к постепенному снижению веса.
Диета, показанная при гиперандрогении, предусматривает исключение из рациона жирной, соленой и острой пищи, а также алкоголя, соусов и жирных подлив.
p, blockquote 41,0,0,0,0 —>
Соблюдение принципов правильного питания подкрепляется регулярными занятиями спортом. Полезны бег, аэробика, плавание, активные игры на свежем воздухе.
p, blockquote 42,0,0,0,0 —>
Борьбу с гирсутизмом проводят, используя различные косметические процедуры: удаление при помощи воска, депиляция, устранение нежелательных волос лазером.
p, blockquote 43,0,0,0,0 —>
Применение народной медицины
Лечение народными средствами вполне применимо в комплексе медикаментозной терапии, но не является полноценной заменой традиционным способам.
p, blockquote 44,0,0,0,0 —>
p, blockquote 45,0,0,0,0 —>
- Травы донника, шалфея, лабазника и спорыша в равных долях смешивают, заливают 200 мл воды, держат на водяной бане в течение 20 минут и процеживают. К полученному отвару добавляют 1,5 мл настойки родиолы розовой. Принимают отвар по трети стакана несколько раз в день до приема пищи.
- 2 столовые ложки измельченной череды, 1 ложку тысячелистника и пустырника заливают кипятком, настаивают примерно час, процеживают. Принимают по половине стакана натощак утром и перед сном.
- Несколько столовых ложек сухих листьев крапивы заливают стаканом воды, настаивают в закрытой посудине, процеживают. Принимают несколько раз в день по столовой ложке.
- Плоды шиповника, черной смородины заливают кипятком, настаивают около часа. Затем добавляют немного меда. Полученный коктейль пьют несколько раз в сутки после еды.
Среди наиболее распространенных народных средств в борьбе с заболеваниями гинекологической сферы – боровая матка. Ее используют совместно с другими лечебными средствами в виде отвара или настойки.
p, blockquote 46,0,0,0,0 —>
p, blockquote 47,0,0,0,0 —>
- 100 г боровой матки залить 500 мл водки и настаивать в течение 2 недель. Настойку принимать по 0,5 чайной ложки три раза в день.
- 2 столовые ложки боровой матки залить стаканом кипятка, настаивать около часа. Пить небольшими порциями в течение дня.
- 100 г зеленых очищенных орехов и боровой матки смешать с 800 г сахара, добавить такое же количество водки. Бутылку со смесью поставить в темное место на 14 дней. После процеживания принимать по чайной ложке за полчаса до принятия пищи.
Для уменьшения количества производимых андрогенов используют мяту. На ее основе готовят настойки и чаи. Для большей эффективности к мяте можно добавить расторопшу. Нормализует женский гормональный баланс регулярный прием зеленого чая.
p, blockquote 48,0,0,0,0 —>
Как лечить проблему при помощи лечебных трав и сочетать этот метод с другими видами лечения, всегда подскажет лечащий врач. Заниматься самолечением недопустимо!
p, blockquote 50,0,0,0,0 —>
Гиперандрогения и бесплодие
Избыток производимых андрогенов нередко становится препятствием для желанной беременности.
p, blockquote 51,0,0,0,0 —>
Как забеременеть при помощи медикаментозной терапии и насколько это реально?
p, blockquote 52,0,0,0,0 —>
Лечение бесплодия в этом случае направлено на использование препаратов, стимулирующих выход яйцеклетки из яичников. Примером такого лекарственного средства может быть Кломифен.
p, blockquote 53,0,0,0,0 —>

p, blockquote 54,0,0,0,0 —>
Одним из наиболее эффективных препаратов, используемых для стимуляции овуляции и нормализации менструального цикла, является Дюфастон. После наступления беременности прием препарата продолжают, чтобы предотвратить выкидыш и нормализовать развитие беременности.
p, blockquote 55,0,0,0,0 —>
Если стимуляция оказывается неэффективной, врачи советуют прибегнуть к хирургическому лечению. Современная медицина широко применяет метод лапароскопии. Во время проведения этой процедуры производят иссечение яичников, чтобы помочь «выходу» зрелой яйцеклетки. Вероятность забеременеть после лапароскопии тем выше, чем меньше времени проходит со дня операции. Максимальная способность к зачатию отмечается в первые три месяца.
p, blockquote 56,0,0,0,0 —>
Но и после успешного зачатия наличие гиперандрогении может воспрепятствовать успешному вынашиванию ребенка. Избыток мужских гормонов часто приводит к тому, что плодное яйцо не может удержаться в матке. Вероятность выкидыша сохраняется высокой.
p, blockquote 57,0,0,0,0 —>
Опасные недели беременности при гиперандрогении – это период до 12-й недели и после 19-й. В первом случае гормоны вырабатываются плацентой, а после 19-й недели они могут продуцироваться самим плодом.
Для сохранения беременности пациентке назначают Дексаметазон (метипред). Он способствует снижению уровня андрогена. Дозировку препарата подбирает исключительно врач!
p, blockquote 59,0,0,0,0 —>
Многие будущие мамы очень боятся побочных эффектов препарата и опасаются, что он может нанести вред еще не родившемуся малышу. Многолетний опыт применения данного препарата доказывает его безопасность, как для развития будущего ребенка, так и для протекания самих родов.
p, blockquote 60,0,0,0,0 —>
В большинстве случаев, чтобы избежать риска выкидыша врачи советуют сначала пройти полный курс лечения, а уже затем планировать беременность. Если женщине не удается зачать ребенка, возможно проведение ЭКО.
p, blockquote 61,0,0,0,0 —>
p, blockquote 62,0,0,0,0 —>
Профилактика
Каких-либо специфических мер профилактики гиперандрогении не существует, поскольку данный синдром развивается на гормональном уровне.
p, blockquote 63,0,0,0,0 —>
К общим профилактическим мерам относят:
p, blockquote 64,0,0,0,0 —>
- рациональное питание, включающее в меню продукты, богатые клетчаткой, контроль веса;
- отказ от курения и злоупотребления алкоголем;
- регулярное посещение гинеколога;
- прием лекарственных препаратов и противозачаточных средств только после рекомендации врача;
- своевременное лечение патологий щитовидной железы, заболеваний печени и надпочечников.
Гиперандрогения – это не только проблемы с кожей, волосами и менструальным циклом. Это общее заболевание организма, которое не позволяет женщине вести качественный образ жизни и зачастую лишает ее радостей материнства. Современные методы диагностики и лечения позволяют вовремя выявить патологию и успешно устранять ее проявления.
p, blockquote 65,0,0,0,0 —> p, blockquote 66,0,0,0,1 —>
