Опухоль грудной клетки симптомы
Содержание:

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рак грудины — опухоли грудной части тела, связанные с различными причинами, локализующиеся в основном в средостении, пищеводе, легких, гораздо реже – в сердце. Терапевтическое курирование этого онкологического процесса осуществляет врач-онколог, реже узкий специалист (гастроэнтеролог, кардиолог) в случаях, когда заболевание имеет неопухолевую причину.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины рака грудины
Онкопроцесс, а тем более рак грудины опасен тем, что неопластическое новообразования имеет свойство быстро разрастаться и распространяться по близлежащим органам. Среди наиболее часто встречающихся в клинической практике опухолей лидируют новообразования в легких, который диагностируется в основном у мужчин. Что вызывает рак грудины до конца невыяснено, среди теорий, принятых как базовые, существует теория радиационного облучения, хронического курения, производственный фактор (вредное производство, когда человек длительное время вдыхает канцерогенные пары).
 [9], [10], [11], [12], [13], [14], [15], [16]
[9], [10], [11], [12], [13], [14], [15], [16]
Патогенез
Патогенез опухолей грудины мало чем отличается от патогенетических звеньев любого другого онкопроцесса. Спровоцировать опухоль и рак грудины может как травма, также новообразования может возникнуть и вследствие основных патологических запущенных заболеваний. Так, предопухолевым заболеванием можно считать фиброзную дисплазию, деформирующий остеоз (заболевание Педжета), дисэмбриоплазии (патология развития зародышевой ткани).
 [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Симптомы рака грудины
Рак грудины — коварное заболевание, поскольку чаще всего протекает и развивается без явных клинических симптомов. Именно с этой особенностью связан высокий процент смертности: человек обращается за помощью слишком поздно, когда процесс переходит в терминальную, некурируемую стадию. Онкопроцесс активизирует на последней стадии, тогда больной начинает чувствовать нетипичную, необъяснимую объективными причинами слабость, потерю веса. Кроме общих симптомов существуют и специфические, зависящие от локализации опухоли – легкие, пищевод и так далее.
Рак грудины на сегодняшний день представляет морфологически разнообразную группу заболеваний, малоизученную и наименее разработанную в клиническом смысле. Многообразие опухолей связано с анатомической спецификой строение грудины. В грудной клетке находятся практически все возможные тканевые зачатки и мезенхимы (зародышевая соединительная ткань). Также нет достоверной, объединенной и подтвержденной статистики о распространенности опухолей грудины и об общем проценте летальности.
 [30], [31], [32], [33], [34], [35]
[30], [31], [32], [33], [34], [35]
Где болит?
Формы
- Опухоли мягких тканей грудины;
- Опухоли скелетной системы грудины.
- Липосаркома;
- Ангиосаркомы;
- Рабдомиосаркомы;
- Нейрогенные саркомы;
- Хондросаркомы;
- Остеосаркомы;
- Синовиальные саркомы;
- Саркома Юинга.
Саркома Юинга может развиваться из тканевых зародышей грудины и называться первичной, также она может быть вторичной, и быть следствием другой опухоли, то есть являться метастазой. Это достаточно часто наблюдается при злокачественных опухолях молочной железы в терминальной стадии.
 [36], [37], [38], [39], [40], [41], [42]
[36], [37], [38], [39], [40], [41], [42]
Диагностика рака грудины
Выбор диагностических методов зависит от того, где предполагается опухоль согласно предъявленной первичной симптоматике и собранному анамнезу. Стандартно назначают ультразвуковое обследование, рентгенограмму, если поражен желудочно-кишечный тракт, пищевод – гастроскопию, в случае подозрения на онкопроцесс в сердце – коронарографию. Обязательным является проведение МРТ – магнитно-резонансного исследования и лабораторных анализов крови, как биохимических, так и на определение онкомаркеров. К сожалению, диагностика в 85 % случаев показывает онкологический процесс и рак грудины на поздней стадии, опухоли, как правило, злокачественные. Единственное исключение составляют новообразования в области ребер, в этой локализации почти 50% опухолей диагностируются как доброкачественные и имеют вполне благоприятный терапевтический прогноз.
 [43], [44], [45], [46], [47], [48], [49]
[43], [44], [45], [46], [47], [48], [49]
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Саркома ребер и грудины
Злокачественные опухоли в ребрах и грудине обладают довольно широким распространением, по сравнению с другими новообразованиями. Их своевременная диагностика и лечение имеют особенное значение, которое обусловлено важной функцией грудной стенки в процессах дыхания.
Общая клиническая картина саркомы грудины или ребер на первых этапах заболевания не всегда выражена достаточно четко. Она ограничивается непостоянными тупыми болями, которые иногда могут распространяться на окружающие области.
При прогрессировании патологии интенсивность болевых ощущений в области локализации опухоли начинает постепенно нарастать. Кроме того, характерно усиление боли в ночные часы. Такая боль практически не поддается действию анестезирующих препаратов. Появляется небольшая припухлость, которая вызывает дискомфорт при ощупывании. Эти проявления, в зависимости от индивидуальных особенностей пациента, могут оставаться стабильными на протяжении нескольких месяцев, либо иметь тенденцию к быстрому увеличению.
Если в патологический процесс вовлекается вегетативная нервная система, то у таких больных можно наблюдать неврологические симптомы:
- нарастающее беспокойство;
- раздражительность;
- повышенная возбудимость;
- страх.
На фоне неослабевающей боли в грудной клетке у пациента нарастает общая анемия, неожиданно возникают лихорадочные состояния с повышением температура тела, нередко до 39-40 o С. Кожа над областью опухолевого процесса — покрасневшая и горячая на ощупь.
Саркомы грудины и ребер могут происходить из разных видов тканей:
- остеосаркомы, которые являются опухолями непосредственно костной ткани;
- хондросаркомы, происходящие из хрящевых компонентов ребер и грудины;
- фибросаркомы – опухоли сухожильно-связочного аппарата грудной клетки;
- ретикулосаркомы, развивающиеся из сосудистых компонентов.
Остеосаркома
Остеогенная саркома – одна из наиболее часто встречающихся первично-злокачественных опухолей костей. Этот вид новообразований обладает очень высокой злокачественностью. Такое определение означает, что, происходя непосредственно из структурных элементов кости, опухоль характеризуется очень быстрым прогрессированием и склонностью рано метастазировать в другие органы.
По локализации такие опухоли разделяют на:
1. Монооссальные – те, которые поражают только одно ребро.
2. Полиоссальные — которые в процессе роста распространяются на несколько ребер, или захватывают дополнительно еще и грудину.
Определить возникновение остеогенной саркомы ребер или грудины довольно трудно. В грудной клетке появляется невыраженная тупая боль, которая изредка сопровождается кратковременными увеличениями температуры тела. Боль при дыхательных движениях также пока не имеет значительной интенсивности. Иногда пациент может связывать эту боль с травмами груди и ребер, полученными в прошлом.
С увеличением размеров опухоли и распространением патологического процесса на все большее количество соседних структур и тканей, боли постепенно усиливаются. Вслед за нарастанием болевых ощущений начинают появляться видимые симптомы остеосаркомы. Опухоль увеличивает свои размеры, и если ее рост направлен к поверхности груди, то на грудной стенке появляется припухлость. Кожа над саркомой истончается, лоснится, и приобретает сосудистый рисунок. Может возникнуть ограничение подвижности ребер при дыхательных движениях, болевой синдром при дыхании и, как следствие, болевая контрактура.
Дальнейшее прогрессирование саркомы ребер и грудины характеризуется появлением выраженной пастозности окружающих мягких тканей и резкой болью при ощупывании припухлости. Больной жалуется на сильную ночную боль, которая не снимается анальгетиками. Новообразование стремительно прорастает в соседние органы и ткани, нарушая их функции, питание и кровообращение. Такие опухоли рано метастазируют, проникая в легкие, головной мозг и иные органы с током крови.
Хондросаркома
Хондросаркома грудины и ребер часто является вторичной опухолью, то есть развивается из уже имеющихся патологических процессов, таких как:
- остеохондроматоз;
- длительно существующие доброкачественные хондромы;
- экхондромы;
- энхондромы;
- солитарные остеохондромы;
- болезнь Олье (дисхондроплазия);
- болезнь Пэджета (деформирующая остеодистрофия).
Ведущий симптом в клинической картине хондросаркомы грудины и ребер – болевые ощущения. Их локализация зависит от расположения опухоли, и поначалу может напоминать боль от ушиба грудной клетки или явления межреберной невралгии. Болевые ощущения нарастают по мере того, как увеличиваются размеры опухоли, но на первых этапах не имеют выраженной интенсивности.
Также признаками хондросаркомы грудины и ребер служат:
- припухлость в месте роста опухоли;
- затруднение дыхательных движений грудной стенки;
- болевые ощущения при наклонах и поворотах туловища;
- локальный отек мягких тканей и кожные изменения над местом расположения опухоли.
Фибросаркома
Фибросаркома – это довольно часто встречающаяся злокачественная опухоль, которая происходит из соединительнотканного аппарата грудной стенки. Развивается из соединительнотканных прослоек межреберных мышц, из их сухожилий и фасций.
Клинические проявления фибросаркомы неспецифичны. На раннем этапе развития заболевания такая опухоль выглядит, как плотный подкожный узел синевато-коричневого цвета. Кожный покров над ним поначалу изменен мало, и вовлекается в процесс только при изъязвлениях самой опухоли. Практически в половине случаев отмечается болезненность на месте поражения.
Развитие фибросаркомы характеризуется:
- стремительным увеличением размеров опухоли;
- ее ранним изъязвлением;
- ранними метастазами в окружающие органы;
- частым рецидивированием.
Ретикулосаркома
Саркома мягких тканей грудной клетки
Саркома легких и бронхов
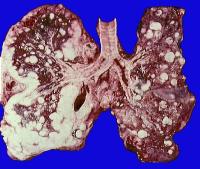 Первичная саркома легких – это злокачественная опухоль соединительнотканной природы. Источником ее развития чаще всего служит соединительная ткань перегородок между альвеолами и бронхиальными стенками. Однако, поскольку соединительная ткань легких широко представлена в разных анатомических структурах, из которых каждая может быть источником опухоли — данная группа новообразований характеризуется большой разнородностью. Среди них выделяют:
Первичная саркома легких – это злокачественная опухоль соединительнотканной природы. Источником ее развития чаще всего служит соединительная ткань перегородок между альвеолами и бронхиальными стенками. Однако, поскольку соединительная ткань легких широко представлена в разных анатомических структурах, из которых каждая может быть источником опухоли — данная группа новообразований характеризуется большой разнородностью. Среди них выделяют:
- нейросаркомы;
- фибросаркомы;
- ангиосаркомы;
- хондросаркомы;
- лейомиосаркомы;
- рабдомиосаркомы;
- липосаркы;
- кациносаркомы;
- лимфосаркомы и др.
Такое разнообразие видов опухолей дает основание утверждать, что отдельного заболевания под названием "саркома легких" не существует, а это определение скорее является собирательным термином.
В большинстве случаев такое новообразование в легких имеет вид массивного опухолевого узла, который может занимать часть легкого, а иногда все легкое целиком. Этот опухолевый узел может быть отграничен капсулой от окружающей легочной ткани, но чаще он прорастает в окружающие клетки и в крупные бронхи. При исследованиях под микроскопом видно, что первичная саркома легких пронизана большим количеством мелких кровеносных капилляров. Это означает, что такая опухоль подвержена быстрому метастазированию в другие органы и ткани.
В отдельную форму саркомы легких выделяют полипоидную саркому ствола легочной артерии. Эта опухоль возникает из клапанов легочной артерии, или из ее стенки. Она выглядит, как полипообразное образование, тесно связанное с клапанами легочной артерии. Разрастаясь, она может проникать в аорту, ткани сердечной мышцы и органы средостения, метастазируя при этом в легкие и лимфатические узлы.
Клиническая картина саркомы бронхов и легких практически не имеет каких-то особенных признаков. Во многом она зависит от размеров, характера и темпов роста опухоли.
Первая стадия саркомы легких протекает, как правило, бессимптомно, и обнаруживают ее чаще всего случайно. По мере прогрессирования патологии возникают клинические проявления, обусловленные механическим давлением растущей опухоли. На этой стадии саркома нередко начинает прорастать в прилежащие органы:
- пищевод;
- трахею;
- грудную стенку;
- крупные кровеносные сосуды;
- ткани средостения;
- сердечную сумку и др.
Это проявляется такими клиническими симптомами, как:
- нарушение глотания;
- синдромом сдавливания верхней полой вены;
- геморрагический плеврит;
- геморрагический перикардит и др.
Нередко в клинической картине заболевания на первый план выступают не симптомы поражения легочной ткани, а так называемый паранеопластический синдром. Он включает в себя:
- поражения суставов и костей, имеющие вид прогрессирующего утолщения костей конечностей;
- воспаления надкостницы;
- поражения нервных путей;
- системный оссифицирующий периостоз, сопровождающийся мучительными суставными болями.
Современная медицина считает, что в происхождении этих симптомов значительную роль играет опухолевая интоксикация, нарушения в эндокринной системе и некоторые другие факторы.
Саркома молочной железы
 Саркома молочной железы – это соединительнотканная опухоль, которая встречается практически в любом возрасте. Как и при опухолях легких, среди новообразований молочной железы, в зависимости от источника их возникновения, выделяют:
Саркома молочной железы – это соединительнотканная опухоль, которая встречается практически в любом возрасте. Как и при опухолях легких, среди новообразований молочной железы, в зависимости от источника их возникновения, выделяют:
- фибросаркомы;
- липосаркомы;
- нейросаркомы;
- хондросаркомы;
- ангиосаркомы;
- лейомиосаркомы;
- рабдосаркомы;
- злокачественные фиброзные гистиоцитомы и т.д.
Клиническая картина саркомы молочной железы зависит, в первую очередь, от ее размеров, а не от гистологических особенностей опухоли. Пораженная молочная железа увеличивается в объеме, и это увеличение имеет односторонний характер. Наблюдается потеря симметрии и выбухание ткани над местом локализации опухоли.
Саркома молочной железы характеризуется стремительным ростом, иногда достигая гигантских размеров всего за несколько месяцев. В таких случаях кожа над опухолью истончается, и на ней можно наблюдать выраженное расширение подкожных вен. Кроме того, отмечается покраснение кожных покровов, и их изъязвление. При ощупывании определяется опухолевый узел с четким, крупнобугристым контуром, имеющий неоднородную консистенцию. Изредка отмечается также втяжение соска. Чаще всего саркомы молочной железы метастазируют в легкие и кости гематогенным путем (по кровеносным сосудам).
Одна из наиболее часто встречающихся сарком молочных желез – это фибросаркома. Она часто достигает больших размеров, но, как правило, редко изъязвляется. Для липосарком характерно быстрое прогрессирование, стремительный рост и склонность к изъязвлению. Кроме того, при этой форме возможно поражение обеих молочных желез. Рабдомиосаркома также быстро увеличивает свои размеры, и прорастает в окружающие ткани. Она отличается высокой злокачественностью. Чаще всего ей подвержены женщины в возрасте до 25 лет. Ангиосаркома – это эластичная, быстро растущая опухоль, не имеющая четких контуров. Для нее характерно частое и упорное рецидивирование. Хондросаркомы молочных желез диагностируются очень редко, и преимущественно у женщин после 55 лет. Этот вид опухоли отличается выраженной злокачественностью.
Саркома сердца
 Опухоли сердца – это довольно редкое заболевание. Невысокая частота таких патологий объясняется хорошим кровоснабжением в сердце, а также быстротой обмена веществ в сердечной мышце. Из всех первичных злокачественных новообразований в сердце наиболее часто встречаются саркомы. Возникают они в любом возрасте, и с одинаковой частотой у мужчин и женщин.
Опухоли сердца – это довольно редкое заболевание. Невысокая частота таких патологий объясняется хорошим кровоснабжением в сердце, а также быстротой обмена веществ в сердечной мышце. Из всех первичных злокачественных новообразований в сердце наиболее часто встречаются саркомы. Возникают они в любом возрасте, и с одинаковой частотой у мужчин и женщин.
Существует несколько типов саркомы сердца:
1. Ангиосаркома. Это наиболее распространенная разновидность, которая может возникать в любых отделах сердца, но наиболее часто она поражает правое предсердие. Ангиосаркома представляет собой бугристое плотное образование, со временем прорастающее в окружающие ткани. Очень часто в такой опухоли присутствуют очаги кровоизлияний и некроза. Для ангиосарком сердца характерно образование множественных различных по форме и размерам полостей, которые заполнены кровью, и сообщаются между собой.
2. Рабдомиосаркома. Эта опухоль происходит из соединительнотканных компонентов сердечной мышечной ткани. Выглядит рабдомиосаркома, как расположенный в толще миокарда узел белого или бледно-розового цвета, имеющий мягкую консистенцию.
3. Фибросаркома. Это злокачественное новообразование в сердце представляет собой плотный, четко отграниченный узел белого или серовато-белого оттенка, и часто плотно спаяно с окружающими тканями.
Чаще всего саркомы развиваются в правых отделах сердца. В большинстве случаев они прорастают также в полость перикарда. Кроме того, они вызывают закупорку полых вен и полостей сердца. Саркома сердца может вызывать перекрытие выходных отделов желудочков и клапанных отверстий, или сдавливать и прорастать в коронарные сосуды, крупные вены и артерии. Эти новообразования отличаются быстрым ростом, затрагивающим все слои сердечных стенок и близлежащие органы. Также быстро и обширно саркома сердца метастазирует в средостение, легкие, трахеобронхиальные и забрюшинные лимфатические узлы, мозг и надпочечники.
Клиническая картина саркомы сердца, в первую очередь, будет зависеть от точного местоположения опухоли и степени обструкции полостей сердца. Типичными сердечными признаками являются:
- необъяснимая, быстро нарастающая сердечная недостаточность;
- увеличение размеров сердца;
- обмороки;
- геморрагический (с кровью) выпот в сердечную сумку;
- тампонада сердца;
- боль в области грудной клетки;
- нарушения сердечного ритма;
- нарушениями проводимости в сердце;
- обструкция полой вены.
Одним из самых опасных проявлений саркомы сердца является синдром внезапной смерти. Опухоли, не имеющие распространения внутрь сердечных полостей, некоторое время могут протекать бессимптомно, или проявляться только аритмиями и нарушениями проводимости. В силу того, что наиболее часто опухолям подвержена правая часть сердца, при саркоме наблюдаются симптомы правожелудочковой недостаточности. Они обусловлены обструкцией правого предсердия и правого желудочка, а также клапана легочной артерии или трехстворчатого клапана. Уменьшение просвета верхней полой вены приводит к отечности лица и верхних конечностей, а обструкция нижней полой вены ведет к застою крови во внутренних органах.
Кроме вышеописанной сердечной симптоматики, у больного с саркомой сердца могут наблюдаться:
- длительное, но невысокое повышение температуры тела;
- прогрессирующее похудение;
- нарастающая слабость;
- болевые ощущения в суставах;
- онемение пальцев на руках и ногах;
- различные высыпания на коже туловища и конечностей.
Постепенно формируются и признаки хронической сердечной недостаточности в виде похудания пальцев рук, и утолщения их на концах (синдром барабанных палочек), а также изменения формы ногтей по типу "часовых стекол".
Заподозрить развитие злокачественного новообразования в сердце можно по следующим симптомам:
- боли внутри грудной клетки, которые являются частым и ранним симптомом опухолевого поражения;
- наличие кровяного выпота в полость сердечной сумки (гемоперикарда) при отсутствии каких-либо травм в прошлом;
- развитие синдрома верхней полой вены.
Саркома перикарда
Перикард, или околосердечная сумка – это наружная оболочка сердца из соединительной ткани. От внутренних слоев сердца она отделена щелью – полостью перикарда, которая заполнена серозной жидкостью.
При росте опухоли непосредственно из тканей перикарда или распространении саркомы на перикардиальное пространство из других областей, образуется геморрагический (с кровью) выпот в его полость, в результате чего может развиваться тампонада сердца. Данное патологическое состояние характеризуется невозможностью адекватных сердечных сокращений по причине сдавливания полостей сердца. Это — угрожающее жизни пациента состояние, требующее немедленного лечения, а его симптомы во многом сходны с признаками острой сердечной недостаточности.
Саркома пищевода
Саркома пищевода – это злокачественная соединительнотканная опухоль, которая чаще поражает представителей сильного пола. Это относительно редкое заболевание, и чаще является вторичным — то есть распространяется на пищевод со смежных органов грудной клетки (например, при саркоме лимфатических узлов средостения).
В большинстве случаев саркома пищевода имеет вид одного или нескольких полипов, которые врастают в просвет пищеводной трубки. Встречаются такие опухоли преимущественно в средней трети пищевода, на его передней стенке.
Саркомы пищевода весьма разнообразны по своему строению:
- лейомиосаркома;
- рабдомиосаркома;
- фибросаркома;
- хондросаркома;
- липосаркома;
- ангиосаркома;
- лимфосаркома;
- ретикулосаркома и т.д.
Чаще всего в пищеводе встречается лейомиосаркома, которая локализуется, в основном, в средней или, реже, в нижней его трети. Опухоли могут прорастать насквозь всю пищеводную стенку, а также продолжать рост за ее пределы, проникая в клетчатку средостения и окружающие органы.
Клиническая картина саркомы пищевода включает нарушения глотания, а также болевой синдром на последующих стадиях заболевания. Боль локализуется за грудиной, и может отдавать в позвоночник или в область между лопатками. Кроме того, практически всегда опухолевый процесс в пищеводе связан с эзофагитом – воспалительным поражением его стенки.
Другими проявлениями данного заболевания служат слабость, прогрессирующее снижение массы тела и анемия. Для саркомы пищевода характерно несоответствие между выраженностью истощения пациента и резкой болью с одной стороны, и довольно умеренными нарушениями глотания с другой. При распадах опухоли, которая проросла в близлежащие дыхательные пути, формируется свищевой ход между пищеводом и трахеей, или пищеводом и бронхом. В этом случае может происходить заброс пищи в трахеобронхиальное дерево, что вызывает обструкцию дыхательных путей. Саркомам пищевода свойственно раннее метастазирование в опорно-двигательную систему, особенно в кости черепа.
Общие принципы диагностики
 Диагностика новообразований грудной клетки включает большое количество различных методов, применение которых зависит, в первую очередь, от расположения опухоли. Общими методиками практически при всех саркомах грудной клетки являются рентгенографическое исследование, а также применение магнитно-резонансной и компьютерной томографии. Это помогает точно определить локализацию опухолевого процесса, и выявить наличие метастазов в окружающих органах и тканях.
Диагностика новообразований грудной клетки включает большое количество различных методов, применение которых зависит, в первую очередь, от расположения опухоли. Общими методиками практически при всех саркомах грудной клетки являются рентгенографическое исследование, а также применение магнитно-резонансной и компьютерной томографии. Это помогает точно определить локализацию опухолевого процесса, и выявить наличие метастазов в окружающих органах и тканях.
При расположении опухоли в полых органах (например, в пищеводе или бронхах) возможно проведение эндоскопических обследований. В ходе такого исследования обычно берется кусочек опухолевой ткани для подтверждения диагноза под микроскопом. При саркомах молочной железы важную диагностическую роль играет маммография.
Общие принципы лечения саркомы груди
Автор: Пашков М.К. Координатор проекта по контенту.
Доброкачественными опухолями называют такие новообразования, которые не имеют в своей структуре раковых клеток и не являются смертельными для человека. Тем не менее, всегда существует определенный риск развития доброкачественной опухоли в злокачественную. Чтобы избежать негативных последствий, врачи рекомендуют удалять опухоли, находящиеся в пределах доступа хирурга. Опухоли, расположенные в труднодоступных для резекции участках, должны постоянно наблюдаться с учетом динамики роста и возможного изменения структуры.
Средостение. Опухоли средостения, их локализация и причины
Средостение — это область груди, отделяющая легкие от остальных органов грудной клетки. Она окружена грудиной спереди и окружает легкие с передней стороны и со стороны позвоночника. Область средостения состоит из сердца, аорты, пищевода, трахеи и тимуса.
Опухоли средостения состоят в основном из половых клеток и развиваются чаще всего в тимусе, нервной, лимфатической и мезенхимальной ткани. Встречаются такие новообразования довольно редко, средний возраст пациентов составляет 30-50 лет, однако теоретически появиться такие опухоли могут в любом возрасте. Им подвержена любая ткань в пределах средостения или проходящая через грудную клетку.
Расположение опухоли в средостении также варьируется в зависимости от возраста пациента. У детей опухоли обычно встречаются в задней части (на стенке) средостения. Эти опухоли часто развиваются из нервных клеток, и, как правило, являются доброкачественными. У взрослых такие опухоли локализуются в передней части, и чаще являются злокачественными (лимфомы, тимомы). Несмотря на доброкачественность новообразований, их необходимо удалять, поскольку все они имеют тенденцию роста, а значит, могут «проникать» сквозь соседние ткани или даже прорастать в органы, в том числе в перикард (оболочку сердца), саму сердечную мышцу, крупные сосуды (в аорту и полую вену). Опухоли, расположенные в задней части средостения, могут вызвать компрессию спинного мозга.
Что вызывает опухоли средостения?
В зависимости от места расположения, опухоли могут иметь разную причину возникновения. На передней стенке новообразования формируются из зародышевых клеток (около 70% опухолей). Тимомы и кисты тимуса и вилочковой железы чаще всего имеют фиброзную природу и содержатся в «капсуле», что облегчает их удаление. Однако примерно 30% из них могут переродиться в злокачественные опухоли.
Опухоли средней части, например, бронхогенная киста, имеют доброкачественную структуру и респираторное происхождение, то есть формируются из клеток трахей, бронхов. Киста перикарда образуется при чрезмерном росте тканей перикарда, а трахеальные опухоли и сосудистые нарушения вызваны либо генетической предрасположенностью, либо неблагоприятными внешними условиями, неправильным питанием.
Симптомы, диагностика, лечение опухолей средостения
Около 40% людей с опухолями средостения не имеют никаких симптомов. Большинство новообразований часто обнаруживаются на рентгене грудной клетки, выполняемом по другой причине. Если симптомы всё же присутствуют, они вызваны сжатием окружающих органов и тканей, например спинного мозга, сердца или перикарда (внутренняя оболочка сердца).
- кашель, сбивчивое дыхание;
- боль в груди, лихорадка;
- озноб, ночная потливость;
- кашель с кровью;
- охриплость;
- необъяснимая потеря веса;
- лимфаденопатия (опухшие или чувствительные лимфатические узлы);
- стридор (частое, шумное дыхание, которое может быть признаком дыхательной обструкции, особенно в трахее или гортани).
Диагностика опухолей органов грудной клетки
Для выявления опухолей органов грудной клетки используют такие виды тестов:
- рентгенограмма грудной клетки;
- компьютерная томография (КТ) или КТ-управляемая биопсия;
- медиастиноскопия с биопсией (проводится под общим наркозом, через небольшой разрез под грудной костью вставляется трубка, далее берется образец ткани для определения того, есть ли раковые клетки). Медиастиноскопия с биопсией позволяет врачам точно диагностировать от 80 до 90% опухолей средней части средостения, и от 95 до 100% опухолей передней части.
Лечение опухолей средостения
Лечение опухолей средостения зависит от типа опухоли и ее расположения. Все злокачественные опухоли лечат при помощи облучения, химиотерапии и менее известных методов, например, торакоскопии, медиастиноскопии и торакотомии.
Доброкачественные опухоли должны наблюдаться с целью отслеживания их динамики роста и увеличения. По сравнению с пациентами, подвергающимися традиционной хирургической процедуре удаления опухоли, пациенты с минимально инвазивным вмешательством, таким как торакоскопия или медиастиноскопия, испытывают умеренные послеоперационные боли, меньше находятся в больнице, быстрее восстанавливаются и возвращаются к привычной жизни и работе.
Возможные осложнения малоинвазивного хирургического лечения:
- повреждение окружающих тканей, в том числе сердца, перикарда или спинного мозга;
- плевральной выпот (сбор жидкости между тонкими слоями ткани оболочки легких и стенки грудной полости, или плевры);
- послеоперационные инфекции или кровотечения.
Доброкачественные опухоли сердца – виды, симптомы
Первичные доброкачественные опухоли сердца встречаются крайне редко, примерно в 0,002-0,15% случаев всех опухолей грудной клетки. И хотя онкологической угрозы они не несут, большинство из них приводит к нарушению сердечной функции (например, застойной сердечной недостаточности).
Наиболее распространенной первичной доброкачественной опухолью является миксома.
Миксомы имеют размеры от 1 до 20 см, подавляющее большинство образуется в левом предсердии, а остальные – в правом.
Также распространены рабдомиомы, поражающие желудочки, фибромы, которые образуются на межжелудочковых перегородках или стенках сердца. В отличие от миксом, эмболизация рабдомиом происходит редко.
Рост опухоли может сместить митральный и аортальный клапан и привести к клапанной регургитации или стенозу. Миксомы являются наиболее распространенными опухолями у взрослых. А рабдомиома чаще встречается у детей (вторая по частоте доброкачественная опухоль сердца).
Симптомы доброкачественных опухолей сердца:
Опухоль может не причинять никакого беспокойства, прогноз благоприятен. После полного иссечения риск внезапной смерти или другое опасное состояние исключаются. Неполные резекции могут привести к повторному образованию опухоли.
Доброкачественные опухоли тимуса (вилочковой железы)
Самые распространенные новообразования тимуса, или вилочковой железы, — это кисты. Другие опухоли: тимомы, нейроэндокринные опухоли тимуса, вилочковая гиперплазия, тимолипома.
Тимомы образуются из коры или из мозговых эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями даже при клинически инвазивном поведении.
Карциномы тимуса образуются из коры или из мозговых эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями даже при клинически инвазивном поведении.
Карциномы тимуса имеют эпителиальное происхождение, встречаются редко и имеют низкий злокачественный потенциал. Первичные нейроэндокринные опухоли тимуса крайне редки. Считается, что они образуются из эндодермальной ткани.
Гиперплазия тимуса — это аномальный рост тканей вилочковой железы. Фолликулярная или лимфоидная гиперплазия тимуса часто встречается при аутоиммунных нарушениях, особенно у пациентов с миастенией. Обширная или идиопатическая гиперплазия характеризуется увеличением тимуса и доброкачественной пролиферацией. Гиперплазия может возникать у детей в ответ на прекращение химиотерапевтического лечения болезни Ходжкина или других злокачественных опухолей.
Кисты вилочковой железы могут быть врожденными и приобретенными. Врожденные кисты тонкостенны и появляются в основном на поверхностных слоях ткани железы. Приобретенные кисты могут появляться в тимусе в связи с тимомой или другими опухолевыми или воспалительными процессами переднего средостения.
Тимолипома — доброкачественное новообразование, состоящее из хорошо дифференцированной жировой ткани. Из-за большой доли жировой ткани в этих опухолях они иногда классифицируются как мезенхимальные опухоли.
Существует и ряд новообразований, имеющих отношение к тимусу, но появляющихся за ее пределами. Это гарматомная тимома, карцинома тимуса и эпителиальная опухоль.
По материалам:
© 2015 Memorial Sloan Kettering Cancer Center
Copyright © 2015 by AlphaMed Press
Trupiano JK, Rice TW, Herzog K, Barr FG, Shipley J,
Fisher C, and Goldblum JR. Mediastinal synovial sarcoma:
report of two cases with molecular genetic analysis,
Ann. Thorac. Surg. 2002; 73: 628-630.
Rice et al. Superficial adenocarcinoma of the esophagus,
J Thorac Cardiovasc Surg.2001; 122: 1077-1090
Strollo DC, Rosado de Christenson ML and Jett JR.
Primary mediastinal tumors. Part 1: tumors of the
anterior mediastinum, Chest 1997; Vol 112, 511-522.
© Copyright 1995-2011 The Cleveland Clinic Foundation. All rights reserved.
© 2015 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co.,
Inc., Kenilworth, NJ., USA.
© 2015 University of Rochester Medical Center
Какой страшной болезнью чаще болеют веганы, чем те, кто употребляет мясо?
