Опухоль в пупке
Содержание:
Среди множества причин, по которым может появиться уплотнение вокруг пупка, нет «безопасных» патологий. Все состояния требуют консультации врача и дополнительного обследования. Появиться дефект может у человека любого возраста и пола, даже у новорожденного. Для терапии этих состояний требуются уникальные схемы медикаментозного и физиотерапевтического воздействия.
Виды и дополнительные признаки уплотнений
 Специалисты выделяют не менее десятка причин, которые вызывают неприятный симптом.
Специалисты выделяют не менее десятка причин, которые вызывают неприятный симптом.
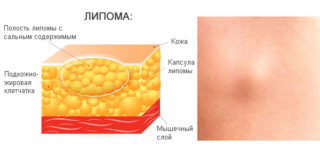
- Липома. Доброкачественное образование, вызванное закупоркой подкожных сальных желез в брюшной области. Липома, или жировик, отличается мягкостью и отсутствием боли при небольших размерах. Дискомфорт она начинает причинять, когда достигает диаметра в несколько сантиметров. Развивается она медленно и сопровождается подвижностью кожи. Нет признаков воспаления и инфекции. Липомы часто развиваются на фоне плохого обмена веществ, несбалансированного питания и стрессов. Кардинального медицинского вмешательства жировик не требует, однако при увеличении размеров операция становится оправданной.
- Атерома. Плотная киста, отличающаяся упругостью. Достигает 3 см в диаметре, возникает из-за закупорки сальных желез. Внутри кисты находится секрет. Отличить атерому от других образований можно по черной точке в высшей части опухоли. Сопровождается болезненными ощущениями при интенсивном росте, появляются симптомы воспаления. Удаляют патологию хирургическим путем под местным наркозом.
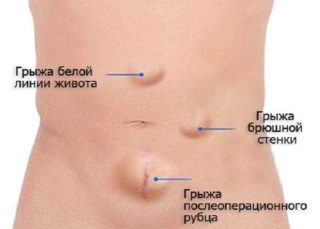
- Пупочная грыжа. Это образование отличается от кист и липом более твердым уплотнением. При заболевании происходит выпячивание отделов кишечника через пупочное кольцо. Часто развивается на фоне интенсивных физических нагрузок, ожирения, запоров и заболеваний брюшной полости. Обнаружить грыжу можно только на УЗИ. Симптомы она начинает проявлять при больших размерах или ущемлении.
 Дивертикулит. Болезнь характеризуется мешкообразными выпячиваниями размером до 2 см, в них скапливаются остатки пищи, в результате чего начинается размножение патогенной микрофлоры. Со временем возникает воспалительный процесс, который вызывает слабость, повышение температуры, расстройство стула, возникает уплотнение возле пупка слева, которое достигает 12 см в диаметре. Причиной такого состояния могут быть паразиты, возрастное изменение гладкой мускулатуры, неправильное питание или проблемы с пищеварением. Чаще всего патологию лечат путем приема антибиотиков, реже назначают хирургическое вмешательство.
Дивертикулит. Болезнь характеризуется мешкообразными выпячиваниями размером до 2 см, в них скапливаются остатки пищи, в результате чего начинается размножение патогенной микрофлоры. Со временем возникает воспалительный процесс, который вызывает слабость, повышение температуры, расстройство стула, возникает уплотнение возле пупка слева, которое достигает 12 см в диаметре. Причиной такого состояния могут быть паразиты, возрастное изменение гладкой мускулатуры, неправильное питание или проблемы с пищеварением. Чаще всего патологию лечат путем приема антибиотиков, реже назначают хирургическое вмешательство.- Дерматофибросаркома. Злокачественное образование, на первых стадиях заметить которое невозможно. Чаще всего появляется в возрасте от 20 до 35 лет и может достигать 15 см в диаметре. Нередко путают с липомой, так как на начальной стадии подвижна. Со временем становится похожа на рубец с красной гладкой поверхностью. Затем ткани над новообразованием начинают поражаться эрозиями. Прорастая, дает метастазы на кишечник и другие органы. На начальных этапах поддается удалению хирургическим путем.
- Гастродуоденит. Заболевание поражает нижний отдел желудка и верхний кишечника. Новообразование в области пупка обычно возникает с одной стороны и указывает на существенное увеличение одного из отделов. Как следствие, можно заподозрить интенсивный воспалительный процесс. Симптомы чаще всего похожи на классический гастрит: боль, тошнота, изжога, вздутие.
- Болезнь Крона. Аутоиммунная патология, сопровождающаяся интенсивным воспалением и возникающая по неизвестным причинам. Уплотнение образуется в области пупка справа, может сопровождаться резкими болями.
Существуют и другие причины новообразования в области пупка, никак не связанные напрямую с кишечником или кожей.
Опухоли, жировики и уплотнения на коже, связанные с сальными железами, а также расстройства кишечника – самые распространенные причины уплотнений на пупке у мужчин и женщин. Лидируют среди них липома и грыжа.
Заболевания желудка, сосудов и мочеполовой системы
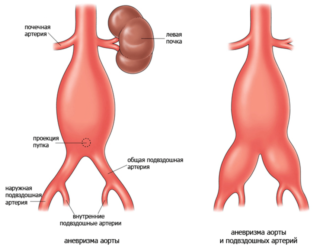 Среди других причин, которые могут привести к образованию уплотнения, выделяют аневризму брюшной аорты. В этом случае новообразование будет пульсировать. Это опасное состояние, которое может привести к разрыву, нуждается в медицинской помощи.
Среди других причин, которые могут привести к образованию уплотнения, выделяют аневризму брюшной аорты. В этом случае новообразование будет пульсировать. Это опасное состояние, которое может привести к разрыву, нуждается в медицинской помощи.
При аневризме возникает тупая боль, отдающая в спину, размер уплотнения может достигать 5 см. Для лечения используют ингибиторы АПФ, бета-блокаторы, антагонисты кальция. Операцию проводят при запущенном течении.
Гидронефроз – заболевание, связанное со скоплением мочи в почках и атрофией органов. Оно приводит к появлению уплотнения в области пупка, может развиваться слева или справа, подлежит только хирургическому лечению.
Увеличение мочевого пузыря чаще всего протекает с появлением уплотнения внизу живота, но при запущенной стадии может добраться и до пупка. Вздутие пузыря связано с нарушением оттока мочи, поэтому симптомы больше локализованы в этой сфере: задержки мочеиспускания, боль.
Аппендицит – острое состояние, при котором невыносимая боль в области желудка может сопровождаться уплотнением над пупком. Это указывает на специфическое положение отростка слепой кишки. Аппендицит лечат только хирургическим путем.
Метастазы злокачественной опухоли – следствие рака желудка или кишечника. В зоне пупка часто появляются уплотнения, вызванные этими заболеваниями, что связано с поражением нервных окончаний. Лечится только хирургическим путем.
Необычная причина уплотнения в области пупка – пищевое отравление. Среди дополнительных симптомов чаще всего выделяют диарею, общую слабость, обезвоживание, газообразование и другие признаки употребления некачественных продуктов. Уплотнение в этом случае может быть следствием скопления вредных продуктов или газов в одном из отделов кишечника.
Заболевания репродуктивной системы
 У женщин есть дополнительные причины образования уплотнения в области пупка:
У женщин есть дополнительные причины образования уплотнения в области пупка:
- Перекрут придатков матки. Появляется после хирургических вмешательств в брюшной полости. Уплотнение в животе справа от пупка появляется так же часто, как и с левой стороны. Из дополнительных симптомов выделяют: тошноту, рвоту, сильные боли. Лечить это состояние можно только хирургическим путем.
- Недоразвитые мышцы брюшного пресса. Патология активируется только во время беременности, когда ребенок начинает активно расти. В большинстве случаев дискомфорт проходит без медицинской помощи. Обращаться к врачу нужно, когда уплотнение начинает гноиться и болеть.
- Последствия лапароскопии. Новообразования в этом случае появляются только в результате неправильно проведенной процедуры или при использовании некачественных материалов. Происходит заражение области прокола, развивается инфекция.
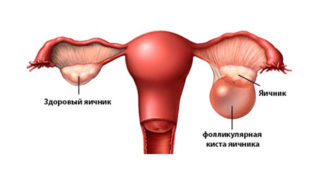
- Киста яичника. Боль и большой размер уплотнения наблюдаются при солидном увеличении кисты. Параллельно у женщины нарушается менструальный цикл, возникают острые боли. Лечение проводят как хирургическим, так и консервативным путем.
Большая часть всех описанных нарушений развивается во взрослом возрасте, кроме пупочной грыжи и липомы — они могут появляться у новорожденных детей и малышей старшего возраста.
Омфалит – заболевание младенцев
Инфекционное поражение незажившего остатка пуповины у новорожденных возникает в результате неправильной обработки раны или нарушений санитарных условий в роддоме. Среди дополнительных симптомов выделяют: высокую степень интоксикации, признаки воспаления, покраснение кожи, скопление гноя. Лечить омфалит можно консервативным путем, обрабатывая рану перекисью водорода.
В более тяжелых случаях применяют антибиотики. В домашних условиях можно накладывать мазь Вишневского и купать ребенка в растворе марганцовки (слабом).
Опасные симптомы
Не дожидаясь, когда шишка над пупком у взрослого станет крупной или начнет болеть еще сильнее, нужно обратиться к доктору. Особенно актуально это при наличии таких симптомов:
- сильная тошнота, острая болезненность в области уплотнения;
- усилившиеся запоры, газообразование и вздутие живота;
- появление диареи;
- повышение температуры;
- кровавые примеси в кале;
- интенсивный рост опухоли;
- появление эрозий в области уплотнения;
- изменения состояния кожи: шелушение, трещины, побледнение;
- дискомфорт при мочеиспускании, боль, отдающая в спину;
- головокружения, общее недомогание и слабость, повышение давления.
Все эти признаки указывают на интенсивное развитие воспалительного процесса и, возможно, серьезного заболевания.
Методы диагностики состояния
Для диагностики уплотнения используют полный комплекс доступных методик. Начинают с визита к доктору. После осмотра врач точно определит потребность в том или ином диагностическом мероприятии:
- рентгене;
- УЗИ;
- КТ или МРТ;
- колоноскопии;
- ангиографии;
- ФГДС;
- ректороманоскопии.
Обязательно сдают лабораторные анализы – кровь, кал, мочу. Может потребоваться биопсия пораженного участка с последующим гистологическим обследованием.
Методы лечения патологии
Наиболее серьезные состояния требуют хирургического вмешательства. Определяют это обычно на УЗИ или другом инструментальном обследовании. Сложные патологии — болезнь Крона, рак — часто требуют предварительной гормональной терапии, которая помогает уменьшить размеры опухолей.
Обязательную операцию проводят при подтверждении аппендицита – это острое состояние может вызвать перитонит, если экстренно не вмешаться в ситуацию. При обострении хронических болезней, например, дуоденита или гастрита, болезни Крона, нарушений функций кишечника, назначают сбалансированную диету и прием медикаментов.
Лечение уплотнения в области пупка целиком зависит от причин развития новообразования. Однако домашние методы в терапии этого состояния помогают плохо, обращение к врачу обязательно даже при подозрении на липому. Только своевременная диагностика даст точные результаты и поможет быстро избавиться от патологии.
Среди причин, вызывающих уплотнение в области пупка, есть множество серьезных заболеваний: мочеполовой системы, кишечника, желудка, почек, яичников и матки у женщин. Чаще всего наличие шишки на животе – признак серьезного сбоя. Такое состояние требует консультации специалиста с последующим назначением терапии.
Уплотнение возле пупка – нередкое явление у людей в любом возрасте. И это понятно, ведь в забрюшинном пространстве находится немало систем и органов (селезенка, желудок, желчны пузырь, ободочная кишка, тощая кишка, подвздошная кишка, большой сальник, верхняя часть почек и мочеточника, пищеварительная и мочевыделительная системы). Каждый орган может дать сбой, заявить о себе болезненностью, отеканием, опухолью, уплотнением на определенном участке живота.
Не страшно, если выпячивание вызвано мышечным перенапряжением. Если же наблюдается вздутие, впалость отдельной части живота, иные симптомы (колики, диарея, рвота, высокая температура), то вероятно, стоит показаться врачам, пройти обследование.
Выпячивание бывает далеко не безобидным, возможно – это сигнал, что нужно принимать срочные меры во избежание проявления осложнений впоследствии. Чаще всего локализуется в правой части живота. Рассмотрим причины появления со всех сторон: справа, слева, сверху, снизу и когда требуется срочное лечение. Медлить с походом к врачам уже нельзя.
Справа
Справа чуть выше средней части живота расположены: правая почка, восходящий отдел толстой кишки.
Уплотнение возле пупка справа, боль и дискомфорт могут появиться по следующим провоцирующим факторам:
- Аппендицит, с появлением неприятностей и воспаления аппендикса со смещением вправо. Обычно доставляет острый болевой дискомфорт в сопровождении с лихорадкой и тошнотой. Пациентам нужно срочно обращаться к хирургу.
- Липома как доброкачественный жировик или следствие закупорки сальных желез. Опухоль, мягкая на ощупь, может увеличиваться в размерах и слегка перекатываться под кожей. Требуется операция по удалению.
- Атерома в виде кисты до 3 см в диаметре, плотно припаянной к коже. Возможно, появление темной точки посередине живота, как факт закупорки железы. Атерома имеет воспалительное течение, поэтому признаки – горячесть на ощупь, болезненность участка. Требуется вмешательство хирургов по удалению.
- Фибросаркома – злокачественная опухоль до 2-15 мм в диаметре. Выглядит в виде гладкого рубца (бугорка) на коже, подвижного и болезненного. Место в средней части квадрата брюшины – напряженное, со временем атрофируется и может покрыться коркой, эрозией. Требуется удаление хирургическим путем.
- Дивертикулит по типу грыжи с накоплением кишечного содержимого по мере развития воспалительного процесса. Провокаторы – заражение глистами, наследственность, неправильное питание, снижение тонуса мышц. Симптомы – расстройство стула, отхождение с частицами крови, повышение температуры, болезненность воспаленного участка. Лечение – антибиотики или операция.
Слева

Если разделить брюшную полость на 4 зоны, то в левой части находятся: почечные ворота, мочеточник, сальник, кишечник, петли кишки.
Почему бывает уплотнение возле пупка слева:
- Непроходимость кишечника с появлением устойчивого ассиметричного вздутия живота, рвоты, газообразования в стенках толстого кишечника, задержки стула.
- Аневризма брюшной аорты с выпячиванием, расширением стенок. Чаще встречается у мужчин. Причины – гипертензия, атеросклероз, вредные привычки, заражение инфекцией. Наблюдается тупая боль слева брюшины с отдачей в поясницу. Лечение – медикаменты, в запущенных случаях – хирургическая операция.
- Гидронефроз – заболевание почек, приводящее к скоплению мочи в лоханках. Причины — мочекаменная болезнь, опухоль, аденома простаты у мужчин, гинекологические патологии у женщин. Диагностируется левосторонний гидронефроз с учетом пораженной почки слева. Симптомы – повышение давления и температуры, колики в пояснице, затруднительный отток мочи с резями, жжением.
Выпячивание, боль при мочеиспускании нередко наблюдается у мужчин при инфицировании мочевыводящих путей, развитии заболеваний – цистит, простатит, уретрит, пиелонефрит. Возможно раздражение слизистой желудка при надутости, коликах в левом квадрате живота.
Колики, тошнота, рвота, повышение температуры могут свидетельствовать о проблемах с поджелудочной железой. Затвердевание в брюшине указывает на:
- грыжу;
- свищ пупочного кольца;
- развитие кисты;
- вздутие стенок тонкого кишечника;
- отдачу метастаз в пупок при раке желудка.
Подобное затвердевание может быть крайне опасным. Врачи не советуют пускать ситуацию на самотек и медлить с прохождением обследования. Особенно при появлении особого дискомфорта и характерных признаков, независимо от места локализации в области живота.
Сверху

В левой верхней части брюшины находится: селезенка, диафрагма, желудок, поджелудочная железа, петли кишечника. Некоторые заболевания могут привести к увеличению селезенки в размерах вплоть до ее разрыва. Причиной может стать травма или удар, когда наблюдается сильная боль, синюшное уплотнение возле пупка сверху.
Другие причины неприятного ощущения:
- перитонит;
- прободение язвы желудка;
- раздражение слизистой или рак желудка, 12-пестоной кишки;
- разрыв, растяжение тканей брюшной аорты;
- заворот сигмовидной кишки;
- опухоль кишечника;
- болезнь Крона.
Снизу

Уплотнение возле пупка снизу наблюдается, если это:
- защемление грыжи;
- выпячивание сигмовидной кишки;
- разрыв стенок дивертикул;
- воспаление органов малого, большого таза у женщин;
- кишечная непроходимость в нижних отделах;
- усиление газообразования в стенках толстого кишечника;
- локализация опухоли в половых органах у мужчин.
Спровоцировать шишку в нижнем сегменте живота может: СРК, воспаление кишечника, сдавливание нервами (отходящими от позвоночного столбца), передвижение вниз по мочеточнику почечного камня.
Женские проблемы





Патологии или причины у женщин появления шишки нередко носят гинекологический характер. Врачи советуют не ждать, когда появятся сильные колики, иные признаки патологии: тошнота, кровяные выделения и обращаться в клинику.
Провоцирует опухоль в животе у женщин:
- спаечный процесс в полости матки;
- перекрут придатков, когда уплотнение наблюдается в левой, правой части от пупка, дополнительно присутствует тошнота, рвота, пульсирующая боль, когда уже не обойтись без хирургического вмешательства;
- киста яичника с уплотнением по мере достижения опухоли внушительных размеров;
- нарушение менструального цикла.
Лечение будет полностью зависеть от типа, размеров новообразования – консервативное или хирургическое.
Нередко затвердевают швы у женщин после кесарева сечения. Конечно, не всегда образовавшаяся шишка указывает на патологию. Но кесарево сечение – сложная операция, при которой врачам приходится разрезать ткани в области брюшины. Далее – скреплять мед. Материалами, а ткани – сшивать лигатурой.
Швы в период восстановления покрываются рубцовой тканью, но иногда появляется нарост в области брюшины по причине аутоиммунной реакции, использования некачественных материалов, инфицирования тканей, развития гнойничка под кожей.
Именно нагноение может стать опасным явлением в случае повреждения тканей под кожей, гибели клеток, смешивания мертвых тканей с ороговевшими частицами кожи. Возможно попадание бактерий, способных привести к инфицированию, видоизменению структур и уплотнению тканей. Дополнительно появляется зуд, жжение, сукровица в среднем квадрате брюшины.
Рассечение лимфатических каналов в ходе проведенной операции также может привести к шишке над швом. В случае несрастания поврежденного лимфатического канала наблюдается перемещение жидкости, попадание в свободное пространство в полости брюшины, заполненного лимфой.
Подобное явление может быть после лапароскопии, в случае некачественно проведенной операции на матке придатках. Так или иначе, рассеченные ткани в полости брюшины сшивают и скрепляют нитями. Отсутствие качества или неопытность, халатность хирурга влечет за собой осложнения, инфицирование ранок и швов, развитие бактериальной инфекции.
В лучшем случае образуется под кожей рубцовая ткань, в худшем – активное размножение клеток в данной области, образование келоидного рубца по причине занесенной инфекции, развития воспаления.
Женщинам нужно пристально следить за швами после перенесенной операции:
- соблюдать меры профилактики и указания врачей;
- обрабатывать регулярно швы антисептическими растворами. Фукорцин, зеленка);
- приклеивать пластырь на поверхность шва.
Тревожные звоночки должны стать поводом для срочного посещения гинеколога: сильная боль и колики в местах разрезов, сочащаяся сукровица из раны с серозным запахом гнили, повышение высокой температуры, покраснение и отечность в местах сшивания, отхождение неприятных вагинальных кровотечений с зудом, жжением, болью.
Требуется проведение обследование и скорее всего – проведение операции по чистке швов в случае нагноения.
Беременность

По мере роста плода покровы кожи у женщин при беременности растягиваются, но некое напряжение брюшины не представляет особой опасности. Это часто бывает по причине недоразвитого брюшного пресса, излишнего напряжения.
Однако, иногда причины:
- аппендицит в сопровождении с коликами, болями;
- гастродуоденит при болях в верхнем квадрате брюшины;
- цистит при появлении жжения, резей при мочеиспускании, задержка и застой мочи;
- пупочная грыжа, как частое явление в постродовой период с появлением выпячивания.
Даже если выпячивание не болит и не вызывает особого дискомфорта, то нужно обращаться к врачам. Так, например, при онкологии опухоль не болит и может долго никак не заявлять о себе. Между тем она опасна переходом в рак и злокачественную форму, когда последствия могут стать уже совсем необратимыми.
Бывает, что грыжа вправляется самостоятельно при принятии горизонтального положения. Но иногда формируется вследствие кесарева сечения, становится невправляемой, когда врачебное вмешательство уже неизбежно. Дополнительно присутствует острая схваткообразная боль, высокая температура, диарея, тошнота, рвота.
Признаки способствуют усилению тонуса кишечника совместно с маткой и могут привести к выкидышу, преждевременным родам.
Любые отклонения от нормы должны стать поводом для обращения к гинекологу. Женщинам нельзя игнорировать даже незначительные неприятные симптомы или визуальные изменения в области пупка.
У детей

Самое частое явление у ребенка с рождения – это пупочная грыжа или твердое уплотнение, не исчезающее при пальпации в околопупочной зоне. Дополнительно малыши сучат ножками, отказываются кушать. Наблюдаются колики, вздутие живота. Различают ущемленную и вправляемую грыжу. У мальчиков обычно – паховая, у девочек – пупочная. В любом случае требуется врачевание и помощь хирурга.
Мамам нужно обязательно обрабатывать пуповину до 4 раз в стуки антисептиками (Хлорофиллипт, Фурацилин, зеленка) вплоть до полного заживления. Купать малышей нужно только с добавлением слабого раствора марганцовки. Осложнения, инфицирование пупочной зоны могут привести к развитию перитонита, сепсиса, флегмоны.
Лечебные меры

Методики подбираются исключительно лечащим врачом. Возможно назначение медикаментов по результатам проведенной диагностики, иных исследований, тестов, анализов крови и мочи. Так, например, в случае выявления грыжи требуется вправка, а значит — хирургическое вмешательство. Главное, не дать патологии шансов на дальнейшее развитие.
Дополнительно в случае образования грыжи у младенцев в зоне пупочного кольца рекомендуется делать массаж, класть чаще малыша на животик, прикладывать к пупку медную монетку.
Отзывы женщин таковы, что в ряде случаев пупочная грыжа рассасывается самостоятельно. Главное, вовремя начать профилактические или лечебные меры.
Нередко у грудничков провоцирует грыжу плохая перевязка пуповины или скопление газов. Достаточно произвести своевременно несложные манипуляции, что, безусловно, поможет избежать осложнений и операции в дальнейшем.
Конечно, при некоторых заболеваниях выпячивание на пупке несет смертельную опасность:
- перитонит;
- аневризма брюшной аорты;
- дуоденит;
- воспаление кишечника, 12-перстной кишки.
Заключение
Требуется безотлагательная помощь специалистов. Попустительство, отсутствие реакции на выпячивание в животе со стороны родителей может привести к необратимым последствиям, летальному исходу.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Если появились подозрительные признаки в виде нароста в районе пупка, при этом сильно болит и увеличивается в размерах, то обращаться к врачам нужно уже в незамедлительно порядке.
Могут встречаться доброкачественные и злокачественные опухоли брюшной стенки.
Доброкачественные опухоли встречаются относительно чаще. Они бывают в виде плоских пигментных пятен, липом, ангиом, лимфангиом или ангиофибром, фибром, фибромиом, нейрофибром, рабдомиом и десмоидов. Они могут быть одиночными или множественными.
В околопупочной области часто встречаются так называемые предбрюшинные липомы, которые дают начало грыжам белой линии живота. Доброкачественные опухоли брюшной стенки не отличаются какими-либо характерными особенностями.
Липомы чаще всего бывают множественными. Эти опухоли не имеют каких-либо специфических особенностей.
В подкожной клетчатке брюшной стенки нередко выявляются одиночные или множественные нейрофибромы (нейрофиброматоз Реклингхаузена). Эти опухоли подлежат удалению путем экономного иссечения, особенно в случае болезненности при пальпации и болях.
Описаны случаи озлокачествления нейрофибром.
В области пупка из числа доброкачественных опухолей следует упомянуть полипы.
Клиническая картина. Указанные образования протекают без особенностей, но иногда могут подвергаться злокачественному перерождению. Поэтому они подлежат иссечению, за исключением тех случаев, когда пигментное пятно или плоская лимфангиома ничем не беспокоит пациента и не проявляет тенденции к росту. Особенно подлежат иссечению выпуклые опухоли на ножке и свисающие опухоли, так как они легко травмируются.
Чтобы отличить опухоль, исходящую из тканей брюшной стенки, от опухоли, расположенной в брюшной полости, необходимо произвести пальпацию живота во время напряжения мышц брюшной стенки. Для этого больному предлагают приподняться из горизонтального положения, опираясь на руки, согнутые в локтях. При напряжении мышц брюшной стенки опухоль, расположенная внутрибрюшинно, не пальпируется, а опухоль брюшной стенки определяется более четко. Опухоль иссекают с достаточным участком кожи во всю толщу в пределах здоровых тканей.
У отдельных лиц в период половой зрелости на участках повреждения кожи на месте операционных рубцов брюшной стенки в результате дегенеративных изменений соединительной ткани рубца нередко возникают келоиды. Кроме косметических неудобств они почти ничем не беспокоят больного. Келоидные рубцы иногда становятся болезненными, воспаляются, изъязвляются.
Лечение. Не рекомендуется иссекать келоиды, так как на новом рубце может вновь образоваться келоид. Определенный лечебный эффект оказывает применение витамина Е, АКТГ, гидрокортизона, преднизалона и др.
Из доброкачественных опухолей брюшной стенки встречается своеобразная опухоль, почти исключительно поражающая переднюю брюшную стенку, — так называемый десмоид. Название этой своеобразной опухоли является собирательным. В него входят опухоли, состоящие из соединительной ткани и исходящие из фасций, апоневрозов, сухожильных перемычек и мышц брюшной стенки.
Десмоид обычно наблюдается у женщин в периоде активной половой жизни, чаще всего имеет отношение к беременности, родам и к послеоперационным рубцам, особенно после гинекологических операций. Десмонды чаще всего развиваются в гипогастральной области. Они исходят из переднего листка влагалища прямой мышцы живота, из сухожильной перемычки, из самой мышцы или апоневроза белой линии или из апоневроза косых мышц.
Для возникновения десмоида несомненное значение имеет предшествующая травма брюшной стенки, кровоизлияние и особенно оперативное вмешательство на брюшной стенке и органах брюшной полости.
Отличаются эти опухоли тем, что им свойствен инфильтративный рост и они нередко прорастают всю толщу брюшной стенки вместе с брюшиной. После удаления десмоиды часто рецидивируют и в то же время не дают метастазы.
Десмоид вначале бывает продолговатой (веретенообразной) формы, плотной консистенции и безболезненный, поверхность гладкая. По мере роста он приобретает округлую (яйцеобразную) форму. Достигнув 5-6 см, он начинает расти быстрее. Сначала он бывает подвижным и не сращенным с кожей. Позже он срастается с листком брюшины и даже с внутренними органами. Его считают неинкапсулированной инфильтрирующей фибромой фасциального или апоневротического происхождения. На разрезе он имеет волокнистое строение и нередко содержит узловатые уплотнения или очаги размягчения в виде кист.
Десмоид содержит мало клеточных элементов и представляет картину фибромы. От истинных фибром он отличается отношением к окружающим мышечным элементам, глубоким залеганием в них. Десмоид характеризуется тремя качествами: не имеет капсулы, склонен к инфильтративному росту и не только сдавливает, но и проникает, разрушает мышечную ткань.
Механизм развития десмоидов до настоящего времени полностью не выяснен. Имеется мнение о том, что развитие десмоида зависит от увеличения в нем количества гонадотропных и эстрогенных веществ.
Иногда десмоид наблюдается и у детей, но протекает почти без рецидивов. У взрослых женщин он имеет тенденцию (в 30-40% случаев) к рецидивам. Десмоиды после длительного существования могут перерождаться в саркому.
Диагностика десмоида брюшной стенки не всегда легка. Для поверхностно расположенного десмоида характерна незначительная болезненность, косое расположение, гладкая поверхность и нечеткая отграниченность опухоли от глубоких слоев. Для расположения опухоли позади мышц характерно наличие симптома Бушакура (при напряжении мышц брюшной стенки десмоид становится неподвижным). Диагностике помогает создание искусственного пневмоперитонеума.
Лечение состоит в раннем и широком (радикальном) иссечении опухоли вместе с отходящими от нее фиброзными тяжами в связи с явной тенденцией этого рода опухоли к рецидивированию.
При срастании десмоида с кишкой, мочевым пузырем, маткой требуется их резекция, удаление матки. При необходимости иссечения большого участка мышц и апоневрозов брюшной стенки производят их пластическое замещение.
Результаты оперативного вмешательства зависят как от широты вмешательства, так и от структуры десмоида. Если его строение приближается к фибросаркоме, то прогноз неблагоприятный.
К доброкачественным опухолям зоны пупка относится своеобразное опухолеподобное образование эндометриома (менструирующий трансплантат слизистой оболочки матки). Эта опухоль встречается только у женщин, для нее характерно резкое увеличение в размерах и кровоточивость в связи с менструальным циклом и беременностью, болезненность. Название «эндометриома» эти образования получили в связи с гистологическим строением по типу эндометрия полости матки.
Различают врожденную и приобретенную эндометриому. Последняя возникает после операции на матке. Эндометриома представляет собой застойно-кровянистого цвета мясистый узелок (0,5-1,5-2,0 см), расположенный в толще пупочного кольца или в рубце.
При менструации он набухает, кровоточит и даже изъязвляется. Иногда может наступить его озлокачествление.
Диагноз эндометриомы можно поставить легко, если помнить о возможности данного заболевания и учесть, что в большинстве случаев оно развивается после произведенной операции, чаще гинекологической. Особенно ценные для диагностики данные можно получить, тщательно собирая анамнез, указывающий на появление или усиление болей и увеличение размеров опухолевидного образования в период менструаций. Окончательно диагноз подтверждается ГИ.
Лечение. Производят радикальное иссечение опухоли вместе с пупком (омфалэктомия), а по возможности удаляют всю зону plica vesicoumbilucalis, так как в ней могут остаться элементы эндометриомы.
Злокачественные опухоли брюшной стенки встречаются относительно редко и большей частью бывают вторичными (метастазы рака в область пупка).
Чаще всего подвергаются озлокачествлению пигментные пятна с развитием злокачественных меланом и меланосарком. Особенно проявляют склонность к таким превращениям ворсинчатые пигментные пятна и те пятна, которые недавно стали более пигментированными и начали быстро увеличиваться.
Встречаются также саркомы, развивающиеся из соединительнотканных образований, и рак кожи.
Лечение оперативное. Особенно быстро следует удалить те пятна, у которых наблюдается малейшее усиление пигментации или роста. Следует учитывать то, что простое иссечение их может лишь спровоцировать усиление дальнейшего роста и метастазирования. Более надежной считается электрокоагуляция с последующей лучевой терапией.
Особенно злокачественными считают те саркомы брюшной стенки, которые развиваются из пигментных пятен. Однако любое вмешательств при них не дает желаемого эффекта.
Крайне редко возникает первичный рак кожи вне зоны пупка. Это обычно бывает в виде ракового перерождения хронического рубца или рака кожи на месте хронического воздействия химического или термического раздражителя. Вторичный рак кожи брюшной стенки является следствием метастаза рака или прорастания рака в кожу из глубины. Рак кожи брюшной стенки чаше всего наблюдается в коже пупка.
Из злокачественных опухолей зоны пупка наиболее часто наблюдается первичная и вторичная карцинома. Последняя является признаком (следствием) метастаза рака желудка, который распространяется по круглой связке печени.
Лечение первичного рака пупка возможно в его ранней стадии. При этом иссекают пупок (омфалэктомия) и проводят лучевую терапию. Исход рака пупка почти всегда неблагоприятный. При метастатическом раке пупка проводят симптоматическое лечение.
Злокачественные опухоли глубоких тканей брюшной стенки могут быть в виде первичной фибросаркомы и вторичного метастаза рака. Иссечение и последующая лучевая терапия дают мало утешительных результатов.

