Плацентарная недостаточность при беременности причины лечение
Содержание:
Плацентарная недостаточность (ПН) – это синдром, развивающийся во время беременности на фоне нарушенной плацентарной трансфузии от матери к плоду, как следствие ее органической (морфологической) и функциональной неполноценности. Это одно из состояний, при котором причины и последствия клинически тесно связаны.
Причинами могут быть различные гинекологические заболевания, экстрагенитальная патология, осложненная беременность. Последствиями – гибель плода, гипоксия, синдром задержки развития плода (СЗРП).
Диагноз ставят с помощью УЗИ, допплерометрии, КТГ (кардиотокографии). Лечение проводится в стационаре с учетом причин ПН. Назначаются препараты, улучшающие плацентарный кровоток, уменьшающие гипоксию плода, при необходимости назначают досрочное родоразрешение.
Оглавление
- Плацентарная недостаточность – что это такое
- Почему возникает ПН
- Что такое маточно-плацентарная недостаточность
- Классификация и характеристика плацентарной недостаточности
Плацентарная недостаточность – что это такое
Плацентарная недостаточность при беременности – это симптомокомплекс органических и функциональных изменений плаценты, протекающих на фоне срыва компенсаторных механизмов, обеспечивающих ее нормальную функцию.
Плацента – это временный орган, развивающийся только во время беременности, осуществляющий связь между плодом и организмом матери. Благодаря сложной системе кровообращения плод через плаценту получает из материнского организма кислород, питательные вещества, обеспечивается иммунной защитой.
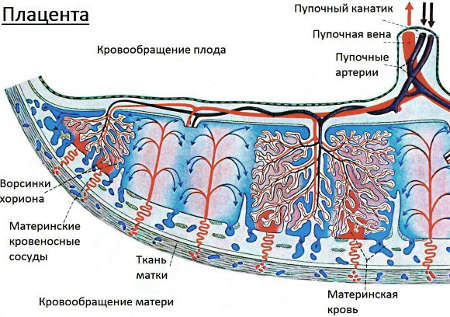
Через плаценту удаляются продукты метаболизма плода и углекислый газ. Это значит, что только неразрывная связь с материнским организмом обеспечивает рост, внутриутробное развитие и жизнеспособность малыша.
Прерывание или нарушение этой связи способно привести к задержке развития плода, нарушению функций его центральной нервной системы, иммунной и эндокринной систем, грозит его внутриутробной гибелью.
В клинике выделяют 2 вида ПН:
- первичная – возникает в 1 триместре (до 12 недели) беременности в результате нарушений в эмбриогенезе;
- вторичная ПН – возникает при уже развитой плаценте , как результат нарушений, возникших в ходе беременности.
Лечение синдрома в основном зависит от вызвавших его причин и направлено на коррекцию изменений, вызванных гипоксией, улучшение плацентарной трансфузии.
Почему возникает ПН
Многочисленные причины плацентарной недостаточности могут быть условно поделены на четыре основных группы:
- Причины, обусловленные акушерским анамнезом беременной женщины (самопроизвольные выкидыши, невынашивание беременности, перинатальная смертность, осложнения во время предыдущих беременностей).
- Причины, связанные с особенностями текущей беременности (хламидийная инфекция, гестозы, несовместимость плода и матери по резус-фактору, многоплодие, аномальное расположение или прикрепление плаценты).
- Причины, связанные с соматической патологией у беременной (заболевания сердечно-сосудистой системы — ССС, эндокринологическая патология, нефрологическая и урологическая патология, заболевания органов кроветворения).
- Причины, связанные с социально-бытовыми факторами (возраст беременной, употребление ею наркотиков, алкоголя, курение, пониженное питание, физические перегрузки).

Что такое маточно-плацентарная недостаточность
Во время беременности взаимосвязь матери и плода осуществляется через плаценту. Роль плаценты связана с тем, что через нее осуществляется метаболизм плода. Кроме того, плацента является биологическим фильтром, не пропускающим в кровь нерожденного ребенка многие патогенные химические вещества. Но все эти важные функции плацента может выполнить при условии нормального кровотока в ней.
Поэтому можно сказать, что маточно-плацентарная недостаточность – нарушение кровоснабжения системы плод-мать из-за плохо сформированной или нарушенной сосудистой системы временного органа.
В зависимости от причины и тяжести состояния А.Н. Стрижаков выделяет 4 степени плацентарной недостаточности, которые определяют врачебную тактику и лечение.
Классификация и характеристика плацентарной недостаточности
| Степени недостаточности плацентарного кровообращения | Характеристика степеней недостаточности плацентарного кровообращения |
| 1 A степень | Нарушения в системе маточных и спиральных артерий при сохраненном кровоснабжении плода |
| 1 B степень | Нарушение в системе кровоснабжения плода при нормальном кровоснабжении плаценты со стороны матери |
| 2 степень | Тотальное нарушение кровоснабжения в системе мать-плод, однако, не достигающее опасных значений. |
| 3 степень | Опасное нарушение плацентарного кровообращения, грозящее гибелью плода. |
Важно! Лечение каждой представленной в таблице степеней зависит от тяжести и причины, вызвавшей плацентарную недостаточность.
Хроническая плацентарная недостаточность – что это такое
Хроническая плацентарная недостаточность – это длительно существующее нарушение кровообращения плаценты, сопровождающееся дистрофическими изменениями, протекающее на фоне недостаточности компенсаторных механизмов. Основой патогенеза этой патологии является хроническое нарушение кровообращения в системе мать-плод.
Причины хронической плацентарной недостаточности:
- поздние гестозы;
- перенашивание беременности (свыше 36-37 недель);
- изосерологическая несовместимость;
- анемия беременных;
- экстрагенитальные заболевания.
Хроническая декомпенсированная плацентарная недостаточность
Декомпенсированная плацентарная недостаточность – это наиболее тяжелая форма хронической плацентарной недостаточности. Причиной этого состояния является нарушения в системе компенсации, дальнейшее развитие беременности становится либо невозможным, либо весьма затруднительным. Нарушения со стороны плода проявляются тяжелой гипоксией, синдромом задержки развития, весьма вероятна гибель плода. Беременность протекает тяжело. Консервативное лечение в стадии декомпенсации не эффективно, показано срочное хирургическое родоразрешение.
Хроническая субкомпенсированная плацентарная недостаточность
Субкомпенсированная маточно-плацентарная недостаточность возникает в случаях, когда защитно-приспособительные механизмы истощились не до конца, они даже могут обеспечивать нормальную жизнедеятельность плода, при отсутствии нагрузок на плацентарный комплекс.
Однако в случаях физических и психических нагрузок, особенно в родах при схватках и потугах, проявляется значительное увеличение сосудистого сопротивления в плаценте. Резко повышается уровень лактата, появляется гиперкапния (состояние, вызванное избыточным содержанием углекислого газа в крови), гипоксия, ацидемия плода.
Для ребенка последствия могут быть представлены:
- недостаточностью ССС;
- дыхательной недостаточностью;
- нарушением деятельности ЦНС.
Острая плацентарная недостаточность
Острая плацентарная недостаточность возникает вследствие обширных плацентарных инфарктов и отслойки нормально расположенной плаценты. Причинами ОПН могут быть:
- поздние гестозы;
- экстрагенитальная патология (сахарный диабет, болезни ССС, заболевания почек);
- интоксикации;
- травмы;
- многоплодие;
- многоводие;
- короткая пуповина;
- стремительные роды.
ОПН развивается в течение нескольких часов и требует срочной врачебной помощи, в противном случае ситуация может иметь самые негативные последствия и закончиться гибелью не только плода, но и женщины.
Лечение зависит от степени выраженности ОПН.
При легкой степени во время беременности назначают:
- постельный режим;
- постоянное наблюдение за состоянием плода и женщины;
- медикаментозную терапию;
- при необходимости переливание крови.
При среднетяжелой форме острой плацентарной недостаточности, врачебная тактика определяется акушерской ситуацией. При удовлетворительном состоянии матери и плода проводят амниотомию и быстро заканчивают роды без применения родостимулирующих средств.
При тяжелой форме острой недостаточности плаценты в интересах женщины, несмотря на состояние плода, проводится кесарево сечение.
Что означает риск плацентарной недостаточности
Выявить ПН в стадии компенсации, которая еще не отразилась на состоянии плода, крайне трудно. Верифицировать эту патологию часто можно только после родов по изменениям в плаценте. Поэтому так важно определить среди беременных группу риска развития этой патологии.
Риск плацентарной недостаточности при беременности определяется рядом причин, неблагоприятно влияющих на плацентарную систему.
- Высокая степень риска отмечается у женщин с гестозом, развивающимся на фоне экстрагенитальной патологии (сочетанный гестоз).
- Средняя степень риска – это группа женщин, имеющие аборты в анамнезе, вынашивающие многоплодную беременность, имеющие гинекологическую патологию.
- Низкая степень риска, определяется возрастом женщин (до 18 лет и старше 35 лет).
Плацентарная недостаточность при беременности: симптомы
Со стороны женщины начальные формы патологии могут себя никак не проявлять.
Симптомы плацентарной недостаточности зависят от выраженности патологии.
При более тяжелых формах может возникнуть симптомы гестоза и признаки угрозы выкидыша или преждевременных родов:
- боли в животе;
- кровяные выделения из половых органов.
На фоне нарушенного плацентарного кровотока может активизироваться условно патогенная флора – возникает клиника кольпита. Это опасное осложнение может привести к внутриутробному инфицированию плода.
Со стороны плода, симптомы проявляется снижением количества двигательных актов, тахикардией, сменяющейся брадикардией.
Эти симптомы, хотя и являются неспецифическими, — повод для обследования женщины на патологию со стороны плаценты.
Как ставится диагноз ПН
Для диагностики плацентарной недостаточности используют три основных метода:
- Ультразвуковая диагностика
- УЗИ плода позволяет определить его основные размеры и сопоставить их с нормальными показателями для срока гестации;
- при УЗИ оценивается двигательная активность плода;
- высчитывается количество околоплодных вод;
- измеряется толщина плаценты, степень зрелости;
- определяют состояние пуповины.
- Кардиотокография (КТГ) – этот метод позволяет оценить:
- показатели деятельности ССС плода;
- двигательную активность плода;
- активность маточных сокращений.
- Допплерометрическое исследование дает информацию о состоянии кровообращения в системе мать-плод:
- выявляет степень тяжести ПН (маточно-плацентарная недостаточность 1 а, 1 б, 2 и 3 степени тяжести);
- дает возможность заподозрить генные патологии плода.
При любом подозрении на плацентарную недостаточность все эти обследования проводятся в обязательном порядке.
Лечение ПН при беременности
Лечение плацентарной недостаточности при беременности проводится в основном в стационарах, исключение может быть только для компенсированных форм, требующих только лечения таблетированными препаратами и динамического амбулаторного наблюдения.

Лечение в основном патогенетическое, направленное на предотвращение развития различных, иногда тяжелых осложнений.
При фетоплацентарной недостаточности разрешены к применению следующие группы препаратов:
- вазодилататоры с миотропным действием (Курантил), улучшающие плацентарное кровообращение, уменьшающие гипоксию плода, предотвращающие развитие дистрофических и дегенеративных изменений плаценты;
- препараты, усиливающие метаболизм (Актовегин);
- медикаменты, снижающие сократительную активность миометрия (Гинипрал, Но-шпа) и уменьшающие возможность выкидыша;
- препараты, нормализующие реологические характеристики крови (Трентал, Аспирин);
- препараты, уменьшающие психоэмоциональную нагрузку (назначают пустырник, валериану, глицин).
Необходимо помнить, что плацентарная недостаточность – это тяжелая патология, лечение которой требует больших знаний, поэтому самолечение или лечение народными средствами без одобрения и наблюдения врача, могут привести к самым тяжелым результатам.
Современные методы лечения плацентарной недостаточности в Европе
Лечение ПН во всем мире примерно одинаковое, основано на патогенетических принципах. Принципиально новых методик, к сожалению, просто не существует. Все методы лечения, рекламируемые зарубежными фирмами, доступны и российским гражданам. И не только в клиниках Москвы, но и стационарах на уровне областных центров.
В последнее время в акушерстве при лечении плацентарной недостаточности стал широко применяться плазмаферез, он обладает детоксикационным эффектом, улучшает показатели тканевого дыхания, стимулирует эндокринологическую активность. Интерес представляет методика сочетания плазмафереза и медицинского озона.
Важным является включение в комплекс лечения ПН карбогенотерапии по разработанной методике, так как у беременных, получавших этот вид лечения, отмечалось достоверное улучшение кровотока в системе мать-плод, что способствует рождению детей с улучшенными морфофункциональными характеристиками по сравнению с контрольной группой.
Последствия ПН для ребенка
Плацентарная недостаточность может иметь следующие последствия для ребенка:
- антенатальная гибель плода;
- самопроизвольное прерывание беременности;
- родоразрешение на сроке 22- 37 полных недель;
- кислородное голодание плода;
- СЗРП.
Однако при своевременном и правильном лечении есть возможность избежать всех этих страшных осложнений.
Профилактика ПН при беременности
Профилактика плацентарной недостаточности – это очень простые рекомендации:
- своевременно выявлять и лечить заболевания, передающиеся половым путем (еще на этапе планирования беременности);
- не употреблять алкоголь, наркотики, отказаться от курения;
- регулярно и рационально питаться;
- не допускать физических перегрузок и стрессовых ситуаций;
- ночной сон должен быть полноценным, не менее 8 часов;
- принимать витамины.
Профилактика любых осложнений, которые могут возникать на фоне гестации, всегда начинаются на этапе прегравидарной подготовки. Предупредить заболевание проще, чем лечить. Но даже если состоятельность плацентарного кровообращения нарушена, при условии соблюдения врачебных рекомендаций, есть шанс выносить и родить малыша, без тяжелых последствий.
Актуальное видео
Плацентарная недостаточность — что важно знать

Плацента — временный орган, формирующийся только во время беременности и выполняющий функции снабжения плода всем необходимым для здорового развития. Плацентарной недостаточностью называют нарушение ее строения и функций. Другими совами, это расстройство кровотока в системе плод-плацента-мать. Оно в тяжелых случаях может привести даже к гибели ребенка. Итак, узнаем о причинах, терапии и последствиях плацентарной недостаточности.
Почему она возникает
Причины возникновения патологии делят на эндогенные (действующие изнутри организма) и экзогенные (воздействующие снаружи). Последние — это загазованность воздуха, радиоактивное облучение, стрессы, неполноценное питание, профессиональные вредности, использование агрессивной бытовой химии. Негативно влиять на состояние плаценты могут и чрезмерные физические нагрузки будущей мамы. К экзогенным факторам плацентарной недостаточности относятся вредные привычки, прежде всего, курение будущей матери, употребление спиртных напитков, увлечение крепким кофе.
Что касается экзогенных факторов, то к таковым относят возраст будущих рожениц старше 35 и моложе 18; многочисленные роды и аборты; опухоли яичников; рождение в анамнезе гипотрофичных детей; привычное невынашивание; воспалительные процессы половых органов.
Практика показывает, что очень часто причиной плацентарной недостаточности являются соматические заболевания матери. Речь идет о сахарном диабете, гипертонии, пороке сердца, болезнях крови и почек. В группе риска находятся и женщины с врожденными патологиями репродуктивных органов, например, двурогой или седловидной маткой.
Лечение плацентарной недостаточности
Главной задачей терапии является сохранение беременности и своевременное родоразрешение.
Госпитализируют в обязательном порядке женщин с острой формой плацентарной недостаточности, задержкой развития плода по результатам УЗИ и допплерографии. Им нужно полноценно отдыхать, рационально питаться, много времени проводить на свежем воздухе.
От того, как работает плацента, зависит как рост, так и развитие плода. Плацентарная недостаточность при беременности диагностируется у 3 – 4% здоровых беременных, а при имеющейся патологии в 24 – 46% случаев. Плацентарная недостаточность по праву является главной причиной перинатальных потерь (внутриутробная гибель плода, самопроизвольное прерывание беременности) и определяет группу высокого риска по течению, как беременности, так и родов, а также развития патологий у ребенка.
О плаценте
Плацентой называют временный орган, который формируется исключительно во время беременности (с 16 недель) и выполняющий ряд важнейших функций, необходимых для успешного развития и роста будущего ребенка. В первую очередь, плацента осуществляет газообмен – из крови матери через маточно-плацентарно-плодовую систему к будущему малышу доставляется кислород, и, напротив, углекислый газ поступает из кровеносной системы плода в кровоток женщины.
Также плацента участвует в доставке питательных веществ плоду, которые необходимы для его роста. Помимо этого, плацента играет роль эндокринного органа во время гестации и синтезирует ряд гормонов, без которых физиологическое течение беременности было бы невозможно (прогестерон, плацентарный лактоген, эстрогены, ХГЧ и прочие).
Но не стоит забывать, что плацента легко пропускает вредные вещества (никотин, алкоголь, лекарственные препараты), которые неблагоприятно воздействуют на плод.
Что такое фетоплацентарная недостаточность
Плацентарной недостаточностью (синоним – фетоплацентарная недостаточность) называется сложный симптомокомплекс, который обусловлен морфологическими и функциональными изменениями в плаценте (то есть нарушаются ее функции и строение).
Фетоплацентарная недостаточность плода есть ни что иное, как расстройство кровотока в системе мать-плацента-плод. В случае значительных и прогрессирующих данных нарушений плацентарная недостаточность ведет к задержке развития плода, а в особо тяжелых случаях выступает причиной его внутриутробной гипоксии и даже гибели.
Классификация
Плацентарную недостаточность классифицируют по нескольким признакам:
В зависимости от момента и механизма развития:
- первичная , которая диагностируется до 16 недель гестации и обусловлена нарушением процесса имплантации и/или плацентации;
- вторичная , которая возникла уже при имеющейся сформированной плаценте, то есть после 16 недель под действием внешних факторов, оказывающих влияние на плод и плаценту;
В зависимости от клинического течения:
- острая , как правило, связанная либо с отслойкой плаценты нормально или низко локализованной плаценты, обычно развивается в родах, но может случиться в любом сроке гестации;
- хроническая плацентарная недостаточность встречается в любые сроки вынашивания и подразделяется на компенсированную, когда имеются нарушения метаболизма в плаценте, но нет расстройств кровообращения в системах мать-плацента и плод-плацента, что подтверждается данными допплерометрического исследования, и декомпенсированную плацентарную недостаточность, о которой говорят при прогрессировании патологического процесса в системе плод-плацента-мать (подтверждено допплером).
В свою очередь, декомпенсированная форма патологии подразделяется на несколько степеней плацентарной недостаточности (см. также степень зрелости плаценты):
- 1а степень , когда имеется нарушение кровотока только лишь в маточно-плацентарном круге;
- 1б степень , когда имеет место нарушение кровообращения только в плодово-плацентарном круге;
- 2 степень – нарушение кровообращение произошло в обоих кругах, но они не превосходят критические значения;
- 3 степень – состояние, угрожающее жизни плода, так как уровень расстройств в плодово-плацентарном круге достиг критической границы.
Кроме того, известно, что в 60% и более случаев плацентарная недостаточность приводит к возникновению внутриутробной задержке развития малыша, поэтому ее делят на:
- фетоплацентарную недостаточность с ВЗРП;
- фетоплацентарную недостаточность задержка развития плода не выявляется.
Причины
Причины плацентарной недостаточности плода весьма разнообразны и условно их можно поделить на 2 группы:
- эндогенные , то есть действующие изнутри организма (например, генетические и гормональные факторы, или недостаточность ферментов децидуальной оболочки либо бактериальные и/или вирусные инфекции);
- экзогенные – составляют большее число факторов, воздействующих на плодово-плацентарный кровоток «снаружи».
Итак, выделяют 5 основных групп причин, приводящих к развитию данного патологического состояния:
Социально-бытовые и/или природные обстоятельства
В эту группу факторов входят как воздействие неблагоприятных внешних моментов (радиоактивное облучение, загазованность, электромагнитное излучение), которое может оказать влияние на половые клетки еще до беременности, так и неполноценное питание, стрессовые ситуации, профессиональные вредности, чрезмерные физические нагрузки, и использование бытовой химии. Кроме того, к социальным факторам можно отнести курение, злоупотребление спиртных напитков, наркотиков, чрезмерное увлечение крепким кофе или чаем.
Осложненное течение периода гестации
В первую очередь стоит упомянуть гестоз, который в 32% случаев ведет к развитию плацентарной недостаточности и угрозу прерывания беременности (50 – 77%). Также способствовать возникновению описываемого патологического процесса может перенашивание беременности или беременность не одним плодом, предлежание плаценты и антифосфолипидный синдром, резус-конфликтная беременность и мочеполовые инфекции, возраст женщины (старше 35 и моложе 18 лет).
Патология репродуктивной системы в настоящее время или в анамнезе
В эту группу факторов входят опухоли матки и яичников, нарушения менструального цикла, многочисленные роды, и, особенно, аборты, смерть плода во время беременности или рождение гипотрофичных детей в анамнезе, привычное невынашивание и преждевременные роды, бесплодие и воспалительные процессы половых органов.
Хронические экстрагенитальные заболевания женщины
В 25 – 45% случаев плацентарная недостаточность обусловлена хроническими соматическими заболеваниями матер:
- эндокринные болезни: сахарный диабет, заболевания щитовидки
- сердечно-сосудистая патология: пороки сердца, гипертония и гипотония
- болезни легких, крови, почек и прочие.
Врожденные или наследственные заболевания, как матери, так и плода
В данную группу входят пороки формирования половых органов (седловидная матки, внутриматочная перегородка, двурогая матка), наследственные заболевания плода.
Следует учитывать, что в развитии данного патологического синдрома часто виновен не один фактор, а их совокупность.
Клиническая картина
Клинические проявления плацентарной недостаточности зависят от ее формы. В случае развития хронической компенсированной плацентарной недостаточности характерных симптомов заболевания нет, а диагноз устанавливается лишь по данным УЗИ и допплерографии.
Если имеет место острая либо хроническая декомпенсированная недостаточность плаценты, то появляются явные клинические признаки, в первую очередь те, которые свидетельствуют о развитии внутриутробной гипоксии плода.
- Сначала беременная ощущает частые и беспорядочные шевеления плода, а врач отмечает учащение его сердцебиения (тахикардию).
- В дальнейшем, при отсутствии лечения шевеления становятся реже (в норме, после 28 недель гестации будущая мать должна чувствовать не менее 10 движений будущего малыша в сутки), присоединяется брадикардия (урежение сердцебиения).
Как правило, фетоплацентарную недостаточность сопровождает гестоз и угроза прерывания беременности, что является не только причиной ее возникновения, но и следствием (нарушается выработка гормонов плацентой).
- В первом триместре угроза прерывания может закончиться выкидышем или замершей беременностью.
- В более поздние сроки вследствие перманентной угрозы прерывания беременность нередко завершается преждевременными родами,
- В третьем триместре из-за нарушенной гормонопродуцирующей функции плаценты возможно перенашивание беременности, что усугубляет гипоксию плода.
Кроме того, расстройство эндокринной функции плаценты ведет к развитию недостаточности эпителия влагалища, что создает благоприятные условия для активизации условно-патогенной влагалищной микрофлоры и развития кольпитов. Воспалительные процессы во влагалище способствуют инфицированию плодных оболочек, что чревато возникновением хориоамнионита и внутриутробного инфицирования малыша.
Помимо сбоя гормональной функции плаценты фетоплацентарная недостаточность вызывает патологию и выделительной функции, вследствие чего развивается маловодие, а в некоторых случаях (гемолитическая болезнь плода либо сахарный диабет матери) многоводие.
Но наиболее характерным проявлением декомпенсированной плацентарной недостаточности выступает задержка развития плода, чему способствует прогрессирующая гипоксия. Клинически задержка развития будущего ребенка устанавливается по данным наружного акушерского исследования (измерение размеров живота).
Такие показатели, как высота стояния маточного дна и окружность живота отстают от текущего срока беременности. Форму внутриутробной задержки развития будущего ребенка устанавливают по УЗИ.
- Для симметричной формы характерно пропорциональное отставание веса и длины плода, то есть все показатели в той или иной степени снижены.
- Свидетельством асимметричной формы задержки развития выступает непропорциональное отставание плода в развитии, то есть длина тела малыша в пределах нормы, но масса его снижена за счет уменьшения окружностей грудной клетки и живота (вследствие уменьшения подкожной жировой клетчатки и отставанием в росте паренхиматозных органов: легких, печени и других).
Диагностика
Диагностика фетоплацентарной недостаточности начинается со сбора анамнеза и жалоб. Уточняется характер менструального цикла, наличие беременностей в прошлом и их исход, перенесенные и имеющиеся экстрагенитальные заболевания. Затем проводится общий и наружный и внутренний акушерский осмотры, во время которых измеряется масса тела и рост женщины, окружность живота и высота стояния маточного дна, оценивается тонус матки и состояние шейки (незрелая, созревающая или зрелая). Кроме того, при внутреннем гинекологическом осмотре врач оценивает влагалищные бели, наличие/отсутствие кровянистых выделений и берет мазок на влагалищную микрофлору. При необходимости назначаются анализы на скрытые половые инфекции методом ПЦР.
Из лабораторных методов исследования имеют значение:
- кровь на свертываемость;
- ОАК и ОАМ;
- биохимия крови (общий белок, щелочная фосфатаза, глюкоза, печеночные ферменты);
- плацентарный лактоген и окситоциназа;
- моча для определения количества выделяемого эстриола.
Последние 2 анализа необходимы для оценки гормонопродуцирующей функции плаценты.
Ведущее место в диагностике описываемого патологического синдрома занимают инструментальные методы исследования:
УЗИ матки и плода
При проведении УЗИ оцениваются размеры будущего ребенка (окружность головы, живота и грудной клетки, длина конечностей), которые сравнивают с нормальными значениями для данного срока гестации, что необходимо для подтверждения наличия задержки развития плода. Также тщательно оценивают анатомические структуры плода на предмет врожденных аномалий развития. Кроме того, оценивается плацента, ее толщина и расположение, отношение к внутреннему зеву и к патологическим структурам (узлам миомы и послеоперационному рубцу). Истончение или утолщение плаценты, а также наличие в ней патологических изменений (кальцинаты, инфаркты, кисты и прочие) свидетельствуют о наличии ее недостаточности. Во время УЗ-сканирования важно оценить степень зрелости плаценты: 
- нулевая – однородная плацента с ровной «материнской» поверхностью (хорионическая пластина);
- первая – однородная плацента с небольшими эхогенными участками, «материнская» поверхность извилистая;
- вторая – эхогенные участки становятся более обширными, извилины «материнской» поверхности идут вглубь плаценты, но не достигают базального слоя;
- третья – проникновение извилин «материнской» поверхности до базального слоя, которые образуют круги, а сама плацента приобретает выраженное дольчатое строение.
Если определяется 3 степень зрелости на сроках гестации менее 38 недель, говорят о преждевременном старении или созревании плаценты, что также подтверждает ее недостаточность. Также определяется количество околоплодных вод (высчитывается индекс амниотической жидкости) и наличие/отсутствие мало- или многоводия (доказательство нарушения выделительной функции плаценты).
Допплерография
Главное место в диагностике описываемого патологического синдрома отводится допплерографии (оценка кровотока в системе мать-плацента-плод), которую проводят во 2 и 3 триместрах (после 18 недель). Доплерография считается безопасным и высокоинформативным методом, а кровоток оценивается в пуповинных и маточных сосудах, а также в сосудах головного мозга плода.
КТГ плода
Также для подтверждения плацентарной недостаточности применяется КТГ (кардиотокография) плода – оценка частоты сердечных сокращений, реакция сердцебиения плода на внешние раздражители и маточные сокращения, а также на движения самого плода. КТГ проводят с 32 недель гестации, а в некоторых случаях и с 28. При внутриутробном страдании плода (гипоксии) на КТГ определяется тахикардия или брадикардия, а также аритмия сердечного ритма.
Лечение ФПН
При развитии фетоплацентарной недостаточности основной задачей лечения является пролонгирование беременности и адекватное и своевременное родоразрешение. Обязательной госпитализации подлежат беременные с декомпенсированной и острой формой плацентарной недостаточности, с выявленной задержкой развития плода и при диагностировании нарушений функционального состояния плода по результатам КТГ, УЗИ и допплерографии.
- Беременным рекомендуется полноценный сон (не меньше 8 часов в сутки) и здоровое рациональное питание. Не менее необходимы и прогулки на свежем воздухе. Также необходимо отказаться от вредных привычек.
- Для нормализации кровотока в системе плацента-плод назначаются препараты, улучшающие тканевой обмен веществ (актовегин внутривенно капельно на 5% глюкозе, затем в таблетках, аскорбиновая кислота, токоферол, троксевазин), реокорректоры (реополиглюкин, реосорбилакт, инфукол), спазмолитики и токолитики (но-шпа, гинипрал, сернокислая магнезия, магне-В6).
- Показано введение эуфиллина, глюкозо-новокаиновой смеси путем внутривенных инфузий.
- Для улучшения реологических свойств крови назначаются антиагреганты (курантил, трентал) и антикоагулянты (фраксипарин, клексан – низкомолекулярные гепарины), которые «разжижают» кровь, улучшают плацентарно-плодовый кровоток и предотвращают развитие патологический образований в плаценте.
- Показано введение лекарственных средств, улучшающих кровообращение в головном мозге (ноотропил, пирацетам) и блокаторов кальциевых каналов (коринфар) для снижения тонуса матки.
- С целью нормализации метаболизма в плаценте показан прием гормональных препаратов (утрожестан, дюфастон), витаминов (фолиевая кислота, кокарбоксилаза, АТФ) и препаратов железа, особенно при выявлении анемии (сорбифер, тардиферон, см. препараты железа при анемии).
- Для восстановления газообмена в плодово-плацентарной системе назначаются оксигенотерапия увлажненным кислородом и антигипоксанты (цитохром С, кавинтон, милдронат). Также показан прием седативных препаратов для снятия возбудимости головного мозга (пустырник, валериана, глицин).
Терапия плацентарной недостаточности в условиях стационара должна продолжаться не менее 4 недель с последующим амбулаторным лечением. Весь курс занимает 6 – 8 недель. Эффективность лечения оценивается при помощи КТГ, УЗ-сканирования плода и плаценты и допплерографии.
Ведение родов
Родоразрешение через естественные родовые пути проводится при наличии благоприятной акушерской ситуации, зрелой шейке матки и компенсированной плацентарной недостаточности. Роды рекомендуется вести с обезболиванием (эпидуральная анестезия). При возникновении слабости родовых сил стимуляцию проводят простагландинами, а во втором периоде накладывают акушерские щипцы или проводится вакуум-экстракция плода.
Досрочное родоразрешение (до 37 недель) показано в случае отсутствия положительной динамики по данным УЗИ (фетометрические показатели плода) и допплерографии после 10 дней терапии, а также при диагностированной гипотрофии плода. Если шейка матки незрелая, диагностирована задержка развития плода с расстройствами его функционального состояния, а также отягощенный акушерский анамнез, возраст 30 лет и старше, проводится кесарево сечение.
Последствия ФПН
Беременность, протекающая на фоне плацентарной недостаточности, как правило, приводит к развитию следующих осложнений:
- отслойка плаценты
- перенашивание беременности;
- высокий риск внутриутробной смерти плода
- задержка развития или гипотрофия плода и рождение маловесного ребенка;
- интранатальная гипоксия плода, ведущая к нарушению мозгового кровообращения у новорожденного;
- дыхательная патология (пневмония и пневмопатии);
- расстройства неврологического статуса;
- кишечные расстройства;
- склонность к простудным заболеваниям;
- пороки развития плода.
