Понрп при беременности что это
Содержание:
Содержание
Преждевременная отслойка нормально расположенной плаценты (ПОНРП) — это отслойка плаценты во время беременности или в первом и во втором периодах родов. В зависимости от площади выделяют частичную и полную её отслойку. При частичной отслойке плаценты от маточной стенки отслаивается часть её, при полной — вся плацента. Частичная ПОНРП может быть краевой, когда отслаивается край плаценты, или центральной — соответственно центральная часть. Отслоение плаценты может быть прогрессирующим и непрогрессирующим.
Причины ПОНРП [ править | править код ]
Первая группа [ править | править код ]
Факторы, приводящие к развитию данного осложнения:
- Длительный гестоз
- Пороки сердца
- Сахарный диабет
- Несовместимость матери и плода по резус-фактору или по группе крови
- Системная красная волчанка
- Антифосфолипидный синдром
- Перенесенные операции на матке
- Пороки развития матки
- Переношенная беременность
Вторая группа [ править | править код ]
Факторы, приводящие к преждевременной отслойке плаценты на фоне уже имеющихся нарушений:
- Перерастяжение стенок матки из-за многоводия
- Многоплодная беременность
- Крупный плод
- Травматическое повреждение плаценты
- Нарушение синхронности в сокращении матки
Все эти факторы приводят к нарушению связи между плацентой и стенкой матки, разрыву сосудов с формированием ретроплацентарной гематомы.
Симптомы ПОНРП [ править | править код ]
При отслойке небольшого участка плаценты может образоваться ретроплацентарная гематома. В этом случае сосуды матки тромбируются и прогрессирование отслойки плаценты прекратится. В ряде случаев кровь пропитывает маточную стенку при значительной отслойке плаценты и большом размере ретроплацентарной гематомы. В этих случаях сократительная деятельность миометрия нарушается. Если происходит краевая отслойка плаценты, то кровь проходит между плодными оболочками и маточной стенкой, тогда наблюдаются симптомы наружного кровотечения, так как кровь изливается во влагалище. Кровь из половых путей сразу после отслойки плаценты алая. Темный цвет свидетельствует о промежутке времени, прошедшем с момента отслойки до начала кровотечения. Преждевременная отслойка плаценты может быть легкой и тяжелой формы.
Лёгкая форма [ править | править код ]
При лёгкой форме преждевременной отслойки плаценты имеется небольшое кровянистое отделяемое из влагалища, тонус матки неизменен, но отмечается небольшое напряжение, состояние женщины — удовлетворительное, сердцебиение плода — в норме.
Тяжёлая форма [ править | править код ]
При тяжелой форме преждевременной отслойки плаценты отмечаются боли с выраженным кровотечением. В случае скопления крови между стенкой плаценты и маткой кровотечение может отсутствовать, в этом месте образуется ретроплацентарная гематома, возникает локальная болезненная припухлость с нарастанием боли и распространением на все отделы матки. Локальная болезненность может быть невыраженной в случаях расположения плаценты на задней стенки матки, а также при наружном кровотечении. При этом отмечаются следующие признаки: тахикардия и тахипноэ, артериальная гипотония, влажность и бледность кожных покровов, слабость, головокружение, вздутие живота. Отмечают напряжение и болезненность матки. Матка приобретает асимметричную форму.
С началом развития отслойки плаценты нарастают признаки гипоксии плода. Гибель плода может наступить в результате нарастания ретроплацентарной гематомы до 500 мл, а также увеличения площади отслойки плаценты.
Клиническая картина [ править | править код ]
Наблюдается резко болезненное выпячивание матки над гематомой, наружного кровотечения нет. Кровь может отслаивать оболочки плодного пузыря до зева. При этом кровь будет изливаться наружу. При наличии ретроплацентарной гематомы кровь пропитывает стенку матки, просачиваясь через мышечные слои до серозного покрова, такая матка получила название матка Кувелера. Данное осложнение ведёт к развитию ДВС-синдрома.
Диагностика преждевременной отслойки плаценты [ править | править код ]
Диагностика ПОНРП основана на клинических проявлениях. К ним относятся наличие кровянистых выделений из влагалища на фоне повышенного тонуса матки, изменение формы матки, ранние признаки гипоксии плода. При постановке диагноза учитывают жалобы беременной пациентки, данные анамнеза, клинического течения, а также результаты объективного, инструментального и лабораторного исследования, в частности УЗИ, которое дает возможность определить объём и границы ретроплацентарной гематомы.
Роды при преждевременной отслойке плаценты [ править | править код ]
Экстренное проведение кесарева сечения показано в случаях прогрессирования отслойки плаценты. Вскрытие плодного пузыря противопоказано при отсутствии родовой деятельности, так как в результате снижения внутриматочного давления преждевременная отслойка плаценты может увеличиться. Родоразрешение через естественные родовые пути возможно при легкой форме преждевременной отслойки плаценты, в случае головного предлежания плода, при зрелой шейке матки, соответствии головки плода тазу матери и при условии нормальной родовой деятельности. При родоразрешении естественным путем нужен строгий мониторинг — контроль над состоянием плода и сократительной активностью матки. Вскрытие плодного пузыря производят при развившейся регулярной родовой деятельности. Стимуляция родовой деятельности при преждевременной отслойке плаценты недопустима. После рождения плода необходимо сразу приступить к ручному отделению плаценты и выделению последа, после чего производят осмотр с помощью зеркал шейки матки и стенок влагалища на наличие повреждений и их устранение.
Профилактические мероприятия [ править | править код ]
Всех беременных женщин необходимо обследовать для выявления возможных факторов, приводящих к преждевременному отслоению нормально расположенной плаценты. В случае выявления факторов риска пациенткам проводят лечение. Особое внимание уделяют беременным с гестозом. При отсутствии эффекта от проведенной терапии необходимо госпитализировать в родильный дом. Беременные подлежат обязательной госпитализации при сроке в 38 недель.
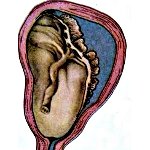
Преждевременная отслойка плаценты – раннее отделение плаценты от стенок матки, произошедшее до рождения плода. Классическими проявлениями преждевременной отслойки плаценты служат боль, кровотечение, напряжение мышц матки, нарушения со стороны плода. Преждевременная отслойка плаценты диагностируется, основываясь на жалобах беременной, данных влагалищного исследования, УЗИ. Лечение преждевременной отслойки плаценты заключается в проведении токолитической, спазмолитической, кровоостанавливающей, противоанемической терапии; в ряде случаев ставится вопрос об оперативном родоразрешении.
Общие сведения
Преждевременная отслойка плаценты является серьезным осложнением, ставящим под угрозу жизнь матери и плода и требует проведения неотложных врачебных мероприятий. В акушерстве и гинекологии различают преждевременную отслойку нормально расположенной плаценты при ее локализации в верхних отделах матки, на стенках тела или дна, и отслойку предлежащей плаценты, расположенной в области маточного зева. Преждевременная отслойка плаценты может развиться, как в течение беременности, так и в процессе родов. Частота данной патологии встречается в 0,4-1,4% всех беременностей.
В процессе беременности на плаценту оказывают давление, с одной стороны, мышцы матки, с другой — плодное яйцо и околоплодная жидкость. В норме эти силы уравновешиваются значительной эластичностью плацентарной ткани ввиду ее губчатого строения и меньшей способностью к сокращению участка матки, к которому прикреплена плацента. Эти механизмы при нормальной беременности исключают развитие преждевременной отслойки плаценты.
Причины преждевременной отслойки плаценты
Современные взгляды на этиологию преждевременной отслойки плаценты в качестве ведущего фактора выделяют развитие васкулопатии – сосудистых изменений, нарушающих маточно-плацентарное кровообращение. Сосудистые нарушения могут возникать при наличии у беременной соматических заболеваний (пиелонефрита, гипертонической болезни, ожирения, сахарного диабета), токсикозов (гестоза) и др.
Васкулопатии характеризуются повышенной проницаемостью, хрупкостью и ломкостью капилляров, множественными инфарктами и тромбозами в ткани плаценты. Нарушение контакта плаценты и стенки матки сопровождается скоплением крови между стенкой матки и плацентой с образованием ретроплацентарной (позадиплацентарной) гематомы, еще более усугубляющей отслойку плаценты.
Существует теория, что развитие преждевременной отслойки плаценты является следствием хронически протекающей маточно-плацентарной недостаточности, причины которой кроются в воспалительных, дегенеративных и других патологических процессах матки и плаценты. Такие изменения встречаются при хронических эндометритах, эндоцервицитах, миоме матки, анатомических аномалиях матки, переношенной беременности.
В качестве факторов риска преждевременной отслойки плаценты также выделяют травмы живота, многоплодие, многоводие, короткую пуповину, многочисленные роды или прерывания беременности, запоздалое вскрытие плодного пузыря, анемию, вредные привычки, аутоиммунные заболевания (СКВ). В редких случаях преждевременная отслойка плаценты развивается в ответ на введение каких-либо препаратов (белковых растворов, донорской крови).
Варианты преждевременной отслойки плаценты
По площади отторгнутого участка различают частичную и полную тотальную преждевременную отслойку плаценты. Тотальная (полная) отслойка сопровождается гибелью ребенка ввиду прекращения газообмена между организмами матери и плода.
Частичная отслойка плаценты происходит на ограниченном участке и может иметь прогрессирующее или непрогрессирующее течение. При непрогрессирующем характере преждевременной отслойки плаценты наступает тромбирование сосудов матки и дальнейшее отделение плаценты приостанавливается. Последующий ход беременности и родов при этом не нарушается. В случае прогрессирующей отслойки гематома нарастает, отделение плаценты продолжается, что приводит к патологическому течению беременности и родов.
По локализации зоны отделения плацентарной ткани выделяют краевую (периферическую) и центральную преждевременную отслойку плаценты. В случае преждевременной отслойки центральной части плаценты наружное кровотечение может отсутствовать; отслаивание краевой части обычно сопровождается вытеканием крови из половых путей. При отсутствии наружного кровотечения кровь пропитывает толщу миометрия, что приводит к повреждению нервно-мышечного аппарата матки, потере ее возбудимости и сократительной способности. В тяжелых случаях кровь может проникать в околоплодные воды и брюшную полость.
Симптомы преждевременной отслойки плаценты
Признаки преждевременной отслойки плаценты включают кровотечение, боль и напряжение в матке, гипоксию и нарушения сердечной деятельности со стороны плода. Кровотечение при преждевременной отслойке плаценты может быть наружным, внутренним и смешанным (внутренне-наружным) с выделением алой или темной крови в зависимости от давности отслоения. Величину кровопотери при внутреннем или внутренне-наружном кровотечении определить затруднительно, поэтому в практике ориентируются на объем наружной кровопотери и состояние беременной (показатели пульса, давления, Hb и пр.).
Напряженность матки и боли в животе при преждевременной отслойке плаценты присутствуют практически всегда. Боль может быть тупой, приступообразной, с иррадиацией в лоно, бедро или поясницу, локальной либо разлитой. При пальпации гинеколог определяет, что матка напряжена и имеет плотную консистенцию. Степень внутриутробного страдания плода при преждевременной отслойке плаценты обусловлена площадью отелившегося участка плацентарной ткани. При отслойке более 1/4 площади плаценты плод начинает испытывать гипоксию, при отслойке 1/3 – гипоксию тяжелой степени; при отторжении свыше 1/3-1/2 поверхности плаценты наступает внутриутробная гибель плода.
По тяжести клинических проявлений различают легкую, среднетяжелую и тяжелую формы преждевременной отслойки плаценты. Легкая степень преждевременной отслойки плаценты может не проявляться отчетливыми симптомами и часто обнаруживается при плановом УЗИ или при осмотре плаценты после родов. Среднетяжелая форма патологии характеризуется болями в животе и незначительными выделениями крови и сгустков из половых путей. Пальпаторно определяется несколько напряженная матка, локальная умеренная болезненность. При аускультации плода выслушиваются нарушения со стороны сердечной деятельности, свидетельствующие о гипоксии различной степени.
При тяжелой форме преждевременной отслойки плаценты наблюдаются внезапные интенсивные распирающие боли в животе, резкая слабость, головокружение, иногда – обморочные состояния, бледность кожи, тахикардия, гипотония. Из половых путей выделяется умеренное количество темной крови. Отмечается резкое напряжение и асимметрия матки: на одной ее стороне пальпируется болезненное выпячивание. Сердцебиение плода аускультативно не определяется.
Диагностика преждевременной отслойки плаценты
При развернутых проявлениях преждевременной отслойки плаценты диагностика незатруднительна. При этом учитывается наличие болевого синдрома, кровотечения, нарушений гемодинамики, гипоксических страданий плода. Проведение гинекологического исследования выявляет гипертонус матки, ее локальную или разлитую болезненность, асимметрию.
В процессе УЗИ устанавливается локализация плаценты, величина участка отслойки. При допплерографии маточно-плацентарного кровотока выявляются нарушения трансплацентарной гемодинамики. Степень гипоксии плода устанавливается с помощью кардиотокографии плода или фонокардиографии. Легкая степень преждевременной отслойки может быть обнаружена при осмотре уже родившейся плаценты по характерному небольшому вдавлению на ее поверхности, заполненному темными кровяными сгустками.
Лечение преждевременной отслойки плаценты
Тактика при преждевременной отслойке плаценты зависит от времени развития патологии (беременность, роды), выраженности кровотечения, состояния беременной и плода. Беременные с признаками преждевременной отслойки плаценты госпитализируются в акушерское отделение стационара.
При частичной непрогрессирующей отслойке на сроке до 36 нед. назначается постельный режим, спазмолитическая, токолитическая, кровоостанавливающая, антианемическая терапия. Лечение проводится под контролем коагулограммы, динамического УЗИ и допплерографии. При указаниях на прогрессирование преждевременной отслойки плаценты возникает необходимость в досрочном родоразрешении. При готовности родовых путей (укорочении, размягчении шейки матки, проходимости цервикального канала) производится амниотомия; роды могут вестись естественным путем с тщательным кардиомониторингом.
При среднетяжелой и тяжелой преждевременной отслойке плаценты выбор делается в пользу оперативного родоразрешения. При тяжелой степени отслойки кесарево сечение выполняется независимо от срока гестации и жизнеспособности плода. После извлечения плода и отделения плаценты удаляются сгустки, осматриваются стенки матки, уточняется состояние миометрия. При выраженных изменениях матки показана гистерэктомия.
Независимо от способа родоразрешения проводится восстановление кровопотери, противошоковая терапия, коррекция анемии и нарушений свертываемости крови с помощью инфузионной и трансфузионной терапии. Для профилактики послеродовых кровотечений назначаются утеротонические препараты (окситоцин, простагландины, метилэргометрин).
Прогноз и профилактика преждевременной отслойки плаценты
Легкая форма непрогрессирующей преждевременной отслойки плаценты прогностически наиболее благоприятна. При более тяжелом течении возникает опасность для беременной и плода. В тяжелых случаях может наступить внутриутробная гибель плода. Основная угроза для женщины состоит в развитии геморрагического шока с ДВС-синдромом.
Профилактика преждевременной отслойки плаценты заключается в своевременной терапии общесоматической и гинекологической патологии женщин, планирующих беременность; лечении позднего токсикоза, динамическом отслеживании маточно-плацентарного кровотока на всех этапах ведения беременности.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
24-25 октября, Казахстан, Нур-Султан
Новое место проведения! Территория Астана-ЭКСПО, павильон С3.5
Получить бесплатный билет

Международная выставка по здравоохранению
24-25 октября, Казахстан, Нур-Султан
Новое место проведения! Территория Астана-ЭКСПО, павильон С3.5
Получить бесплатный билет
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «27» декабря 2017 года
Протокол № 36
Преждевременная отслойка нормально расположенной плаценты — это частичное или полное отделение нормально расположенной плаценты от стенок матки, которое происходит до рождения плода во время беременности или родов в сроке 20 недель и более [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| О45 | Преждевременная отслойка нормально расположенной плаценты |
| О45.0 | Преждевременная отслойка нормально расположенной плаценты с нарушением свертываемости |
| О45.8 | Другая преждевременная отслойка нормально расположенной плаценты |
| О45.9 | Преждевременная отслойка неуточненная |
Дата пересмотра протокола: 2013 год (пересмотр 2017 г).
Сокращения, используемые в протоколе:
| ПОНРП | – | преждевременная отслойка нормально расположенной плаценты |
| АГ | – | артериальная гипертензия |
| КС | – | кесарево сечение |
| ВОП | – | врач общей практики |
| ПМСП | — | первичная медико санитарная помощь |
| КТГ | — | Кардиотокограмма |
| АФС | — | Антифосфолипидный синдром |
| УЗИ | — | Ультразвуковое исследование |
| ЧСС | — | Частота сердечных сокращений |
| РКИ | — | Рандомизированное контролируемое испытание. |
Пользователи протокола: акушеры-гинекологи, акушерки, ВОП.
Категория пациентов: беременные, роженицы.
Шкала уровня доказательности:
Таблица 1 Шкала уровня доказательности:
| Классификация силы рекомендаций | |
| Уровень доказательности | Описание |
| I | Доказательства, полученные по крайней мере из одного качественного рандомизированного контролируемого испытания. |
| II-1 | Доказательства, полученные, из хорошо спланированного контролируемого исследования без рандомизации. |
| II-2 | Доказательства, полученные, из хорошо спланированного когортного исследования или исследования типа «случай –контроль», одно- или многоцентрового. |
| II-3 | Доказательства, полученные из нескольких серий случаев с наличием вмешательства и без вмешательства. |
| Степень рекомендаций | |
| Класс А | требует по крайней мере одного мета-анализа, систематического обзора или РКИ, или доказательства расценены как хорошие и непосредственно применимые для целевой популяции. |
| Класс В | требует доказательств, полученных из хорошо проведенных клинических испытаний, непосредственно применимых для целевой популяции и демонстрирует полную согласованность результатов; или доказательства экстраполированы из мета-анализа, систематического обзора и РКИ. |
| Класс С | требует доказательств, полученных из отчетов экспертных комиссий, или мнений и/или клинического опыта авторитетных лиц, указывает на недостаток клинических исследований хорошего качества. |
| Класс D | экспертное мнение без критической оценки, или основанное на клиническом опыте илилабораторных исследованиях. |
17-19 октября, Алматы, "Атакент"
200 компаний-участников, семинары и мастер-классы, скидки, розыгрыш призов
Получить пригласительный билет

17-19 октября, Алматы, "Атакент"
200 компаний-участников, семинары и мастер-классы, скидки, розыгрыш призов
Получить пригласительный билет
Классификация
Выделяют три типа кровотечения при ПОНРП:
· наружное кровотечение – отслаивается край плаценты и кровь вытекает наружу из половых путей.
· скрытое кровотечение – ретроплацентарное, кровь скапливается между плацентой и стенкой матки, часто с выраженной экстравазацией и имбибицией в миометрий, кровотечения из половых путей при этом нет.
· смешанное кровотечение – часть крови вытекает наружу из половых путей, а часть остается ретроплацентарно.
Клиническая классификация ПОНРП
Легкая степень (40% случаев):
· объем кровопотери из половых путей не более 100 мл при образовании ретроплацентарной гематомы наружное кровотечение отсутствует;
· тонус матки слегка повышен;
· ЧСС плода в пределах нормы;
· состояние беременной женщины или роженицы удовлетворительное;
· основные физиологические параметры и показатели свертывающей системы в норме (АД, пульс, ЧДД, гемоглобин, тромбоциты, гематокрит, фибриноген, МНО, АЧТВ)
Средняя степень (45% случаев):
· Объем кровопотери из половых путей 100 — 500 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует
· тонус матки повышен. Возможна болезненность матки при пальпации.
· отмечаются аномалии сердечного ритма плода (тахикардия, брадикардия), иногда отсутствие сердцебиения плода.
· у беременной отмечается тахикардия, ортостатическая гипотония и низкое артериальное и пульсовое давление.
· возможно снижение уровня фибриногена, тромбоцитов, гемоглобина, гематокрита, изменение МНО, АЧТВ.
Тяжелая степень (15% случаев)
· объем кровопотери более 500 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует
· матка резко напряжена, болезненная при пальпации.
· антенатальная гибель плода
· у беременной развивается геморрагический шок.
· присоединяется ДВС- синдром.
Факторы риска ПОНРП
· Артериальная гипертензия до и во время беременности;
· Насильственные действия в отношении беременной, падения, травмы
· Курение, употребление наркотиков
· Экстрагенитальная патология (гломерулонеарит, тяжелая анемия) и эндокринопатии (сахарный диабет);
· Аутоиммунные состояния (АФС, системная красная волчанка);
· Генетические дефекты гемостаза, предрасполагающие к тромбозам;
· Короткая пуповина, предлежание плаценты;
· Быстрая декомпрессия перерастянутой матки (при многоплодии, многоводии);
· Многорожавшие, кесарево сечение в анамнезе;
· ПОНРП в анамнезе;
· Внутриутробные инфекции;
· Аномалии развития и опухоли матки;
· Юный или старший (>40 лет) возраст первородящих;
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
· кровотечение из половых путей;
· боли в животе;
· напряжение и болезненность матки.
Сбор анамнеза: Расспросить не было ли травм, характер кровотечения, сопровождается ли кровотечение болью, были ли кровотечения ранее и выяснить возможные факторы риска ПОНРП.
Физикальное обследование:
При объективном осмотре и обследовании отмечается:
· болезненность и напряжение матки (преимущественно в тяжелых случаях);
· увеличение матки в динамике при формировании ретроплацентарной гематомы;
· может быть окрашивание околоплодных вод кровью;
· возможны признаки геморрагического шока;
· признаки нарушения ритма сердечной деятельности плода (тахикардия, брадикардия);
· ПОНРП может спровоцировать начало родов.
Кровотечение из половых путей наблюдается в 80% случаев, в 20% формируется ретроплацентарная гематома. Боль, чаще внезапная, носит постоянный характер, локализуется внизу живота и в пояснице.
Инструментальные методы исследования:
· УЗИ – информативность УЗИ 25% (УД — II-2). [1,2]
УЗИ необходимо проводить для установления жизнеспособности и наличия сердцебиения плода, если жизнеспособность плода невозможно определить с помощью аускультации наружным методом. Отсутствие ретроплацентарной гематомы на УЗИ не исключает отслойку плаценты.
NB! Диагноз отслойки плаценты является в большой степени клиническим диагнозом. Кесарево сечение не должно откладываться для проведения УЗИ, если имеются клинические признаки нестабильного состояния матери и плода. [D]
NB! По возможности, КТГ может быть выполнен тогда, когда знания о состоянии плода будет влиять на сроки и способ родоразрешения.
Лабораторные исследования:
· общий анализ крови (гемоглобин, гематокрит, тромбоциты);
· общий анализ мочи;
· определение группы крови и Резус-фактора .
NB! тест Клейгауэра Бетке проводится у женщин с резус-отрицательной кровью для измерения фетоматеринского кровотечения, с целью рассчитать требуемую дозу антирезусного иммуноглобулина (anti-DIg). [D]
NB! анализ свертывающей системы, печеночные пробы, почечные показатели, электролиты, проба на перекрестную совместимость проводят при сильном, массивном кровотечении.
NB! при незначительном (легкая степень) кровотечении необходимо провести общий анализ крови. Нет показаний для взятия коагулограммы, только если количество тромбоцитов не отклонено от нормы.
Показания для консультации специалистов: консультация узких специалистов по показаниям или при наличии сопутствующих патологий.
Дифференциальный диагноз
Диагностический алгоритм дифференциальной диагностики при ПОНРП
Таблица – 2. Дифференциальный диагноз ПОНРП.
| Симптомы | ПОРНП | Предлежание плаценты | Предлежание сосудов пуповины | Ложные схватки | Опухоль шейки матки |
| Болевой синдром | От незначительной до резкой боли | Отсутствует | отсутствует | Схваткообразная боль | отсутствует |
| Кровотечение | Могут отсутствовать при скрытой форме ПОНРП в 20% | От незначительных до обильных | Внезапное после амниотомии или излития околоплодных вод | Отсутствуют | От незначительных до обильных |
| Тонус матки | Постоянный гипертонус | Нет | Нет | Между схватками расслабляется | Нет |
| Гемодинамика | Страдает | Не страдает | Не страдает | Не страдает | Не страдает |
| Состояние плода | При прогрессировании ПОНРП до антенатальной гибели плода | удовлетворительное | Прогрессивно ухудшается | удовлетворительное | Удовлетворительное |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Во время консультирования беременных женщин с кровотечением из половых путей при подозрении или установленной ПОНРП в условиях ПМСП вагинальное исследование не проводится. Беременная срочно транспортируется в стационар третьего уровня регионализации перинатальной помощи.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика ведения беременности при ПОНРП зависит от следующих показателей: величина кровопотери; состояние беременной и плода; срок гестации; состояние гемостаза. На уровне приемного отделения показано проведение первичного осмотра с оценкой жизненно важных функции. При необходимости начало реанимационных мероприятий и поиск причины кровотечения или шока.
Если состояние беременной и плода удовлетворительное, нет выраженного наружного или внутреннего кровотечения (небольшая непрогрессирующая ретроплацентарная гематома по данным УЗИ), анемии при сроке гестации до 34– 36 недель при постоянном наблюдении за состоянием плода (допплерометрия, КТГ) возможна выжидательная тактика. Профилактика РДС плода смотрите протокол «Преждевременные роды». Родоразрешение через естественные родовые пути возможно при следующих условиях:
· степень тяжести отслойки плаценты — легкая степень;
· кровопотеря менее 250 мл;
· не прогрессирующая ретроплацентарная гематома по данным УЗИ;
· отсутствие признаков нарушения жизнедеятельности плода (УЗИ, доплерография матки и плода, КТГ);
· отсутствие лабораторных и клинических признаков коагулопатии.
При наличии данных условий показана ранняя амниотомия, мониторинг состояния плода (постоянная КТГ) и роженицы (лист наблюдений с мониторингом АД, пульса, ЧДД, диуреза, выделений из половых путей) в течение родового акта. Влагалищные родоразрешающие операции (наложение акушерских щипцов, вакуум — экстракция плода) во втором периоде родов проводится по акушерским показаниям и/или по показаниям со стороны матери. После родоразрешения профилактика кровотечения проводится по общепринятой схеме активного ведения третьего периода родов. Если диагностируется антенатальная гибель плода, при условии удовлетворительного состояния матери и отсутствия изменений в лабораторных показателях, вагинальное родоразрешение является более предпочтительным. [С]
Если кровотечение от легкого до умеренного (состояние матери стабильное), дальнейшие действия будут зависеть от состояния внутриутробного плода. Если частота сердечных сокращений плода патологическая (меньше 100 или больше 180 ударов в минуту, патологическая КТГ) показано срочное вагинальное родоразрешение при наличии условий для быстрого родоразрешения или кесарево сечение, если вагинальное родоразрешение произвести невозможно.
При наличии клиники средней, тяжелой степени ПОНРП и отсутствии условий для быстрого родоразрешения через естественные родовые пути показано кесарево сечение.
Тактика при обнаружении матки Кювелера во время лапаротомии (багровый или синюшный цвет матки в результате пропитывания кровью из ретроплацентарной гематомы):
· если в динамике наблюдения и проведения хирургического гемостаза (при наличии показаний) матка хорошо сокращается, вопрос сохранения матки решается консилиумом врачей.
· При атонии, не поддающейся терапии утеротониками, отсутствии эффекта от хирургического гемостаза (гемостатические швы по B-Lynch, матрасные или другой модификации, перевязки маточных, яичниковых, а затем внутренних подвздошных артерий) при продолжающемся кровотечении производят гистерэктомию.
Медикаментозное лечение: нет
Немедикаментозное лечение при наличии легкого кровотечения:
Режим: II.
Диета: персонализированная.
Оценка состояния беременной (лист наблюдения с мониторингом АД, пульса, ЧДД, Т, диуреза, выделений из половых путей) и внутриутробного плода (лист наблюдения с мониторингом аускультации плода, КТГ 2 раза в сутки).
Хирургическое вмешательство:
Кесарево сечение (смотрите клинический протокол по кесареву сечению);
Дальнейшее ведение
В послеоперационном/послеродовом периоде профилактика кровотечения и тромбозов в соответствии с рисками (смотрите клинический протокол по тромбоэмболическим осложнениям в акушерстве).
Профилактические мероприятия в группе риска по развитию ПОНРП:
• прием аспирина с целью снижения риска развития преэклампсии (протокол «Артериальная гипертензия у беременных»).
• отказ от курения, приема наркотиков;
• соблюдение интергенетического интервала после операции кесарева сечения более 1 года.
Индикаторы эффективности лечения:
• частота гистерэктомий при ПОНРП;
• удельный вес консервативного родоразрешения при ПОНРП;
• перинатальная и материнская смертность.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
• кровотечение из половых путей после 20 недели беременности;
• нарастающие боли внизу живота при повышенном тонусе матки, изменение качества шевелений плода вплоть до отсутствия.
Госпитализация в учреждения третьего уровня регионализации перинатальной помощи.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Royal College of Obstetricians and Gynaecologists Antepartum Haemorrhage. Green–top. Guideline No. 63 November 2011. 2) Клиническое руководство по кесареву сечению. Национальный центр сотрудничества по охране здоровья женщин и детей. Руководство RCOG, 2011г. 3) Оперативное акушерство Манро Керра. Томас Ф. Баскетт, Эндрю А.Калдер, Сабаратнам Арулкумаран и другие. 2010г. 4) Акушерство. Справочник Калифорнийского университета 1999г. 5) Centre for Maternal and Child Enquiries (CMACE). Saving Mothers’ Lives: reviewing maternal deaths to make motherhood safer: 2006–08. The Eighth Report on Confidential Enquiries into Maternal Deaths in the United Kingdom. BJOG 2011; 118 (Suppl. 1):1–203 6) McGEOWN P (2000): Practice Recommendations for Obstetric emergencies. British Journal of Midwifery Vol.9 No.2 71-73 7) Comprehensive Textbook of Postpartum Hemorrhage An Essential Clinical Reference for Effective Management 2nd Ed. /Edit.: S. Arulkumaran, M. Karoshi, L. G. Keith, A.B. Lalondé, Ch. B-Lynch-The Global Library of Women’s Medicine-Sapiens Publishin-2012-654 р.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Бапаева Гаури Биллахановна – доктор медицинских наук, ассоциированный профессор, руководитель отдела акушерства и гинекологии филиала АО «Национальный научный центр материнства и детства».
2) Сармулдаева Чапен Акановна – кандидат медицинских наук, заместитель главного врача по аудиту ГКП на ПХВ «Центр перинатологии и детской кардиохирургии», г.Алматы.
3) Копобаева Ирина Леонидовна – врач акушер-гинеколог высшей категории, заведующая кафедрой акушерства и гинекологии РГП на ПХВ «Карагандинский государственный медицинский университет».
4) Ан Зоя Николаевна – врач акушер-гинеколог высшей категории, национальный эксперт по ЭПУ г. Астана.
5) Калиева Шолпан Сабатаевна – кандидат медицинских наук, доцент, заведующая кафедрой клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный медицинский университет».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Ион Бологан – Государственный университет медицины и фармакологии им. Николая Тестемицану, доктор медицинских наук, г. Кишинев, Молдова;
2) Kaпрош Христиана – Государственный Университет Медицины и фармации им. Николая Тестемицану, доктор медицинских наук, г. Кишинев, Молдова.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
