После диагностической лапароскопии
Содержание:
Диагностическая лапароскопия – это инвазивный метод исследования органов брюшной полости и малого таза с помощью эндоскопа. Методика позволяет выявить многие заболевания пищеварительного тракта и тазовых органов. По показаниям диагностическая лапароскопия может перейти в лечебную.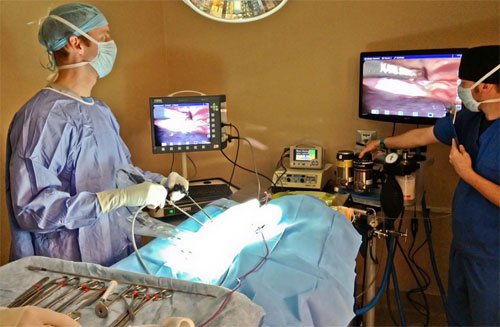
Показания для проведения лапароскопии
Диагностическая лапароскопия применяется в гинекологии, гастроэнтерологии, хирургии и других отраслях медицины. Это инвазивная процедура, предполагающая проникновение в брюшную полость. Лапароскопия не относится к первичным исследованиям и назначается только при наличии предварительного диагноза.
Показания для проведения диагностической лапароскопии:
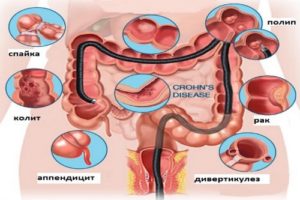 Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на аппендицит, панкреатит и др.
Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на аппендицит, панкреатит и др.- Диагностика подострых и хронических заболеваний органов брюшной полости и таза. В гинекологии лапароскопия проводится для выявления субсерозной миомы матки, патологии яичников и маточных труб, при эндометриозе и для поиска причин бесплодия. Назначается процедура при подозрении на врожденные пороки. В гастроэнтерологии и абдоминальной хирургии лапароскопия служит для поиска причин желтухи, при подозрении на грыжу, перитонит и др.
- Опухоли брюшной полости и таза. Выявление метастазов при подтвержденном раке.
- Закрытая травма живота при отсутствии достоверных симптомов внутреннего кровотечения и перитонита.
- Асцит. При скоплении жидкости в брюшной полости лапароскопия позволяет выяснить причину и взять материал на исследование.
Лапароскопия имеет большое значение в диагностике гинекологической и хирургической патологии. Зачастую только эта процедура позволяет отличить заболевание тазовых органов от процессов, происходящих в брюшной полости.
Лапароскопия – это завершающий этап обследования пациента. Она применяется в том случае, если иные методы не принесли желаемого результата и не позволили выставить точный диагноз.
Подготовка к проведению лапароскопии
 Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.
Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.- Подготовка зоны проведения процедуры. Рекомендовано удаление волос на передней брюшной стенке.
- Очистительная клизма. Проводится вечером накануне операции и в день ее проведения.
- Коррекция рациона. За 3 дня до лапароскопии нужно исключить газообразующие продукты. Вечером накануне операции нельзя есть (после 18.00), но можно пить воду. Утром в день процедуры нельзя есть и пить.
- Медикаментозная подготовка. Список препаратов зависит от показаний к операции. Практикуется назначение седативных (успокоительных) средств накануне процедуры.
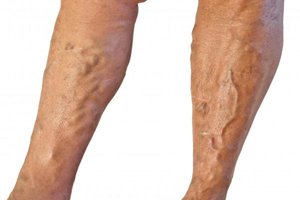 При наличии варикозного расширения вен нижних конечностей пациент должен подготовить компрессионное белье. Эластические чулки надеваются утром в день операции. Такая мера предупреждает развитие тромбозов и тромбоэмболий во время процедуры.
При наличии варикозного расширения вен нижних конечностей пациент должен подготовить компрессионное белье. Эластические чулки надеваются утром в день операции. Такая мера предупреждает развитие тромбозов и тромбоэмболий во время процедуры.
При экстренной лапароскопии подготовка сводится к проведению очистительной клизмы и катетеризации мочевого пузыря.
Техника проведения процедуры
Положение больного: на спине с фиксированными нижними конечностями. Руки расположены на подставках для получения доступа к венам.
- Кожа пациента обрабатывается согласно общим принципам работы с операционным полем.
- Брюшная полость пунктируется троакаром или иглой Вереша. Выбор места прокола зависит от роста и комплекции пациента, наличия рубцов от ранее перенесенных операций.
- В брюшной полости создается пневмоперитонеум. Для этого вводится углекислый газ, аргон или закись азота. Газ поднимает брюшную стенку и расширяет объем полости. Так хирург получает возможность визуально оценить внутренние органы, провести их ревизию и выявить патологию.
- В брюшную полость вводится лапароскоп – металлическая трубка с системой линз. Через лапароскоп врач получает информацию о состоянии органов брюшной полости и таза. К эндоскопу подключается камера и источник света. Это позволяет рассмотреть вывести информацию на экран.
- Введение в брюшную полость инструментов (манипуляторов).
- Проведение необходимых манипуляций на органах брюшной полости и таза. Плановое исследование проводят по секторам справа налево. При экстренной лапароскопии порядок может быть изменен.
- Завершение обследования, извлечение инструмента, удаление газа, ушивание раны.
- Наложение асептической повязки.
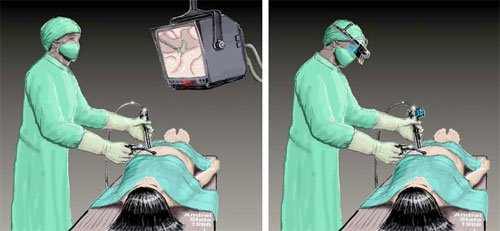
Диагностическая лапароскопия проводится под местной или общей анестезией. Выбор метода зависит от состояния больного и предполагаемой патологии.
Органы брюшной полости, которые видны при лапароскопии:
- большой сальник;
- диафрагма;
- печень и желчный пузырь;
- желудок;
- селезенка;
- петли кишечника.
Для осмотра органов таза больного переводят в положение Тренделенбурга с наклоном стола на 25°. Кишечник при этом смещается вверх, и тазовые органы становятся доступными для осмотра:
Интерпретация результатов проводится врачом. Данные, полученные при лапароскопии, используются для выставления диагноза и определения тактики ведения больного.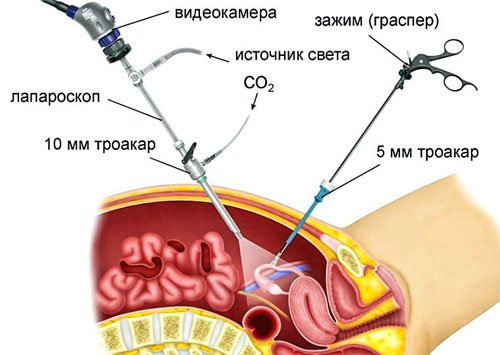
Осложнения процедуры
В ходе лапароскопии и после ее завершения могут возникнуть такие осложнения:
 нежелательные реакции на обезболивающие препараты;
нежелательные реакции на обезболивающие препараты;- связанные с наложением пневмоперитонеума: эмфизема подкожная, брюшной полости и средостения, повреждение сосудов с развитием газовой эмболии;
- перфорация иглой полых органов (чаще страдают петли кишечника);
- повреждение сосудов брюшной полости и таза с кровотечением;
- нарушение работы сердечно-сосудистой системы, ведущие к инфаркту миокарда, инсульту головного мозга.
При развитии тяжелых осложнений проводится лапаротомия – полостная операция. Возникшие состояния устраняются оперативным путем.
Противопоказания
Абсолютным противопоказанием к процедуре является агонизирующее состояние больного. В остальных ситуациях допускается выполнение лапароскопии, но хирург должен взвесить все за и против. В ряде случаев операция утяжеляет состояние пациента.
- Заболевания органов сердечно-сосудистой и дыхательной системы в стадии декомпенсации.
- Острое нарушение мозгового кровообращения.
- Коматозное состояние.
- Тяжелая патология системы гемостаза.
- Почечная и печеночная недостаточность.
- Состояния, при которых недопустимо положение Тренделенбурга – для лапароскопии в гинекологии. Это могут быть последствия травм и сосудистых заболеваний головного мозга.
- Разлитой перитонит.
- Беременность на сроке более 16 недель.
- Выраженный спаечный процесс после перенесенных операций.
- Ожирение III-IV степени. Технически сложно провести лапароскопию при выраженной подкожно-жировой клетчатке.
Не проводится плановая лапароскопия на фоне острого инфекционного заболевания. Процедура выполняется спустя 2 недели после полного выздоровления.
Диагностическая лапароскопия, как ни один другой вид исследования позволяет самым щадящим способом выявить и устранить множество серьезнейших гинекологических заболеваний.

Часто это исследование помогает обнаружить заболевания женской половой сферы на ранней стадии, когда еще возможно полностью излечить заболевание, и когда другие методы диагностики оказываются малоинформативными. При этом удается полностью сохранить женское здоровье.
В чем же заключается метод диагностической лапароскопии, кому он показан, как производится и каковы преимущества?
В чем суть и преимущества диагностической лапароскопии
Под лапароскопией подразумевают небольшое оперативное вмешательство без обычного разреза брюшной стенки. Эта малоинвазивная (малотравматичная) операция производится с помощью специального эндоскопического оборудования с оптической системой.
Лапароскоп представляет собой жесткий эндоскоп, снабженный оптической системой, осветительным прибором и точнейшими хирургическими микроинструментами.
Лапароскоп вводится в брюшную полость через микроразрезы. При операции с его использованием в брюшную полость нагнетается воздух, что улучшает визуализацию органов и их патологий. Изображения всех осматриваемых органов выводятся на экран.
Исследование лапароскопом проводится под внутривенным наркозом. Такая операция позволяет исследовать и непосредственно рассмотреть мельчайшие изъяны органов малого таза.
Метод позволяет поставить точный диагноз и найти оптимальный метод лечения выявленного гинекологического заболевания.
При лапароскопии не производится послойный тканевой разрез, что существенно облегчает ее течение и последующий послеоперационный период.
Плюсы диагностической лапароскопии:
- минимальная кровопотеря;
- короткий период нахождения в стационаре;
- четкая визуализация исследуемых органов;
- исключаются спайки;
- быстрое послеоперационное восстановление (обычно 3-7 суток);
- отсутствие сильных послеоперационных болей;
- минимальные косметические дефекты после вмешательства.

Когда проводят диагностическую лапароскопию
Диагностическая лапароскопия в гинекологии назначается далеко не каждой пациентке. Для подобного вмешательства должны быть особые причины. Чаще всего этот метод диагностики используют, если другие диагностические методы оказались неэффективными при постановке или уточнении диагноза.
Обычно данный вид малоинвазивного вмешательства назначают при:
- подозрении на наличие эктопической (внематочной) беременности;
- подозрении на опухолевидный процесс в области яичников, для выявления стадии данного процесса (для уточнения возможности и объема будущей операции);
- бесплодии неясной этиологии;
- необходимости биопсии при вновь выявленных новообразованиях яичника или поликистозе;
- уточнении расположения и характера аномалий половой сферы;
- опущении или выпадении половых органов;
- диагностике трубной непроходимости при бесплодии (если другие щадящие диагностические методы оказались малоэффективными);
- проведении стерилизации;
- выяснении причин хронических тазовых болей (особенно при эндометриозе);
- контроле за целостностью маточной стенки при операциях по ее иссечению (при гистерорезектоскопии);
- исследовании эффективности лечения воспалений женской половой сферы.
Экстренная диагностика
Помимо плановой, в гинекологии встречается также экстренный (незапланированный) вид лапароскопической диагностики. Этот вид исследования проводят при внезапно возникших ситуациях, угрожающих здоровью или жизни женщины.
Метод экстренной диагностики может быть необходим при:
- Подозрении на развитие острых состояний в малом тазе при уточнении следующих диагнозов:
- перфорации матки;
- перекруте ножки кисты;
- апоплексии, опухолях или некрозе яичника или миоматозного узла;
- разрыве кисты яичника;
- сохраненной трубной беременности или подозрении на начинающийся трубный аборт;
- подозрении на пельвиоперитонит по причине воспалительных, опухолевых или гнойных образований в маточной трубе.
- Симптомах «острого живота» по невыясненным причинах, в т. ч. при подозрении на гинекологические патологии.
- Отсутствии эффекта и нарастании ухудшающего состояния при лечении острых воспалений маточных придатков.
- Утере внутриматочной спирали внутри организма.
Нередко одновременно с диагностикой при лапароскопии удается также провести лечение выявленной патологии. Такой вид лапароскопии является уже лечебным и может проводиться с наложением швов на матку, восстановлением трубной проходимости, рассечением спаек, с экстренным удалением маточных узлов и др.
Удобно, что такие манипуляции производятся одновременно с проведением диагностической лапароскопии.

Противопоказания для диагностической лапароскопии
Относительными считаются такие противопоказания, которые действуют в данный момент, но их возможно преодолеть. Такими противопоказаниями являются ситуации при:
- подозрении на злокачественные новообразования в матке;
- после недавно перенесенных полостных операций;
- общих инфекционных заболеваниях;
- разлитом перитоните;
- ожирении;
- высокой степени истощения организма;
- поливалентной (на несколько компонентов) аллергии;
- сроке беременности свыше 16 недель;
- больших опухолях яичника (более 14 см в диаметре);
- разросшейся маточной миоме (более 16 недель).
Абсолютные противопоказания
- Состояниях шока (в т. ч. нервного) или комы.
- Геморрагический шок после острых патологий (апоплексия яичника, разрыв трубы или кисты и др.).
- Инсульт, инфаркт.
- Хронические патологии сердечно-сосудистой или дыхательной систем в стадии декомпенсации.
- Тяжелые заболевания крови (в т. ч. коагулопатии с не поддающимся коррекции нарушением свертываемости).
- Спаечные процессы тяжелой степени в брюшной полости (после серьезных вмешательств или длительных воспалений).
- Острая почечно-печеночная недостаточность.
- Злокачественные опухоли фаллопиевых труб или яичников.
- Если пациентке противопоказан наклон головного конца операционного стола (после травм или заболеваний головного мозга, при скользящей диафрагмальной грыже или незаращении пищеводного отверстия и др.)
Лапароскопия в целях диагностики не будет эффективной при:
- туберкулезе органов половой сферы;
- запущенном эндометриозе тяжелой формы течения;
- наличие большого количества спаек в брюшинной области;
- гидросальпинксе большого размера.
Нередко, после диагностической лапароскопии пациентам назначается лапаротомия, позволяющая с минимальной травматизацией излечить вновь выявленное заболевание.

Подготовка к лапароскопии
Грамотно проведенные подготовительные мероприятия помогают избежать серьезных осложнений во время и после вмешательства.
Основные этапы подготовки:
- Правильный психологический настрой. Не стоит бояться данной манипуляции, однако надо знать о предстоящих сложностях или возможных болевых ощущениях. В этом помочь женщине может лечащий врач, специально распечатанная «памятка» или грамотная информация из Интернета. Пациентка должна быть в курсе возможных рисков или осложнений от введения лапароскопа. Правильное психологическое восприятие помогает легко переносить саму процедуру и восстановительный период после нее.
- При составлении анамнеза у пациентки обязательно учитываются все перенесенные и имеющиеся заболевания и ее непереносимость отдельных лекарств.
- Подготовительные мероприятия в виде консультации гинеколога и врачей других специальностей (кардиолог, невропатолог, хирург и др.) и необходимых аппаратных исследований: МРТ, УЗИ малого таза, флюорографии (действительна 6 месяцев), электрокардиографии (годна 1 месяц), рентгена и др. При этом могут понадобиться неоднократные исследования или врачебные консультации.
- Проведение лабораторных исследований. При этом за 2 недели до предполагаемой даты манипуляции пациентке назначается ряд анализов: обследование на сифилис, ВИЧ и гепатиты (действуют 3 месяца), влагалищный мазок на флору (действителен 10 дней). Не ранее 10 дней до операции пациентом также обязательно сдаются общий анализ мочи и крови, исследуется кровь на свертываемость и биохимию.
- В это же время обычно в отделении запасается кровь той же группы и резуса, что и у пациентки (на случай неожиданных осложнений во время лапароскопии).
- Проведение подготовительной медикаментозной терапии. Некоторым женщинам в этот период (если протромбиновый индекс завышен) назначаются кроворазжижающие препараты. Нельзя нарушать систематичность приема таких препаратов, так как это может вызвать осложнения при данной манипуляции.
- Важен пункт о соблюдении диеты. Обычно за 2 недели до исследования пациентке советуют перейти на растительно-кисломолочную диету. За 3-4 дня до исследования лапароскопом женщине советуют исключить из рациона блюда, вызывающие вздутие кишечника и чрезмерно нагружающие пищеварительную систему (сдоба, бобовые, копчености, алкоголь, сладости). Параллельно назначается прием устраняющих газообразование лекарств (настой ромашки, таблетки активированного угля).
- За день до исследования пациентке рекомендуется уменьшение порций пищи и жидкости. Также часто назначается очистительная клизма. Эта процедура тем более необходима, так как действие наркоза при лапароскопии часто оказывает расслабляющее действие на кишечник в момент исследования.
- Перед самой операцией больной принимает душ с моющими средствами. При этом также удаляются волосы с паховой области.
- В день операции пациент не должен ничего есть или пить.
Некоторые пациентки считают эндоскопические операции совершенно безопасными. Это во многом так, однако нельзя при этом пренебрегать правильной подготовкой и четко выполнять врачебные назначения.

Схема проведения диагностической лапароскопии
Обычно лапароскопия включает такие этапы:
- Пациенту вводится внутривенный (в редких случаях – местный) наркоз. При этом расчет дозы и выбор препарата производится с учетом возраста, веса и состояния пациентки. Иногда пациентку подключают к аппарату искусственного дыхания, чтобы обеспечить полноту и регулярность вдохов, исключая остановку или нарушение дыхания.
- Врачом производятся микропрокол иглой Вереша (устройством с иглой и стилетом) перед введением лапароскопа. Место прокола зависит от исследуемого органа (в гинекологии – нижняя часть живота).
- С помощью вводимого специального газа надувается живот пациентки. Такой газ не токсичный, не вызывает аллергию и отлично поглощается тканями. В качестве газа для лапароскопии используется обычно аргон, закись азота или углекислый газ. Это необходимо для удобного перемещения инструментов в брюшине.
- После введения газа специалист производит разрез и вводит лапароскоп. Это современный прибор, не позволяющий травмировать внутренние органы. Затем специалист производит несколько отверстий (в районе пупка) для введения микроманипуляторов и видеокамеры. После введения инструментов в брюшную полость камера подключается, что позволяет получать на экране увеличенное изображение исследуемых органов.
- Хирург исследует необходимые органы. Время исследования может занимать от 10 минут до часа. Особое внимание при этом уделяется осмотру спаек, патологических образований, жидкости.
- Если в этом есть необходимость, производят биопсию измененного участка органа и делают забор участка его ткани для гистологического исследования. В ряде случаев также производится пункция кисты и производится забор жидкости из нее для отправки в лабораторию.
- По окончании процедуры обязательна установка дренажа. Это необходимо для свободного выхода патологических жидкостей (кровяных остатков, содержимого гнойников, выделений из ран). Это необходимо для предупреждения перитонита вследствие попадания содержимого с патогенной микрофлорой в брюшную полость.

Альтернативные виды исследований
Для диагностики патологии малого таза у женщин также используют гистероскопию, и трансвагинальную гидролапароскопию. Чем же они характерны?
Гистероскопия подобна диагностической лапароскопии, но прибор для исследования репродуктивных органов при этом вводится через влагалище. Затем необходимые для исследования инструменты вводятся через шейку в маточную полость. Изображение всех органов также передается через видеокамеру на экран монитора.
Эта процедура позволяет осматривать органы малого таза, включая матку и цервикальный канал. Кроме того, гистероскопия не требует подготовки и почти не имеет противопоказаний.
Нередко гистероскопия используется одновременно с диагностической лапроскопией. Это позволяет провести одновременно диагностику патологии и ее необходимое лечение. При гистероскопии также возможно производить небольшие оперативные вмешательства.
Современное исследование под названием «трансвагинальная гидролапароскопия» известно не всем. Этот вид диагностики используется для подробного исследования внутренних репродуктивных органов. При этом через микроразрезы в матку вводится специальный зонд, который позволяет изучить органы половой системы с проведением микрооперации, если это необходимо.
Диагностическая лапароскопия при бесплодии
Нередко женщинам, безуспешно пытающимся стать мамами, после неэффективного лечения, предлагают сделать диагностическую лапароскопию.
Иногда при лапароскопии, врач одновременно производит следующие операции:
- восстановление проходимости маточных труб (иногда это повышает риск внематочных беременностей);
- при внематочной беременности – удаление плодного яйца с сохранением маточных (фаллопиевых) труб с полнотой всех их функций;
- рассечение спаек между внутренними органами, мешающих нормальной детородной функции;
- при эндометриозе – удаление гетеротопии (фрагментов разросшегося эндометрия), что часто позволяет восстановить женскую фертильность.

Возможные осложнения диагностической лапароскопии
Самые частые осложнения диагностической лапароскопии:
- травмы кишечника, репродуктивных органов или органов мочевыделения;
- газовой эмболии;
- внутреннего кровотечения;
- образования грыж;
- нарушений дыхательной или сердечной деятельности;
- повреждений сосудов или органов брюшной полости;
- тромбоза или повреждения сосудов брюшины;
- подкожной эмфиземы (накопления газа в подкожном слое жира).
Обычно осложнения после лапароскопии связаны с неправильной подготовкой к вмешательству, недооценке противопоказаний или низким профессиональным уровнем врача.
Некоторые осложнения проходят самостоятельно, а другие требуют медикаментозного или хирургического воздействия.
Диагностическая лапароскопия — современный и максимально безопасный вид исследования. Диагностическое введение лапароскопа может совершить чудо, выяснив ранее не изученные причины большинства серьезных гинекологических заболеваний.


Восстановление после лапароскопии занимает от 2 до 4 недель – в зависимости от тяжести проводимой манипуляции и развития каких-либо осложнений. Главное — в раннем послеоперационном периоде создать условия для предупреждения образования спаек в малом тазу, особенно, если они были до процедуры.
Особенности восстановления после лапароскопии
Перевязки после операции
Через сколько дней выписывают из больницы?
Особенности питания в восстановительный период
Можно ли принимать душ и через сколько?
Когда можно заниматься спортом или фитнесом?
Упражнения после лапароскопии
Что нельзя делать после проведения лапароскопии?
Электрофорез и физиотерапия в восстановительный период
Зачем ставят дренаж после операции
Месячные после лапароскопии
Планирование беременности после лапароскопии
Комментарии и Отзывы
Особенности восстановления после лапароскопии
После лапароскопии пациенты восстанавливаются быстрее, чем после полостной операции. Малоинвазивная хирургия позволяет отказаться от наркотического обезболивания в постоперационный период и уменьшает риск осложнений.
Пациент должен придерживаться следующих правил:
Возможные неприятные ощущения после операции:
- тошнота и рвота:
- головокружение;
- боль в месте проколов;
- тянущие боли в животе наподобие менструальных;
- сильные боли под ребрами и в ключицах;
- чувство вздутия живота;
- мнимое переполнение мочевого пузыря.
Эти симптомы связаны с общей анестезией и введением газа в брюшную полость и проходят в течение 1-2 дней.
Вставать с постели разрешается спустя 2-3 часа после операции. В дальнейшем больному рекомендуют неспешно ходить, чтобы стимулировать отток газа из брюшины. Но после операции преимущественно следует сидеть или лежать в течение 1-2 дня, поднятие с кровати должно осуществляться аккуратно.
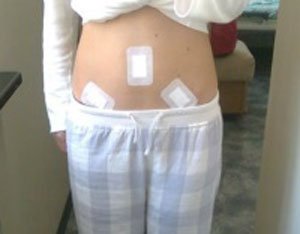
Перевязки после операции
После лапароскопии на проколы накладывают швы и повязки. В больнице каждое утро делают перевязку и смазывают швы «зеленкой». Их снимают на 7-8 день, если их накладывали не саморассасывающимся шовным материалом.
Чтобы сделать постоперационную перевязку в домашних условиях потребуются:
- стерильные перчатки;
- стерильные марлевые салфетки;
- «зеленка»;
- перекись водорода;
- стерильный пинцет;
- пластырь;
- спирт.
Места проколов обрабатывают в таком порядке:
- Надевают стерильные перчатки.
- Аккуратно отклеивают старую повязку.
- Пинцетом берут салфетку.
- Смачивают ее в спирте и бережно протирают ранки, чтобы не травмировать заживающую поверхность.
- Дают высохнуть.
- Если во время обработки есть боль, то на ранки накладывают салфетку с насыщенным солевым раствором и заклеивают пластырем.
- Если боли нет, то ранку мажут «зеленкой».
- Накладывают салфетку.
- Заклеивают пластырем.
О своих ощущениях на второй день после операции рассказывает пациентка российской клиники на канале Kris Tina.
Через сколько дней выписывают из больницы?
Выписываться из стационара можно, как только позволяет самочувствие:
- в некоторых случаях пациент уходит домой сразу после наркоза;
- в среднем в больнице лежат от 1 до 5 суток;
- если операция прошла с осложнениями, то находиться в клинике придется долго — до 10 дней.
После больницы пациент переводится на амбулаторное лечение. Выходить на работу можно через 3-4 дня после выписки из стационара, но больничный лист не закрывают до снятия швов.
Особенности питания в восстановительный период
На следующий день после операции больному можно принимать теплую жидкую пищу:
- постные бульоны (куриный или рыбный);
- морсы из кислых ягод;
- кисели;
- питьевые йогурты и т. д.
Через день после оперативного вмешательства пациенту позволяют более густую еду:
- каши;
- кефир и другие кисломолочные продукты;
- сыр;
- овощи, приготовленные на пару;
- паровые мясные или рыбные котлеты;
- вареные всмятку яйца;
- детское питание в баночках (овощное или мясное);
- нежирные супы.
Через неделю ограничения минимизируются.
Подходит такая постоперационная диета:
- каши на воде;
- супы без пассеровки;
- мясные и рыбные блюда на пару;
- вареные и приготовленные на пару овощи;
- очищенные от кожуры фрукты;
- цельнозерновой подсушенный хлеб;
- травяной чай;
- натуральные фруктовые напитки.
Можно ли принимать душ и через сколько?
До снятия швов мыться под душем врачи не рекомендуют. Если душ необходим, то места проколов закрывают водонепроницаемой повязкой или полиэтиленовой пленкой.
В течение двух месяцев нельзя помыться в ванне и бане. Купаться в открытых водоемах можно не раньше чем через полтора месяца после операции.
Когда можно заниматься спортом или фитнесом?
После операции физические нагрузки следует ограничить ходьбой. К занятиям в спортзале можно приступить через месяц, при этом нужен щадящий режим.
Увеличение нагрузок должно быть плавным: для возвращения к обычному ритму тренировок потребуется 4-5 месяцев.
Рост спортивной активности согласовывается с лечащим врачом и персональным тренером.
Упражнения после лапароскопии
Восстанавливать организм после операции помогает лечебная физкультура. В первые 2-3 дня после процедуры тренироваться нужно лежа.
- дыхательную гимнастику;
- повороты набок;
- переставление ног на кровати (имитация ходьбы).
Интенсивность занятий увеличивается постепенно, при этом:
- главным упражнением после операции является ходьба по ровной поверхности;
- спустя 4-5 дней к ней можно добавить подъемы по лестнице;
- через месяц можно купаться в бассейне;
- в это же время начинают делать зарядку по утрам: разрешены плавные движения без нагрузки на мышцы живота.
Что нельзя делать после проведения лапароскопии?
После проведения лапароскопии для пациента существует ряд ограничений, однако они носят лишь временный характер. Врачи дают пациентам определенные рекомендации, как нужно себя вести в реабилитационном периоде и чем питаться.
Нельзя употреблять в пищу:
- острое;
- соленое;
- копченое;
- жареное;
- бобовые;
- свежий хлеб и сдобу;
- газированные напитки;
- кофе;
- алкоголь.
В течение нескольких недель в зависимости от того, как прошла операция и в каком состоянии находится пациент, недопустимо:
- делать резкие движения;
- бегать;
- ездить на велосипеде (мотоцикле);
- поднимать тяжести.
Нельзя запрещать курить после лапароскопии: из-за отказа от привычки наступает очищение организма от смол и никотина, человек кашляет. При кашле напрягаются мышцы живота и диафрагма, это мешает быстро восстановиться.
О том, что можно делать после лапароскопии, какие действия и почему запрещены, можно узнать из видео от канала «Лайфхаки. Полезные советы».
Электрофорез и физиотерапия в восстановительный период
Физиолечение требуется вследствие гинекологических операций на таких органах:
После лечения непроходимости фаллопиевых труб делают следующие физиопроцедуры:
- компрессы из озокерита или парафина;
- лекарственный электрофорез.
По результатам лечения яичников, удаления миоматозных узлов и разросшегося эндометрия, кроме электрофореза применяют магнитотерапию.
Физиотерапевтические методы используют, чтобы после лапароскопии не образовывались спайки.
После диагностической лапароскопии физио не требуется.
Возможные осложнения
Самое распространенное осложнение — занесение инфекции в место прокола. Тогда назначается терапия антибиотиками, рекомендуют курс иммуностимуляторов.
К негативным последствиям для здоровья приводят следующие осложнения:
- развитие некроза и перитонита при повреждении крупных сосудов в ходе операции;
- внутреннее кровотечение при недостаточном прижигании сосудов;
- занесение инфекции и развитие сепсиса при несоблюдении стерильности;
- образование тромбов;
- развитие сердечной недостаточности;
- аллергия на анестетики или заполняющий брюшную полость диоксид углерода.
В современных клиниках осложнения при операции лапароскопии не превышают 2%.
Зачем ставят дренаж после операции
После операции дренаж нужен для отвода экссудата (сукровицы) и облегчения антисептической обработки. Его снимают через 1-2 дня после операции.
При диагностической лапароскопии дренаж не устанавливают.
Рекомендации специалистов
Рекомендации врачей касаются:
Для успешной реабилитации после лапароскопии медики советуют:
- не сдирать коросты на швах;
- не использовать мази и кремы на местах проколов;
- отказаться от интимной жизни (особенно от незащищенных контактов);
- употреблять простую и здоровую пищу с пониженным содержанием жиров;
- исключить продукты, вызывающие вздутие кишечника;
- принимать витамины;
- соблюдать режим труда и отдыха, не перенапрягаться;
- быть осторожными при купании;
- носить комфортную не сдавливающую одежду;
- отказаться от поездок.
Все изменения режима в период восстановления после лапароскопии согласовывать с лечащим врачом.
Фотогалерея
Месячные после лапароскопии
После лечебной или диагностической лапароскопии бывают мажущие выделения коричневого цвета с кровью или слизью из влагалища. Они могут длиться до двух недель и с медицинской точки зрения считаются нормальным явлением.
Сами месячные наступают в срок, но иногда менструация задерживается на два месяца или сбивается цикл. Доктора не считают это патологией.
Если менструальное кровотечение длительное и сильное, женщине надо обратиться к врачу.
Планирование беременности после лапароскопии
Планировать беременность после лапароскопии можно, как правило, через несколько недель. Срок зависит от того, с какой целью проводилась операция.
Если операцию проводили для диагностики, то зачатие возможно в следующем цикле.
При лапароскопическом лечении ряда заболеваний беременеть рекомендуют в такие сроки:
- после удаления миоматозных узлов — через год;
- после лечения бесплодия — в следующий цикл;
- после цистэктомии кисты яичника — через 2 месяца.
Видео
Подробно о реабилитации после лапароскопии рассказывает врач-гинеколог на канале MedPort. ru
