Причины развития рака шейки матки
Содержание:

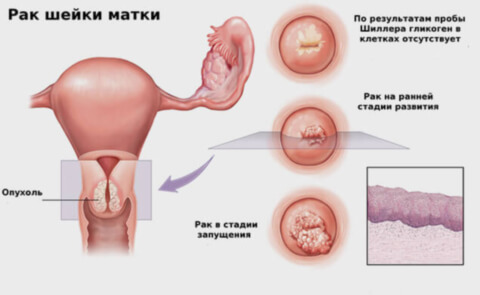
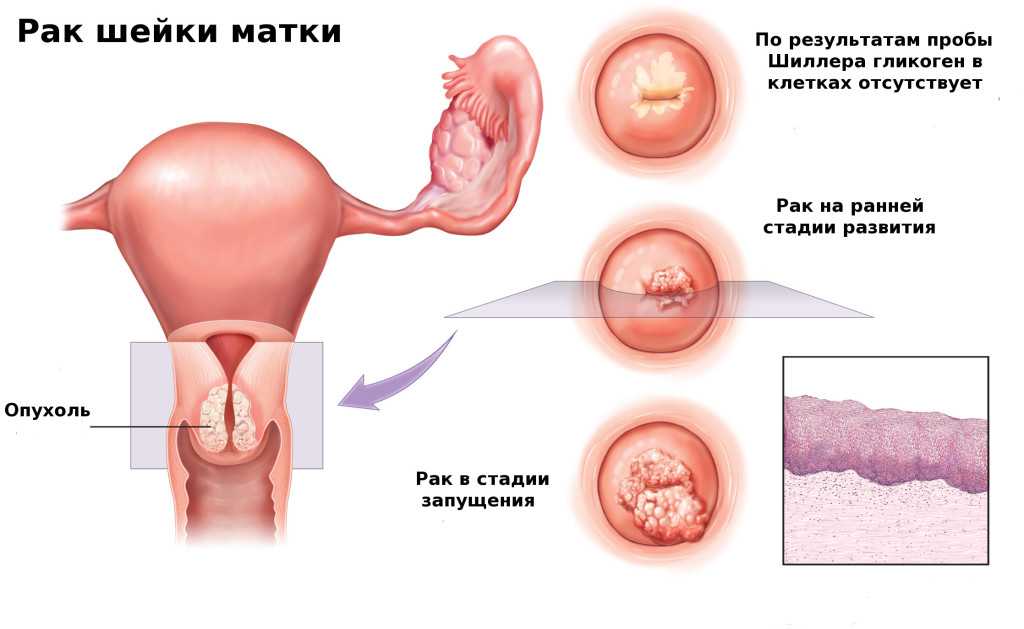
Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) — предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Классификация форм протекания рака
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины
Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия — при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение
Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых — назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.
 Рак шейки матки – злокачественное заболевание органа женской половой системы, предназначенной для зачатия плода и для его рождения. В мире за год около 500 тыс. женщин получают этот диагноз и 230 тыс. от этой болезни умирает. В России заболеваемость — 15 на 100 тыс. женщин, в мире – 8-12.
Рак шейки матки – злокачественное заболевание органа женской половой системы, предназначенной для зачатия плода и для его рождения. В мире за год около 500 тыс. женщин получают этот диагноз и 230 тыс. от этой болезни умирает. В России заболеваемость — 15 на 100 тыс. женщин, в мире – 8-12.
Основные причины возникновения рака шейки матки

- Раннее начало половой жизни в период до 18-19 лет, то есть раньше достижения функциональной зрелости самой шейки и выстилающего его эпителия. Возникшая в этот период беременность с последующими родами значительно увеличивает риск развития в дальнейшем рака шейки матки.
- Частая смена половых партнёров —более пяти партнёров за год. Статистически же достоверным считается возрастание вероятности заболеть онкологией шейки матки в три раза при наличии у женщин более десяти половых партнёров в течении жизни.
- Крайне неразборчивая половая жизнь полового партнёра женщины — особенно, если у одной из его избранниц уже была обнаружена опухоль шейки матки.
- Курение. Важно понимать, что выведение канцерогенов, содержащихся в табачном дыме, осуществляется, в том числе, и цервикальной слизью. Достаточно пяти выкуренных сигарет в день, что бы в эпителии шейки матки произошли первые сдвиги на пути к развитию рака.
- Гормональная контрацепция. Опосредованное её влияние объясняется отсутствием потребности применять барьерные средства (колпачки и презервативы). В связи с этим, увеличивается риск возникновения хронических воспалительных процессов в шейке матки.
- Отсутствие навыков инесоблюдение примитивных правил гигиены своих интимных мест партнёрами по сексу. Принципиальное значение этот фактор принимает в случаях, когда мужчина не обрезан, так как смегма, скапливающаяся под крайней плотью головки полового члена, служит сильнейшим канцерогеном для эпителия шейки матки.
- Крайнее ослабление иммунной системы женщины, возникшие по разным причинам. Сюда входят авитаминозы, приём стероидов при различных системных заболеваниях, применение иммунодепрессантов после трансплантаций и т.д.
- Зараженность герпетической и цитомегаловирусной инфекцией, наличие ВИЧ.
- Заражённость папилломовирусной инфекцией (ВПЧ), типами 16 и 18. Заболевание наряду с такими клиническими проявлениями как остроконечные кондиломы и папилломы на половых органах, может протекать бессимптомно. Вирус передаётся половым способом. В 85-100% образцов опухолевых тканей шейки матки выявлены признаки присутствия ВПЧ.
- Предопухолевый фонв виде таких изменений в эпителии шейки матки, как: дисплазия (CIN) в различной степени выраженности, гетеротопия, дискератоз, эритроплакия, лейкоплакия, метаплазия и полипы.
- Случаи злокачественных заболеваний шейки матки в роду.
- Хронические воспалительные заболевания половой системы.
- Травматизация шейки матки в случаях значительного числа перенесённых родов и абортов.
- Излишняя масса тела.
- Пренебрежение профилактическими осмотрами у гинекологов.
Как проявляется рак шейки матки?
- Патологическое отделяемое из половых путей, проявляющееся впервые при различных обстоятельствах: после полового акта, при поднятии тяжестей, при поездках на транспорте, сопровождаемых тряской и других механических раздражителях.
Выделения могут быть:
- в виде белей (различной степени прозрачности водянистое отделимое слегка жёлтого цвета), как показатель пропотевания лимфы сквозь опухоль;
- кровянистого характера разной степени интенсивности без какой-либо связи с месячным циклом, как показатель роста капиллярного аппарата опухоли.
Наличие неприятного запаха от выделений может стать признаком опухолевого распада.
- Боль в нижних отделах живота с иррадиацией в задний проход, крестец. Впервые может проявиться во время полового акта, но может возникать и «беспричинно».
- Отёчность мягких тканей нижних конечностей и таза. Появляется в поздних стадиях заболевания. Причина – затруднение оттока лимфы, связанное с закупоркой лимфоузлов метастазами рака шейки матки.
- Изменения в мочеиспускании: задержка (при сдавливании метастазами мочеточников) или учащение (по причине неполного опорожнения мочевого пузыря при прорастании опухоли в мочеиспускательный канал).
- Появление крови в моче и кале. Появляются при прорастании опухолью соседних органов.
- Образование ректально-влагалищных свищей. Проявляется каловым запахом и выделением кала из влагалища. Появляется при массивной инвазии опухоли в прямую кишку.
- Образование пузырно-влагалищных свищей. При прорастании опухоли в просвет мочевого пузыря, образуется сообщение последнего с влагалищем. При этом появляется постоянное выделение мочи из половых путей.
Последние два симптома проявляются в поздних, запущенных случаях рака шейки матки, могут сопровождаться кровотечениями.
Современная диагностика рака шейки матки
- Осмотр шейки матки с помощью гинекологических зеркал и бимануальное гинекологическое обследование.
Осмотр позволяет визуально оценить изменения в шейке матки при опухолях, растущих в просвет влагалища. Ощупывание шейки матки позволяет заподозрить наличие форм, растущих в направлении тела матки.
- Ректо-вагинальное пальцевое исследование.
Выявляет распространение опухоли вне пределов шейки матки.
При нанесении раствора Люголя на шейку матки, чётко проявляются участки с предраковыми и ранними раковыми изменениями.

- Осмотр подозрительных участков кольпоскопом.
Это позволяет на увеличении в 40 раз детально рассмотреть подозрительные участки и взять из них мазки на цитологическое исследование (мазок по Папаниколау) и произвести биопсию для дальнейшей гистологической оценки измененных тканей.
- Применяют исследование крови на наличие антигена плоскоклеточных карцином – SCC-Ag в крови.
Исследование неспецифично, так как часть гистологических форм рака шейки матки не дают какой-либо реакции маркёра. Положительная реакция может быть так же и при наличии плоскоклеточной опухоли с локализацией в других органах.
- УЗИ. Этот метод может определить первые признаки выхода опухоли вне шейки матки на рядом расположенные ткани и органы.
- КТ органов малого таза.
- Ректоскопия и цистоскопия с применением контрастных веществ.
С их помощью определяется степень прорастания рака шейки матки в мочевой пузырь и прямую кишку на самых ранних стадиях.
- Рентгенологическое исследование грудной клетки и УЗИ органов брюшной полости для определения возможных отдалённых метастазов.
 Загрузка.
Загрузка.
Рак шейки матки ежегодно диагностируют у 500 тыс. женщин разного возраста, каждый 2 случай заканчивается летальным исходом. На начальном этапе развития заболевание излечимо, но если карцинома распространяется на другие органы, появляется большое количество метастазов, любые виды терапии практически бесполезны. Признаки наличия онкологического процесса проявляются не сразу, только регулярный осмотр у гинеколога позволит вовремя заметить шишки и другие изменения в эпителии.
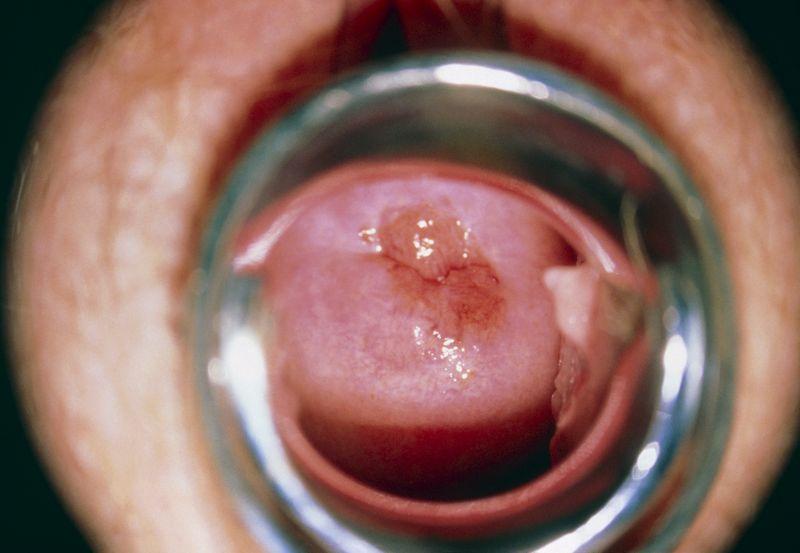
На осмотре у гинеколога выявлен рак шейки матки
Причины возникновения рака шейки матки
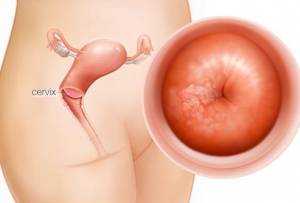
Рак шейки матки (РШМ, цервикальный рак) – разновидность онкологической патологии, чаще всего диагностируют у женщин в возрасте 35–60 лет, но с каждым годом наблюдается омоложение заболевания. Опухоль возникает при злокачественном перерождении слизистых оболочек в цервикальном канале, однослойном эпителии.
Причины заболевания:
- раннее начало половой жизни – у молодых девушек до 18–19 лет шейка матки ещё не достигла функциональной зрелости, беременность, роды и аборты в таком возрасте увеличивают риск развития РШМ в будущем;
- частая смена половых партнёров;
- курение – канцерогенные вещества частично вводятся через цервикальный канал, после 5 сигарет в эпителии матки начинают развиваться патологические процессы;
- приём оральных контрацептивов – женщина перестаёт пользоваться презервативами, колпачками, увеличивается риск развития воспалительных процессов в органах половой системы;
- сильное ослабление иммунитета на фоне авитаминоза, приёма стероидных препаратов, иммунодепрессантов;
- герпес, цитомегаловирусные патологии, ВИЧ;
- рак шейки матки возникает на фоне ВПЧ 18,19 типа, который передаётся половым путём, в 85% случаев в раковых клетках присутствует этот вирус;
- патологии эпителия шейки матки – полипы, дисплазия, эрозии;
- хронические заболевания органов половой системы воспалительного характера;
- ожирение.
В группу риска попадают женщины, у которых в роду были случаи РШМ, патология часто является следствием частых родов и абортов.
Как быстро развивается карцинома шейки матки
Перерождение клеток в среднем по времени продолжается от 2 до 10 лет, при этом проявления заболевания практически отсутствуют.
Этапы развития карциномы:
- Появление атипичных клеток, которые имеют раздвоенное ядро, при сильном иммунитете изменения носят временный характер.
- Развитие тяжёлой дисплазии – атипичные изменения затрагивают все слои слизистой, это состояние называют предраковым.
- Развивается неинвазивная форма рака – опухоль небольшая, находится в пределах шейки матки.
- Рак переходит в инвазивную стадию, появляются метастазы, новообразование стремительно увеличивается в размерах.
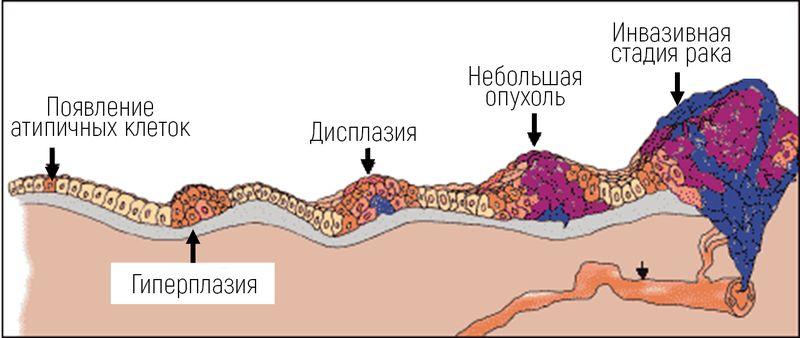
Наглядное отображение стадий рака
Рак – заболевание непредсказуемое, возможно стремительное развитие болезни в течение 2 лет патология переходит из I стадии в IV.
Формы и стадии онкологического заболевания
Чаще всего при онкологических процессах в шейке матки диагностируют плоскоклеточный гистологический рак, аденокарциному. Как выглядит поражённый орган, можно увидеть на фото.
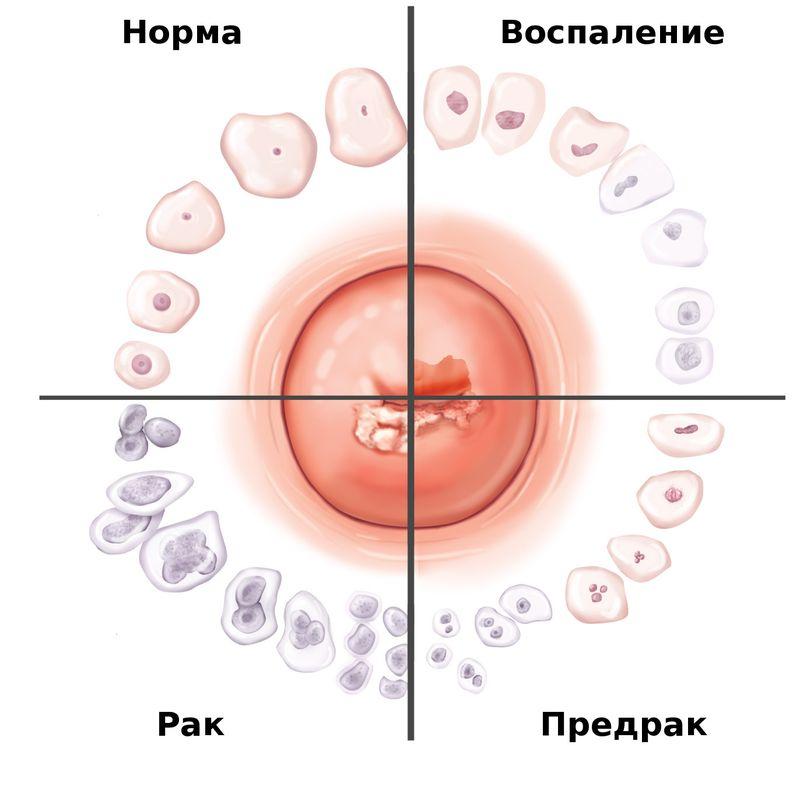
4 состояния матки
Стадии развития:
- 0 стадия – диагноз РШМ нулевой стадии ставят при наличии предраковых состояний эпителия, лейкоплакии, ВПЧ, эрозии шейки матки;
- 1 стадия – неинвазивная форма рака, микрокарцинома находится в поверхностном слое эпителия, имеет размеры от 5 мм до 4 см, не затрагивает близлежащие органы.
- 2 стадия – опухоль проникает в стенки шейки матки, на другие органы не распространяется, но может врастать в близлежащие лимфатические узлы. На этом этапе появляются кровотечения в середине цикла, боль в лобковой области, низу живота, менструации становятся продолжительными и болезненными.
- 3 стадия – новообразование проникает вглубь матки, внутренние стенки таза, влагалище. На фоне активного роста ухудшается работа почек, закупориваются мочеточники, летальный исход неизбежен. Основные симптомы – обильные влагалищные выделения, отёчность нижних конечностей, слабость, постоянная боль в животе.
- 4 стадия – инвазивный рак, метастазы проникают во все органы репродуктивной системы, кишечник, кости таза, мочевой пузырь.
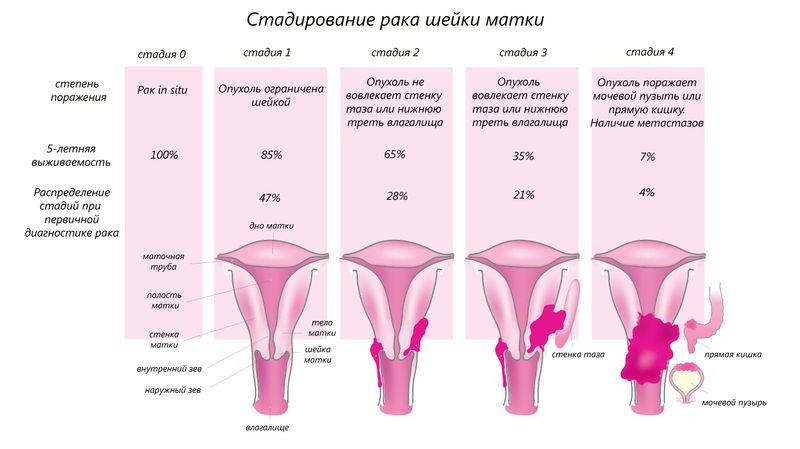
Стадии рака шейки матки
Опухоли образуются во влагалищной или внутренней части шейки матки, цервикальном канале. При экзофитном типе роста новообразование заполняет просвет влагалища, что позволяет распознать патологию на ранних стадиях. При эндофитном типе онкологический процесс локализуется внутри перешейка, внешние изменения можно обнаружить уже при запущенной форме болезни – шейка становится вогнутой, имеет рыхлую неровную поверхность.
Общие признаки и симптомы
Первые признаки заболевания появляются в виде специфических выделений после секса, поездки в транспорте, при поднятии тяжестей – они могут быть белыми, бледно-жёлтыми, кровянистыми, наличие неприятного запаха свидетельствует о начале процесса распада опухоли.
Симптомы карциномы:
- боль в нижней части живота, отдаёт в крестцовую, анальную область – появляется после полового акта, или без явных причин;
- длительное или периодическое повышение температуры до субфебрильных отметок, хроническая усталость, слабость;
- повышенная потливость во время сна, частые приступы головокружения;
- на поздней стадии развития заболевания сильно отекают внешние половые органы, ноги из-за закупорки метастазами лимфатических узлов;
- задержка мочеиспускания, или частые позывы к опорожнению мочевого пузыря, запоры;
- наличие крови в моче, каловых массах;
- ректально-вагинальные, пузырно-влагалищные свищи – из влагалища начинает выделяться кал, моча;
- резкое снижение веса.
Боль в нижней части живота является первым признаком, что нужно обратиться к гинекологу
К какому врачу обратиться?
При подозрении на РШМ, необходимо срочно посетить врача, диагностикой и лечением рака шейки матки занимается гинеколог, онколог, при наличии ВПЧ потребуется консультация иммунолога, инфекциониста.
Диагностика
Диагностика РШМ начинается с осмотра шейки матки при помощи гинекологических зеркал, бимануального обследования – это позволяет оценить состояние поверхности органа, увидеть изменения в тканях, определить размеры опухоли.
В качестве диагностики используют УЗИ бедер малого таза и матки, чтобы выявить отклонения
Методы диагностики:
- Шиллер-тест – шейку матки обрабатывают раствором Люголя, участки с предраковыми и начальными стадиями онкологии чётко вырисовываются;
- тест на онкомаркеры;
- клинический, биохимический анализ крови, общий анализ мочи;
- анализ на ВИЧ, венерологические заболевания, ВПЧ;
- кольпоскопия – в процесс изучения подозрительных участков берут образцы тканей для цитологии, биопсии, гистологии;
- цистоскопия, ректоскопия с контрастом;
- УЗИ – позволяет увидеть распространение метастазов на другие ткани и органы;
- КТ органов малого таза.
- анализ крови на наличие антигена плоскоклеточной карциномы.
При тяжёлых формах карциномы назначают рентген грудной клетки, УЗИ органов брюшной полости для выявления отдалённых метастазов.
Методы лечения рака шейки матки
Для определения тактики лечения карциномы используют градировку по системе TNM:
- T – диаметр опухоли на момент исследования, её отношение к окружающим тканям, внутренним органам;
- N – наличие или отсутствие метастазов в близлежащих лимфоузлах, их размеры;
- M – наличие или отсутствие метастазов в отдалённых лимфатических узлах, внутренних органах.
Для создания формулы опухоли используют данные, полученные при визуальном осмотре, результаты инструментальной диагностики. В терапии применяют сочетание нескольких методов лечения.
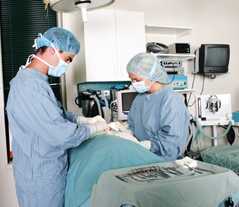
Хирургическое удаление
Во время операции полностью удаляют поражённый орган, близлежащие лимфоузлы, или проводят частичное иссечение тканей, врач обследует брюшную полость на предмет наличия метастазов.

Процесс удаления матки
Противопоказания:
- далеко расположенные метастазы от первоначальной опухоли;
- сахарный диабет, сердечно-сосудистые заболевания;
- преклонный возраст.
Операцию проводят полостным образом – вскрывают брюшную стенку, удаляют или иссекают поражённые ткани, после вмешательства велика вероятность развития кист, присоединения вторичных инфекций. Лапаротомия – современный и относительно безопасный метод гистерэктомии, в брюшной полости делают только несколько небольших проколов, хирург контролирует ход операции на мониторе, после удаления могут начаться спаечные процессы.
Лучевая терапия
Злокачественное новообразование и шейку матки облучают, что приводит к гибели раковых клеток, метод эффективен на начальных этапах развития заболевания – процент пятилетней выживаемости составляет более 90%, при III стадии эти значения снижаются до 30%.
Методы лучевой терапии:
- внутриполостная – источник гамма-излучения воздействует непосредственно на область первичной опухоли, метод позволяет увеличить продолжительность жизни даже при III стадии рака;
- дистанционная – метод универсальный и доступный, но имеет много ограничений и побочных эффектов.
Химиотерапия
В организм вводят Цисплатин или Фторурацил в больших дозах – препарат убивает раковые клетки, метод применяют самостоятельно или в комплексе с оперативным вмешательством.

Фторурацил — применяется для химиотерапии при раке шейки матки
Современные методы лечения:
- таргетная терапия – использование средств биологического происхождения, которые накапливаются в опухоли, разрушают её, при этом не затрагивают здоровые ткани;
- внутривлагалищная противовирусная терапия ;
- фотодинамика – в новообразование вводят специальные светочувствительные вещества, затем опухоль обрабатывают лазером;
- IMRT-терапия – точечное лучевое воздействие на опухоль без затрагивания здоровых тканей.
Диета при карциноме
Правильное питание не поможет справиться с раком, но диета благотворно влияет на организм в целом, укрепляет иммунитет.
| Полезные продукты | Вредные продукты |
| · морковь, свёкла, томаты, имбирь, бобовые овощи, зелень; |
· черника, малина, клубника, клюква;
· жирные сорта рыбы, морепродукты;
· нежирное мясо в минимальном количестве;
· куркума.
· жирная, жареная, копчёная пища;
· спиртные напитки.

Запрещенные продукты при раке шейки матки
Жизнь после рака шейки матки
После окончания лечебного курса необходимо постепенно расширять двигательную активность, заниматься дыхательной гимнастикой. Для предотвращения развития тромбофлебита на ногах следует пользоваться эластичными бинтами.
Умеренные регулярные физические нагрузки, отказ от вредных привычек, правильное питание – все эти методы направлены на укрепление иммунитета, что позволяет значительно снизить риск развития рецидива патологии.
Женщине необходимо регулярно посещать гинеколога, проходить полное обследование раз в 3 месяца в течение 2 лет после окончания курса.

После лечения нужно серьезно взяться за свое здоровье: питание, образ жизни
Прогноз
На начальной стадии рак победить возможно, заболевание благополучно лечится, врачам удаётся сохранить детородные функции. Выживаемость при правильном лечении достигает практически 100%, женщины живут обычной жизнью.
При раке матки 3 стадии прогноз неблагоприятный, особенно для женщин преклонного возраста, излечиться удаётся примерно 30% пациенток. При низком иммунном статусе, 4 стадия считается неизлечимой, выживаемость составляет не более 10%, дорогостоящее лечение проводят только в Израиле, Германии.
При прогнозировании успешного выздоровления в онкологии используют термин пятилетняя выживаемость – это не означает, что женщина проживёт не более 5 лет. Показатель указывает на срок отсутствия рецидивов, после окончания которого, пациентка считается излечённой.
Начальная стадия рака шейки матки
Профилактика онкологического заболевания
Чтобы избежать развития цервикального рака, необходимо посещать гинеколога дважды в год, начиная с 12–14 лет, своевременно лечить все инфекционные и предраковые патологии.
Основные методы профилактики:
- скрининг на ВПШ (ПАП-тест) – необходимо делать раз в 2–3 года после 21–25 лет, особенно если в роду были случаи онкологических заболеваний;
- отказ от вредных привычек, соблюдение режима дня;
- использование барьерных средств контрацепции;
- моногамные отношения;
- правильное питание – в рационе должно быть больше свежих овощей, фруктов, натуральной кисломолочной продукции, меньше сладостей, вредной пищи;
- контроль веса, регулярные занятие спортом.
Прививка против ВПЧ – эффективный метод профилактики рака шейки матки, проводят вакцинацию с 2008 года, споры о её безопасности и целесообразности не утихают.
Для борьбы с опасными видами ВПЧ применяют вакцину Гардасил, которая содержит белок вируса папилломы – после введения препарата в организме вырабатываются антитела, что позволяет предотвратить развитие опасного инфекционного процесса в будущем. Прививку делают внутримышечно в возрасте 9–11 лет, повторяют процедуру каждые 5 лет.
Рак шейки матки – одна из наиболее распространённых онкологических патологий, заболевание чревато бесплодием и летальным исходом. При своевременной диагностике операция, химиотерапия, лазерная терапия позволяет полностью избавиться от болезни, вести в дальнейшем привычный образ жизни.
Оцените статью 



 (3 оценок, средняя 5,00 из 5)
(3 оценок, средняя 5,00 из 5)
