Рак правого яичника
Содержание:
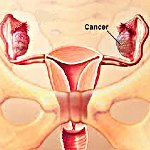
Рак яичников – первичное, вторичное или метастатическое опухолевое поражение женских гормонопродуцирующих половых желез – яичников. На ранних стадиях рак яичников малосимптомен; патогномоничные проявления отсутствуют. Распространенные формы проявляются слабостью, недомоганием, снижением и извращением аппетита, нарушениями функции ЖКТ, дизурическими расстройствами, асцитом. Диагностика рака яичников включает проведение физикального и вагинального обследования, УЗИ, ЯМРТ или КТ малого таза, лапароскопии, исследование онкомаркера СА 125. В лечении рака яичников применяется хирургический подход (пангистерэктомия), полихимиотерапия, радиотерапия.
МКБ-10

Общие сведения
Рак яичников стоит на седьмом месте в структуре общей онкопатологии (4-6%) и занимает третье место (после рака тела матки и рака шейки матки) среди злокачественных опухолей в онкогинекологии. Чаще рак яичников поражает женщин предклимактерического и климактерического периода, хотя не является исключением и среди женщин моложе 40 лет.
Причины
Проблема развития рака яичников рассматривается с позиций трех гипотез. Считается, что как и другие овариальные опухоли, рак яичников развивается в условиях длительной гиперэстрогении, что повышает вероятность опухолевой трансформации в эстрогенчувствительной ткани желез.
Другой взгляд на генез рака яичников основан на представлениях о постоянной овуляции при раннем наступлении менархе, поздней менопаузе, малом количестве беременностей, укорочении лактации. Непрерывные овуляции способствуют изменению эпителия стромы яичника, тем самым создавая условия для аберрантного повреждения ДНК и активации экспрессии онкогенов.
Генетическая гипотеза выделяет среди группы потенциального риска женщин с семейными формами рака груди и яичников. По наблюдениям, повышенный риск развития рака яичников ассоциирован с наличием бесплодия, дисфункции яичников, гиперплазии эндометрия, частых оофоритов и аднекситов, миомы матки, доброкачественных опухолей и кист яичников. Применение гормональной контрацепции длительнее 5 лет, напротив, снижает вероятность возникновения рака яичников практически вдвое.
Классификация
По месту возникновения изначального очага рака различают первичное, вторичное и метастатическое поражения яичников.
- Первичный рак яичника сразу развивается в железе. По своему гистотипу первичные опухоли являются эпителиальными образованиями папиллярного или железистого строения, реже развиваются из клеток покровного эпителия. Первичный рак яичника чаще носит двустороннюю локализацию; имеет плотную консистенцию и бугристую поверхность; встречается преимущественно у женщин до 30 лет.
- Вторичный рак яичников. На его долю приходится до 80% клинических случаев. Развитие данной формы рака происходит из серозных, тератоидных или псевдомуцинозных кистом яичников. Серозные цистаденокарциномы развиваются в возрасте 50-60 лет, муцинозные — после 55-60 лет. Вторичные эндометриоидные цистаденокарциномы встречаются у молодых женщин, обычно страдающих бесплодием.
- Метастатическое поражение яичников развивается в результате распространения опухолевых клеток гематогенным, имплантационным, лимфогенным путями из первичных очагов при раке желудка, молочной железы, матки, щитовидной железы. Метастатические опухоли яичников обладают быстрым ростом и неблагоприятным течением, обычно поражают оба яичника, рано диссеминируют по брюшине малого таза. Макроскопически метастатическая форма рака яичников имеет белесоватый цвет, бугристую поверхность, плотную или тестоватую консистенцию.
Более редкие типы рака яичников представлены папиллярной цистаденомой, гранулезоклеточным, светлоклеточным (мезонефроидным) раком, аденобластомой, опухолью Бреннера, стромальными опухолями, дисгерминомой, тератокарциномой и др. В клинической практике рак яичников оценивается в соответствии с критериями FIGO (стадии I-IV) и TNM (распространенность первичной опухоли, регионарных и отдаленных метастазов).
I (T1) – распространенность опухоли ограничивается яичниками:
- IA (T1a) – рак одного яичника без прорастания его капсулы и разрастания опухолевых клеток на поверхности железы
- IB (T1b) – рак обоих яичников без прорастания их капсул и разрастания опухолевых клеток на поверхности желез
- IC (T1c) – рак одного или двух яичников с прорастанием и/или разрывом капсулы, опухолевыми разрастаниями на поверхности железы, наличием атипичных клеток в асцитических или смывных водах
II (T2) – поражение одного или обоих яичников с распространением опухоли на структуры малого таза:
- IIA (T2a) — рак яичников распространяется или метастазирует в маточные трубы или матку
- IIB (T2b) — рак яичников распространяется на другие структуры таза
- IIC (T2c) – опухолевый процесс ограничен поражением малого таза, определяется наличие атипичных клеток в асцитических или смывных водах
III (T3/N1) — поражение одного или обоих яичников с метастазированием рака яичников по брюшине или в регионарные лимфоузлы:
- IIIA (T3a) – наличие микроскопически подтвержденных внутрибрюшинных метастазов
- IIIB (T3b) – макроскопически определяемые внутрибрюшинные метастазы диаметром до 2 см
- IIIC (T3c/N1) — макроскопически определяемые внутрибрюшинные метастазы диаметром более 2 см или метастазы в регионарные лимфоузлы
IV (M1) – метастазирование рака яичников в отдаленные органы.
Симптомы рака яичников
Проявления рака яичников вариабельны, что объясняется многообразием морфологических форм заболевания. При локализованных формах рака яичников симптоматика, как правило, отсутствует. У молодых женщин рак яичников может клинически манифестировать с внезапного болевого синдрома, вызванного перекрутом ножки опухоли или перфорацией ее капсулы.
Активизация проявлений рака яичников развивается по мере распространения опухолевого процесса. Происходит нарастание недомогания, слабости, утомляемости, субфебрилитета; ухудшение аппетита, функции ЖКТ (метеоризм, тошнота, запоры); появление дизурических явлений.
При поражении брюшины развивается асцит; в случае метастазов в легкие – опухолевый плеврит. В поздних стадиях нарастает сердечно-сосудистая и дыхательная недостаточность, развиваются отеки нижних конечностей, тромбозы. Метастазы при раке яичников, как правило, выявляются в печени, легких, костях.
Среди злокачественных опухолей яичников встречаются гормонально-активные эпителиальные образования. Гранулезоклеточный рак яичников – феменизирующая опухоль, способствующая преждевременному половому созреванию девочек и возобновлению маточных кровотечений у пациенток в менопаузе. Маскулинизирующая опухоль – адренобластома, напротив, приводит к гирсутизму, изменению фигуры, уменьшению груди, прекращению менструаций.
Диагностика
Комплекс методов диагностики рака яичников включает проведение физикального, гинекологического, инструментального обследования. Распознавание асцита и опухоли может быть произведено уже в ходе пальпации живота.
- Гинекологическое исследование хоть и позволяет выявить наличие одно- или двустороннего овариального образования, но не дает четкого представления о степени его доброкачественности. С помощью ректовагинального исследования определяется инвазия рака яичников в параметрий и параректальную клетчатку.
- Методы визуализации. С помощью трансвагинальной эхографии (УЗИ), МРТ и КТ малого таза выявляется объемное образование неправильной формы без четкой капсулы с бугристыми контурами и неодинаковой внутренней структурой; оцениваются его размеры и степень распространенности.
- Диагностическая лапароскопия при раке яичников необходима для проведения биопсии и определения гистотипа опухоли, забора перитонеального выпота или смывов для цитологического исследования. В ряде случаев получение асцитической жидкости возможно посредством пункции заднего свода влагалища.
При подозрении на рак яичников показано исследование опухолево-ассоциированных маркеров в сыворотке (СА-19.9, СА-125 и др.). Для исключения первичного очага или метастазов рака яичников в отдаленных органах производится маммография, рентгенография желудка и легких, ирригоскопия; УЗИ брюшной полости, УЗИ плевральной полости, УЗИ щитовидной железы; ФГДС, ректороманоскопия, цистоскопия, хромоцистоскопия.

Лечение рака яичников
Вопрос выбора лечебной тактики при раке яичников решается с учетом стадии процесса, морфологической структуры опухоли, потенциальной чувствительности данного гистиотипа к химиотерапевтическому и лучевому воздействию, отягощающих соматических и возрастных факторов. В лечении рака яичников сочетается хирургический подход (пангистерэктомия) с проведением полихимиотерапии и радиотерапии.
Оперативное лечение
Хирургическое лечение локализованной формы рака яичников (I-II ст.) заключается в проведении удаления матки с аднексэктомией и резекцией большого сальника. У ослабленных или пожилых пациенток возможно выполнение надвлагалищной ампутации матки с придатками и субтотальной резекции большого сальника. В процессе операции обязательна интраоперационная ревизия парааортальных лимфоузлов с их срочным интраоперационным гистологическим исследованием. При III-IV ст. рака яичников производится циторедуктивное вмешательство, направленное на максимальное удаления опухолевых масс перед химиотерапией. При неоперабельных процессах ограничиваются биопсией опухолевой ткани.
Противоопухолевая терапия
Полихимиотерапия при раке яичников может проводиться на предоперационном, послеоперационной этапе или являться самостоятельным лечением при распространенном злокачественном процессе. Полихимиотерапия (препаратами платины, хлорэтиламинами, таксанами) позволяет добиться подавления митоза и пролиферации опухолевых клеток. Побочными действиями цитостатиков выступают тошнота, рвота, нейро- и нефротоксичность, угнетение кроветворной функции. Лучевая терапия при раке яичников обладает незначительной эффективностью.
Прогноз и профилактика
Отдаленная выживаемость при раке яичников обусловлена стадией заболевания, морфологической структурой опухоли и ее дифференцировкой. В зависимости от гистотипа опухоли пятилетний порог выживаемости преодолевает 60-90% пациенток с I ст. рака яичников, 40-50% — со II ст., 11% — с III ст.; 5% — с IV ст. Более благоприятны в отношении прогноза серозный и муцинозный рак яичников; менее – мезонефроидный, недифференцированный и др.
В постоперационном периоде после радикальной гистерэктомии (пангистерэктомии) пациенткам требуется систематическое наблюдение онкогинеколога, предупреждение развития посткастрационного синдрома. В профилактике рака яичников существенная роль отводится своевременному выявлению доброкачественных опухолей желез, онкопрофилактическим осмотрам, снижению воздействия неблагоприятных факторов.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рак яичников представляет собой злокачественную опухоль, которая начинает развиваться из эпителия этого женского органа. Согласно статистике, в 5% случаях онкобольные умирают именно из-за развития этого образования. Пиком заболевания считается пожилой возраст. Обычно большое количество пациенток уже достигло 70-летнего возраста. Как правило, рак развивается от доброкачественных образований, которые могут расти в этой части организма. Чаще рак яичников образуется у женщин, которые проводили стимуляцию овуляций, делали аборты или болеют на бесплодие.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Эпидемиология
Если верить статистике, каждая женщина имеет риск заболеть на рак яичников. Процент здесь составляет 1:71, а смертность от этого заболевания на протяжении всей жизни имеет процент 1:95. Как уже говорилось выше, злокачественные опухоли данного типа чаще поражают именно пожилых пациенток. Как правило, на момент диагностирования рака больным от 60 до 70 лет. Интересен тот факт, что белокожие женщины болеют на рак яичников в разы чаще, чем пациентки с темной кожей. В последнее время заметна положительная динамика в этом заболевании: за 20 лет оно было диагностировано у меньшего количества женщин. Кроме того, из четырех больных одна обязательно вылечивается в течении года.
В течении пяти лет среди больных, у которых был диагностирован рак яичников, в живых остается 45%. Также интересен тот факт, что пожилые пациентки (после 65 лет) лучше поддаются лечению. К сожалению, на сегодняшний день эта злокачественная опухоль выявляется всего лишь в 20% случаев.
 [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
[8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Причины рака яичников
На сегодняшний день врачи не могут назвать точную причину, почему возникает рак яичников. Но выделяются особые факторы, которые делают женщин восприимчивыми к злокачественному образованию в этом органе. Также используется множество теорий, которые, к сожалению, пока еще не получили полное медицинское подтверждение. К примеру, женщины, которые часто беременели или принимали оральные контрацептивы имеют меньший риск заболеть на рак яичников. Некоторые врачи считают, что канцерогенные вещества могут попадать в яичники через влагалище, поэтому рекомендуют делать перевязку маточных труб. Также есть теория о том, что злокачественная опухоль образуется, если в женском организме выделяется слишком много мужских гормонов, в частности, андрогенов. Считается, что рак яичников может развиваться из-за генетической предрасположенности.
 [21], [22]
[21], [22]
Факторы риска
Риски развития рака яичников выделяют следующие:
- Возрастные изменения в организме – у пожилых людей чаще диагностируется злокачественная опухоль. На это заболевание сильно влияет менопауза.
- Некоторые исследования доказали взаимосвязь между ожирением и раком яичников.
- Женщины, которые не имели детей могут заболеть этим видом рака, в то время, как те, которые часто беременели, обычно считаются более защищенными.
- Чтобы снизить риск развития рака яичников делают перевязку маточных труб или гистерэктомию (удаление матки с сохранением яичников).
- Некоторые исследования показали, что прием препарата «Кломид» от бесплодия больше года, может привести к появлению опухоли.
- Большое количество андрогенов (мужских гормонов) в женском организме.
- При приеме эстрогена после наступления менопаузы может развиться рак яичников.
- Если женщина уже более на рак молочной железы.
- Неправильное питание – употребление больше 4 лет продуктов с низким содержанием жира.
- Те, кто употребляет алкоголь и курит увеличивают риск развития рака.
- Прием парацетамола и аспирина может, наоборот, снизить такой риск.
 [23], [24], [25], [26], [27], [28]
[23], [24], [25], [26], [27], [28]
Расчет риска рака яичников
Так как в начальной стадии развития данного заболевания симптомы отсутствуют или настолько малозаметны, что мало какая женщина решит пойти на прием к врачу, диагностировать рак яичников является довольно сложно. Существует специальный расчет риска этой болезни. При этом на сегодняшний день выделяют несколько его видов:
- Расчет ПИ (или прогностического индекса).
- Расчет ROMA.
Обычно во время диагностики изучается сывороточный маркер, который носит номер Са 125. Исследования показали, что его количество было повышено у 80% всех пациенток, которые были больны на рак яичников. При этом стоит обратить внимание, что на первых двух стадиях болезни его индекс практически не изменяется. Поэтому для первой стадии используется другой маркер (НЕ 4). Для более точной диагностики обычно эти два маркера комбинируют.
 [29], [30], [31], [32], [33], [34], [35], [36], [37]
[29], [30], [31], [32], [33], [34], [35], [36], [37]
Индекс ROMA
Индекс ROMA считается самым лучшим вариантом для диагностики рака яичников на 1 стадии. Благодаря ему можно оценить, какая у женщины вероятного того, что в органах малого таза развивается злокачественная опухоль. Индекс ROMA состоит из таких тестов:
- Номер 143 Са 125.
- Номер 1281 НЕ 4.
- Расчетные индексы ROMA1 – для женщин перед менопаузой и ROMA2 – для женщин после менопаузы.
Этот индекс позволяет увидеть, в каком количестве в организме женщины находятся два основных маркера.
Наследственный рак яичников
Согласно статистике, у 5-10% случаях заболевание раком яичников носит наследственный характер. Главной особенностью этого вида болезни является тот факт, что больная может быть в более молодом возрасте (до наступления менопаузы). Также обычно ее родители или ближайшие родственники болели на это заболевание или другие типы рака. На сегодняшний день открыты специальные программы для профилактики наследственного рака яичников. Они имеют очень важную негативную сторону. В некоторых случаях во время такой программы необходимо отсрочить беременность (принимая оральные контрацептивы) или же вообще отказаться от возможности забеременеть (тогда проводится удаление матки или перевязка маточных труб). Именно поэтому очень важно заранее диагностировать генетическую предрасположенность к такому виду злокачественных опухолей, чтобы молодые пары могли подумать о возможности завести детей до начала программы.
Патогенез
Согласно последним данным статистики в 80% случаях рак яичников развивается в виде злокачественных опухолей, которые образуются из эпителиальных тканей самого органа. Все остальные опухоли развиваются от зародышевых или стромальных клеток.
Считается, что именно кисты являются источником всех подобных эпителиальных образований. Кисты обычно возникают после того, как инвагинированный покровный мезотелий начинает отшнуровываться. Клетки в кистах могут преобразовываться в трубный или эндоцерквикальный эпителий. Большинство врачей уверены, что определить, когда именно начал зарождаться рак практически невозможно.
 [38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49], [50], [51]
[38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49], [50], [51]
Симптомы рака яичников
Симптомы рака яичников являются довольно разнообразными и не всегда женщина может определить, что ей необходимо пройти обследование. Среди самых частых можно выделить:
- Несварение желудка.
- Повышенная частота мочеиспусканий, которые становятся довольно болезненными.
- Тошнота и рвотные позывы.
- Выделения в виде крови из влагалища.
- Запоры.
- Талия увеличивается в диаметре.
- Частые болевые ощущения в пояснице и внизу живота.
- Нарушенный менструальный цикл.
- Частое ощущение вздутия или переедания.
- Аппетит ухудшается.
- Сексуальный контакт отличается болезненностью.
- Вес быстро изменяется.
Самым главным симптомом считаются кровянистые выделения не в менструальные дни. Обычно злокачественную опухоль довольно сложно увидеть. Так как она располагается внутри яичника, то на 1 или 2 стадиях, она практически невидима.
Первые признаки
Почти все пациентки, у которых диагностировали рак яичников, сталкивались с такими первыми признаками данного заболевания:
- Болевой синдром в области живота.
- Вздутие живота, непроизвольное пускание газов.
- Слишком быстрое насыщение во время приема пищи.
- Диспепсия.
- Боли в районе поясницы.
Субфебрильная температура при раке яичников – это довольно распространенный симптом. Обычно у больных на это заболевания температура тела постоянно повышенная (37-38 градусов). Но часто заметны и неправильные скачки температур, которые можно объяснить тем фактом, что продукты распада опухоли всасываются организмом. Обычно, несмотря на то, что повышается температура тела, общее самочувствие женщины остается на удовлетворительном уровне.
Сильные боли при раке яичников возникают в том случае, когда происходит перекручивание ножки подвижной опухоли. Так называемый «острый живот» сопровождается не только сильными болевыми ощущениями, но и частыми рвотными позывами, тошнотой, частым пульсом. Кроме того, боли могут возникать на последний стадиях заболевания, когда новообразование уже настолько большое, что давит на соседние органы.
Кровянистые выделения из влагалища являются тревожным сигналом, который требует обязательного осмотра врача. Обычно такой вид выделений считается редким для рака яичников, он появляется только в 20% случаях. Кроме того, необходимо обратить внимание, что подобный признак проявляется только у женщин достаточно пожилого возраста (после 65 лет). Выделения при раке яичников могут быть либо кровянистого, либо коричневого цвета. Количество выделений небольшое, они длятся от нескольких дней до недели.
Более подробно о симптомах рака яичников можно почитать здесь.
 [52], [53], [54], [55]
[52], [53], [54], [55]
Рак правого яичника
Злокачественное образование в правом яичнике называют раком. Обычно опухоль поражается только правую сторону этого женского органа. Часто рак правого яичника образуется из тканей эпителия. Часто причиной становятся кисты (доброкачественные опухоли). Больные на рак правого яичника замечают у себя несильные тянущие боли с правой стороны внизу живота.
 [56], [57], [58], [59], [60]
[56], [57], [58], [59], [60]
Рак левого яичника
Обычно опухоль разрастается из кисты (доброкачественного образования, наполненного жидкостью или слизью). Также она может развиваться из эпителиальных клеток. Поражает только левый яичник, за что и получила свое название. Обычно у больных быстро приходит чувство насыщения, могут возникать тянущие легкие боли с левой стороны внизу живота.
 [61], [62]
[61], [62]

Рак яичников – это злокачественная опухоль, развивающаяся из эпителиальной ткани. Заболевание характеризуется малосимптомным течением. Нередко рак яичников выявляется на поздней стадии и требует радикального хирургического лечения. Можно ли вовремя распознать злокачественную опухоль и предупредить развитие осложнений?
Важные аспекты
Рак, или карцинома яичников занимает седьмое место среди всех злокачественных новообразований у женщин. По данным Международного агентства по изучению рака в мире каждый год регистрируется более 165 тысяч новых случаев карциномы яичника. Максимальная распространенность отмечается в странах северной Европы, Канаде и США. За последние годы регистрируется прирост заболеваемости (на 8% и более).
Основная причина низкой выживаемости больных раком яичника – поздняя диагностика заболевания. Многие женщины с подозрением на карциному попадают в неспециализированные медицинские учреждения, где получают низкоквалифицированную помощь. По статистике каждая третья пациентка умирает в течение года после выставления диагноза. Пятилетняя выживаемость при раке яичника составляет не более 35%.
Причины
Точная причина рака яичника не известна. Существует множество теорий возникновения карциномы, однако ученым до сих пор не удалось прийти к единому мнению. Выделяют несколько факторов риска развития болезни:
- генетическая предрасположенность;
- хроническая гиперэстрогения (повышенный уровень эстрогенов в крови);
- прием некоторых лекарственных препаратов (оральные контрацептивы и др.).
Генетическая предрасположенность к раку яичника заслуживает особого внимания. Известно, что наличие карциномы у матери или бабушки существенно увеличивает риск развития болезни. В этих же семьях отмечается повышение частоты возникновения рака матки и молочной железы. По последним данным выявлено около 70% общих генов, отвечающих за вероятность формирования каждой из этих опухолей. Женщины, в роду у которых были случаи рака яичников, матки или молочных желез, находятся в группе высокого риска и должны регулярно обследоваться у гинеколога.
Гиперэстрогения – еще один значимый фактор риска развития рака яичника. Избыточная выработка эстрогенов приводит к гормональному сбою и, вероятно, влияет на появление атипичных клеток в ткани яичника. Гиперэстрогения также провоцирует возникновение гиперпластических процессов эндометрия и миомы матки. При наличии этой патологии женщине следует особенно внимательно относиться к своему здоровью и не забывать о регулярных профилактических визитах к врачу.
Факторы, влияющие на развитие гиперэстрогении:
- ранее начало менструаций (до 12 лет);
- нереализованная репродуктивная функция (отсутствие беременностей и родов);
- поздние первые роды (после 30 лет);
- поздняя менопауза (после 50 лет);
- частые аборты и выкидыши;
- отказ от кормления грудью.
Все эти состояния способствуют усиленному синтезу эстрогенов, что неблагоприятно сказывается на здоровье женщины и может быть одной из причин развития рака яичников.
Влияет ли прием комбинированных оральных контрацептивов (КОК) и других гормональных препаратов на вероятность возникновения рака яичника? Этот вопрос до конца не изучен. Известно, что у женщин, принимающих КОК, карцинома яичника обнаруживается чаще. Никаких данных за влияние лекарственных препаратов на вероятность развития рака при этом не было обнаружено. Многие специалисты считают, что женщины, принимающие КОК, чаще бывают на приеме у гинеколога и поэтому в их среде быстрее выявляются ранние формы рака яичников.
Симптомы рака яичников
Рак яичников возникает в любом возрасте. Чаще всего заболевание регистрируется в репродуктивный период (18-45 лет). Известны случаи возникновения карциномы у подростков, не живущих половой жизнью. Довольно часто рак яичников развивается в менопаузу (после наступления климакса).
Рак яичников длительное время протекает бессимптомно. Обнаружить опухоль до появления первых признаков можно только при проведении УЗИ или во время осмотра у гинеколога. Нередко карцинома становится случайной находкой при прохождении профосмотра или обследовании по поводу другого заболевания.
На ранних стадиях рак яичника может давать о себе знать следующими симптомами:
- умеренная тянущая боль внизу живота;
- нарушения менструального цикла;
- общая слабость;
- потеря веса.
Все эти симптомы неспецифичны и встречаются при самых различных заболеваниях женской половой сферы. Ноющие боли в нижней части живота и пояснице нередко списываются на предменструальный синдром, нарушения цикла – на последствия стресса. Общая слабость, головокружение, низкая работоспособность и вовсе не принимаются в расчет. Неспецифическая клиническая картина делает рак яичников одним из самых сложно диагностируемых заболеваний репродуктивной системы.
На поздних стадиях рак яичников сопровождается появлением таких симптомов:
- кровянистые выделения из половых путей;
- увеличение живота в размерах (за счет асцита – скопления жидкости в брюшной полости);
- учащенное мочеиспускание;
- запоры.
Нарушение мочеиспускания и дефекации возникают при больших размерах опухоли и сдавлении органов малого таза (мочевого пузыря и прямой кишки).
Стадии
По международной классификации TNM выделяют несколько стадий развития рака яичника:
- Стадия 0 – опухоль отсутствует.
- Стадия 1 – опухоль не выходит за пределы яичника.
- Стадия 2 – опухоль распространяется за пределы яичника, поражает матку, маточные трубы и другие органы, но не выходит за границы малого таза.
- Стадия 3 – опухоль выходит за пределы малого таза.
- Стадия 4 – отмечаются отдаленные метастазы.
Метастазирование – это распространение раковых клеток далеко за пределы первичного очага. При раке яичника метастазы сначала возникают в пределах малого таза (матка, маточные трубы и другие органы). В дальнейшем раковые клетки обнаруживаются в забрюшинном пространстве, на листках брюшины, в органах брюшной полости и в костях. Возможно метастазирование в легкие и плевральную полость.
Диагностика
Для обнаружения рака яичника применяются следующие методы:
Гинекологический осмотр
Во время осмотра врач может обнаружить образование в проекции яичников (с одной или двух сторон). Опухоли яичников пальпируются как округлые или овальные образования. Отличить рак от доброкачественной опухоли или воспалительного образования яичника на этом этапе невозможно.
Инструментальные методы: УЗИ, КТ, МРТ, ПЭТ-КТ
Ультразвуковое исследование – простой и безопасный метод выявления любых образований яичника. Более точную картину дает компьютерная и магнитно-резонансная томография, а также ПЭТ-КТ. Позитронно-эмиссионная томография (ПЭТ-КТ) в настоящее время считается лучшим методом выявления злокачественных новообразований яичника.
Опухолевые маркеры
При раке яичников в крови женщин обнаруживается специфический маркер CA-125. Увеличение его концентрации отмечается у 90% пациенток при II и выше стадии заболевания. На ранних этапах развития рака CA-125 выявляется далеко не всегда. Определение маркера в крови имеет значение и для диагностики рецидива заболевания.
Биопсия
Биопсия опухоли – единственный метод точно диагностировать рак и отличить его от доброкачественных образований яичников. Для биопсии берется участок органа и отправляется на исследование в лабораторию. Нередко биопсия делается непосредственно во время операции при удалении подозрительного образования яичника (кисты и др.). Операция часто проводится лапароскопическим доступом.
Лечение рака яичников
Лечение рака яичника – только хирургическое. Консервативная терапия не проводится. Невозможно затормозить рост опухоли лекарственными препаратами. Курс химиотерапии проводится на определенных этапах только для уничтожения метастазов.
Терапией рака яичников занимается врач онкогинеколог. Выбор схемы лечения будет зависеть от стадии развития карциномы, общего состояния женщины и наличия метастазов. На ранних этапах болезни учитывается также желание женщины сохранить репродуктивную функцию. В поздних стадиях речь идет о спасении жизни, и оставить органы малого таза нетронутыми не удается.
Хирургическое лечение
Операцией выбора при раке яичников является экстирпация матки с придатками. В ходе операции врач удаляет матку вместе с яичниками и маточными трубами, проводит ревизию брюшной полости, иссекает пораженные лимфатические узлы. По показаниям проводится удаление селезенки, аппендикса, измененных участков кишечника. Только при таком подходе удается удалить раковые клетки полностью и снизить риск рецидива болезни.
Органосохраняющие операции при раке яичников проводятся крайне редко. В ряде случаев хирурги идут навстречу пожеланиям женщины и удаляют только пораженный яичник, оставив на месте матку. Такая операция возможна только при желании женщины сохранить репродуктивную функцию, а также при тщательном контроле за состоянием здорового яичника и остальных органов малого таза. Органосохраняющие операции выполняются только на начальных стадиях развития рака.
Лучевая терапия
Лучевое облучение пораженных органов позволяет избавиться от раковых клеток и предупредить рецидивы болезни. В настоящее время разработаны методики прицельного облучения только измененных тканей без воздействия на здоровые клетки. При таком подходе повышается эффективность лучевой терапии и снижается вероятность развития осложнений. Схема лучевой терапии подбирается индивидуально для каждой пациентки.
Химиотерапия при раке яичников
Цель химиотерапии – убрать метастазы рака яичников и избежать рецидивов опухоли. Для химиотерапии используются сильнодействующие препараты, подавляющие рост раковых клеток. Длительность лечения и выбор препаратов будет зависеть от стадии рака и тяжести состояния женщины. В большинстве случаев применяется сочетание химиотерапии с лучевыми методами воздействия.
После проведенного лечения женщина должна оставаться под наблюдением онкогинеколога. В течение первых двух лет каждые 3 месяца проводится УЗИ органов малого таза и определение уровня CA-125 в крови. В дальнейшем частота обследования уменьшается. Спустя 5 лет при отсутствии рецидивов рекомендуется посещать гинеколога один раз в год.
Прогноз
По сводным данным средняя выживаемость в течение 1 года составляет 65%, 3 лет – 40% и 5 лет – около 35%. Процент благоприятного исхода повышается при ранней диагностике рака, а также в случае использования современных методов химиотерапии и лучевой терапии.
Прогноз при раке яичника также будет зависеть от стадии заболевания. При обнаружении карциномы в I стадии и своевременно проведенном лечении выживаемость составляет около 90%. В IV стадию болезни 5-летняя выживаемость среди пациентов составляет всего 17%. Причиной смерти становится асцит, кишечная непроходимость, а также появление метастазов в костях, легких и головном мозге.
Профилактика
Профилактика рака яичников не разработана. В настоящее время не известна точная причина развития этой патологии, поэтому не представляется возможным найти действующие методы предупреждения рака. Снизить риск возникновения карциномы яичников помогут следующие рекомендации:
- Регулярные профилактические осмотры у гинеколога (не реже 1 раза в год).
- Своевременная реализация репродуктивной функции.
- Длительное кормление грудью (не менее 1 года).
- Прием гормональных препаратов только по назначению врача.
- Своевременное лечение любых заболеваний женской половой сферы.
При малейшем подозрении на рак яичников необходимо обязательно обратиться к гинекологу и пройти обследование у специалиста.
