Рак ст2n3мо люминальный а тип с50 5
Содержание:

-
7 минут на чтение

Люминальный рак молочной железы – это злокачественная опухоль, которая растет медленно, симптоматика проявляется только на запущенных этапах. По статистике, женщины с подобным заболеванием обращаются к врачу только на 3 и 4 стадиях патологии, когда лечение уже может не дать положительного результата, это происходит примерно в 40% случаев.
Содержание
Люминальный рак, который развивается в молочной железе, смертельно опасен, очень плохо поддается терапии.
Что такое
Раковая болезнь зарождается из одной клетки, в которой наблюдаются патологические изменения. Аномальная структура начинает поражать соседние клетки, захватывая все новые ткани.
Чаще заболевание диагностируется у больных в период постменопаузы. По классификации подразделяется в зависимости от активности мембранного белка HER2 neu. Если опухоль не выражает HER2, то выявляется А тип.
HER2 – это определенный белок, который необходим для нормализации процессов клеточного деления. Если его вырабатывается очень много, то это может стать причиной быстрого роста и размножения аномальных клеток (наблюдается в 25% случаев от всех пациенток с раковыми заболеваниями молочной железы).
По теме

Роль гормональной терапии в лечении рака молочной железы
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 27 мая 2019 г.
Ранее HER2-позитивный рак считался очень опасным, но сегодня разработано много лекарств, которые блокируют прогрессирование патологии и используются для терапии опухолевых процессов.
Люминальный рак типа В формируется в молочной железе при выраженном присутствии HER2 neu. При проведении дифференциальной диагностики выявляют связь клеток с эстрогеном и прогестероном. Нелюминальный рак характеризуется определенными отличиями.
Для того чтобы блокировать дальнейшее развитие заболевания, необходим регулярный медицинский контроль для выявления эффективности проведения гормонального лечения, активности мутирования клеток. Люминальный тип отличается менее агрессивным протеканием, при адекватной и своевременной терапии можно говорить о благоприятном прогнозе.
Классификация
При рассмотрении люминального типа рака, его классифицируют на разновидности А и В.
Вид А
Подобный вид онкологической болезни характеризуется активным взаимодействием некоторых рецепторов с эстрогеном и прогестероном, что при формировании опухолевого процесса составляет менее 20%. Если проводится грамотная терапия, то риск возникновения рецидивов и различных осложнений существенно снижается.
Характерными отличительными чертами данного вида опухоли считается повышенная чувствительность к гормонам, негативная гиперэкспрессия HER2, позитивность РП-рецептора прогестерона и РЭ-рецептора эстрогена, пониженный уровень Ki-67.
Высокая чувствительность опухоли типа А говорит о реакции при воздействии гормональных лекарств. Люминальный вид считается зависимым от гормонов. Лечение в этом случае направлено на блокирование рецепторов гомонов и затормаживание их синтеза.
При пониженном уровне Ki-67 раковая опухоль формируется медленно, метастазирует редко. В подобных случаях аномальные клетки практически не реагируют на проведение химиотерапии.
Люминальный тип B рака молочной железы
Такой тип наблюдается немного по-другому, он более агрессивный по сравнению с А типом, быстро пускает метастазы и оказывает неблагоприятное влияние на работу лимфатической системы.
В медицине наблюдается редко, среди раковых заболеваний груди диагностируется примерно в 10%. Чаще патологией страдают молодые женщины и пациентки перед менопаузой.
Течение болезни сложное, имеет свои характерные особенности, при этом выявляется положительная чувствительность к содержащим гормоны средствам. Важным аспектом считается выявить присутствие патологии на ранних стадиях развития, поскольку, в противном случае, прогнозы предварительно неблагоприятные.
При формировании подобного типа заболевания наблюдается положительный и отрицательный индекс, высокий риск возникновения рецидива. При отрицательном индексе обнаруживается низкая гормональная чувствительность, высокий показатель Кi-67, РЭ положительный, РП очень низкий, может быть минусовой.
При положительном типе В HER2 картина несколько иная: Кi-67 и РП могут показываться различные показатели, РЭ чаще положительный.
Такой подвид рака молочной железы (РМЖ) с трудом поддается терапии, опухолевые клетки чувствительны к гормонам. Однако опухоль заметно реагирует на таргентные методы лечебного воздействия — применение препаратов, которые оказывают влияние на определенные мишени раковой клетки, тем самым блокируя ее рост, размножение.
Если диагностические мероприятия показывают низкий индекс Кi-67, то можно говорить о медленном развитии патологии, риск возникновения метастазов небольшой. Раковая опухоль типа В плохо поддается химиотерапии, чаще эффект низкий либо отсутствует вовсе.
Причины
Этиология возникновения патологии до сих пор до конца не выявлена. Однако благодаря тщательному изучению репродуктивного анамнеза доказано влияние определенных факторов на возникновение люминарного рака молочной железы:
- Отсутствие беременности — женщина никогда не рожала.
- Поздняя первая беременность – первые роды после 28 лет.
- Раннее начало первой менструации – раньше 12 лет.
- Позднее наступление менопаузы – после 50-55 лет.
- Раннее начало половой жизни у девочек – первый сексуальный опыт ранее 12 лет.
- Нарушение на гормональном уровне – сбой в организме наблюдается на фоне бесконтрольного приема оральных противозачаточных препаратов.
- Возрастное старение организма – статистика показывает, что риск возникновения заболевания возрастает уже после 30 лет. Практически у 90% пациенток болезнь была диагностирована после 40 лет.
- Нездоровое питание – регулярное использование продуктов, которые содержат много холестерина, а также жирных блюд, вызывает возникновение раковых клеток в молочной железе.
- Отсутствие половой жизни на протяжении нескольких лет, нерегулярные половые контакты.
- Предшествующие аборты, медицинское прерывание беременности до первых родов.
- Сопутствующие болезни – миома матки; мастопатия – фиброзно-кистозное доброкачественное заболевание молочной железы, характеризующееся аномальным разрастанием тканей, болевым симптомом, патологической секрецией; другие нарушения репродуктивных органов.
- Пережитые травмы груди.
- Вредные привычки – злоупотребление алкогольными напитками, табачными изделиями.
- Неблагоприятные условия труда – регулярный контакт с различными химикатами, токсинами.
Существенную роль оказывает наследственная предрасположенность пациентки. Если у близких родственников диагностировалась подобная патология, то риск развития заболевания существенно увеличивается.
Симптомы
Для своевременного выявления раковой патологии и назначения соответствующего эффективного лечения, требуется точно определить симптомы, которые характерны именно для раковых опухолей молочной железы:
- Различные изменения в области сосков. Новообразование способно изменить форму сосков, приводит к их втягиванию, отечности.
- Болевой синдром, который усиливается во время пальпации. Появляются неестественные выделения, которые со временем начинают приобретать неприятный запах. На начальных стадиях появляются только при надавливании, далее вытекают самопроизвольно, без механического воздействия.
- Дискомфортные ощущения и боль в области подмышек при поднятии рук вверх.
- Наличие уплотнений в области грудной железы, ощущается при пальпации, можно выявить самостоятельно при прощупывании. Именно поэтому рекомендуется регулярно проводить профилактическое обследование у специалиста, а также в домашних условиях.
- Утрата прежней формы, это сильно заметно на запущенных стадиях патологии. При этом сосок втягивается, нередко наблюдаются ямочки и прочие нарушения структуры груди.
- Изменение кожного покрова, который обретает аномально розовый либо бордовый оттенок. Нередко наблюдается шелушение, зуд, мелкие трещинки.
При появлении подобных признаков, необходимо срочно обратиться к специалисту в области онкологии либо маммологии. Подобное отношение увеличивает шансы пациентки на устранение заболевание и продление ее жизни.
Диагностика
Для постановки точного диагноза необходима консультация у маммолога, который назначает ряд обследований. Для начала проводят ультразвуковое исследование, магниторезонансную томографию и маммографию, что позволяет дифференцировать инвазивную карциному неспецифического типа, поскольку симптоматика схожа.
УЗИ считается наиболее информативной мерой, которая не несет опасности для пациентки. Такая методика дает возможность определить заболевание на первоначальных этапах формирования, при этом назначается необходимая терапия. Для более точной картины назначается томография очага поражения.
Для выяснения типа новообразования осуществляется биопсия пораженной ткани, забор материала проводится посредством специальной иглы. Подобная процедура выполняется под местным обезболиванием (анестезией). Далее полученный материал проходит иммуногистологическое и химическое исследование в лабораторных условиях.
Проведение процедуры заключается в определении наличия вероятных целей для использования терапевтических мер. Также выявляется присутствие выработки женских половых гормонов рецепторами, помимо этого, определяется повышенная активность белка Her2 и быстрота деления патологических клеток.
Прогестерон и эстроген – это женские гормоны, которые контролируют состояние организма в период полового созревания, менопаузы, регулируют менструальный цикл, вынашивание беременности, роды.
Если после проведения всех исследований обнаруживается выработка этих гормонов, то это указывает на гормонапозитивную патологию, при ее отсутствии – на гормонально-негативную.
Лечение
Проведение лечебных мер в первую очередь должно быть направлено на блокирование развития и уничтожение раковых клеток без повреждения здоровых тканей. Нередко назначается комплексная терапия, сюда же относится иссечение новообразования.
Гормональная терапия
Наиболее результативным в борьбе с люминальным типом раковой опухоли считается гормональное лечение. При этом немалую роль играет настрой на излечение у самой пациентки. Комплексные меры подразумевают использование лекарственного средства Тамоксифена и ингибиторов ароматазы.
Подтип В люминального рака хорошо реагирует на применение препарата Трастузумаб, который относится к противоопухолевым лекарствам, в его состав входят моноклональные антитела. Эффективность определяется взаимодействием препарата с внутриклеточными соединениями белков, которые провоцируют активный рост и размножение аномальных клеток.
Лекарство результативно затормаживает и устраняет рост ракового образования. Применение подобного лечения может использоваться и при наличии метастазов. Здесь результат воздействия препарата заключается в прекращении питания аномальных структур, помимо этого, самочувствие пациентки улучшается.
Лекарственными аналогами считаются такие препараты как Пертузумаб, Лапатиниб, которые можно приобрести в аптечных пунктах и в интернете.
Таргентное лечение
Таргентное лечение основано на инновациях в области иммунологии, дает возможность устранить раковую опухоль даже на последних этапах, когда врачи говорят только о неблагоприятных прогнозах.
Воздействие основано на устранении аномальных структур с минимальным проявлением побочных эффектов. Лекарства могут использоваться самостоятельно и в комплексном лечении.
Компоненты препаратов эффективно воздействуют на соединения белков, которые провоцируют формирование злокачественных новообразований. Благодаря белку клетки перерождаются, разрастаются кровеносные сосуды, они отвечают за питание очага поражения.
Влияние таргентного лечения направлено на разрушение биохимических реакций, что вызывают возникновение опухолевых процессов.
Химиотерапия терапия
Проведение химиотерапии не дает хороших результатов, поэтому она применяется только в тех ситуациях, когда значение Ki-67 значительно увеличено, при этом препараты неблагоприятно воздействуют на организм, в результате формируются глубокие функциональные и структурные нарушения в клетках, приводящие к их растворению. Однако блокируется и деление патологических структур.
Лучевое лечение
Терапия основана на воздействии рентгеновского излучения на очаг поражения, что способствует разрушению опухоли. Методика назначается после хирургического вмешательства, а также совместно с химиотерапией, иногда – как самостоятельная лечебная мера.
Хирургическая операция
Устранить патологию можно благодаря хирургическому воздействию, однако подобная мера считается опасной и инвазивной, поэтому может использоваться далеко не всегда. Во время операции очаг поражения отсекается, в более запущенных ситуациях полностью удаляется пораженная молочная железа.
Помимо этого, необходимо удалить региональные лимфатические узлы. Операция осуществляется под воздействием анестезии, проводить ее должен квалифицированный хирург.
Осложнения
При прогрессировании люминального рака нередко возникают различного рода осложнения. Практически всегда пациентки страдают от отечности рук, нередко жалуются на ухудшение подвижности в плечевой области, нарушается чувствительность кожи, снижается сила мышц на руках.
Все осложнения спровоцированы хирургическим воздействием и лучевой терапией на лимфатическую систему, кровеносные сосуды, нервные волокна – по-другому это называется постмастэктомическим синдромом. При этом необходимо проведение симптоматического лечения совместно с занятиями лечебных упражнений.
Прогноз
По статистическим данным, лечебная тактика дает хороший эффект, но остается большой риск рецидива. При правильной терапии и высоком иммунитете пациентки можно добиться хороших результатов и благоприятного прогноза.
Большая выживаемость наблюдается при диагностировании типа А. Тип В устранить практически не удается, поэтому терапия направлена на снижение проявления симптомов и продление жизни.
Реабилитационный период после хирургического вмешательства долгий, проходить его нужно под врачебным контролем, с соблюдением всех его рекомендаций. При этом не исключено полное излечение от патологии.
Профилактика
Предупредить возникновение патологии возможно, если устранить все провоцирующие причины. Важным аспектом считается контроль над собственным весом, соответственно за рационом питания, вести здоровый образ жизни. Избегать различных травм области груди, сильных стрессовых ситуаций.
Люминальный рак молочной железы поражает женщин и мужчин в любом возрасте. У представителей сильного пола опухоль развивается реже. Смертность при прогрессировании патологии составляет около 15%. Новообразование имеет ряд причин и опасно осложнениями.
Подтипы и симптомы люминального рака молочной железы
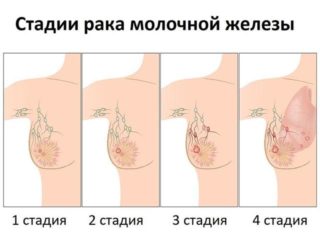 Люминальная опухоль груди с медицинской точки зрения делится на отдельные типы. Обычно заболевание представляет собой неоднородную группу в виде образования нескольких опухолей, локализирующихся в одном месте.
Люминальная опухоль груди с медицинской точки зрения делится на отдельные типы. Обычно заболевание представляет собой неоднородную группу в виде образования нескольких опухолей, локализирующихся в одном месте.
Особенности люминального рака типа А
Данный вид заболевания характеризуется своим негативным воздействием на рецепторы прогестерона и эстрогена. Если опухоль типа А начинает прогрессировать, она легко поддается операции. В большинстве случаев после восстановительной терапии рецидивы отсутствуют. Проявляется новообразование аналогичными признаками, как и другая разновидность РМЖ. Он чувствителен к гормональным препаратам, так как у заболевания отсутствует лекарственная устойчивость HER2.

В первую очередь симптомы появляются на кожных покровах в виде припухлости, местной гипертермии и появлении гематом. Иногда в месте новообразование появляется сосудистая сетка, которая не исправляется косметическими средствами. Метастазирование возможно только в костные ткани, иногда переходит в лимфоузлы, расположенные в подмышечных впадинах.
Отличия люминального рака типа B
Тип заболевания В считается осложненным, так как сопровождается распространением метастазов, которые пагубно влияют на лимфоузлы. Данный тип патологии проявляется редко. По статистике он встречается среди женской онкологии в 10% случаев.
К заболеванию склонны девушки в возрасте до 25 лет и не рожавшие. Кроме того, патология развивается у женщин при менопаузе. Зачастую новообразование не проявляет себя в начальных стадиях, возникает внезапно.

Даже после удаления опухоли есть риск повторного роста. При прогрессировании рака типа B врачи ставят неутешительные прогнозы. Это связано с тем, что реакция опухолевого образования на химиотерапию посредственная. Первый признак патологии — появление видимой опухоли и асимметрия груди. В остальном симптоматика схожа со всеми разновидностями РМЖ.
Причины патологии

Дефект мягких тканей молочных желез у женщин возникает на фоне различных факторов. Опухоль развивается при мутации клеток вследствие:
- стресса и нерационального питания;
- склонности к вредным привычкам;
- неблагоприятной экологии и малоподвижного образа жизни;
- гормонального дисбаланса или выкидыша;
- замершей беременности или воспаления внутренних половых органов.
Также вызвать патологию может невнимательно проведенная операция в матке или на груди. Например, во время удаления доброкачественных новообразований.
Раннее половое созревание также может сказаться на развитии люминального рака молочной железы. По этой причине большинство новообразований операбельны, но склонны к рецидиву.
Способы диагностики
При подозрении на развитие патологического процесса, необходимо срочно обратиться к терапевту, который даст направление к маммологу или онкологу. Узкоспециализированные врачи проведут несколько этапов исследований прежде чем поставят диагноз рак. Назначается несколько методов диагностики.
- Пальпация и визуальный осмотр. В этот этап включается сбор анамнеза и составление общей картины заболевания на основании опроса пациентки.
- Назначение лабораторных анализов, в которых определяют люминальный В тип рака молочной железы her2 негативный или позитивный. Анализируется уровень Ki67 в отрицательных клетках.
- Инструментальные исследования. УЗИ, МРТ, компьютерная томография. Эти методы абсолютно безопасны и не влияют на течение рака. Они помогают определить структуру опухоли и ее размеры. Также удается выяснить, затронуты ли другие органы. Насколько разрушены молочные железы, удается определить при помощи маммографии.
- Гистологический анализ (биопсия). Считается окончательным этапом в исследовании. С его помощью берется пункция из опухоли через тонкоигольный прокол. Патология помогает определить экспрессию и способность раковых клеток к развитию.
С помощью дифференциального исследования удается определить, насколько люминальный рак склонен к метастазированию и затрагиванию близлежащих лимфоузлов.
Прогнозы и лечение
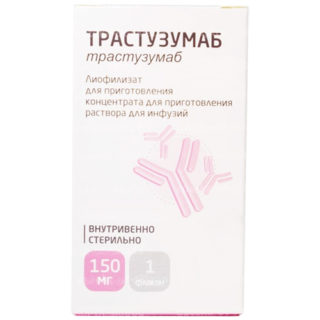
Терапия при диагностировании люминального рака типов А или В направляется на купирование причин роста опухоли. Обязательно назначается уничтожение раковых клеток без риска затрагивания здоровых тканей. Для этого подбирается индивидуальная терапия. Применяют лекарственные средства Тимоксифен и Ингибрит ароматазы.
Люминальный В тип РМЖ лечится с помощью препарата Трастузумаб. Его относят к классу противоопухолевые. В составе медицинского препарата присутствуют моноклинальные антитела. Эффективность препарата достигается при взаимодействии введенного препарата с белками, который вырабатывают аномальные клетки новообразования. Аналогами Трастузумаба выступают Пертузумаб, Лапатиниб.
Таргетное лечение
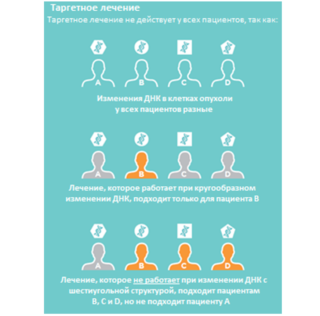 Один из доступных методов, который впервые был реализован в иностранных клиниках. Тактика направлена на устранение роста раковой опухоли и ее полного уничтожения путем воздействия на иммунную систему. Таким образом искусственно стимулируется работа иммунных клеток.
Один из доступных методов, который впервые был реализован в иностранных клиниках. Тактика направлена на устранение роста раковой опухоли и ее полного уничтожения путем воздействия на иммунную систему. Таким образом искусственно стимулируется работа иммунных клеток.
Прогноз при неагрессивном люминальном раке молочной железы типа А или B можно считать благоприятным. Даже новообразование с метастазированием удается благополучно купировать. Для такого лечения назначают Авастин, Герцептин, Тарсева. Препараты воздействуют на клетки, поддерживающие жизнедеятельность опухоли. Тем самым нарушается их питание, происходит гибель новообразования.
Химиотерапия
Применение химических препаратов назначают в крайних случаях, когда в анализе клеток наблюдается завышенное количество Ki-67. Химия действует губительно на весь организм: нарушает деление клеток организма, вместе с ними провоцируя разрушение онкологического новообразования. Пациентам назначается Мелфалан, Метазоламид, Митомицин, Этопозид и аналоги. Дозировка введения индивидуальная, зависит от весовой категории больного.
Большинство препаратов, использующихся в химиотерапии, являются эффективными в случае активного размножения опухолевых тканей.
Хирургическое вмешательство
Еще один крайний метод лечения люминального рака молочной железы. Зачастую он считается эффективным только на ранних стадиях, когда размер новообразования еще мал. В процессе операции хирурги удаляют пораженные части либо всю молочную железу. Также пациенткам удаляют региональные лимфатические узлы, так как они могут быть затронуты раковыми клетками.
В результате комплексного лечения опухоли прогноз может быть благополучным. Однако риск повторного поражения остается. В дальнейшем пациентка становится в онкологическое отделение на учет. Это необходимо для регулярного обследования.
Классификация рака молочной железы осуществляется ВОЗ по системе TNM, на основании которой определяется стадия рака молочной железы 1, 2, 3 или 4 стадии. Также для постановки диагноза и выбора тактики лечения используются классификации по МКБ 10, по гистологии, скорости роста опухоли, определения группы риска для операции.
Классификация рака молочной железы по МКБ 10
С50 Злокачественное заболевание молочной железы.
С50.0 Сосок и ареола.
С50.1 Центральная часть молочной железы.
С50.2 Верхневнутренний квадрант.
С50.3 Нижневнутренний квадрант.
С50.4 Верхненаружный квадрант.
С50.5 Нижненаружный квадрант.
С50.6 Подмышечная область.
С50.8 Распространение более чем на одну из вышеуказанных зон.
С50.9 Локализация неуточнённая.
D05.0 Дольковая карцинома in situ.
D05.1 Внутрипротоковая карцинома in situ.
Гистологическая классификация рака молочной железы
На данный момент используют гистологическую классификацию ВОЗ от 1984 года.
A. Неинвазивный рак (in situ)
• внутрипротоковый (интраканаликулярный) рак in situ;
• дольковый (лобулярный) рак in situ.
B. Инвазивный рак (инфильтрирующая карцинома)
• другие формы (папиллярный, плоскоклеточный, ювенильный, веретеноклеточный, псевдосаркоматозный и др.).
С. Особые (анатомо-клинические) формы
Наиболее часто диагностирующиеся гистологические формы рака — это: плоскоклеточный рак;
болезнь Педжета (разновидность особая плоскоклеточного рака в зоне соска железы); аденокарцинома (железистая опухоль). Наиболее благоприятный прогноз по течению и лечению имеют: рак тубулярный, слизистый, медуллярный и аденокистозный.
Если паталогический процесс не распространяется за пределы одного протока или дольки, то рак называют неинфильтрирующим. Если опухоль распространяется на лежащие вокруг дольки, то его называют инфильтрирующим. Инфильтрирующий рак является наиболее чаще выявляемой формой (протоковая форма 50-70% случаев и дольковая форма — в 20%).
Более подробно о лечение и прогнозе рака молочной железы читайте на нашем сайте.
Классификация по скорости роста опухоли
Скорость роста опухоли молочной железы определяется с помощью лучевых методов диагностики, скорость роста рака дает понять насколько злокачественный процесс.
— Быстро растущий рак (общая масса опухолевых клеток становится в 2 раза больше за 3 месяца).
— Средняя скорость роста (увеличение массы вдвое происходит в течение года).
— Медленно растущий (увеличение опухоли в 2 раза происходит более чем за год).
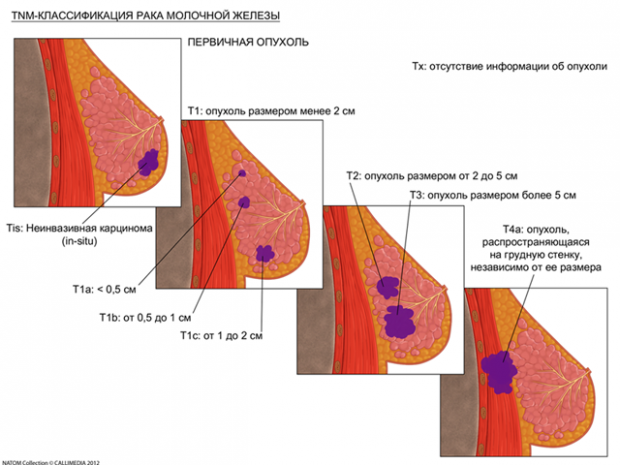
Классификация рака молочной железы по TNM
Т — определение первичного опухолевого узла.
N — вовлечения лимфоузлов.
M — наличия метастазов.
Первичная опухоль (Т)
Тх – недостаточно данных для оценки первичной опухоли.
То – первичная опухоль не определяется.
Tis – рак in situ.
Tis (DCIS) – преинвазивная карцинома (протоковый рак in situ).
Tis (LCIS) – неинфильтрирующая внутрипротоковая или дольковая карцинома (дольковый рак in situ).
Tis (Paget’s) – рак Педжета соска молочной железы при отсутствии опухоли в молочной железе.
Т1 – Опухоль ≤ 2см в наибольшем измерении.
Т1mic — микроинвазивный рак (≤ 0,1 см в наибольшем измерении).
Т1а — опухоль 0,1 – 0,5 см.
Т1b — опухоль 0,5 – 1,0 см.
Т1с — опухоль 1 – 2 см.
Т2 – опухоль 2,1 – 5 см.
Т3 – опухоль > 5 см.
Т4 – опухоль любого размера с прямым распространением на кожу или грудную стенку (фасции, мышцы, кости).
— Т4a: опухоль прорастает в грудную стенку, но не врастает в грудные мышцы;
— Т4b: опухоль с изъязвлением кожи и/или отёком (включая симптом апельсиновой корки) и/или метастазы в коже одноимённой молочной железы;
— Т4c: сочетание Т4a и Т4b;
— Т4d: Первично-отёчная форма рака, воспалительный рак молочной железы (без первичного очага).
Регионарные лимфатические узлы (N)
Оценивают локализацию поражённых регионарных лимфатических узлов и распространённость опухолевого процесса при помощи пальпации, УЗИ, КТ, МРТ, ПЭТ) и патологоанатомически (по результатам гистологического исследования лимфатических узлов после операции).
Клиническая классификация
Nx – недостаточно данных для оценки состояния регионарных лимфатических узлов.
No – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастазы в смещаемых подмышечных лимфатических узлах или лимфатическом узле на стороне поражения.
N2 – метастазы в подмышечных лимфатических узлах, фиксированных друг с другом, на стороне поражения, или клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при отсутствии клинически определяемых метастазов в подмышечных лимфатических узлах:
— N2a – метастазы в подмышечных лимфатических узлах на стороне поражения, фиксированных друг к другу, или другим структурам (кожа, грудная стенка)
— N2b – метастазы, определяемые только клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), во внутренних лимфатических узлах молочной железы при отсутствии клинически определяемых метастазов в подмышечных лимфатических узлах на стороне поражения;
N3 – метастазы в подключичных лимфатических узлах на стороне поражения с/без метастазов в подмышечных лимфатических узлах, или клинически определяемые метастазы (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) во внутренних лимфатических узлах молочной железы на стороне поражения при наличии метастазов в подмышечных лимфатических узлах или метастазы в надключичных лимфатических узлах на стороне поражения с/без метастазов в подмышечных или внутренних лимфатических узлах молочной железы:
— N3a: метастазы в подключичных лимфатических узлах на стороне поражения;
— N3b: метастазы во внутренних лимфатических узлах молочной железы на стороне поражения;
— N3c: метастазы в надключичных лимфатических узлах на стороне поражения.
Патологоанатомическая классификация рака молочных желез
рNx – недостаточно данных для оценки состояния регионарных лимфатических узлов (узлы удалены ранее, или не удалены для патологоанатомического исследования).
рNo – нет гистологических признаков поражения метастазами регионарных лимфатических узлов, на изолированные опухолевые клетки дополнительных исследований не проводилось.
При наличии в регионарных лимфатических узлах только изолированных опухолевых клеток – данный случай классифицируется как No. Единичные опухолевые клетки в виде небольших скоплений (не более 0,2 мм в наибольшем измерении) обычно диагностируется иммуногистохимически или молекулярными методами. Изолированные опухолевые клетки, как правило, не проявляют метастатическую активность (пролиферация или стромальная реакция)
рNo(I-): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; отрицательные результаты иммуногистохимического исследования.
рNo(I+): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; положительные результаты ИГХ при отсутствии скоплений опухолевых клеток более 0,2 мм в наибольшем измерении по данным ИГХ
рNo(mol-): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; отрицательные результаты молекулярных методов исследования.
рNo(mol+): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; положительные результаты молекулярных методов исследования.
рN1 – метастазы в 1 – 3 подмышечных лимфатических узлах на стороне поражения и/или во внутренних лимфатических узлах молочной железы на стороне поражения с микроскопическими метастазами, определяемые при иссечении сторожевого лимфатического узла, но не выявленные клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии):
— рN1mi: микрометастазы (> 0,2 мм, но 2 мм;
— N2b – клинически определяемые метастазы (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), во внутренних лимфатических узлах молочной железы на стороне поражения, при отсутствии метастазов в подмышечных лимфатических узлах.
рN3 – метастазы в 10 и более подмышечных лимфатических узлах на стороне поражения; или метастазы в подключичных лимфатических узлах на стороне поражения; или клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при наличии одного и более поражённого метастазами подмышечных лимфатических узлов; или поражении более 3 подмышечных лимфатических узлов с клинически негативными, но микроскопически доказанными метастазами во внутренних лимфатических узлах молочной железы; или метастазы в надключичных узлах на стороне поражения:
— рN3a: метастазы в 10 и более подмышечных лимфатических узлах, один из которых > 2 мм или метастазы в подключичных лимфатических узлах на стороне поражения;
— рN3b: клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при наличии одного и более поражённого метастазами подмышечных лимфатических узлов; или поражении более 3 подмышечных лимфатических узлов и внутренних лимфатических узлов с клинически негативными (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), но микроскопически доказанными метастазами во внутренних лимфатических узлах молочной железы при стенцинальной биопсии;
— рN3c: метастазы в надключичных лимфатических узлах на стороне поражения.
Отдалённые метастазы (М)
Мх – недостаточно данных для оценки наличия отдаленных метастазов
Мо – нет признаков отдаленных метастазов.
М1 – имеются отдаленные метастазы, в том числе поражение кожи за пределами железы, в надключичных лимфатических узлах.
Стадии рака молочной железы
На основании системы TNM определяют стадии рака молочной железы. В зависимости от стадии выбирают тактику лечения. Стадии рака молочной железы представлены в таблице.
