Риск плацентарной недостаточности при беременности
Содержание:

Плацента — временный орган, формирующийся только во время беременности и выполняющий функции снабжения плода всем необходимым для здорового развития. Плацентарной недостаточностью называют нарушение ее строения и функций. Другими совами, это расстройство кровотока в системе плод-плацента-мать. Оно в тяжелых случаях может привести даже к гибели ребенка. Итак, узнаем о причинах, терапии и последствиях плацентарной недостаточности.
Почему она возникает
Причины возникновения патологии делят на эндогенные (действующие изнутри организма) и экзогенные (воздействующие снаружи). Последние — это загазованность воздуха, радиоактивное облучение, стрессы, неполноценное питание, профессиональные вредности, использование агрессивной бытовой химии. Негативно влиять на состояние плаценты могут и чрезмерные физические нагрузки будущей мамы. К экзогенным факторам плацентарной недостаточности относятся вредные привычки, прежде всего, курение будущей матери, употребление спиртных напитков, увлечение крепким кофе.
Что касается экзогенных факторов, то к таковым относят возраст будущих рожениц старше 35 и моложе 18; многочисленные роды и аборты; опухоли яичников; рождение в анамнезе гипотрофичных детей; привычное невынашивание; воспалительные процессы половых органов.
Практика показывает, что очень часто причиной плацентарной недостаточности являются соматические заболевания матери. Речь идет о сахарном диабете, гипертонии, пороке сердца, болезнях крови и почек. В группе риска находятся и женщины с врожденными патологиями репродуктивных органов, например, двурогой или седловидной маткой.
Лечение плацентарной недостаточности
Главной задачей терапии является сохранение беременности и своевременное родоразрешение.
Госпитализируют в обязательном порядке женщин с острой формой плацентарной недостаточности, задержкой развития плода по результатам УЗИ и допплерографии. Им нужно полноценно отдыхать, рационально питаться, много времени проводить на свежем воздухе.
Плацентарная недостаточность — следствие устрашающего уровня смертности малышей незадолго до рождения, а также в первую неделю после появления на свет. Несмотря на колоссальные наработки в области репродуктивной медицины, вопрос о данной патологии до сих пор открыт, а его исследование является приоритетным для отечественных и зарубежных ученых. Далее рассмотрим, как лечить плацентарную недостаточность при беременности.
Плацентарная недостаточность подтверждается примерно у 3,5% здоровых будущих мам и у 4,5% беременных, страдающих каким-либо другим сопутствующим недугом. Вследствие этого серьезного дефекта около 50% новорожденных погибают в первые дни жизни, а выжившие детишки впоследствии страдают от поражения ЦНС, отстают от ровесников в плане психомоторики и физического развития.
Плацентарная недостаточность: сущность патологии
Орган, который формируется исключительно на время беременности и является своеобразным мостиком между матерью и плодом, называется плацентой, или детским местом. Благодаря плаценте плод окружен надежным иммунным барьером, получает необходимое количество питательных веществ, гормонов и кислорода, а взамен отдает углекислый газ и продукты распада. Ограждая маленького человечка от токсического воздействия вредных веществ и влияния патогенных микроорганизмов, детское место дает ему возможность полноценно развиваться и расти.
В основе плацентарной недостаточности лежит расстройство микроциркуляции и компенсаторного механизма, из-за чего плацента становится ущербной в функциональном плане. Плод на этой почве также страдает вследствие нарушенного газообмена, поражения ЦНС, эндокринной и иммунной систем.
Причины плацентарной недостаточности при беременности
Факторов, провоцирующих развитие плацентарной недостаточности, очень много. Условно их делят на 4 большие группы:
- Особенности акушерско-гинекологического характера: наличие у первого ребенка генетических отклонений и различных пороков развития, нарушение месячного цикла, серьезные гинекологические заболевания и хирургические операции в сфере репродуктивной системы до беременности, самопроизвольные аборты и установленное привычное невынашивание, предыдущие преждевременные роды, первичное бесплодие, осложнения при вынашивании и родах предыдущих детей.
- Особенности текущей беременности. Львиная доля случаев плацентарной недостаточности возникает на почве заражения матери и плода вирусно-бактериальными инфекциями (например, хламидиями). Также к этой группе относят поздний токсикоз, угрозу прерывания беременности, резусную несовместимость, многоплодие, неправильное прикрепление плаценты, патологическую незрелость половых органов.
- Соматические патологии у будущей мамы. Риск развития плацентарной недостаточности увеличивают заболевания эндокринной (сахарный диабет), сердечно-сосудистой (артериальная гипертензия), кроветворной, дыхательной и мочеполовой (пиелонефрит) систем.
- Социально-бытовые факторы: будущая мама младше 18 или старше 30 лет, наличие вредных привычек, неполноценное питание, стрессы, вредные производственные факторы (например, влияние радиации или химикатов).
Нередко плацентарная недостаточность развивается вследствие комплекса нескольких факторов, принадлежащих к разным группам риска.

Формы плацентарной недостаточности при беременности
В зависимости от характера и места сосредоточения патологического процесса в плаценте недостаточность классифицируют на несколько форм:
- гемодинамическая — происходит замедление кровотока в маточно-плацентарной и плодово-плацентарной кровеносной системе;
- плацентарно-мембранная — нарушаются свойства плацентарной мембраны по транспортировке продуктов обмена веществ;
- клеточно-паренхиматозная — снижается работоспособность трофобластических клеток плаценты.

Перечисленные структуры тесно связаны между собой, поэтому чаще всего плацентарная недостаточность является результатом комплексных нарушений.
В зависимости от характера гемодинамического расстройства в патологии выделяют следующие формы:
- плацентарная недостаточность 1а степени при беременности — нарушения происходят только в кровотоке матки;
- 1б степени — изменяется кровоток в сосудистой системе ребенка;
- 2 степени — нарушается и маточное, и плодное кровообращение, но в целом ситуация остается не критичной;
- 3 степени — происходит критическое нарушение кровотока в пупочной артерии, есть угроза для жизни плода. Пациентке показано досрочное родоразрешение.
По клинической картине выделяют две формы патологии — острую и хроническую.
Острая плацентарная недостаточность при беременности
Острая форма недостаточности сопряжена с такими расстройствами, как инфаркт плаценты и ее преждевременная отслойка, которая влечет за собой ретроплацентарное кровоизлияние и образование гематомы. Острое течение патологического процесса обычно приводит к замиранию плода и вынужденному прерыванию беременности.
Хроническая плацентарная недостаточность при беременности
Эта форма патологии более распространена, чем острая, и диагностируется у каждой третьей будущей мамы, которая состоит в группе риска женщин с перинатальными отклонениями. Хроническая недостаточность плаценты развивается в первой половине гестации или с начала второй половины и продолжается от нескольких недель до нескольких месяцев. Клиническая картина патологии включает в себя нарушение трофической функции, что влечет за собой гормональные и газообменные отклонения в плацентарной функции.

Симптомы плацентарной недостаточности при беременности
Поводом для тщательного обследования будущей мамы на предмет плацентарной недостаточности обычно служат такие признаки:
- замедленное увеличение матки в размерах. Плод получает недостаточное количество кислорода и питательных веществ, поэтому его развитие приостанавливается. Как следствие, рост матки существенно отстает от нормативных показателей. При здоровой беременности дно матки достает лонное сочленение к 12 неделе гестации. С наступлением 13 недели беременности матка уже прощупывается через стенку живота. Высота ее дна в сантиметрах равняется неделе беременности;
- снижение двигательной активности плода. Уменьшение количественного показателя шевелений происходит на почве гипоксии. Если плод «притих» внезапно, этот симптом может заметить и сама беременная;
- повышение артериального давления и периферические отеки. Данный показатель имеет важное значение на большом сроке беременности. Когда признаки гипертензии сочетаются с периферическими отеками или наличием белка в моче, велика вероятность развития преэклампсии у будущей мамы. При таком состоянии беременной нужно немедленно обращаться за медицинской помощью;
- болезненные ощущения в нижнем сегменте живота. В диагностике плацентарной недостаточности такое недомогание считают косвенным признаком патологии. Боль может быть вызвана другим отклонением, провоцирующим развитие недостаточности плаценты. Обычно боль внизу живота является одним из симптомов тромбоза маточных артерий, преждевременной отслойки плаценты, гипертонуса матки, трубной и маточной инфекции. Все эти заболевания — потенциальные факторы развития плацентарной недостаточности;

- выделение крови из влагалища. На протяжении всех 9 месяцев беременности такой симптом не сулит женщине ничего хорошего. Если говорить о плаценте, то появление крови свидетельствует о ее отслоении, неправильном расположении с повреждением, травме самой плаценты или матки. Любое из этих нарушений может лечь в основу плацентарной недостаточности.
Уточним, что перечисленные выше симптомы нельзя назвать прямым доказательством наличия плацентарной недостаточности у беременной. В большинстве случаев их может вообще не быть. Недостаточность плаценты имеет тенденцию к скрытому развитию. В то время как плод страдает из-за небольшого объема обменных процессов, мама обычно никакого дискомфорта не испытывает. Единственно правильной тактикой поведения для своевременного выявления патологии и ее лечения являются регулярные проверки у врача.
Последствия плацентарной недостаточности при беременности
Патология способна кардинальным образом повлиять на течение беременности и привести к последующим осложнениям:
- отслоение плаценты;
- переношенная беременность;
- большая вероятность гибели плода в утробе матери.
Чем опасна плацентарная недостаточность при беременности для малыша:
- гипотрофия плода или рождение ребенка с маленьким весом;
- патологии мозгового кровообращения у младенца;
- воспаление легких;
- отставание в психическом развитии;
- неврологические отклонения;
- нарушения функциональной деятельности кишечника;
- частые простудные заболевания;
- различные пороки развития.
Диагностика плацентарной недостаточности при беременности
Есть несколько способов обнаружить патологию:
- Физическое обследование будущей мамы, в ходе которого дают точную оценку размерам, тонусу матки, окружности живота и сопоставляют эти показатели с установленной нормой. Тут же могут быть выявлены отклонения в количестве шевелений плода и его ЧСС.
- УЗИ. Метод позволяет точно определить размеры ребенка, объем амниотической жидкости и размеры плаценты. При помощи допплера оценивают показатели кровотока в сосудах матки, детского места, пупочной артерии и вене.
- Исследование в лаборатории. В рамках такой диагностики изучают гормональные показатели плаценты.
Лечение плацентарной недостаточности при беременности
Тактика лечения зависит от срока беременности:
- до 34 недель — незрелость плода еще очень выражена, в связи с чем оказание помощи после его рождения невозможно, поэтому беременность стараются сохранить и продлить;
- после 34 недель — плод уже достаточно жизнеспособен, поэтому врачи выбирают способ родоразрешения и назначают дату родов.
Чтобы сохранить беременность до срока 34 недель, будущую маму госпитализируют в отделение акушерства и гинекологии. Там ей назначают комплексное лечение для нормализации кровообращения и микроциркуляции, а также для профилактики или коррекции обменных процессов.
Женщине показан полный покой. Чтобы пациентка расслабилась и полноценно отдыхала, ей не помешают такие процедуры, как ионотерапия, физиопроцедуры на область надпочечников, электрорелаксация матки.
Конечно, большое значение при коррекции недостаточности детского места имеет медикаментозная терапия. Развитию этой патологии, а также привышного невынашивания и повреждению стенок сосудов способствует большое количество аминокислоты гомоцистеин в крови беременной. Для снижения уровня этого вещества применяют лекарственное средство Ангиовит, в составе которого содержатся витамины группы В и фолиевая кислота. Будущей маме рекомендуют принимать его в течение 1 месяца.

Пентоксифиллин — еще один фармпрепарат обязательного назначения. Средство обладает выраженным сосудорасширяющим и ангиопротекторным эффектом, улучшает микроциркуляцию и снижает сосудистое сопротивление. Назначают его по 400 — 800 мг в сутки или через капельницу.
В качестве вазоактивных средств назначают комбинацию раствора Актовегина (до 10 капельниц) и таблетки гексопреналина (по 0,25 — 1,5 мг в сутки).
Препараты Пентоксифиллин и Дипиридамол используют в последнее время не только для лечения. По отзывам врачей, эти антиагреганты и ангиопротекторы помогают предотвратить развитие плацентарной недостаточности при беременности. Дипиридамол разрешен к применению на любом сроке гестации. Его используют в сочетании с противосвертывающими лекарственными средствами и препаратами, предназначенными для нормализации артериального давления.
Роды при плацентарной недостаточности и методы предотвращения развития патологии
Успешное завершение беременности на почве плацентарной недостаточности заключается в оперативной диагностике любых функциональных отклонений в развитии крохи, профессиональной оценке рисков и своевременной подготовке родовых путей к рождению ребенка.
Естественные роды при плацентарной недостаточности возможны. Главное, чтобы состояние родовых путей женщины, самой роженицы и плода было удовлетворительным. Степень готовности малыша к появлению на свет определяют с помощью УЗИ с допплером, кардиотокографии и различных функционально-нагрузочных проб.

К оперативному родоразрешению пациентки посредством метода кесарева сечения медики прибегают в случае видимых нарушений в акушерско-гинекологической истории болезни пациентки, а также при наличии отклонений во внутриутробном развитии ребенка.
Для профилактики плацентарной недостаточности при беременности важна своевременная нормализация или полное устранение факторов, которые провоцируют патологию. Беременной женщине также дадут рекомендации по здоровому питанию, назначат комплексы необходимых витаминов и минеральных веществ, успокоительные средства, а при необходимости — лекарственные препараты.
Плацентарная недостаточность (ПН) – это синдром, развивающийся во время беременности на фоне нарушенной плацентарной трансфузии от матери к плоду, как следствие ее органической (морфологической) и функциональной неполноценности. Это одно из состояний, при котором причины и последствия клинически тесно связаны.
Причинами могут быть различные гинекологические заболевания, экстрагенитальная патология, осложненная беременность. Последствиями – гибель плода, гипоксия, синдром задержки развития плода (СЗРП).
Диагноз ставят с помощью УЗИ, допплерометрии, КТГ (кардиотокографии). Лечение проводится в стационаре с учетом причин ПН. Назначаются препараты, улучшающие плацентарный кровоток, уменьшающие гипоксию плода, при необходимости назначают досрочное родоразрешение.
Оглавление
- Плацентарная недостаточность – что это такое
- Почему возникает ПН
- Что такое маточно-плацентарная недостаточность
- Классификация и характеристика плацентарной недостаточности
Плацентарная недостаточность – что это такое
Плацентарная недостаточность при беременности – это симптомокомплекс органических и функциональных изменений плаценты, протекающих на фоне срыва компенсаторных механизмов, обеспечивающих ее нормальную функцию.
Плацента – это временный орган, развивающийся только во время беременности, осуществляющий связь между плодом и организмом матери. Благодаря сложной системе кровообращения плод через плаценту получает из материнского организма кислород, питательные вещества, обеспечивается иммунной защитой.
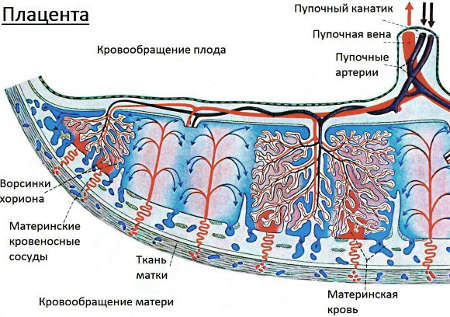
Через плаценту удаляются продукты метаболизма плода и углекислый газ. Это значит, что только неразрывная связь с материнским организмом обеспечивает рост, внутриутробное развитие и жизнеспособность малыша.
Прерывание или нарушение этой связи способно привести к задержке развития плода, нарушению функций его центральной нервной системы, иммунной и эндокринной систем, грозит его внутриутробной гибелью.
В клинике выделяют 2 вида ПН:
- первичная – возникает в 1 триместре (до 12 недели) беременности в результате нарушений в эмбриогенезе;
- вторичная ПН – возникает при уже развитой плаценте , как результат нарушений, возникших в ходе беременности.
Лечение синдрома в основном зависит от вызвавших его причин и направлено на коррекцию изменений, вызванных гипоксией, улучшение плацентарной трансфузии.
Почему возникает ПН
Многочисленные причины плацентарной недостаточности могут быть условно поделены на четыре основных группы:
- Причины, обусловленные акушерским анамнезом беременной женщины (самопроизвольные выкидыши, невынашивание беременности, перинатальная смертность, осложнения во время предыдущих беременностей).
- Причины, связанные с особенностями текущей беременности (хламидийная инфекция, гестозы, несовместимость плода и матери по резус-фактору, многоплодие, аномальное расположение или прикрепление плаценты).
- Причины, связанные с соматической патологией у беременной (заболевания сердечно-сосудистой системы — ССС, эндокринологическая патология, нефрологическая и урологическая патология, заболевания органов кроветворения).
- Причины, связанные с социально-бытовыми факторами (возраст беременной, употребление ею наркотиков, алкоголя, курение, пониженное питание, физические перегрузки).

Что такое маточно-плацентарная недостаточность
Во время беременности взаимосвязь матери и плода осуществляется через плаценту. Роль плаценты связана с тем, что через нее осуществляется метаболизм плода. Кроме того, плацента является биологическим фильтром, не пропускающим в кровь нерожденного ребенка многие патогенные химические вещества. Но все эти важные функции плацента может выполнить при условии нормального кровотока в ней.
Поэтому можно сказать, что маточно-плацентарная недостаточность – нарушение кровоснабжения системы плод-мать из-за плохо сформированной или нарушенной сосудистой системы временного органа.
В зависимости от причины и тяжести состояния А.Н. Стрижаков выделяет 4 степени плацентарной недостаточности, которые определяют врачебную тактику и лечение.
Классификация и характеристика плацентарной недостаточности
| Степени недостаточности плацентарного кровообращения | Характеристика степеней недостаточности плацентарного кровообращения |
| 1 A степень | Нарушения в системе маточных и спиральных артерий при сохраненном кровоснабжении плода |
| 1 B степень | Нарушение в системе кровоснабжения плода при нормальном кровоснабжении плаценты со стороны матери |
| 2 степень | Тотальное нарушение кровоснабжения в системе мать-плод, однако, не достигающее опасных значений. |
| 3 степень | Опасное нарушение плацентарного кровообращения, грозящее гибелью плода. |
Важно! Лечение каждой представленной в таблице степеней зависит от тяжести и причины, вызвавшей плацентарную недостаточность.
Хроническая плацентарная недостаточность – что это такое
Хроническая плацентарная недостаточность – это длительно существующее нарушение кровообращения плаценты, сопровождающееся дистрофическими изменениями, протекающее на фоне недостаточности компенсаторных механизмов. Основой патогенеза этой патологии является хроническое нарушение кровообращения в системе мать-плод.
Причины хронической плацентарной недостаточности:
- поздние гестозы;
- перенашивание беременности (свыше 36-37 недель);
- изосерологическая несовместимость;
- анемия беременных;
- экстрагенитальные заболевания.
Хроническая декомпенсированная плацентарная недостаточность
Декомпенсированная плацентарная недостаточность – это наиболее тяжелая форма хронической плацентарной недостаточности. Причиной этого состояния является нарушения в системе компенсации, дальнейшее развитие беременности становится либо невозможным, либо весьма затруднительным. Нарушения со стороны плода проявляются тяжелой гипоксией, синдромом задержки развития, весьма вероятна гибель плода. Беременность протекает тяжело. Консервативное лечение в стадии декомпенсации не эффективно, показано срочное хирургическое родоразрешение.
Хроническая субкомпенсированная плацентарная недостаточность
Субкомпенсированная маточно-плацентарная недостаточность возникает в случаях, когда защитно-приспособительные механизмы истощились не до конца, они даже могут обеспечивать нормальную жизнедеятельность плода, при отсутствии нагрузок на плацентарный комплекс.
Однако в случаях физических и психических нагрузок, особенно в родах при схватках и потугах, проявляется значительное увеличение сосудистого сопротивления в плаценте. Резко повышается уровень лактата, появляется гиперкапния (состояние, вызванное избыточным содержанием углекислого газа в крови), гипоксия, ацидемия плода.
Для ребенка последствия могут быть представлены:
- недостаточностью ССС;
- дыхательной недостаточностью;
- нарушением деятельности ЦНС.
Острая плацентарная недостаточность
Острая плацентарная недостаточность возникает вследствие обширных плацентарных инфарктов и отслойки нормально расположенной плаценты. Причинами ОПН могут быть:
- поздние гестозы;
- экстрагенитальная патология (сахарный диабет, болезни ССС, заболевания почек);
- интоксикации;
- травмы;
- многоплодие;
- многоводие;
- короткая пуповина;
- стремительные роды.
ОПН развивается в течение нескольких часов и требует срочной врачебной помощи, в противном случае ситуация может иметь самые негативные последствия и закончиться гибелью не только плода, но и женщины.
Лечение зависит от степени выраженности ОПН.
При легкой степени во время беременности назначают:
- постельный режим;
- постоянное наблюдение за состоянием плода и женщины;
- медикаментозную терапию;
- при необходимости переливание крови.
При среднетяжелой форме острой плацентарной недостаточности, врачебная тактика определяется акушерской ситуацией. При удовлетворительном состоянии матери и плода проводят амниотомию и быстро заканчивают роды без применения родостимулирующих средств.
При тяжелой форме острой недостаточности плаценты в интересах женщины, несмотря на состояние плода, проводится кесарево сечение.
Что означает риск плацентарной недостаточности
Выявить ПН в стадии компенсации, которая еще не отразилась на состоянии плода, крайне трудно. Верифицировать эту патологию часто можно только после родов по изменениям в плаценте. Поэтому так важно определить среди беременных группу риска развития этой патологии.
Риск плацентарной недостаточности при беременности определяется рядом причин, неблагоприятно влияющих на плацентарную систему.
- Высокая степень риска отмечается у женщин с гестозом, развивающимся на фоне экстрагенитальной патологии (сочетанный гестоз).
- Средняя степень риска – это группа женщин, имеющие аборты в анамнезе, вынашивающие многоплодную беременность, имеющие гинекологическую патологию.
- Низкая степень риска, определяется возрастом женщин (до 18 лет и старше 35 лет).
Плацентарная недостаточность при беременности: симптомы
Со стороны женщины начальные формы патологии могут себя никак не проявлять.
Симптомы плацентарной недостаточности зависят от выраженности патологии.
При более тяжелых формах может возникнуть симптомы гестоза и признаки угрозы выкидыша или преждевременных родов:
- боли в животе;
- кровяные выделения из половых органов.
На фоне нарушенного плацентарного кровотока может активизироваться условно патогенная флора – возникает клиника кольпита. Это опасное осложнение может привести к внутриутробному инфицированию плода.
Со стороны плода, симптомы проявляется снижением количества двигательных актов, тахикардией, сменяющейся брадикардией.
Эти симптомы, хотя и являются неспецифическими, — повод для обследования женщины на патологию со стороны плаценты.
Как ставится диагноз ПН
Для диагностики плацентарной недостаточности используют три основных метода:
- Ультразвуковая диагностика
- УЗИ плода позволяет определить его основные размеры и сопоставить их с нормальными показателями для срока гестации;
- при УЗИ оценивается двигательная активность плода;
- высчитывается количество околоплодных вод;
- измеряется толщина плаценты, степень зрелости;
- определяют состояние пуповины.
- Кардиотокография (КТГ) – этот метод позволяет оценить:
- показатели деятельности ССС плода;
- двигательную активность плода;
- активность маточных сокращений.
- Допплерометрическое исследование дает информацию о состоянии кровообращения в системе мать-плод:
- выявляет степень тяжести ПН (маточно-плацентарная недостаточность 1 а, 1 б, 2 и 3 степени тяжести);
- дает возможность заподозрить генные патологии плода.
При любом подозрении на плацентарную недостаточность все эти обследования проводятся в обязательном порядке.
Лечение ПН при беременности
Лечение плацентарной недостаточности при беременности проводится в основном в стационарах, исключение может быть только для компенсированных форм, требующих только лечения таблетированными препаратами и динамического амбулаторного наблюдения.

Лечение в основном патогенетическое, направленное на предотвращение развития различных, иногда тяжелых осложнений.
При фетоплацентарной недостаточности разрешены к применению следующие группы препаратов:
- вазодилататоры с миотропным действием (Курантил), улучшающие плацентарное кровообращение, уменьшающие гипоксию плода, предотвращающие развитие дистрофических и дегенеративных изменений плаценты;
- препараты, усиливающие метаболизм (Актовегин);
- медикаменты, снижающие сократительную активность миометрия (Гинипрал, Но-шпа) и уменьшающие возможность выкидыша;
- препараты, нормализующие реологические характеристики крови (Трентал, Аспирин);
- препараты, уменьшающие психоэмоциональную нагрузку (назначают пустырник, валериану, глицин).
Необходимо помнить, что плацентарная недостаточность – это тяжелая патология, лечение которой требует больших знаний, поэтому самолечение или лечение народными средствами без одобрения и наблюдения врача, могут привести к самым тяжелым результатам.
Современные методы лечения плацентарной недостаточности в Европе
Лечение ПН во всем мире примерно одинаковое, основано на патогенетических принципах. Принципиально новых методик, к сожалению, просто не существует. Все методы лечения, рекламируемые зарубежными фирмами, доступны и российским гражданам. И не только в клиниках Москвы, но и стационарах на уровне областных центров.
В последнее время в акушерстве при лечении плацентарной недостаточности стал широко применяться плазмаферез, он обладает детоксикационным эффектом, улучшает показатели тканевого дыхания, стимулирует эндокринологическую активность. Интерес представляет методика сочетания плазмафереза и медицинского озона.
Важным является включение в комплекс лечения ПН карбогенотерапии по разработанной методике, так как у беременных, получавших этот вид лечения, отмечалось достоверное улучшение кровотока в системе мать-плод, что способствует рождению детей с улучшенными морфофункциональными характеристиками по сравнению с контрольной группой.
Последствия ПН для ребенка
Плацентарная недостаточность может иметь следующие последствия для ребенка:
- антенатальная гибель плода;
- самопроизвольное прерывание беременности;
- родоразрешение на сроке 22- 37 полных недель;
- кислородное голодание плода;
- СЗРП.
Однако при своевременном и правильном лечении есть возможность избежать всех этих страшных осложнений.
Профилактика ПН при беременности
Профилактика плацентарной недостаточности – это очень простые рекомендации:
- своевременно выявлять и лечить заболевания, передающиеся половым путем (еще на этапе планирования беременности);
- не употреблять алкоголь, наркотики, отказаться от курения;
- регулярно и рационально питаться;
- не допускать физических перегрузок и стрессовых ситуаций;
- ночной сон должен быть полноценным, не менее 8 часов;
- принимать витамины.
Профилактика любых осложнений, которые могут возникать на фоне гестации, всегда начинаются на этапе прегравидарной подготовки. Предупредить заболевание проще, чем лечить. Но даже если состоятельность плацентарного кровообращения нарушена, при условии соблюдения врачебных рекомендаций, есть шанс выносить и родить малыша, без тяжелых последствий.
