Роды с вич
Содержание:

Роды у женщин, имеющих положительный ВИЧ-статус – это особая ответственность, как для врача, так и для самой пациентки. Роды – это, конечно, процесс, начинающийся спонтанно, и предсказать начало и течение родового процесса можно далеко не всегда, но в данном случае следует максимально подготовиться. Чем более пациентка привержена терапии, тем благоприятнее прогноз.
Передача инфекции от матери к ребенку осуществляется как во время беременности, так и в период родов и грудного вскармливания. Но во время родов самый большой риск передачи ВИЧ от матери к ребенку — до75%. Все аспекты ведения беременности на фоне ВИЧ-инфекции рассмотрены в статье «ВИЧ-инфекция и беременность».
Далее мы рассмотрим факторы (аспекты) инфицирования, которые угрожают ребенку во время родов. Акушерско – гинекологические аспекты:
— Преждевременное вскрытия плодного пузыря и излитие вод. Каждый час безводного периода увеличивает риск инфицирования ребенка. Безводный период более 4-х часов повышает риск инфицирования вдвое, независимо от способа родоразрешения. А также при этом сокращается период возможности введения химипрофилактики ВИЧ в родах. Исходя из вышеизложенного понятно, что ВИЧ-положительным роженицам никогда не производят амниотомию (искусственное вскрытие плодного пузыря и разведение плодных оболочек).
— Стремительные роды. В этом случае сокращается время для проведения химиопрофилактики ВИЧ в родах, а также повышается риск родового травматизма матери и плода. Чем более выраженные разрывы у матери в родах, тем больше у ребенка контакт с кровью матери.
— Затяжные роды и аномалии родовой деятельности. Затяжные роды также увеличивают время контакта крови матери с кожей ребенка, что увеличивает вероятность инфицирования. Аномалии родовой деятельности помимо удлинения периода родов, предполагают проведение родоусиления или родовозбуждения. А такие мероприятия при ВИЧ-инфекции противопоказаны, в этом случае выбор делается в пользу родоразрешения путем операции кесарева сечения.
— Родовые травмы (разрывы слизистой влагалища и промежности с излитием большого количества крови, чем с большим количеством крови контактирует малыш, тем больше у него риск заражения).
Аспекты со стороны плода:
— Крупный плод – это всегда риск аномалий родового акта (клинически узкий таз, дистоция плечиков) и родового травматизма, а значит дополнительного контакта с кровью.
— Недоношенность и гипотрофия плода с массой тела менее 2500 граммов. У недоношенных детей недостаточно сформирована собственная иммунная защита, соответственно, гораздо меньше сопротивляемость любым инфекциям. У гипотрофичных и недоношенных деток, помимо того, очень тонкая кожа, которая легко травмируется.
— Первый ребенок из двойни. Первый ребенок из двойни дольше контактирует с тканями родовых путей матери, что увеличивает риск проникновения инфекции через микротравмы кожи.
— Внутриутробная инфекция плода с поражением кожного покрова (пузырчатка новорожденного, везикулопустулез). Любое поражение или травматизация кожи также увеличивает площадь и длительность контакта с кровью матери.
— Заглатывание околоплодных вод и аспирация (вдыхание околоплодных вод). Попадание околоплодных вод в дыхательные и пищеварительные пути увеличивает риск проникновения инфекции благодаря большой площади соприкосновения биологических жидкостей, а также из-за еще несформированного собственного иммунитета слизистых.
Ведение родов у беременных с ВИЧ
1. Дородовая госпитализация в 38 – 39 недель для определения тактики ведения родов. Пациентка должна поступать с заключением из СПИД-центра, где указаны иммунный статус, вирусная нагрузка, названия выданных на руки препаратов для химиопрофилактики и схема их применения.
Вирусная нагрузка менее 500 копий/мл – возможно консервативное ведение родов.
Вирусная нагрузка более 500 копий/мл или неизвестная – показано оперативное родоразрешение.
2. Родовая деятельность должна наступать спонтанно. При наличии ВИЧ-инфицирования не допускается применение родовозбуждения и родоусиления.
3. Плановое родоразрешение при ВИЧ-инфекции должно проводиться до начала родовой деятельности и до излития околоплодных вод, только при соблюдении таких условий снижается риск инфицирования ребенка. В этом состоит отличие от плановых операций по другим показаниям, практически всегда операцию планируют как можно ближе к сроку, а лучше с началом родовой деятельности, так как свертывающая система крови успевает адаптироваться и «настроиться» на роды, а значит на потерю крови. При ВИЧ-инфекции риск гипотонических и атонических кровотечений такой же, как в популяции, но здесь на первый план выходит инфекционная безопасность ребенка.
4. Исключается выполнение амниотомии (вскрытия плодного пузыря) и эпизиотомии/перинеотомии (инструментального рассечения промежности в родах), наложения акушерских щипцов и вакуум – экстрактора.
5. Динамический осмотр производится по общим правилам, то есть строго по показаниям, чем меньше мы проводим вагинальных осмотров, тем меньше травмируется слизистая родовых путей. Влагалищное исследование проводится при поступлении или при развитии родовой деятельности у пациентки, находящейся на дородовой госпитализации, далее в латентной фазе родов через 6 часов, в I периоде через 4 часа, в потугах 1 раз в час.
Дополнительные исследования показаны при:
— проведении обезболивания,
— излитии вод,
— появлении кровянистых выделений,
— урежении сердцебиения плода,
— при неясности положения и предлежания плода (головное или тазовое), вставления предлежащей части (неправильное или асинклитическое вставление головки служит показанием к операции кесарева сечения),
— после рождения первого ребенка из двойни,
— если возникает необходимость перевода женщины в другое ЛПУ,
— если решается вопрос об оперативном родоразрешении.
6. Обработка половых путей водным раствором хлоргексидина при каждом осмотре для снижения вероятности обсеменения вирусом.
7. Заблаговременное информирование врача – неонатолога о инфекционном анамнезе мамы, обязательное присутствие неонатолога на родах.
8. По возможности извлечение плода в целом плодном пузыре.
9. Пересечение пуповины на 1-ой минуте после извлечения.
10. Обработка кожи новорожденного сразу после извлечения. Гигиеническая ванна с 0.25% раствором хлоргексидина (50 мл 0.25% раствора хлоргексидина 10 литров воды температурой не менее 37 ºС) для удаления вагинального секрета, следов крови и амниотической жидкости с кожи ребенка.
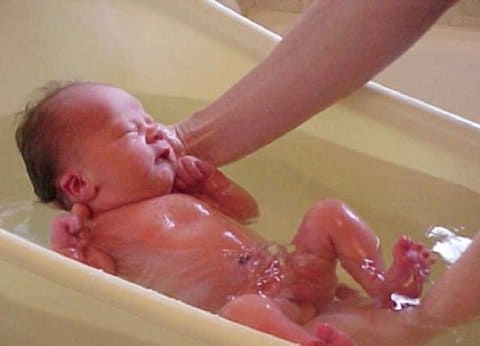
11. Отказ от прикладывания к груди.
Химиопрофилактика ВИЧ в родах
Химиопрофилактика передачи ВИЧ-инфекции во время родов назначается независимо от того, принимала ли женщина препараты ВААРТ во время беременности или нет.
Основанием для назначения химиопрофилактики служат:
— подтвержденная ВИЧ-инфекция в любой стадии,
— впервые полученный положительный или сомнительный результат тестирования на ВИЧ, включая экспресс — тестирования тест – полосками установленного образца,
— при невозможности проведения ИФА на ВИЧ и экспресс – тестирования, показанием для химиопрофилактики в родах служат данные анамнеза (внутривенное использование наркотических средств, половой контакт с ВИЧ-инфицированным партнером).
Схемы химиопрофилактики:
Схема №1 Азидотимидин (ретровир) внутривенно капельно от начала родовой деятельности до момента пересечения пуповины. Вводится он в дозе 0.2 мл на 1 кг веса пациентки в первый час схваток, а затем доза снижается до 0.1 мл на 1 кг веса все последующее время.
Схема №2 Невирапин (вирамун) в дозе 200 мг (1 таблетка) однократно с началом родовой деятельности, если роды длятся более 12 часов, то повторяют прием препарата.
Схема №1 более изучена и проверена, а №2 более удобна и экономически выгодна. В разных ситуациях вопрос о способе химипрофилактики решается индивидуально. При высокой вирусной нагрузке могут применяться оба препарата одновременно, так как невирапин усиливает чувствительность организма к азидотимидину.
Следующие схемы являются резервными, они применяются в том случае, если есть противопоказания к первым двум (непереносимость препаратов, затрудненность венозного доступа в экстренных ситуациях или при начале родов вне лечебного учреждения, выраженное побочное действие, либо устойчивость к терапии).
Азидотимидин (зидовудин, ретровир) в таблетках, 300 мг с началом родовой деятельности, затем по 300 мг каждые 3 часа до момента пересечения пуповины.
Фосфазид (никавир) в таблетках, 600 мг с началом родовой деятельности, а затем по 400 мг каждые 4 часа до момента пересечения пуповины. Если до этого беременная получала азидотимидин, то его следует отменить с началом приема фосфазида.
Химиопрофилактика ВИЧ новорожденному
Химипрофилактика ВИЧ новорожденному проводится независимо от того, получала ли мать химиопрофилактику во время беременности и в родах. Дети, рожденные от ВИЧ-инфицированной матери при любом анамнезе (принимала терапию или нет) называются «ВИЧ-экспонированными».
Показания:
— ВИЧ-инфекция у матери,
— анамнез матери (внутривенное использование наркотиков, контакт с ВИЧ-инфицированным партнером) даже при отрицательном результате на ВИЧ на данный момент.
Начало приема препарата рекомендуется с 8 часа жизни новорожденного, до этого в крови циркулирует препарат, полученный от матери. Начало химиопрофилактики позже 8 часов снижает ее эффективность, а спустя 72 часа не имеет смысла, так как, если произошло заражение, то вирус уже внедрился в клетки и начал свое размножение.
Азидотимидин (ретровир) в форме сиропа по 0.2 мл сиропа на 1 кг веса ребенка строго каждые 6 часов в течение 6 недель. Доза каждую неделю пересчитывается на вес ребенка.
Невирапин по 0,2 мл суспензии на 1 кг веса ребенка однократно в сутки в течение 3 дней с интервалом в 24 часа. Доза также корректируется по весу малыша.
Обе схемы являются основными, но вторая используется в тех случаях. Когда нет уверенности в том, что ребенок будет получать профилактику 6 недель.
Грудное вскармливание и ВИЧ-инфекция
ВИЧ-инфекция является абсолютным противопоказанием к грудному вскармливанию.
Во время грудного вскармливания попадание вируса от матери к малышу может происходить двумя путями:
— С грудным молоком. В грудном молоке высока концентрация вируса иммунодефицита и вероятность инфицирования ребенка составляет около 10% даже при однократном кормлении.
— Через проглатывание крови, которая может выделяться из трещин сосков. Таким образом, после родов сразу исключается прикладывание к груди. А далее необходимо грамотно и максимально бережно подавить лактацию, чтобы избежать типичных осложнений (лактостаз, мастит).
Как подавить лактацию?
Сразу хотим предупредить, что перетягивание груди полотенцем или обкладывание льдом могут повлечь за собой осложнения, а вот лактацию подавят вряд ли. Воспалительные явления на фоне застоя молока всегда развиваются достаточно быстро, но у ВИЧ-инфицированных женщин, в связи с дефицитом иммунитета, они развиваются практически всегда, а также чреваты генерализацией инфекции, вплоть до акушерского сепсиса.
На данный момент применяют:
— Бромокриптин (аналоги: бромокриптин-рихтер, абергин, парлодел).
Для подавления лактации применяют по ½ таблетки 2 раза в день 2 дня, начиная с первого дня после родов или операции кесарева сечения. Препарат известен давно, применяется во многих клинических случаях, которые сопровождаются повышенным уровнем пролактина. Переносится, как правило, удовлетворительно. Чаще всего из побочных действий отмечается тошнота, возможна рвота, а также головокружения, головные боли, ортостатические коллапсы (обморок при резком вставании из положения лежа).
— Достинекс (аналоги: агалатес и берголак) для предотвращения лактации принимают 2 таблетки (1 мг) однократно в первый день после родов или операции кесарева сечения; для подавления установившейся лактации принимают по ½ таблетки 2 раза в день в течение 2-х дней (суммарная доза также 1 мг, но при уже запустившемся процессе лактации ее нужно подавлять плавно, чтобы не вызвать гормонального сбоя и обмороков). Препарат, как правило, переносится хорошо. Из побочных действий чаще других бывают головокружение, учащенное сердцебиение, реже тошнота и рвота.
При правильном приеме и соблюдении режима дозирования не случится даже первых «приливов» молока, лактация угаснет, и вы сможете кормить малыша адаптированными смесями.
ВИЧ-инфекция у новорожденного
При несоблюдении правил химиопрофилактики во время беременности и родов, при прикладывании к груди, ребенку грозит врожденная ВИЧ-инфекция (ВИЧ-эмбриофетопатия) либо приобретенная в раннем неонатальном периоде. Выкидыши на ранних сроках, случаются, как правило, при сочетании ВИЧ-инфекции с другими заболеваниями и хроническими интоксикациями.
ВИЧ-эмбриофетопатия:
— Задержка внутриутробного развития (ЗВУР) по диспластическому типу.
ЗВУР по диспластическому типу характеризуется наличием стигм дизэмбриогенеза и асимметрией тела.
Стигмы дизэмбриогенеза: микроцефалия (несоразмерное уменьшение мозгового отдела черепа), гидроцефалия (накопление жидкости в полостях головного мозга), дисплазия лица (выпирающие лобные бугры, короткий нос с деформированным или сплющенным корнем, косоглазие, экзофтальм – выпученные глаза), аномальное расположение и изъяны в формировании ушей, двойной зрачок, пороки развития нёба, крипторхизм (неопущение яичка).
Как правило, в формировании подобного симптомокомплекса принимает участие совокупность факторов, сопутствующих ВИЧ-инфекции (наркотические вещества, алкоголь, гепатиты В и С, хламидиоз, герпетическая и цитомегаловирусная инфекция).
В отличие от постнатального (инфицирование после родов), врожденное инфицирование ВИЧ характеризуется быстрым развитием симптомов и бурной прогрессией, у большинства развернутая клиническая картина наблюдается, начиная с 3 – 6 месяцев жизни.
Непосредственно после рождения такие детки часто страдают от дыхательных расстройств (РДСН), гипогликемии (снижения сахара крови), гипертермии (повышение температуры тела), метаболических расстройств (ацидоз) и неврологических нарушений.
РДСН (респираторный дистресс – синдром новорожденных) — это симптомокомплекс дыхательных расстройств, который характеризуется дыхательной недостаточностью, приступами апноэ (отсутствие дыхания). Причина РДСН в нарушении синтеза сурфактанта, жироподобного вещества, которое поддерживает воздушность легких после первого вдоха и препятствует спаданию альвеол.
Как наблюдают ребенка после родов?
Прививки
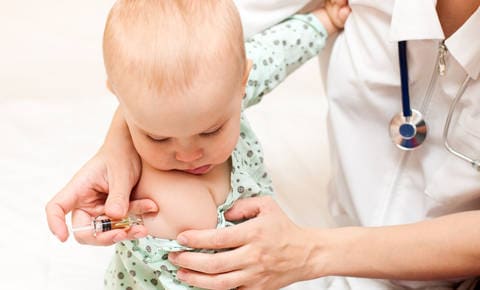
ВИЧ-экспонированные дети прививаются согласно общему календарю прививок, но с некоторыми особенностями.
— БЦЖ. В роддоме осуществляется вакцинация БЦЖ (вакцина против туберкулеза), после которой может наблюдаться регионарное увеличение лимфатических узлов, редко более тяжелые реакции. Без вакцинации БЦЖ у таких детей высок риск первичного инфицирования туберкулезной палочкой практически сразу после выхода из роддома.
— АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина), прививка от гепатита В являются инактивированными вакцинами, у ВИЧ-экспонированных детей сохраняется полноценный ответ на прививку, и вацинация проводится по общему графику.
— Оральная вакцина против полиомиелита нежелательна, вместо нее используется инактивированная полиовакцина (ИПВ), которая вводится по общему графику.
— Живые вирусные парентеральные вакцины против кори, краснухи, эпидемического паротита проводят по общим правилам.
— Сезонная вакцинация (включая гриппозную) проводится с заменой оральных живых вакцин на инактивированные.
— Проводится активная вакцинация против пневмококковой инфекции при помощи убитых вакцин, так как высок риск тяжелого течения пневмонии.
Иммунитет ВИЧ-экспонированных детей не всегда формирует полный ответ на вакцину, то есть защита от инфекции частичная. При контакте с инфекционным больным целесообразно дополнительно вводить готовые специфические сыворотки (противостолбнячную, противокоревую и так далее). Иммуноглобулины в таких сыворотках начинают действовать сразу.
После выписки из роддома
После того, как мать и ребенка выписали из роддома, необходимо в ближайшее время встать на учет в СПИД-центр. За ребенком наблюдают, контролируют лабораторные данные, а также (самое главное) определяют антитела к ВИЧ в крови малыша.
Исследования:
1) специальные исследования
— ПЦР (полимеразная цепная реакция) на ВИЧ в 2 и в 4 месяца
— ИФА (иммуноблоттинг по показаниям) на ВИЧ в 6, 12 и 18 месяцев
2) лабораторные исследования
— общий анализ крови + тромбоциты
— биохимический анализ крови (билирубин, АлАТ, АсАТ, щелочная фосфатаза)
— протеинограмма (количество и соотношение белков крови)
3) инструментальные исследования
— УЗИ органов брюшной полости в 6 и 12 месяцев
— ЭКГ в 1 – 3 месяцев, затем в 1 год (УЗИ сердца по показаниям)
В течение 1.5 лет в его крови циркулируют материнские антитела. По истечении 1.5 лет решается вопрос о снятии ребенка с учета и определения его ВИЧ-статуса («положительный» или «отрицательный»).
Для снятия ребенка с учета должны быть выполнены 3 условия:
— отсутствие антител к ВИЧ методом ИФА
— отсутствие гипогаммаглобулинемии (гамма-глобулины – это защитные белки крови)
— отсутствие клинических проявлений ВИЧ-инфекции.
Такая тактика правомерна в случае отсутствии признаков врожденной ВИЧ-эмбриофетопатии, отсутствии признаков ВИЧ-инфекции (замедленный набор массы тела, замедленное психомоторное развитие, распространенное увеличение лимфатических узлов, увеличение печени и селезенки и другое). При наличии симптомов ребенок подлежит углубленному обследованию и лечению в любом возрасте.

Ответственность пациентки и слаженная работа медицинского персонала – это основа инфекционной безопасности, значит и здоровья ребенка. Это тот случай, когда от сознательности будущей матери действительно зависит прогноз для начинающего свою жизнь малыша. Следите за собой и будьте здоровы!
До 1997 года в Российской Федерации насчитывалось всего 60 детей, рожденных от женщин, живущих с ВИЧ. Однако по данным Федерального научно-методического центра МЗ РФ по профилактике и борьбе со СПИДом, к 1 июля 2003 года это число выросло до 5974. Если раньте это заболевание встречалось в основному наркоманов и гомосексуалистов, то теперь отмечается рост передачи ВИЧ-инфекции половым путем. Это, в свою очередь, привело к росту заболеваемости среди женщин детородного возраста. Опыт рождения здоровых детей у ВИЧ-инфицированных матерей в нас-тоящее время позволяет сохранять беременность. Сейчас возникает много вопросов, связанных с ВИЧ и беременностью: возможна ли защита ребенка от ВИЧ и каковы шансы рождения здорового малыша, не ухудшат ли беременность и роды течение самой ВИЧ-инфекции и, наоборот, — как повлияет ВИЧ на течение беременности? Женщины хотят знать, как обезопасить себя и своих близких от ВИЧ, или лее (если эта проблема не миновала их семью) — как правильно вести себя в этой ситуации, стоит ли решаться на такой важный и желанный шаг, как материнство, и каковы могут быть его последствия.
Дарико НиауриЛейла Султанбекова
Профессор д.м.н., Зав. кафедрой акушерства и гинек. мед. фак-та С.-Пб. гос-го. ун-та; Врач акушер-гинеколог, аспирант мед. фак-та С.-Пб. гос-го ун-та
ВИЧ и СПИД
Итак, что же такое ВИЧ? ВИЧ-инфекция — это хроническое вирусное заболевание, возбудитель которого поражает иммунные клетки, отвечающие за сопротивляемость организма инфекциям. Отсюда и название вируса — вирус иммунодефицита человека (ВИЧ).
Существуют три пути передачи ВИЧ-инфекции:
- Гемоконтактный, то есть через кровь — заражение происходит при переливании крови, при использовании медицинских инструментов, в том числе при многократном использовании шприцов и игл разными лицами.
- Половой (незащищенный секс). Очень важно знать, что при половом контакте риск заражения женщины более чем в 3 раза выше, чем мужчины. Необходимо помнить, что только презерватив может предотвратить инфицирование.
- «Вертикальный», когда заболевание передается от матери ребенку, что может произойти во время беременности, родов и при кормлении грудью.
Особо хочется отметить, что никакими другими путями ВИЧ не передается. Вирус НЕЛЬЗЯ получить:
- при рукопожатии или объятиях;
- через пот или слезы;
- при кашле и чихании;
- при использовании общей посуды или постельного белья;
- при использовании общих ванны и унитаза;
- при совместных занятиях спортом;
- при пребывании в одном помещении;
- в общественном транспорте;
- через животных или при укусах насекомых;
- при поцелуе (и вообще через слюну), так как концентрация вируса в слюне недостаточна для инфицирования. За всю историю изучения ВИЧ и СПИДа не было зафиксировано ни одного случая заражения этим способом.
Вне человеческого организма ВИЧ нестоек: он почти моментально погибает при кипячении, высыхании, применении хлорсодержащих дезинфицирующих средств.
Когда человек заражается ВИЧ, вирус начинает разрушать иммунную систему, которая отвечает за защиту организма от болезней. Этот процесс не виден. Попав в организм человека, ВИЧ поражает клетки, отвечающие за иммунитет — сопротивляемость организма ко всем факторам внешней среды, например к инфекциям.
Человек, живущий с ВИЧ, может выглядеть и чувствовать себя хорошо на протяжении многих лет и даже не знать, что он инфицирован. Затем иммунная система слабеет, и зараженный становится уязвим для болезней, многих из которых обычно можно избежать.
ВИЧ-инфицированный со временем может начать болеть чаще, чем обычно. Диагноз «СПИД» (синдром приобретенного иммунодефицита) обычно ставится спустя несколько лет после заражения ВИЧ, когда у человека развиваются одно или несколько очень серьезных заболеваний (болезни легких, желудочно-кишечного тракта, грибковые поражения различных органов, онкологические заболевания, герпес).
Таким образом, ВИЧ и СПИД — не одно и то же. ВИЧ — это вирус, который подавляет иммунную систему, а СПИД — это комплекс заболеваний, которые возникают у человека с ВИЧ на фоне низкого иммунитета.
Сама ВИЧ-инфекция развивается медленно. Может пройти 5—12 лет, прежде чем появятся серьезные нарушения здоровья; продолжительность жизни ВИЧ-инфицированных измеряется не днями или часами, а десятилетиями. На протяжении длительного времени может не быть никаких симптомов, но ВИЧ уже может передаваться. Иначе говоря, человек, который является ВИЧ-положительным, выглядит как обычный здоровый человек, но может заражать других.
Единственный способ обнаружить ВИЧ в организме — это анализ крови. Но необходимо учитывать, что в большинстве случаев анализ выявляет ВИЧ только по прошествии примерно 3—6 месяцев после заражения (этот промежуток времени часто называют периодом «окна»), а передаваться заболевание может сразу же. Часто ВИЧ-инфекция впервые выявляется во время беременности, так как все беременные проходят обследование на ВИЧ, но инфицирование может произойти и до наступления беременности. Поэтому беременные обследуются на ВИЧ трижды, учитывая возможность наличия периода «окна».
Проявления. Первыми симптомами ВИЧ-инфекции могут быть: длительное незначительное повышение температуры (до 37,3—37,8°С), диарея (частый, жидкий стул), понижение массы тела, увеличение лимфоузлов.
В связи с тем что заболевание сопровождается иммунодефицитом, ВИЧ-инфицированные в большей мере, чем здоровые люди, должны стараться обезопасить себя от других инфекций, ведь организм не в состоянии бороться с ними. Необходимо иметь в виду, что некоторые возбудители так называемых оппортунистических инфекций живут в организме большинства людей и ничем себя не проявляют. Лишь при понижении иммунитета они вызывают опасные для жизни болезни.
Лечение. Вирус иммунодефицита человека является одним из наиболее изученных вирусов в истории человека, однако, к сожалению, в настоящее время нет лекарственного препарата, излечивающего от ВИЧ. Имеются лишь противовирусные препараты, которые помогают организму бороться с возможными оппортунистическими инфекциями. Однако их эффективность достаточна только при строгом соблюдении схемы приема. Назначить лечение может только квалифицированный специалист специализированного медицинского центра, на учете в котором состоит больной. Лечение назначается после предварительного обследования. Как правило, оно включает в себя два анализа: иммунного статуса (анализ, позволяющий определить, как работает иммунная система пациента) и вирусной нагрузки (с помощью этого анализа определяют, как много вирусов накопилось в организме). Чем выше иммунный статус и ниже вирусная нагрузка, тем благоприятнее состояние больного. Контроль этих анализов позволяет вовремя назначить противовирусную терапию и начать профилактику оппортунистических инфекций.
В настоящее время лечение обычно включает в себя применение 2, 3 или 4 препаратов. Однако во время беременности возможно использование лишь одного препарата. Это обусловлено тем, что противовирусные препараты могут оказать негативное действие на развивающийся плод, вызывая пороки развития. Противовирусный препарат, применяемый во время беременности, не вызывает серьезных последствий для развития плода, однако может вызвать у малыша анемию — снижение количества гемоглобина. Применение противовирусных препаратов позволяет замедлить развитие ВИЧ в организме и тем самым продлить жизнь пациенту, а во время беременности — предотвратить передачу вируса плоду.
Некоторые прогнозы
ВИЧ-инфекция не является медицинским показанием к прерыванию беременности. Родить или прервать беременность — это решение остается за самой ВИЧ-инфицированной. Никто не имеет права оказывать на нее давление. Но к этому вопросу надо подойти со всей ответственностью и как можно раньше проконсультироваться у врача. Необходимо обследоваться и, если пациентка узнала об инфицировании только во время беременности и не состояла на учете в центре СПИДа, обязательно встать на учет.
У всех женщин — инфицированных и не инфицированных — иммунная функция в период беременности подавляется. Такое угнетение иммунитета необходимо для того,чтобы наполовину чужеродный для матери плод не отторгался.
Эти изменения, естественные при беременности, вызывают опасение, что у ВИЧ-инфицированных женщин беременность может ускорить развитие инфекции. Первые отчеты о беременности у ВИЧ-инфицированных как будто подтверждали это. Однако дальнейшие наблюдения за родившими женщинами этих результатов пока не подтвердили. В целом между инфицированными и неинфицированными не было установлено различий ни по уровню смертности, ни по скорости развития каких-либо характерных для СПИДа клинических признаков, за исключением того, что у беременных ВИЧ-инфицированных женщин пневмония (воспаление легких) развивается значительно чаще, чем у небеременных. Судя по всему, беременность оказывает незначительное влияние на развитие инфекции у бессимптомных ВИЧ-поло-жительных или недавно инфицированных женщин, хотя возможно, что на более поздних стадиях ВИЧ-инфекции она может ускорять течение болезни.
Вопрос о негативном влиянии ВИЧ-инфекции на течение беременности на сегодняшний день не решен окончательно. ВИЧ может быть прямой причиной или показателем сложного взаимодействия связанных между собой медицинских и социальных условий, оказывающих влияние на беременность. Зачастую бывает трудно определить относительный вклад ВИЧ-инфекции, употребления наркотиков и неадекватного дородового ухода в неблагоприятный исход беременности. В ряде исследований неблагоприятный исход беременности с ВИЧ отмечается чаще, включая осложнения как на ранних, так и на поздних сроках. В различных исследованиях число осложнений варьируется.
В других исследованиях осложнения на ранних этапах беременности связываются с ВИЧ-инфекцией. Так, у ВИЧ-инфицированных более высок процент самопроизвольных абортов в первом триместре беременности. У ВИЧ-инфицированных женщин, по сравнению с неинфицированными, наблюдается более высокий уровень внематочных беременностей, что может быть связано с влиянием других сопутствующих инфекций. Отмечается, что у ВИЧ-инфицированных женщин чаще встречаются инфекции половых путей. У них чаще могут происходить преждевременные роды, чаще происходит отслойка плаценты, часто встречается задержка роста плода. По современным данным, риск заражения ребенка от ВИЧ-инфицированной матери при беременности, в родах и при кормлении грудью составляет 30% без лечения и всего 2% — при проведении противовирусной терапии (химиопрофилактики) и соблюдении врачебных рекомендаций.
Факторы, увеличивающие риск передачи ВИЧ-инфекции от матери ребенку, таковы:
- наличие у матери большого количества вирусов в крови (степень тяжести ВИЧ-инфекции у беременной): при тяжелом течении ВИЧ-инфекции на поздних стадиях заболевания вероятность передачи инфекции плоду выше;
- обострение хронических заболеваний во время беременности;
- осложнения самой беременности;
- продолжительные роды, длительный безводный период (если с момента излития околоплодных вод до рождения малыша проходит более 4 часов, вероятность передачи инфекции увеличивается);
- грудное вскармливание (у ВИЧ-инфицированных оно совершенно исключено);
- патологические изменения в плаценте.
Ведение беременности на фоне ВИЧ-инфекции
Если анализ крови дал положительные результаты на ВИЧ, терапию (введение специальных препаратов) начинают с 14-й недели беременности. (Именно поэтому для женщин, инфицированных ВИЧ, особенно важно наблюдение в женской консультации с ранних сроков беременности.) Назначение лечения именно с этого срока связано с тем, что его более ранее назначение может вызвать развитие внутриутробной патологии у плода. Если же ВИЧ-инфекция выявлена на более позднем сроке беременности, то важно как можно раньше начать химиопрофилактику. Несмотря на дороговизну и малодоступность противовирусных препаратов, ВИЧ-инфицированные беременные получают их бесплатно по государственной программе. Как уже говорилось, введение противовирусных препаратов способствует возникновению анемии у малыша. Для профилактики этого состояния ВИЧ-инфицированной беременной обязательно назначают препараты железа и поливитамины.
Роды у ВИЧ-инфицированных женщин
Рожают ВИЧ-инфицированные в специализированных родильных домах или в отделениях со специально обученным и подготовленным медицинским персоналом. В течение всего периода родов роженица также получает противовирусные препараты.
В результате ряда исследований удалось выяснить, что концентрация вируса особенно велика в слизи, вырабатываемой в шейке матки и во влагалище. Поскольку во время родов малыш соприкасается с шеечно-влагалищной слизью, то велика вероятность заражения ребенка именно во время родов. Есть два пути разрешения этой проблемы. Первый — многократная обработкавлагалища антисептиком (для этих целей обычно используют хлоргексидин) во время родов. Второй — оперативное родоразрешение путем операции кесарева сечения. Первый способ более прост, но менее надежен. А у второго способа есть один существенный недостаток. Поскольку иммунитет женщины ослаблен вирусом, то после родов могут возникнуть осложнения, в том числе инфекционные. Учитывая все это, способ родоразрешения выбирается в каждом случае индивидуально. Для профилактики попадания вирусов через мелкие кожные повреждения кожу новорожденного сразу после рождения обрабатывают хлор-гексидином.
Химиопрофилактика ВИЧ-инфекции у новорожденного начинается с 8-го часа после рождения. Ее проводят в любом случае, если мать инфицирована. Прифилактика включает в себя применение противовирусного препарата перорально (через рот) в виде сиропа по определенной схеме. В связи с риском передачи ВИЧ через грудное молоко ребенок сразу переводится на искусственное вскармливание.
Окончательно исключить наличие ВИЧ-инфекции у ребенка, рожденного от ВИЧ-инфицированной матери, можно по достижении им полутора лет. Это связано с наличием так называемого «окна», о котором уже говорилось выше. То есть если малыш был инфицирован во время беременности или во время родов, то анализы какое-то время могут не давать положительных результатов. Окончательно сказать, что малыш здоров, можно только через 1,5 года. В течение всего этого времени ребенок находится на учете под тщательным наблюдением специалистов.
Производится перенаправление с сайта
Всероссийской акции по тестированию на ВИЧ-инфекцию
Авторизация
Восстановление пароля

- Главная
- Семья и рождение детей
- Особенности родов у ВИЧ-положительной мамы

Долгожданная беременность подходит к концу. Вместе со специалистом вам надо решить, как малыш появится на свет, и подготовиться к родам.
Как свести риск к минимуму?
У ВИЧ-позитивной мамы может родиться здоровый малыш. Полностью исключить риск инфицирования, к сожалению, пока нельзя, но можно свести его к минимуму.
Cовременные методы лечения ВИЧ во время беременности позволяют снизить вирусную нагрузку в организме матери и вместе с ней — опасность инфицирования ребенка во время естественных родов.
Для этого очень важно:
— Встать на учет в женскую консультацию, вовремя проходить все обследования и сдавать анализы.
— Постоянно консультироваться в поликлинике Центра СПИДа и вовремя начать прием препаратов АРВ-терапии.
— Во время родов врач назначит внутривенное применение АРВ-терапии.
— После родов для профилактики инфицирования АРВ-терапия назначается малышу.
Кесарево сечение
Иногда в качестве профилактики назначается плановое кесарево сечение. Оно может быть назначено ведущим вашу беременность врачом, или показано врачом Центра СПИДа, если из-за несвоевременного начала АРВ-терапии или нарушения режима приема препаратов, или из-за отказа от приема препаратов, вирусная нагрузка превышает 1000 копий на миллилитр.
Кесарево сечение производится планово в момент, когда малыш уже готов к появлению на свет, но роды еще не начались.
Что взять с собой в роддом?
Заранее подготовьте сумку с вещами, которые вам потребуются в роддоме:
— Документы: паспорт, медицинский полис, обменную карту, которую вам выдадут в женской консультации.
— Препараты для лечения ВИЧ, которые вы принимаете, ваш дневник приема препаратов и самонаблюдения.
— Вещи для вас: халат, ночную рубашку, моющиеся тапочки, гигиенические принадлежности и предметы туалета.
— Нужно ли брать какие-то вещи для малыша, вам скажут в роддоме.
Соберите заранее и те вещи, которые вам потребуются при выписке. Ведь ваши счастливые родственники в спешке могут что-то забыть. Сложите в отдельный пакет вещи на выписку для малыша и одежду для себя.
Когда ехать в роддом?
Если у вас предполагается плановое кесарево сечение, дату госпитализации в роддом вам назначит врач, который ведет беременность.
Если у вас предполагаются естественные роды, при появлении болезненных схваткообразных ощущений в животе или при отхождении околоплодных вод немедленно отправляйтесь в роддом. Промедление грозит осложнениями для вашего здоровья и здоровья малыша. Лучше вызвать скорую помощь, а не ехать на такси или личном транспорте.
Как вести себя в роддоме?
После поступления в роддом для вас очень важно выполнять все указания медицинского персонала.
Запомните, что во время любых родов могут случиться непредвиденные ситуации. Будьте готовы к сотрудничеству с врачами.
От вашего поведения во многом зависит, насколько легко появится малыш на свет и каким будет его здоровье и самочувствие.
Прислушивайтесь к своему телу. Постарайтесь расслабиться – напряжение создает лишние болевые ощущения и ухудшает родовую деятельность.
Не волнуйтесь. Вы подготовились к родам, терпеливо выполняли программу лечения ВИЧ во время беременности и теперь вам всего лишь предстоит выполнить тяжёлую, но радостную работу – помочь малышу появиться на свет.
