Седловидный нос у ребенка
Содержание:

Заболевание, возникающее исключительно в детском или подростковом возрасте и характеризующееся нарушением обмена веществ в организме, именуется рахитом. Рахит является достаточно серьёзным заболеванием, которое обуславливается, прежде всего, нарушением фосфорно-кальциевого состава, что приводит к неправильному росту костных тканей, а также вызывает расстройства большинства органов у человека. Фактором, влияющим на появление рахита у детей, является недостаточное употребление витаминов группы Д. Во избежание развития этого недуга у ребёнка необходимо знать все аспекты и важные моменты этого заболевания, виды проявлений и методы лечения, о чём и расскажет статья.
Классификация заболевания
Недостаточное количество витаминной группы Д в организме приводит к тому, что в детском организме преимущественно развивается недомогание. В зависимости от продолжительности, при котором организм недополучал витамин Д, выделяют три степени рахита:
- Начальная степень обуславливается появлением нарушений целостности центральной и вегетативной нервных систем. Начальная стадия заболевания сложно диагностируется, поэтому родителям довольно проблематично выявить недуг у своего ребёнка.
- Средняя степень характеризуется физическими проявлениями, отображающимися на костной системе организма. На данном этапе родители уже могут заметить отставание в развитии костной ткани ребёнка, причём как некоторых отделов, так и всего организма.
- Сложная степень обусловлена появлением серьёзных нарушений в организме, таких как размягчения костных тканей. Очень важно не допускать этой формы заболевания, так как этот недуг относится к заболеваниям, которые достаточно сложно излечимы.
Причины
О том, что такое заболевание, как рахит возникает преимущественно в детском возрасте, уже известно. На это есть одна причина — именно в детском возрасте развивается костная система человека, поэтому важно, чтобы её формирование было правильным и здоровым. Рахиты развиваются при недостатке основного костного элемента, относящегося к группе витаминов Д. Именно его недостаток или полное отсутствие, и обуславливают появление рахита.

Недостаток витамина Д возникает вследствие влияния следующих причин:
- Недостаток солнечного света. Именно в солнечном свете находится максимальная доза витамина Д, которая так необходима для подрастающего организма. При этом эти лучи должны попадать непосредственно на всю поверхность тела. Особенно зимой у грудничков возникает недостаток этого витамина, так как в зимнее время солнечные лучи находятся в отдалённом положении. К тому же родители стараются обезопасить ребёнка от холода, чтобы не допустить возникновения вирусных заболеваний и неохотно осуществляют зимние прогулки. Известно, что 2 часа пребывания на солнце способствуют потреблению витамина Д в недельной дозировке. Таким образом, отсутствие прогулок является первой причиной, при которой развивается рахит у грудничков.
- Питание. Рахиты у деток возникают при неправильном питании. Таковым считается искусственное питание, при котором витаминный комплекс для ребёнка поступает не в полной степени. Лучший и единственный правильный вариант кормления детей с первых дней жизни считается естественное кормление. Даже если естественное вскармливание будет вводиться в более позднем возрасте, то риск возникновения недуга не исключается. Рахит у детей может возникнуть и по причине позднего введения прикорма, что объясняется различием количественного состава витамина Д в материнском молоке и натуральных продуктах (например, в желтке содержится втрое больше витамина Д).
- Беременность. Дети, родившиеся преждевременно на 7–8 месяцах беременности, предрасположены к возникновению рахита больше, нежели 9-месячные. Это связано с тем, что на 7–9 месяцах протекания беременности возникает потребность плода в витаминах, поэтому преждевременные роды являются значимой причиной появления заболевания у ребёнка.
Это основные причины, которые выделяют при диагностировании этого заболевания. В результате недостатка витамина Д в кишечник поступает исчерпывающий запас кальция. В таком количестве кальций и направляется в костную систему, а его недостаток не покрывает потребность при росте костей и их укреплении. Помимо дефекта костей, у ребёнка деформируется и мышечная система, так как кальций обеспечивает их укрепление.
Симптомы

Симптомы рахита имеют свои особенности и проявляются в зависимости от степени протекания болезни. Как упоминалось ранее, имеется три степени недуга, которым присущи соответствующие признаки рахита. Рассмотрим их подробнее.

Начальный период в раннем возрасте очень сложно диагностируем, поэтому нередко родители обращаются в стационар с более глубокими симптомами заболевания. Первые признаки рахита у грудничков возникают ещё с 3–4 месяцев. При достижении этого возраста можно заметить, что малыш стает беспокойным, нарушается его сон и снижается аппетит. На этом этапе недуга возникает потливость, которая появляется как во время сна, так и в периоды бодрствования. Выделяемый пот характеризуется следующими признаками: липкость и запах кислого. В результате потливости возникает раздражение кожи, особенно в области головы. Появляется зуд, который беспокоит ребёнка все чаще. Нередко возникает залысины, но этот этап непродолжительный, поэтому уже через 1,5–2 месяца симптомы заболеваниями усиливаются, так как недуг переходит во вторую стадию.
Во время развития второй стадии симптомы недуга становятся более чёткими, и их проявление замечается отчётливо даже родителями. Итак, свойственно отчётливое видоизменение развития костей. В области головы на лобной и теменной частях возникают участки размягчения черепной кости, и это вовсе не роднички. В результате таких проявлений возникает неправильное строение черепа: западает переносица, тем самым оставляя седловидный нос, лобная и теменная части расширяются и начинают выделяться. Голова у ребёнка начинает выделяться, увеличиваясь в размерах, а туловище при этом отстаёт в росте. Возникает асимметрия головы и туловища, способствуя неправильному развитию внутренних органов.

Череп, который имеет неправильное строение, отображается напрямую на головном мозгу, вызывая его сжатие. Таким образом, возникает задержка умственного и физического развития. Третьей стадии прогрессирования заболевания свойственно возникновение деформации костей грудной клетки, характеризующееся следующими проявлениями:
- рёбра становятся утолщёнными;
- происходит сдавливание грудной клетки;
- грудина выпячивается вперёд;
- формируется «килеобразная» грудь.

При этом на спине можно обнаружить деформацию позвоночника, проявляющуюся в виде образования рахитического горба-кифоза.
Деформация грудной клетки напрямую влияет на правильное развитие и функционирование внутренних органов, поэтому рахит у детей приносит следующие виды недомоганий:
- развитие простудных заболеваний;
- возникновение сердечной недостаточности;
- снижение кровообращения.
На ногах и руках ребёнка возникают утолщения костных тканей, которые в народе называют рахитическими браслетами. Происходит утолщение костей фаланг пальцев, что приводит к невозможности сжатия руки в кулачок. У детей ярко выражается недуг на ногах: в результате деформирования костей нижних конечностей возникает искривление ног, приобретающее форму О- или Х-образного вида. На ступнях ног возникает плоскостопие.

При рахите у детей наблюдается позднее закрытие родничков и отставание в прорезывании зубов. Деформация черепа оставляет свой след и на неправильном формировании челюсти, возникает неправильный прикус. Наличие заболевания рахитом можно распознать и по животу, который приобретает большую округлую форму. Это возникает вследствие недоразвитости мышц передней брюшной стенки. Нередко ребёнок с дефектом развития костной системы умеет то, что нормальным деткам не под силу: забрасывание ног за голову, скручивание рук в косичку и прочие чудные движения.
У грудничков заболевание отображается также в виде отставания держания головки, хождения и сидения. Симптомы болезни характеризуются появлением анемии, увеличением в размерах селезёнки и лимфатических узлов.
Для родителей такие симптомы у ребёнка должны вызвать множество вопросов, ответ на которые необходимо искать в стационаре детской больницы. Не стоит также преждевременно паниковать и начинать самолечение, так как большинство первоначальных признаков свойственно и многим другим заболеваниям, таким как:
- сосудистая дистония;
- недостаточность сердца;
- заболевания эндокринной системы;
- простуда.
Во избежание осложнений недуга стоит при первых подозрительных симптомах обратиться к педиатру, который при неуверенности диагноза проведёт соответствующее обследование и укажет точное название болезни.
Диагностика
Диагностика заболевания проводится опытным врачом-специалистом, которая включает в себя сведения клинической картины и проведение биохимического анализа крови. Посредством анализа определяется концентрация фосфора в крови, а также кальция и активность щелочной фосфатазы. Диагностирование проводится и посредством рентгена, который укажет на неправильное строение и развитие костей. Так, врач наблюдает картину увеличения щели между эпифизом и диафизом, нечёткое отображение ядер окостенений, первые признаки остеопороза.

Диагностика включает в себя сравнение рахита с прочими болезнями. Особенно важно исключить так называемый вторичный признак рахита, возникающего по причине употребления лекарственных препаратов. К таковым препаратам относятся глюкокортикостероиды, гепарин, фосфаты, антациды и т. п.
Правильность диагностирования и выявление стадии заболевания облегчит и ускорит способы и эффективность лечения.
Лечение
О том, как лечить рахит известно уже давно, но важным фактором в этом вопросе является недопущение возникновения этого недуга. Лечение рахита является амбулаторным и, прежде всего, осуществляется вакцинация в соответствии с Национальным календарём прививок.
Медикаментозное лечение
В основе медикаментозного лечения лежит курс приёма витамина Д, позволяющий обеспечить дневную дозу кальция для костной системы. Для детей суточная нормированная доза составляет от 3000 до 5000 МЕ, но в каждом конкретном случае дозировка назначается лечащим врачом.
В зависимости от стадии заболевания длительность лечения может составлять от 0,5 до 2–3 месяцев. Когда основной курс приёма витамина закончен, назначается профилактическая доза на 3 года.

Кроме приёма витамина Д лечение рахита осуществляется посредством:
- Препаратов кальция;
- Проведения инъекций АТФ;
- Приёма витаминов группы В и аскорбиновой кислоты;
- Физиотерапевтического воздействия: ванны, УФО облучения и т. п.
Немедикаментозное лечение
Лечение заболевания также обязательно должно включать в себя следующие действия:
- Прогулки с малышом на солнце;
- Смена положения при нахождении в кроватке или коляске;
- Не пытаться насильно посадить малыша, если он того не желает;
- Проведение гимнастических манипуляций (по назначению врача);
- Правильное кормление. Перейти на естественное кормление по возможности и сбалансировать продукцию.
Лечение в зависимости от степени недуга может длиться от 2–3 месяцев до нескольких лет, но чем быстрее выявится заболевание, тем больше шансов излечиться без осложнений. Чтобы не допустить появления недостаточности витамина Д у ребёнка, необходимо знать, что такое профилактика рахита, и как её выполнять.
Профилактика
Профилактика рахита — это возможность предупреждения заболевания посредством различных способов. Существует два вида профилактических мероприятий:
- Антенатальная профилактика рахита, т. е. дородовая.
- Постнатальная — послеродовая.

Оба вида профилактик бывают специфической или неспецифической формы.
К неспецифической профилактике первого и второго вида относятся: проведение прогулок на солнце, слежение за питанием и периодическое предупреждение простудных заболеваний.
Прогулки необходимо делать как беременной женщине до родов, так и после них с малышом. Ещё будучи беременной необходимо составить правильный рацион, который должен включать мясомолочную продукцию, а после родов следить за нормированной дозой поступления витамина Д для ребёнка.
Профилактика рахита посредством специфического вида включает в себя постоянный приём витамина Д как для беременной женщины, так и для малыша после его рождения. Особенно актуально в зимние периоды.
К сведению! Лечащий доктор с первой недели жизни малыша назначает приём витамина Д определённой дозировки.
Таким образом, профилактика рахита является наиболее эффективным средством отклонения признаков заболевания и исключения появления симптомов. Внимание и уход за ребёнком — лучшие способы не допустить прогрессирования каких-либо болезней.
Оценка состояния новорожденного. Процедуры после рождения
Малыш родился, но его не сразу кладут на живот маме — врачи уносят малютку и производят с ним какие-то таинственные манипуляции. Что же ожидает кроху в первые минуты жизни?
Осмотр новорожденного в родильном зале производит педиатр-неонатолог, он же вместе с акушерами-гинекологами присутствует на родах. Акушерка (врач) готовится к приему родов, как к хирургической операции, моет руки дезинфицирующим раствором, надевает стерильный халат, перчатки, маску. В настоящее время при приеме родов в большинстве роддомов используют стерильный комплект разового пользования, что является предпочтительным.
Обработка пуповины
Новорожденного принимают в стерильные, согретые пеленки. Перевязку и обработку пуповины осуществляют в два этапа. В течение первых 15 секунд после рождения не закричавшему ребенку на пуповину накладывают два стерильных зажима: первый — на расстоянии 10 см от пупочного кольца, а второй — на 2 см кнаружи от него. Затем участок пуповины, находящийся между двумя зажимами, обрабатывают 5%-ным спиртовым раствором йода или 96%-ным этиловым спиртом и пересекают. Если же ребенок в первые секунды жизни закричал, то лучше накладывать зажимы на пуповину примерно через 1 минуту после рождения.
На втором этапе остаток пуповины протирают намоченной спиртом салфеткой, а затем стерильной сухой марлевой салфеткой, туго отжимают указательным и большим пальцами и накладывают на это место на расстоянии 0,2-0,3 см от пупочного кольца при помощи стерильных щипцов металлическую или пластиковую скобу Роговина (это делает акушерка). Новорожденным от резусотрицательных матерей, особенно если у матери перед родами определялся высокий уровень антител и угроза развития гемолитической болезни новорожденного, вместо скобы Роговина на остаток пуповины длиной 2-3 см накладывают стерильную шелковую лигатуру (нить), поскольку им может понадобиться заменное переливание крови. На расстоянии 1,5 см от места наложения скобы или лигатуры пуповину рассекают стерильными ножницами. Поверхность среза обрабатывают 5%-ным спиртовым раствором йода, или 5%-ным раствором калия перманганата, или 0,5%-ным раствором хлоргексидина.
После описанной обработки на остаток пуповины накладывают стерильную марлевую повязку.
Необходимые процедуры
Для первичной обработки новорожденного используется стерильный индивидуальный комплект. Обработка кожных покровов малыша осуществляется стерильным ватным тампоном, смоченным стерильным растительным или вазелиновым маслом из индивидуального флакона разового пользования. Учитывая, что у родителей ребенка не исключена скрытая форма гонореи, которая протекает бессимптомно и с отрицательной лабораторной диагностикой (это заболевание может привести к гонорейной инфекции глаз у новорожденного), сразу после рождения проводят профилактику гонобленореи. С этой целью в глаза ребенку закапывают 20%-ный раствор натрия сульфацила (АЛЬБУЦИД). Раствор закапывают по 1 капле поочередно на каждое оттянутое нижнее веко. Затем веки смыкают и осторожно протирают оба глаза. Повторно закапывают в конъюктивальный мешок обоих глаз по 1 капле 20%-ного раствора альбуцида через 2 часа после рождения — уже в отделении новорожденных. Девочкам в родильном зале в половую щель закапывают 1-2 капли 1-2%-ного раствора нитрата серебра.
Сразу после рождения неонатолог должен согреть новорожденного, положив на столик с лучистым теплом, и придать его головке правильное положение: ребенок лежит на спине, голова опрокинута назад и чуть в сторону (поза для чихания). Верхние дыхательные пути малыша освобождают от слизи и оставшихся околоплодных вод. Затем ребенка надо обсушить, стимулируя его дыхание. Все эти мероприятия неонатолог проводит в первую минуту после рождения малыша.
Первая "оценка"
В первые 30 секунд жизни ребенка неонатолог оценивает его состояние. Если ребенок не дышит (имеется апноэ) или частота сердечных сокращений меньше чем 100 ударов в минуту, неонатолог помогает малышу дышать с помощью мешка или маски с кислородом. Основная задача этих мероприятий заключается в том, чтобы доставить в легкие достаточное количество кислорода, помочь ребенку вздохнуть и расправить легкие.
Малыш вдыхает воздух для получения кислорода с использованием собственных легких. Его первый крик и глубокий вдох достаточно мощны, чтобы удалить жидкость из дыхательных путей. Как только необходимое количество кислорода поступает в кровь, кожа ребенка, имеющая серо-синий оттенок, становится розовой.
После попыток сделать вдох у ребенка наступает первичное апноэ (остановка дыхания), во время которого такая стимуляция, как вытирание насухо или похлопывание по стопам, может привести к восстановлению дыхания. Однако если нехватка кислорода сохраняется, ребенок сделает несколько попыток получить воздух, а затем перейдет в состояние вторичного апноэ, когда стимуляция уже не сможет заставить ребенка дышать. В этом случае может потребоваться вспомогательная вентиляция легких, которую проводит неонатолог в родильном зале.
Когда ребенок закричал и стал эффективно дышать, педиатр-неонатолог оценивает состояние малыша по шкале Апгар. Эта шкала была разработана и предложена в 1952 г. Вирджинией Апгар, которая оценивала пять основных признаков в баллах (частоту сердечных сокращений, дыхание, мышечный тонус, рефлекторную раздражительность на катетер в ноздрях и цвет кожных покровов).
| Шкала Апгар | |||
| Признак | Сумма баллов | ||
| 1 | 2 | ||
| Частота сердечных сокращений | отсутсвует | меньше 100 ударов/мин | больше 100 ударов/мин |
| Дыхание | отсутствует | нерегулярное | эффективное, крик |
| Мышечный тонус | слабый | некоторое сгибание | активные движения |
| Рефлекторная раздражимость (катетер в ноздрях, тактильная стимуляция) | реакции нет | гримаса | кашель, чихание, крик |
| Цвет кожных покровов | синий или бледный | розовое тельце, синие конечности | полностью розовый |
Баллы по Апгар дают количественную оценку и обобщают реакцию новорожденного младенца на внематочную среду и реанимацию. Каждому из пяти признаков присваивается значение 0, 1 или 2. Затем пять значений суммируются, и этот результат является оценкой по шкале Апгар.
Баллы по шкале Апгар должны определяться на 1-й и 5-й минуте после рождения. Чем выше оценка, тем лучше. Если сумма на 5-й минуте меньше 7, дополнительные измерения должны проводиться каждые 5 минут в течение последующих 20 минут. Многолетний опыт работы показывает, что у преждевременно родившихся детей сумма баллов по шкале Апгар через 1 минуту после рождения определяет степень тяжести асфиксии (так называют недостаток кислорода в результате дыхательных расстройств) и позволяет выбрать наиболее адекватный комплекс реанимационных мероприятий непосредственно при рождении ребенка.
Результаты оценки по шкале Апгар заносятся в историю родов.
| Основные параметры физического развития | ||||
| Срок беременности, на котором произошли роды, нед. | Массы тела, г | Длина тела, см | Окружность головы, см | Окружность груди, см |
| 37 | 2771+/-418 | 47,6+/-2,3 | 33,7+/-1,5 | 31,7+/-1,7 |
| 38 | 3145+/-441 | 49,6+/-2 | 34,7+/-1,2 | 33,1+/-1,6 |
| 39 | 3403+/-415 | 50,8+/-1,6 | 35,5+/-0,9 | 34,3+/-1,2 |
| 40 | 3546+/-457 | 51,5+/-2,1 | 35,7+/-1,3 | 35,0+/-1,7 |
| 41-42 | 3500+/-469 | 51,5+/-2 | 35,3+/-1,2 | 34,6+/-1,9 |
На "приеме" у доктора
После проведения оценки по шкале Апгар акушерка производит взвешивание новорожденного, измеряет окружность головы, окружность груди, которые также заносятся в историю родов.
После проведенных необходимых измерений педиатр-неонатолог приступает к непосредственному осмотру новорожденного.
В норме ребенок ритмично дышит, совершает автоматические движения конечностями в достаточном объеме и симметрично.
У доношенного новорожденного голова составляет 1/4 часть тела. Большой размер ее связан с превалирующим развитием мозга. Важное значение имеет определение формы головы и окружности черепа при рождении. В течение первых 2-3 дней жизни у ребенка сохраняется конфигурация черепа, обусловленная прохождением головки через родовые пути. К вариантам нормы относятся такие формы черепа, как вытянутый в переднезаднем направлении (долихоцефалический), вытянутый в поперечном направлении (брахицефалический), башенный череп. Кости черепа отличаются некоторой эластичностью, наблюдается нахождение их друг на друга по ходу швов. Теменные кости могут находить на затылочную или лобную.
Окружность черепа у доношенных детей 33-36 см и может превышать окружность грудной клетки на 1-2 см. Передний (большой) родничок открыт, его размеры (расстояние от сторон образованного костями ромба) в норме не превышает 2,5-3 см. Размер заднего (малого) родничка — не более 0,5 см.
Родовая опухоль типична для большинства новорожденных. Это припухлость мягких тканей головы при головном предлежании; кожа над опухолью нередко бывает синюшна, со множеством мелких кровоизлияний или крупных синяков. Родовая опухоль может быть причиной затянувшейся желтухи новорожденного: кровь из области гематомы рассасывается, при этом образуется билирубин, который обусловливает более длительную желтуху. Родовая опухоль не требует лечения и самостоятельно проходит через 1-2 дня.
| Малые аномалии развития | |
| Место расположения | Характер аномалии |
| Череп | Форма черепа маленькая (микроцефалическая), большая (гидроцефалическая), череп вытянут в переднезаднем направлении (долихоцефалический), в поперечном направлении (брахицефалический), башенный. Низкий лоб, резко выраженные надбровные дуги, нависающий или уплощенный затылок. |
| Лицо | Прямая линия скошенного лба и носа. Монголоидный разрез глаз. Седловидный нос, уплощенная спинка носа, искривленный нос. Асимметрия лица. Увеличенное или уменьшенное расстояние между внутренними краями глазниц (гипо- и гипертелоризм). Макрогнатия или микрогнатия (большие или малые размеры верхней челюсти), раздвоенный подбородок, клиновидный подбородок. |
| Глаза | Низкое стояние век, асимметрия глазных щелей, отсутствие слезного мясца (третье веко), двойной рост ресниц (дистихиаз), неправильная форма зрачков. |
| Уши | Большие оттопыренные, малые деформированные, разновеликие, расположенные на различном уровне, расположенные низко; аномалия развития завитка и противозавитка, приращение мочки ушей. |
| Рот | Маленький рот (микростомия), большой рот (макростомия), "рыбий рот", короткая уздечка языка, складчатый или раздвоенный язык. |
| Шея | Короткая, длинная, кривошея, с крыловидными складками, избыточными складками. |
| Туловище | Длинное, короткое, грудь вдавленная, куриная, бочкообразная, асимметричная, большое расстояние между сосками. Добавочные соски, низкое стояние пупка, грыжи. |
| Кисти | Укорочение пальцев (брахидактилия), необычно длинные и тонкие пальцы (арахнодактилия), полное или частичное сращение соседних пальцев кисти или стопы (синдактилия), поперечная борозда ладони, короткий изогнутый пятый палец, искривление всех пальцев. |
| Стопы | Брахидактилия, арахнодактилия, синдактилия, сандалевидная щель, плоская стопа, нахождение пальцев друг на друга. |
| Половые органы | Недоразвитие или отсутствие яичек в мошонке (крипторхизм), фимоз (ущемление или сращение крайне плоти), недоразвитие полового члена, недоразвитие половых губ, увеличение клитора. |
| Кожа | Депигментированные и гиперпигментированные пятна, большие родильные пятна с оволосением, избыточное локальное оволосение, гемангиомы, участки отсутствия кожи (аплазия) волосистой части головы. |
Кефалогематома — кровоизлияние под надкостницу какой-либо кости свода черепа; может появиться четко лишь через несколько часов после родов, наблюдается у 0,4-2,5% новорожденных. Опухоль вначале имеет упругую консистенцию, никогда не переходит на соседнюю кость, не пульсирует, безболезненна, при осторожной пальпации обнаруживается флюктуация (размягчение) и как бы валик по периферии гематомы. Поверхность кожи над кефалогематомой не изменена, хотя иногда бывают синяки (петехии). В первые дни жизни кефалогематома может увеличиваться, нередко наблюдается желтуха из-за повышенного внесосудистого образования билирубина (продукта распада гемоглобина). На 2-3-й неделе жизни размеры кефалогематомы уменьшаются, и полное рассасывание наступает на 6-8-й неделе.
При первичном осмотре педиатр определяет малые аномалии развития (стигмы дизэмбриогенеза). Если у ребенка обнаруживается 5 и более аномалий развития, тогда нужно более глубокое обследование на предмет генетической патологии и выявления пороков развития внутренних органов. Основные стигмы представлены в таблице.
У доношенного новорожденного достаточно хорошо развит подкожный жировой слой, кожа розовая, бархатистая, покрыта пушковыми волосами, главным образом в области плечевого пояса. Хорошо развит околососковый кружок молочной железы (1 см и более в диаметре). Исчерченность подошвы занимает 2/3 ее поверхности. Хрящ ушных раковин упругий, ногти плотные.
Пупочное кольцо находится на середине расстояния между лоном и мечевидным отростком, у мальчиков яички опущены в мошонку, у девочек большие половые губы прикрывают малые.
Крик ребенка громкий. Мышечный тонус и физиологические рефлексы доношенного новорожденного хорошо выражены, ребенок занимает флексорную позу (позу эмбриона, или сгибательную позу).
Сосательная функция у доношенного ребенка хорошо развита, и если нет противопоказаний, то в первые 30 минут после рождения малыша прикладывают к груди.
При отсутствии видимых пороков развития и общем удовлетворительном состоянии новорожденный в течение первых 2 часов жизни находится в послеродовой палате, где наблюдается педиатром-неонатологом, а затем вместе с мамой переводится в послеродовое отделения совместного пребывания.
При нормально протекающих родах послеродовое обследование и осмотр имеют преимущественно ориентировочный характер, т.е. сводятся к определению пола ребенка, оценке его основных жизненных функций по шкале Апгар или установлению диагноза серьезных аномалий, которые можно выявить одним лишь осмотром. Если по состоянию новорожденного нет необходимости принять специальные меры, например экстренную терапию или ускоренный перевод в другое отделение, то послеродовое обследование новорожденного завершает педиатр — оценкой состояния и указанием, в каком из отделений будет осуществляться дальнейший уход за ним.
Рассматриваемая патология не привязана к какой-либо определенной расе либо полу. Она может возникать, как изолированный дефект, либо сочетаться с иными пороками в развитии.
Доктор обнаруживает аномалии зачастую при первом осмотре, и для их устранения требуется исключительно хирургическое вмешательство.
Причины врожденных деформаций и дефектов носа – кто в группе риска?
Погрешности в формировании наружного носа возникают из-за негативного влияния окружающей среды, вредных привычек, некоторых других факторов на здоровье будущей мамы, которая находится на 6-12 неделях беременности.
- Инфицирование организма заболеваниями из группы TORCH. В силу этого, на территории РФ в первом триместре беременности женщины сдают биохимический анализ крови на выявления краснухи, токсоплазмоза, цитомегаловируса, вируса гепатита, герпеса, сифилиса.
- Радиоактивное либо ионизирующее излучение.
- Отравление химическими агентами.
- Прием определенных лекарственных препаратов.
- Алкоголизм.
- Табакокурение.
- Генетическая предрасположенность.
- Прием наркотиков.
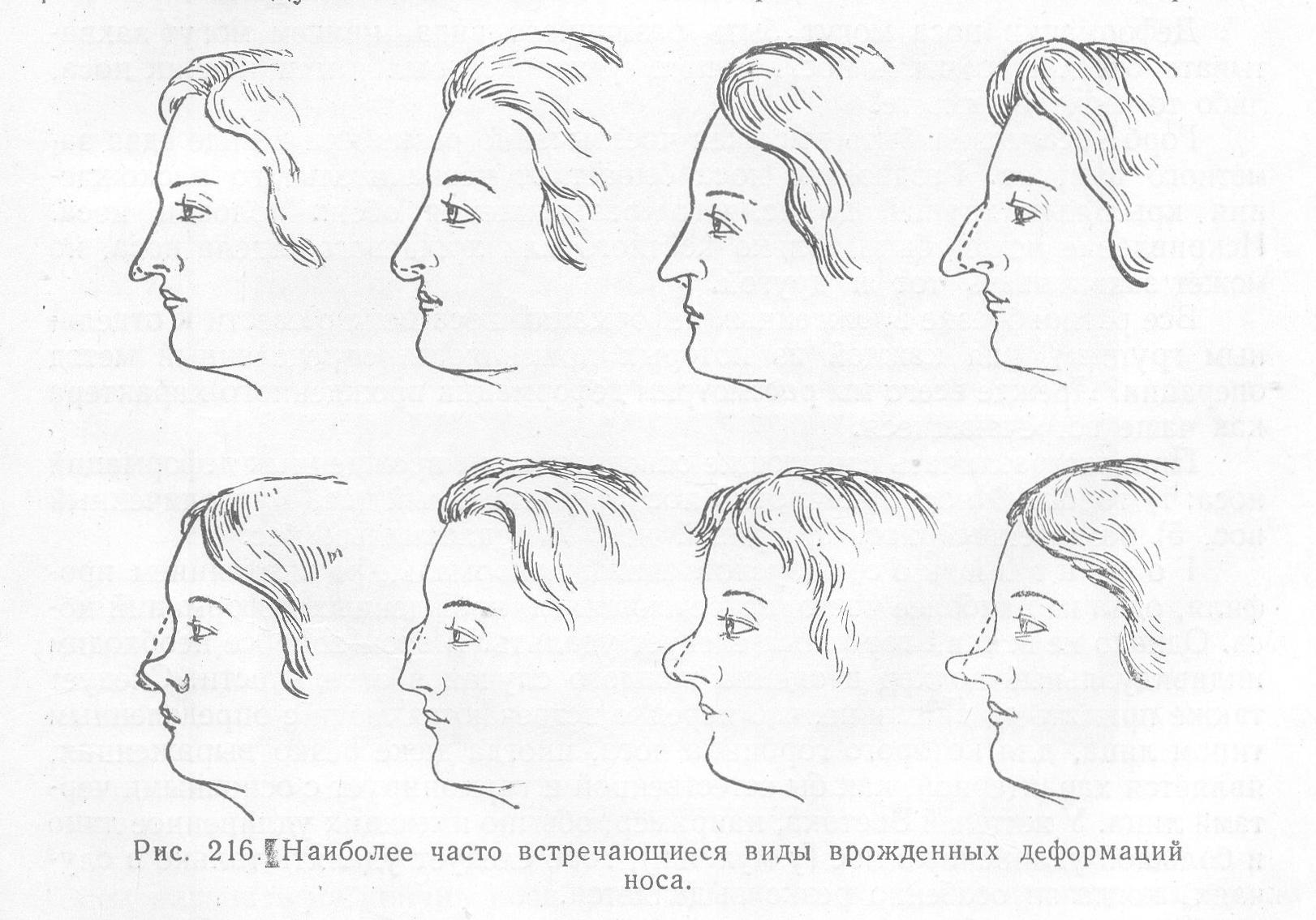
Виды врожденных аномалий носа в медицинской классификации
На сегодняшний день, в медицинских источниках рассматриваемый недуг классифицируют следующим образом:
1. Дисморфогенез
Состояние, при котором костный и хрящевой скелет носа видоизменены.
Бывает нескольких видов:
- Гипогенезия. Характеризуется недоразвитостью, укороченностью внешних структур носа: спинки, основания, крыльев. Деформации могут затрагивать все либо одну структуру, быть одно- либо двусторонними. В редких случаях может иметь место полное отсутствие вышеуказанных составляющих носа. Подобное состояние в некоторых источниках именуют агенезией.
- Гипергенезия. Хрящевые либо костные ткани здесь имеют весьма большие размеры. В эту группу деформаций включен широкий, слишком длинный нос, а также обширный кончик носа.
- Дисгенезия. Пороки развития сосредотачиваются во фронтальной плоскости. Кривизна носа может иметь различную форму (косоносость, S-образная деформация, боковые хоботки, горбинка на носу и т.д.).
2. Персистенция
Патологические состояния, при которых у новорожденного присутствуют «ненужные» компоненты наружного носа.
Указанную группу аномалий делят на два вида:
- Пороки наружной части носа: солитарные новообразования у основания носа, которые содержат жировые железы и волосы; расщелины носа боковые/срединные; раздвоенный кончик носа.
- Внутриносовые аномалии: разделение — либо полное отделение — носовых раковин друг от друга; атрезия носовых ходов.
3. Дистопия
При данных дефектах наружный нос имеет разнообразные новообразования, которые могут располагаться в различных местах.
К примеру, перегородка носа может быть укомплектована придатком, что будет негативно влиять на носовое дыхание и на функцию обоняния.
Еще один пример –наличие на носовой раковине пузырька с железистым секретом внутри. В будущем, в таких пузырьках может накапливаться гнойный инфильтрат, что приведет к воспалению слизистой оболочки носа.
Симптомы врожденных аномалий носа – диагностика дефектов носа у новорожденных
Одним из самых ярких проявлений рассматриваемого недуга является нестандартная форма носа, а также деформации лицевой части черепа.
