Спайки в брюшной полости
Содержание:
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.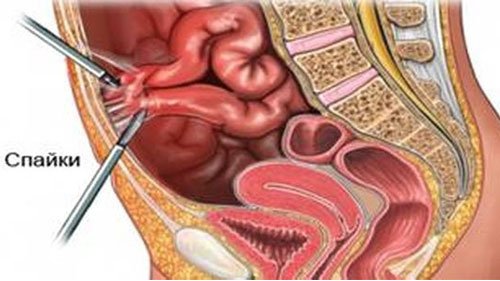
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
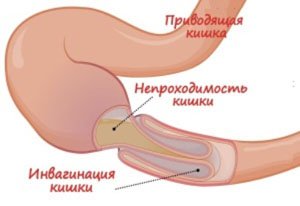
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.- Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника
 резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота;- тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;- нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
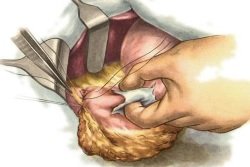 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.- Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
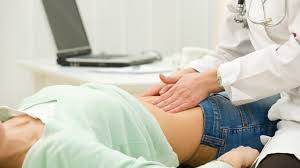 Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.
Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.- Лабораторные исследования (анализы крови, мочи, кала) не показательны и служат для оценки общего состояния больного.
- УЗИ органов брюшной полости. УЗИ позволяет оценить состояние органов брюшной полости и используется как первичный метод диагностики патологии.
- Эндоскопические исследования. ФГДС, колоноскопия, ирригоскопия применяются для оценки проходимости полых органов и выявления спаек в их просвете.
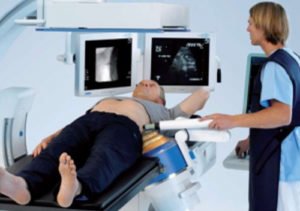 Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.
Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.- Рентгеноконтрастные исследования. Метод позволяет выявить зону непроходимости кишечника и оценить расположение спаек.
- Лапароскопия. Диагностическая операция проводится для визуальной оценки состояния органов брюшной полости.
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни;- хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
 Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.- Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
 частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки);- уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.- Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Спаечная болезнь – заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности. Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии. Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
МКБ-10
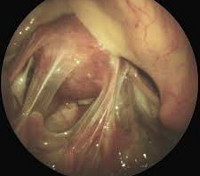


Общие сведения
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии. С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает. Так и образуются спайки.
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.

Причины
Провоцирующими факторами, инициирующими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить развитие спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях. Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями. Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Патогенез
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга. Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей. Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Симптомы спаечной болезни
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию. Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров. Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Иногда симптомы спаечной болезни имеют периодический характер, то появляясь, то внезапно исчезая. В этом случае пациента беспокоят боли в области живота, запор или диарея. Если клинические проявления слабо выражены, изредка возникает ноющая боль и незначительные расстройства кишечника, тогда говорят о развитии хронической спаечной болезни. Чаще всего с подобными состояниями сталкиваются гинекологи, поскольку спаечный процесс может поражать внутренние половые органы, оказывая негативное влияние на менструальную функцию и способность к деторождению.
Диагностика
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.

- Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
- Обзорная рентгенография ОБПиграет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника.
- Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения.
- УЗИ и КТ органов брюшной полости– точные методы, позволяющие определить расположение спаек и их распространенность.

Лечение спаечной болезни
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
Консервативная терапия
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков. Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии). Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение.
Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургическое лечение
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна. Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови. С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации. Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз. Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов; в рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити.
После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Прогноз и профилактика
Прогноз при единичных спайках благоприятный, но множественные поражения вызывают негативные последствия. Предотвратить развитие спаечной болезни можно, выполняя ряд несложных действий: следует вести правильный образ жизни, полноценно и рационально питаться, заниматься спортом. Нельзя допускать периоды длительного голодания, чередующиеся с приступами переедания. Важно следить за регулярностью стула, а также обеспечить полноценное пищеварение, проводя профилактику заболеваний желудочно-кишечного тракта и проходя регулярные осмотры у гастроэнтеролога. Во многом профилактика спаечной болезни зависит от компетентности врачей, соблюдения ими техники и правил операции, назначения адекватной терапии.
К развитию спаечной болезни брюшной полости могут привести различные факторы. Острые воспалительные процессы, ушибы, травмы живота, хирургические манипуляции на брюшных органах зачастую осложняются частичным либо тотальным спаечным процессом, наиболее выраженным в зоне повреждения.
Почему возникают спайки? Чем они опасны? Как лечить спаечную болезнь, и существуют ли меры предотвращения развития данной патологии?

Формирование и механизм развития патологии
Спаечная болезнь — состояние организма, при котором в брюшной полости происходит склеивание серозных оболочек внутренних органов, образование сращений (тяжей, спаек) из соединительной ткани. Она может быть врожденной (вызванной врожденными дефектами или внутриутробными аномалиями развития плода) или приобретенной.
В большинстве случаев формирование спаек является естественной защитной реакцией брюшины на хронические воспалительные процессы во внутренних органах брюшной полости или механические травмы с длительным периодом заживления (в том числе вызванные оперативным вмешательством).
К другим причинам возникновения болезни относят:
- инфекционные воспаления листков брюшины;
- кровоизлияния в брюшную полость;
- гинекологические заболевания (эндометриоз, параметрит, эндометрит, метроэндометрит, сальпингоофорит и др.);
- химические повреждения;
- хронический туберкулезный перитонит.
Механизм спайкообразования заключается в следующем: при возникновении воспалительного процесса пораженные ткани вступают в контакт с фибриногеном (белком, растворенным в плазме крови), в результате чего высвобождается фибрин — вещество, способное, свертываясь, заключать в себя токсичные вещества. Постепенно волокна фибрина покрывают поврежденную поверхность брюшины и, склеиваясь в точках соприкосновения листиков, отграничивают место воспаления от здоровых органов и тканей.
В случае легких травм серозно-фибриновые спайки склонны к рассасыванию со временем. Если же повреждение было более глубоким, в контакте раневых поверхностей между нитями фибрина формируются прочные коллагеновые волокна соединительной ткани, анастомозы нервных волокон и венозных сосудов. Рассасывание и самопроизвольное расхождение таких сращений невозможно.
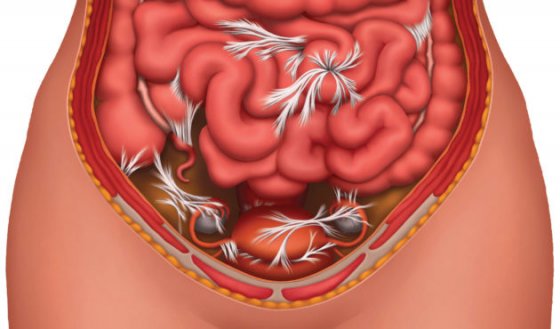
В 98% случаев развитие спаечного процесса связано с травмой, что, в свою очередь, делает данную патологию серьезной проблемой абдоминальной хирургии.
Разрастание фиброзной ткани и сращение петель толстой, тонкой кишки, большого сальника с брюшиной и между собой грозит ущемлением органов, нарушением движения каловых масс, рубцовым деформированием петель кишечника, развитием острой спаечной кишечной непроходимости (ОСКН) — явлением, угрожающим жизни пациента.
Клинические формы заболевания
По международной классификации болезней в зависимости от локализации и причин возникновения патологические спаечные процессы разделяют на следующие категории:
- Спайки в брюшной полости (абдоминальные, сращения диафрагмы, кишечника, сальника, брыжейки тонкого и/или толстого кишечника, петель кишок, органов малого таза у мужчин).
- Воспалительные спайки внутренних женских половых органов.
- Послеоперационные спайки в малом тазу.
Образовавшиеся сращения вызывают нарушения перистальтики кишечника, что затрудняет дефекацию, приводит к переполнению петель кишечника сформированными каловыми массами, возникновению нерегулярного стула, запоров, абдоминальных болей.
По характеру симптомов данную патологию условно разделяют на 2 вида:
- Спайки с умеренным болевым синдромом, связанным с процессом активного пищеварения.
- Спайки с острым болевым синдромом, вызванным периодическими приступами ОСКН.

В первом случае боль вызвана спазмами гладкой мускулатуры кишечника во время транзита пищевого содержимого по петлям кишечника. Во втором — болевые ощущения вызывает сдавливание, полная или частичная перетяжка кишок фибрино-коллагеновыми нитями с последующим замедлением моторики, нарушением кровоснабжения и иннервации кишечника, развитием некроза.
Признаки наличия спаек
Симптомы спаечного процесса разнообразны и зависят от первопричин, спровоцировавших сращение, локализации тяжей в брюшной полости, их массивности и распространенности. Ввиду того, что заболевание не имеет безусловно характерных, отличительных только для него клинических признаков, о его развитии в организме судят исходя из анамнеза, общего состояния пациента и местных проявлений.
Основные признаки спаечного процесса брюшной полости:
- функциональные нарушения работы кишечника (запор, метеоризм, диарея);
- нерегулярность акта дефекации;
- чередование жидкого и твердого стула более 1 раза в сутки;
- усиленная «звонкая» перистальтика кишечника;
- болевой синдром локального характера, наиболее выраженный в зоне послеоперационного рубца, месте склейки органов друг с другом или брюшиной.
При патологии, осложненной рецидивирующей кишечной непроходимостью, к нарастающему болевому синдрому присоединяются симптомы интоксикации организма:
- рвота;
- общая слабость;
- падение артериального давления;
- повышение температуры тела;
- бледность кожных покровов;
- потеря сознания.
Данное состояние является угрожающим жизни пациента и требует неотложной медицинской помощи.
Диагностика и методики лечения
Диагностика спаечной болезни брюшной полости — задача не из легких. Так как яркая клиническая картина развивается на опасной стадии кишечной непроходимости, заболевание часто выявляется уже в процессе ургентного оперативного вмешательства. Ввиду этого плановые обследования на предмет формирования спаек рекомендованы:
- пациентам с болевым синдромом после различных операций в брюшной полости;
- больным, имеющим в анамнезе воспалительные заболевания органов малого таза и брюшной полости.
Установить точный диагноз помогают: общая оценка состояния больного, сбор анамнеза заболевания, клиническая симптоматика, пальпация живота и анальное исследование толстой кишки, результаты клинико-лабораторных анализов (крови, мочи, биохимии крови) и данные объективных инструментальных обследований.
Применяемые инструментальные методы диагностики спаечной болезни:
- обзорная рентгенография брюшной полости;
- гастроскопия;
- колоноскопия;
- УЗИ брюшной полости;
- проверка прохождения бария по тонкому кишечнику (пассаж бария в рентгеновском излучении);
- ирригоскопия толстой кишки с введением контрастного препарата;
- радиоизотопное исследование при помощи радиоактивных изотопов йода;
- лапароскопия.
Сегодня консервативное лечение спаечной болезни эффективно лишь на начальной стадии ее развития. При выраженных болях и эпизодах ОСКН показан операционный метод разделения спаек. Трудность заключается в том, что любое хирургическое вмешательство само по себе провоцирует высвобождение фибрина и формирование новых сращений.
Наиболее эффективным, малотравматичным и современным методом лечения является лапароскопическая операция. Через небольшие проколы в брюшинный отдел вводятся камера и инструменты, при помощи которых рассекаются спайки: лазер, электрический, радиоволновой нож. Разделение сращений может сопровождаться:
- наложением лигатурных швов;
- искусственным формированием обходных соединений между приводящим и отводящим отделом кишок (при невозможности разделения спаянных конгломератов);
- укладыванием петель кишечника и целенаправленной фиксацией при помощи эластичной трубки (с последующим ее удалением).
Введение в брюшную полость после операции специальных барьерных жидкостей предотвращает рецидивы спаечной болезни.
Меры профилактики
Профилактика острой и хронической спаечной болезни заключается в своевременном лечении воспалительных процессов в органах брюшной полости и малого таза, корректирующей терапии сопутствующих заболеваний, грамотном проведении хирургических вмешательств.
- вести активный здоровый образ жизни;
- следить за здоровьем мочеполовой системы (планово посещать гинеколога, уролога, своевременно лечить половые инфекции);
- регулярно выполнять физические упражнения;
- отслеживать регулярность дефекации и вид стула.
После проведения операций пациентам рекомендованы различные физиопроцедуры, направленные на рассасывание спаек и предотвращение формирования рубцовой ткани (электрофорез, магнитотерапия).
При спаечной болезни противопоказаны чрезмерные нагрузки. Женщинам нельзя поднимать тяжести более 5 кг, мужчинам — более 7 кг.
Эффективно послеоперационное проведение иммуноферментной терапии (прием иммуномодуляторов с пролонгированной гиалуронидазной активностью), включение в восстановительную терапию фибринолитических препаратов, препятствующих отложению фибрина.
К сожалению, спаечная болезнь является тяжелым осложнением оперативных вмешательств, и все проводимые мероприятия, направленные на предотвращение образования сращений, не гарантируют положительного результата. Каждая последующая операция увеличивает количество и плотность спаек, провоцирует их разрастание и повышает риск рецидивов ОСКН. Поэтому главная задача профилактики спаечного процесса — своевременное и грамотное лечение основного заболевания.
Правила питания при заболевании
Огромную роль в предотвращении развития кишечной непроходимости играет диета при спаечной болезни. Не рекомендуется соблюдать разнообразные диеты, так как они провоцируют запоры. Правильный стереотип питания влияет на всю работу ЖКТ.

Пациентам со спайками рекомендовано:
- питаться полноценно, часто и дробно;
- не допускать голодовок, переедания (желательно придерживаться строгого режима приема пищи в одно и то же время);
- пить не мене 2,5 л чистой воды в сутки;
- отказаться от алкоголя, кофе, острых блюд, консервов, белого сахара, продуктов, провоцирующих метеоризм (капусты, бобовых, винограда, кукурузы, редиса).
Желательно также отказаться от употребления цельного молока, газированных напитков и включить в свой рацион продукты, богатые кальцием: творог, твердые сыры, кефир.
Спайки брюшной полости в значительной степени ухудшают качество жизни пациентов, поэтому после проведения любого хирургического вмешательства рекомендуется приступать к мероприятиям, предотвращающим развитие патологического процесса.
